Im August 2024 erschien die S2k-Leitlinie „Behandlung thermischer Verletzungen im Kindesalter“ (Verbrennung, Verbrühung). Der Autor stellt einige Behandlungsempfehlungen vor – ergänzt um Informationen insbesondere für Eltern von Babys und Kleinkindern.
Die S2k-Leitlinie „Behandlung thermischer Verletzungen im Kindesalter“ (Verbrennung, Verbrühung) [1] (Textkasten: Die Leitlinie) bezieht sich auf thermisch verletzte Personen von der Geburt bis zum Erwachsenenalter. Die Leitlinie beschränkt sich auf die (prä)klinische Erstversorgung, die Diagnostik, Lokalbehandlung sowie die qualifizierte Nachsorge der verletzten Haut. Ausgeschlossen werden das Inhalationstrauma und thermische Verletzungen im Rahmen des Polytraumas.
Die Leitlinie
Im August 2024 wurde die von der Deutschen Gesellschaft für Kinder- und Jugendchirurgie e. V. (DGKJCH) verantwortete S2k-Leitlinie „Behandlung thermischer Verletzungen im Kindesalter“ (Verbrennung, Verbrühung)“ in der Version 3.0 veröffentlicht. Insgesamt waren zwölf Fachgesellschaften und Organisationen beteiligt. Die Langversion der Leitlinie hat einen Umfang von 64 Seiten und steht auf der Website der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) kostenlos als Download zur Verfügung [1]. Eine Kurzfassung existiert nicht.
Zielgruppe. Die Leitlinie richtet sich an Kinderchirurginnen und -chirurgen, Kinderärztinnen und -ärzte, Allgemein-, Plastische sowie Verbrennungschirurginnen und -chirurgen, Psychotraumatologinnen und Psychotraumatologen in Klinik und Praxis sowie Ergo-, Physiotherapeutinnen und -therapeuten, Orthopädiemechanikerinnen und -mechaniker sowie Patientinnen und Patienten mit thermischen Verletzungen von Geburt bis zum Erwachsenenalter. Sie dient zur Information für Allgemeinärztinnen und -ärzte, Notärztinnen und -ärzte, klinische Psychologinnen und Psychologen, Psychotherapeutinnen und -therapeuten sowie Unfallchirurginnen und -chirurgen [1].
Relevanz. Rund 30.000 Kinder erleiden in Deutschland jedes Jahr Verbrennungen und Verbrühungen. Mit etwa 75 Prozent entfällt der größte Teil auf Verbrennungen durch heiße Flüssigkeiten. Die häufigste Unfallquelle ist dabei die Tasse mit heißem Tee [2]. Wenngleich es in Deutschland 19 Zentren für schwer brandverletzte Kinder gibt und darüber hinaus einige etablierte spezialisierte Kliniken für brandverletzte Kinder, sind nichtspezialisierte Einrichtungen oft der erste Anlaufpunkt für Eltern. Daher sollten alle Mitarbeiterinnen und Mitarbeiter im Gesundheitswesen über das richtige Vorgehen informiert sein. Eltern von Babys und Kleinkindern sollten außerdem über Gefährdungspunkte im Familienalltag und vorbeugende Maßnahmen Bescheid wissen.
Zielsetzung. Den Leitlinienautorinnen und -autoren zufolge zählen thermische Verletzungen zu den schwersten und mit ihren Folgen auch zu den nachhaltigsten Traumen. Daraus ergeben sich hohe Anforderungen an die Versorgungsqualität mit qualifizierter, komplexer interdisziplinärer Behandlung, die von nationalen und internationalen Fachgesellschaften eindeutig definiert ist. Das Ziel der Leitlinie ist ein Konsens aller in der Behandlung thermischer Schädigungen der Haut von Kindern und Jugendlichen beteiligter Fachgesellschaften und Verbände [1].
Leitlinienklassen. Leitlinien der AWMF sind in vier auf die Entwicklungsmethodik bezogene Stufen eingeteilt: S1, S2k, S2e und S3. S3 kennzeichnet den höchsten Evidenzgrad (Tab. 1) [3].
Empfehlungsgrade. Bei konsensbasierten Leitlinien (S2k) erfolgt die Verabschiedung und Feststellung der Stärke der Empfehlungen im formalen Konsensusverfahren, jedoch ist die Angabe von schematischen Empfehlungsgraden oder Evidenzgraden nicht vorgesehen, da keine systematische Aufbereitung der Evidenz zugrunde liegt. Der Grad einer Empfehlung wird sprachlich ausgedrückt [3]:
- muss/muss nicht: zwingende Vorgabe
- soll/soll nicht: starke Empfehlung,
- sollte/sollte nicht: schwache Empfehlung
- kann/kann nicht: Empfehlung offen
Die im Beitrag genannten Empfehlungen haben allesamt eine Konsensusstärke von 100 Prozent.
Tipps zum Schutz von Kindern. Dieser Beitrag bezieht sich nicht ausschließlich auf die Inhalte der Leitlinie, sondern listet bewusst auch Präventionsmaßnahmen auf, denn am besten ist es, wenn es gar nicht erst zur thermischen Verletzung kommt. Folgende Tipps zum Schutz empfiehlt die Literatur [2]:
- Heißgetränke nie zu nah an den Rand von Tisch- und Arbeitsplatte stellen.
- Keine herabhängenden Tischdecken verwenden, wenn Kleinkinder im Haushalt leben.
- Wasserkocher und andere elektrische Geräte immer außer Reichweite des Kindes stellen. Vorsicht mit herabhängenden Kabeln!
- Nichts Heißes trinken, wenn das Kind auf dem Arm oder auf dem Schoß ist!
- Töpfe und Pfannen immer auf die hinteren Herdplatten stellen und auf diesen kochen. Griffe stets nach hinten drehen.
- Kochfeld mit einem Herdschutzgitter sichern, damit das Kind nicht auf heiße Platten fassen oder Töpfe auf sich herabziehen kann.
- Brennendes Fett durch Abdecken mit einem Deckel ersticken. Niemals mit Wasser löschen, sonst kommt es zu einer Fettexplosion!
- Fläschchen und Brei aus der Mikrowelle immer gut umrühren und erst selbst probieren. Was sich von außen lauwarm anfühlt, ist innen oft kochend heiß!
- Kind von heißen Kaminöfen und Backöfen fernhalten. Heiße Flächen absichern.
Beurteilung
Eine praktikable Methode zur Ermittlung der Ausdehnung einer Verbrennung ist die Handflächenregel. Dieser Regel zufolge entspricht die Handfläche mit Fingern (der oder des Verletzten) einem Prozent der verbrannten Körperoberfläche (VKOF). Eine weitere Methode ist die Lund-Browder-Tabelle. Sie setzt die verbrannte Körperoberfläche in Abhängigkeit zum Lebensalter der Patientin oder des Patienten (siehe Anhang der Leitlinie [1]). Der Leitlinie zufolge können auch computergestützte Verfahren eingesetzt werden.
Die Verbrennungstiefe bezieht sich auf die betroffenen Hautschichten und wird in vier Graden angegeben (Tab. 2) [1]. Der zweite Grad wird zusätzlich unterteilt in oberflächlich zweitgradig (2a) und tief zweitgradig (2b).
Wichtig zu wissen: In die Berechnung der VKOF fließen erstgradige Verbrennungen (Rötungen) nicht mit ein. Eine genaue Beurteilung ist oft erst im Krankenhaus durch erfahrenes Fachpersonal möglich.
Der Leitlinie zufolge ist insbesondere nach Verbrennungen in den ersten Tagen nicht sicher zu beurteilen, wie tief der Gewebeschaden ist. Operative Maßnahmen sollten daher erst nach einer eindeutigen Tiefenbestimmung erfolgen. Hierzu können verschiedene technische Hilfsmittel beitragen. Die Erfahrung zeigt, dass die Fläche meist überschätzt und die Tiefe meist unterschätzt wird [1].
Empfehlung 1
Zur Beurteilung der Schwere einer thermischen Verletzung sollen folgende Punkte bemessen werden:
-
Prozent der verbrannten Körperoberfläche (VKOF),
-
die Tiefenausdehnung (Grad 1–4) und
-
die Lokalisation.
Begleitende Verletzungen, insbesondere das Inhalationstrauma, sollen bei der Beurteilung ebenso mitberücksichtigt werden wie nichtakzidentelle Verletzungsmuster.
Empfehlung 2
Die klinische Beurteilung der Verbrennungswunden soll von einer in der Verbrennungsmedizin erfahrenen Ärztin durchgeführt werden.
Verbrennungen des Gesichts, versengte Gesichts- und Nasenbehaarung, Ruß im Gesicht oder im Sputum sowie klinische Zeichen für eine Atemwegsobstruktion (Stridor, Ödem, oropharyngeale Schleimhautschädigung) können der Leitlinie zufolge Anzeichen eines Inhalationstraumas sein. Im Kindes- und Jugendalter ist ein Inhalationstrauma vor allem bei Rauchgasentwicklungen in geschlossenen Räumen mit der Entwicklung von toxischen Verbrennungsprodukten zu erwarten. Je nach Ausmaß des Inhalationstraumas kann sich die Sterblichkeit signifikant erhöhen [1].
Wichtig zu wissen: Außerhalb geschlossener Räume ist ein Inhalationstrauma eine Rarität.
Exkurs. Oxygeniertes (mit Sauerstoff beladenes) Hämoglobin wird als Oxyhämoglobin bezeichnet (O2Hb, auch HbO2). Hämoglobin, das nicht mit Sauerstoff beladen ist, wird desoxygeniertes Hämoglobin genannt (HHb). Selbst bei Gesunden gibt es daneben noch Hämoglobine, die nicht in der Lage sind, Sauerstoff zu binden: die dysfunktionalen Hämoglobine Carboxyhämoglobin (COHb) und Methämoglobin (MetHb).
Wichtig zu wissen: Diese dysfunktionalen Hämoglobine werden mit einem normalen Pulsoxymeter nicht erfasst. Herkömmliche Pulsoxymeter verwenden zwei Wellenlängen und können ausschließlich zwischen oxygeniertem und desoxygeniertem Hämoglobin unterscheiden.
Empfehlung 3
Zur näheren Verifizierung des Ausmaßes eines Inhalationstraumas soll eine erforderliche Blutgasanalyse inklusive COHb und MetHb durchgeführt werden. Es kann zudem eine Bronchoskopie erfolgen, soweit diese notwendige intensivmedizinische Maßnahmen nicht verzögert.
Erstmaßnahmen
Die Leitlinienautorinnen und -autoren gehen diesbezüglich bereits auf die Erstmaßnahmen am Unfallort ein und betonen, dass die Rettung des Kindes, der oder des Jugendlichen aus einer etwaigen Gefahrenzone den ausreichenden Selbstschutz sowie die Überprüfung und Sicherung der Vitalfunktionen umfasst. Für Einzelheiten zum prinzipiellen Vorgehen verweist die Leitlinie auf die Empfehlungen des Europäischen Rates für Wiederbelebung (ERC [5]). Die deutschsprachigen Leitlinien finden sich auf der Website des Deutschen Rates für Wiederbelebung [6].
Die Maßnahmen der Ersten Hilfe umfassen auch eine Kühlung aus analgetischen Gründen mit handwarmem Wasser (circa 20 °C), wobei diese der Leitlinie zufolge durch medizinisches Fachpersonal nicht fortzusetzen ist.
Ebenso sind die früher recht verbreiteten Verbrennungs-Gelkompressen oder Kühlpacks als obsolet anzusehen. Es gibt dafür keine nachgewiesenen Vorteile, jedoch erhöhen sie das Risiko für eine weitere Senkung der Körpertemperatur.
Wichtig zu wissen: Kommt es unbeabsichtigt zu einer Hypothermie, ist die damit einhergehende Letalität signifikant erhöht. Sobald der Rettungsdienst vor Ort ist, sind Kühlungsmaßnahmen zu beenden und ist auf einen Schutz vor Wärmeverlust zu achten. Außerdem ist stets die Temperatur zu messen [1].
Empfehlung 7
Aus analgetischen Gründen können kleinere Verbrennungen an den Extremitäten für einen Zeitraum von maximal zehn Minuten mit handwarmem Wasser bis zum Eintreffen der Notärztin oder des Notarztes lokal gekühlt werden.
Empfehlung 8
Bei großflächigen Verletzungen über 15 Prozent VKOF, bei Säuglingen, Neugeborenen, bei intubierten und beatmeten Patientinnen und Patienten soll die Kühlbehandlung nicht erfolgen, da die resultierende Hypothermie signifikant mit einer erhöhten Letalität einhergeht. Bei thermischen Verletzungen im Bereich des Körperstamms und am Kopf sollte ebenfalls nicht gekühlt werden. Es sollte durch eine trockene und sterile beziehungsweise saubere Abdeckung gegebenenfalls mit passiven Wärmedecken eine weitere Auskühlung vermieden werden.
Die Deutsche Gesellschaft für Plastische, Rekonstruktive und Ästhetische Chirurgie empfiehlt darüber hinaus für Ersthelferinnen und -helfer [7]:
- Bei einem Unfall sollen Eltern Ruhe bewahren. Bei kleineren Verletzungen ist der Besuch bei der Kinderärztin oder beim Kinderarzt empfohlen. Ist die Verbrennung oder Verbrühung schwerer, ist der Rettungsdienst über den Notruf 112 zu alarmieren [5].
- Bei Verbrennungen ist die eingebrannte Kleidung nicht zu entfernen. Bei Verbrühungen ist die durchnässte Kleidung sofort auszuziehen, das gilt auch für die Windel.
- Aufgrund der Unterkühlungsgefahr sind nur die verletzten Stellen zu kühlen, niemals das ganze Kind kalt abgeduschen.
Die Leitlinienautorinnen und -autoren gehen auch auf die Analgesie ein.
Exkurs. Zur Verdeutlichung der Relevanz ein Fallbeispiel [8]: Ein 14 Monate altes Kleinkind zieht sich beim Umstürzen eines Wasserkochers Verbrühungen mindestens zweiten Grades an Thoraxvorderwand, Hals und Gesicht zu. Die Ausdehnung der Verbrühung wird später mit 25 Prozent der Körperoberfläche berechnet. Der Rettungsdienst trifft fünf Minuten nach Alarmierung am Einsatzort ein. Der Notarzt schätzt Ausmaß und Schwere der Verbrühung korrekt ein und verzichtet auf weitere Maßnahmen. Etwa 30 Minuten nach dem Unfallereignis wird das Kind in die Notaufnahme einer Kinderklinik eingeliefert. Erst dort erfolgen Anlage eines intravenösen (i. v.-)Zugangs, Analgesie und Wundversorgung. Später berichtet die Mutter, dass ihr Kind vom Unfallzeitpunkt bis zur Versorgung in der Kinderklinik offensichtlich aufgrund stärkster Schmerzen kontinuierlich geschrien habe.
Wichtig zu wissen: Nicht selten wird bei Kindern auf eine effektive Schmerztherapie verzichtet. Gründe hierfür sind beispielsweise Unsicherheiten mit der Dosierung, Schwierigkeiten bei der Anlage eines venösen Zugangs oder die Angst vor unerwünschten Nebenwirkungen, etwa einer Atemdepression.
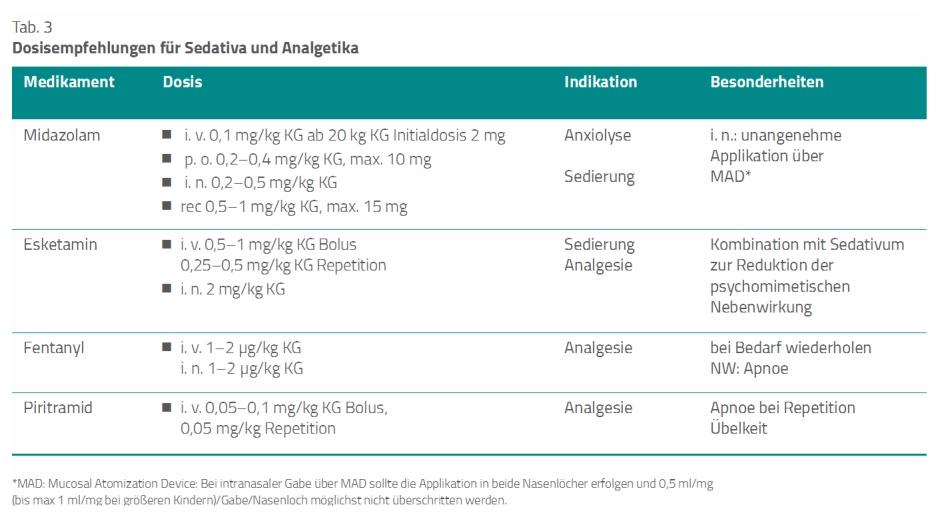
Der Leitlinie zufolge hat die Schmerzbehandlung oberste Priorität. Die Leitlinie hebt in diesem Zusammenhang den Stellenwert von Esketamin (zum Beispiel Ketanest-S®) [9] und Opioiden, zum Beispiel Fentanyl in Kombination mit Midazolam (zum Beispiel Dormicum®) hervor. Die Leitlinie verweist diesbezüglich auch auf die Möglichkeit einer intranasalen Medikamentengabe mittels eines speziellen Adapters (LMA® MAD Nasal, Bild 1) [10].
Empfehlung 9
Alle Manipulationen an der Patientin oder am Patienten sollen in adäquater Analgosedierung erfolgen.
Dazu enthält die Leitlinie Dosisempfehlungen für Sedativa und Analgetika (Tab. 3) [1].
Da Medikamentenfehler Kinder und Jugendliche besonders gefährden, hat die Deutsche Gesellschaft für Kinder- und Jugendmedizin eine Leitlinie zur Medikamentensicherheit bei Kindernotfällen vorgelegt [11].
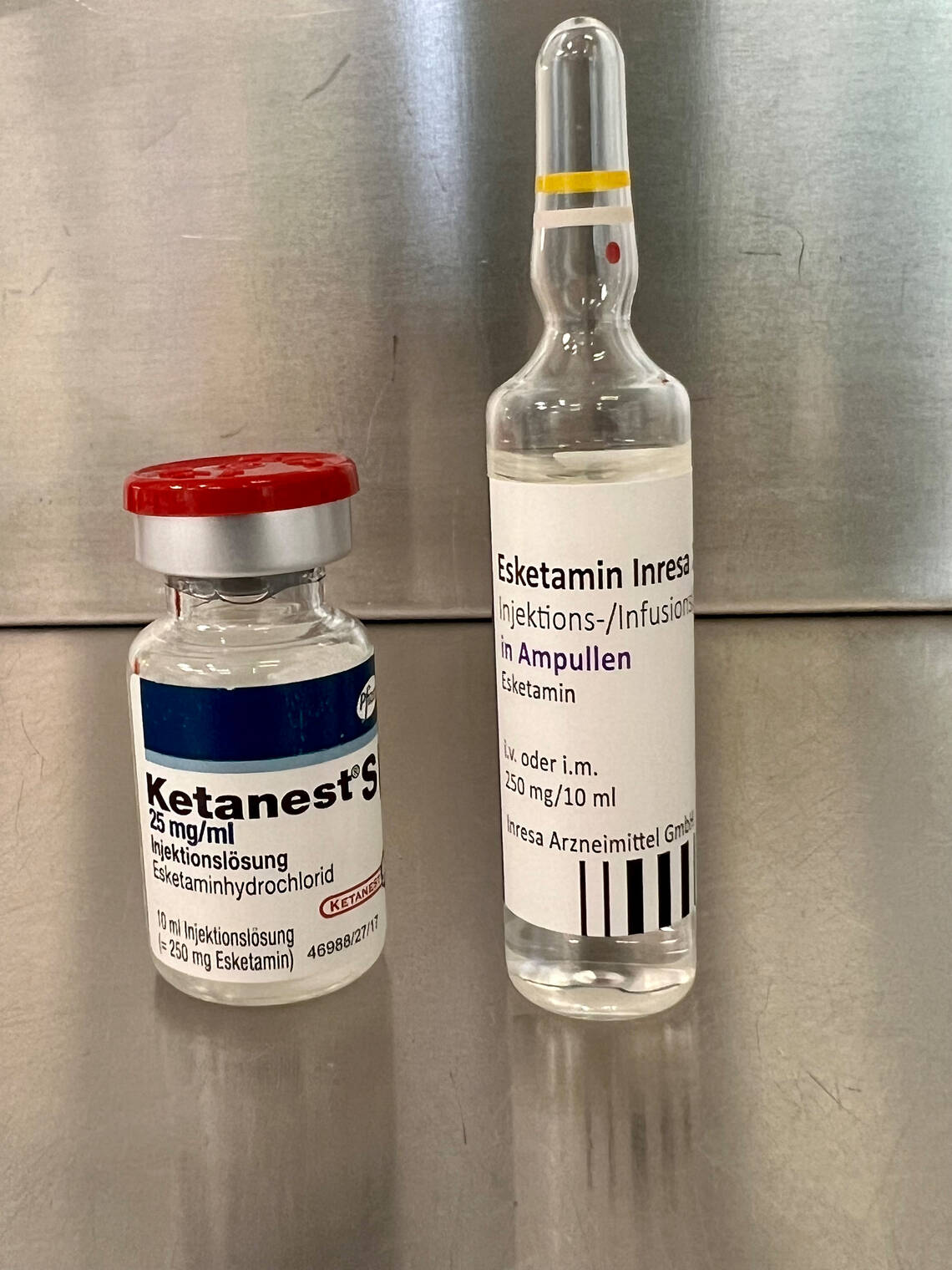
Wichtig zu wissen: Bei der intranasalen Verabreichung von Medikamenten sind pro Nasenloch maximal 0,5–1 mg/ml Volumen zu verabreichen. Daher sind für diese Applikationsform ausschließlich Ampullen mit einer hohen Konzentration geeignet. Dazu ein Beispiel: Esketamin wird intranasal mit 2 mg/kg KG dosiert. Ampullen mit 5 mg/ml erlauben keine ausreichende Dosierung. Stattdessen ist Esketamin in einer Konzentration mit 25 mg/ml zu bevorraten (Bild 2). In der Praxis wird dies wahrscheinlich dazu führen, dass in einer Abteilung beide Konzentrationen zugleich vorhanden sind, was erhöhte Anforderungen an die Anwenderaufmerksamkeit stellt.
Bei Brandverletzungen mit einer VKOF > 10 Prozent besteht das Risiko eines Volumenmangels mit Ausbildung eines Schocks. In diesen Fällen ist daher mindestens ein periphervenöser Zugang zu legen, möglichst großlumig. Nach Möglichkeit sind geschädigte Hautareale bei der Anlage des Zugangs zu vermeiden.
Gelingt es vor Ort nicht, einen i. v.-Zugang zu legen, ist zufolge der S1-Leitlinie „Die intraossäre Infusion in der Notfallmedizin“ eine intraossäre Flüssigkeitssubstitution zu erwägen [12, 13]. Dies ist jedoch nur bei großflächigen Verletzungen und unter Berücksichtigung der Transportdauer vorzunehmen [1].
Wichtig zu wissen: Alle ärztlichen und nichtärztlichen Mitarbeiterinnen und Mitarbeiter einer medizinischen Einrichtung, die prähospital oder in der innerklinischen Versorgung mit pädiatrischen oder adulten Notfallpatientinnen und -patienten zu tun haben, sollen der genannten Leitlinie zufolge in der Technik der intraossären Punktion unterrichtet werden und diese regelmäßig trainieren [13].
Empfehlung 10
Bei brandverletzten Kindern ab etwa zehn Prozent betroffener VKOF soll die Volumensubstitution mit isotonen, kristalloiden Lösungen erfolgen. Eine Menge von 10 ml/kg Körpergewicht/h sollte dabei initial nicht überschritten werden.
Weitere Ausführungen der Leitlinie befassen sich mit Behandlungsrichtlinien, zu denen auch eine Liste gehört, welche Verletzungen hinsichtlich Art und Umfang eine Verlegung oder Vorstellung in einem Zentrum für schwer brandverletzte Kinder indizieren. Die Autorinnen und Autoren der Leitlinie betonen, dass die stationäre Behandlung brandverletzter Kinder und Jugendlicher Zentren für schwer brandverletzte Kinder oder spezialisierten Kliniken für brandverletzte Kinder vorbehalten ist [1].
Empfehlung 11
Bei thermisch verletzten Kindern und Jugendlichen, die keine Zentrumsindikationen haben, sollte zumindest eine Vorstellung oder Verlegung in eine spezialisierte Klinik für brandverletzte Kinder erfolgen.
Weitere Ausführungen der Leitlinie behandeln die Organisation und Verlegung in ein Zentrum oder eine spezialisierte Klinik, die Voraussetzung eines Zentrums für schwer brandverletzte Kinder und die Voraussetzungen einer spezialisierten Klinik für brandverletzte Kinder. Weiterhin definiert die Leitlinie Ziele der fach- und kindergerechten Behandlung des thermisch verletzten Kindes und Jugendlichen.
Ein Abschnitt umfasst Empfehlungen zur Flüssigkeitstherapie, zum hämodynamischen Monitoring und zu speziellen anästhesiologischen Aspekten. Weiterhin geht die Leitlinie auf die lokale Therapie ein, die sowohl die konservative Therapie mit speziellen Verbandmaterialien als auch die chirurgische Nekrektomie mit anschließender Rekonstruktion umfasst [1].
Die Leitlinienautorinnen und -autoren weisen ferner auf die Bedeutung des mikrobiologischen Monitorings hin, das unter Umständen schon bei Aufnahme der Patientin oder des Patienten zu beginnen ist und einen Nasen-/Rachenabstrich umfasst. Eine prophylaktische Antibiotikatherapie ist der Leitlinie zufolge jedoch nicht indiziert. Eine antibiotische Behandlung ist nur bei einer nachgewiesenen Superinfektion der Wundflächen, positiver Blutkultur oder sonstiger gesicherter Infektion anderer Organe gezielt, insbesondere gemäß Antibiogramm nach Abstrich oder Probenentnahme durchzuführen.
Ein weiterer Aspekt der Leitlinie befasst sich mit der Therapie des verbrennungsassoziierten Pruritus und beschreibt den Juckreiz als eine der quälendsten Langzeitfolgen einer thermischen Verletzung. Er beginnt etwa 48 Stunden nach dem Trauma. Viele Betroffene leiden oft noch mehrere Jahre nach dem Trauma an Juckreiz im Bereich der Narben. Dies kann den Leitlinienautorinnen und -autoren zufolge einen erheblichen negativen Einfluss auf die Lebensqualität haben und die psychomotorische Entwicklung der betroffenen Kinder beeinträchtigen.
Weitere Themen der Leitlinie sind Narbenbehandlung, Physiotherapie, Ergotherapie, Orthopädietechnik und die psychotherapeutische Begleitung in der Akutphase [1].
Kindeswohlgefährdung
Im Mittel werden circa zehn Prozent der nachgewiesenen Kindesmisshandlungen von Verbrennungen oder Verbrühungen verursacht. Bestimmte Verletzungsmuster gelten dabei als prinzipiell verdächtig:
- Immersionsverletzungen der Extremitäten mit Handschuh-/Strumpfmuster oder des Gesäßes,
- isolierte Verbrühungen des Gesäßes/des Perineums mit scharfen Begrenzungen nach cranial,
- das Vorliegen zusätzlicher Verletzungen ohne Bezug zur Verbrühung,
- inkompatible Anamnese,
- Kontaktverbrennungen mit scharf begrenzten geometrischen Mustern,
- multiple Verbrennungen an unterschiedlichen Körperstellen.
Der Leitlinie zufolge ist bei Verdacht der Kindeswohlgefährdung im Rahmen der Befunderhebung die interdisziplinäre Kinderschutzgruppe [14] umgehend einzuschalten und nach entsprechenden gesetzlichen Richtlinien und Handlungsempfehlungen zu ver- fahren [15].
Paulinchen e. V.
„Tee tut weh“ war 2024 das Motto der „Initiative für brandverletzte Kinder – Paulinchen e. V.“. Die Initiative warnte damit zum Tag des brandverletzten Kindes, der jedes Jahr auf den 7. Dezember fällt, vor Gefahren durch heiße Flüssigkeiten.
Empfehlung 25
Bei thermischen Verletzungen mit Verdacht auf eine Kindeswohlgefährdung muss eine interdisziplinäre Kinderschutzgruppe hinzugezogen werden.
Spezialisten gefragt
Die meisten der jährlichen thermischen Traumata unter Kindern und Jugendlichen in Deutschland haben ihre Ursache in Unfällen mit heißen Flüssigkeiten. Mittels geeigneter Präventionsmaßnahmen ließen sich viele dieser Unfälle verhindern. Kommt es aber doch zum Unfall, sind Spezialisten gefragt. Da thermische Verletzungen zu den schwersten und mit ihren Folgen auch zu den nachhaltigsten Traumen zählen, sind hohe Anforderungen an die Versorgungsqualität zu stellen. Diese umfasst eine qualifizierte, komplexe interdisziplinäre Behandlung – nach Definition nationaler und internationaler Fachgesellschaften.
[1] Deutsche Gesellschaft für Kinderchirurgie (DGKJCH), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V. (AWMF) et al. Behandlung thermischer Verletzungen im Kindesalter (Verbrennung, Verbrühung). Version 3.0, 15.08.2024. Im Internet: register.awmf.org/assets/guidelines/006-128l_S2K_Behandlung-thermische-Verletzungen-Kinder-Verbrennung-Verbruehung_2024-08_1.pdf; Zugriff: 05.01.2025
[2] Paulinchen e. V. Initiative für brandverletzte Kinder. Pressemitteilung vom 03.12.2024 zum Tag des brandverletzten Kindes am 7. Dezember. Im Internet: www.paulinchen.de/fileadmin/Paulinchen/2024/ 2024_Pressemitteilungen/2024_12_03_Pressemitteilung_Paulin chen_TdbK.pdf; Zugriff: 05.01.2025
[3] Regelwerk der AWMF. Im Internet: www.awmf.org/regelwerk; Zugriff: 05.01.2025
[4] Flake F, Dönitz S. Verbrennungen. In: Flake F, Dönitz S (Hrsg.). Mensch Körper Krankheit für den Rettungsdienst. 4. Aufl. 2022. Urban & Fischer Verlag/Elsevier. ISBN-10: 3437462040
[5] Aktuelle Leitlinien des European Resuscitation Council (ERC). Im Internet: cprguidelines.eu/guidelines-2021; Zugriff: 05.01.2025
[6] Deutscher Rat für Wiederbelebung – German Resuscitation Council (GRC) e. V. Reanimationsleitlinien 2021. Im Internet: www.grc-org.de/wissenschaft/leitlinien; Zugriff: 05.01.2025
[7] Deutsche Gesellschaft für Plastische, Rekonstruktive und Ästhetische Chirurgie e. V. (DGPRÄC). Pressemitteilung vom 07.12.2023 zum Tag des brandverletzten Kindes. Im Internet: www.dgpraec.de/pressemitteilungen/tag-des-brandverletzten-kindes-brandheiss-brand gefaehrlich-brandverletzt; Zugriff: 05.01.2025
[8] Landsleitner, B., Schroth, M. Analgesie und Anästhesie bei Kindernotfällen. Notfall Rettungsmed 2014; 17: 95–104. Im Internet: doi.org/10.1007/s10049-013-1810-y; Zugriff: 05.01.2025
[9] Dönitz S. Ketamin und Esketamin. Vom Tiernarkosemittel zum Antidepressivum. PflegenIntensiv 2022; 19 (4): 60–67
[10] Dönitz S. Intranasale Medikamentengabe. Nützliche Alternative zum venösen Zugang. PflegenIntensiv 2019; 16 (1): 50–52
[11] Dönitz S. S2k-Leitlinie „Medikamentensicherheit bei Kindernotfällen“. Medikamentenfehler vermeiden. PflegenIntensiv 2021; 18 (2): 44–49
[12] Dönitz S. Neue S1-Leitlinie. Die intraossäre Punktion – im Notfall oft Mittel der Wahl. PflegenIntensiv 2018; 15 (3): 52–54
[13] Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin e. V. (DGAI) et al. S1-Leitlinie „Die intraossäre Infusion in der Notfallmedizin.“ AWMF-Register Nr. 001/042. Stand 11/2017. Im Internet: register.awmf.org/assets/guidelines/001-042l_S1_Der- intraossaere-Gefaesszugang-in-der-Notfallmedizin_2018-02- abgelaufen.pdf; Zugriff: 05.01.2025
[14] Deutsche Gesellschaft für Kinderschutz in der Medizin (DGKiM). Übersicht von Kinderschutzgruppen und Notfallambulanzen an deutschen Kliniken und Krankenhäusern. Im Internet: dgkim.de/qualifizierung-kinderschutzgruppen/kinderschutzgruppen-in-deutschland; Zugriff: 05.01.2025
[15] DGKiM, AWMF et al. S3-Leitlinie Kindesmisshandlung, -missbrauch, -vernachlässigung unter Einbindung der Jugendhilfe und Pädagogik (Kinderschutzleitlinie). Stand 03.01.2022. Im Internet: register.awmf.org/assets/guidelines/027-069l_S3_Kindesmisshandlung-Missbrauch-Vernachlaessigung- Kinderschutzleitlinie_2022-01-abgelaufen.pdf; Zugriff: 05.01.2025