Im September 2023 veröffentlichte die Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin eine neue S1-Leitlinie „Intraoperative klinische Anwendung von hämodynamischem Monitoring bei nicht-kardiochirurgischen Patient:innen“. Der Autor stellt einige der Empfehlungen und Hintergründe vor.
Inhaltlich bezieht sich die Leitlinie (Textkasten: Die Leitlinie) auf anästhesiologisch betreute erwachsene Patientinnen und Patienten, die sich im ambulanten oder stationären Umfeld einem nichtkardiochirurgischen operativen Eingriff unterziehen [1].
Die Leitlinie
Die von der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI) als einzige beteiligte Fachgesellschaft erstmals veröffentlichte S1-Leitlinie „Intraoperative klinische Anwendung von hämodynamischem Monitoring bei nicht-kardiochirurgischen Patient:innen“ ist ausschließlich als Langversion verfügbar. Sie hat einen Umfang von 67 Seiten und steht auf der Website der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) kostenlos als Download zur Verfügung [1]. „Hämodynamisches Monitoring“ bedeutet Überwachung der Herz-Kreislauf-Funktion, wobei dies in der klinischen Praxis auch die Therapie einschließt.
Wichtig zu wissen: Aspekte des hämodynamischen Monitorings und der Therapie finden sich auch in anderen Leitlinien, zu denen insofern ein enger Bezug besteht. Die Herausgeber der Leitlinie heben dazu bestehende Leitlinien beziehungsweise Handlungsempfehlungen hervor [2, 3, 4, 5, 6].
Adressaten und Patientenzielgruppe. Die Leitlinie richtet sich an Anästhesiologinnen und Anästhesiologen in Klinik und Praxis und andere medizinische Fachrichtungen, die an der intraoperativen klinischen Anwendung von hämodynamischem Monitoring bei nichtkardiochirurgischen Patienten beteiligt sind. Darüber hinaus soll die Leitlinie Kostenträgern und politischen Entscheidungsträgern zur Orientierung dienen.
Relevanz. Den Autorinnen und Autoren zufolge sind postoperative Organschädigungen (zum Beispiel akutes Nierenversagen, akute Myokardschädigung) nach nichtkardiochirurgischen Operationen häufig. Da perioperative hämodynamische Veränderungen (zum Beispiel Hypotonie, niedriges Herzzeitvolumen) mit postoperativer Organschädigung assoziiert sind, ist die korrekte Anwendung von hämodynamischem Monitoring und darauf basierenden Entscheidungen ein Eckpfeiler der perioperativen anästhesiologischen Therapie. Zu den übergeordneten Zielen gehört die Aufrechterhaltung der Organfunktionen. Diese wird sichergestellt durch
- einen adäquaten Perfusionsdruck (Druck, mit dem ein Gewebe durchblutet wird [7]),
- einen adäquaten Blutfluss (Fortbewegung des Blutes im Herz-Kreislauf-System [8]),
- ein adäquates Sauerstoffangebot (dem Gesamtorganismus oder einem Organgewebe zur Verfügung stehende Sauerstoffmenge pro Zeiteinheit [9]).
Wichtig zu wissen: Nach [9] ergibt sich das Sauerstoffangebot „rechnerisch aus dem Produkt von Herzminutenvolumen (bzw. organspezifischer Perfusion in l/min) und arteriellem Sauerstoffgehalt“. Dies verdeutlicht, dass die Herz-Kreislauf-Funktion eine entscheidende Rolle für das Sauerstoffangebot einnimmt (Herzminutenvolumen = Herzfrequenz x Schlagvolumen).
Ziel. Die Leitlinie zielt auf die Verhinderung perioperativer Komplikationen ab, die nach wie vor ein großes Problem darstellen. International prospektiv erhobene Daten elektiv-chirurgischer Patienten zeigten eine Rate an perioperativen Komplikationen von knapp 20 Prozent. Derartige Komplikationen haben einen erheblichen Einfluss auf die Langzeitmorbidität – und damit auf die Lebensqualität sowie die Sterblichkeit. Der Leitlinie zufolge bedeutet das im Umkehrschluss, dass eine Vermeidung von Komplikationen durch Optimierung der Herz-Kreislauf-Funktion zu einem langfristig besseren Behandlungsergebnis beitragen kann [1].
Wichtig zu wissen: Nach [10] beschreibt der Begriff Morbidität „die Anzahl der Personen in einer Population, die in einem bestimmten Zeitraum krank sind oder werden“. Er ist eine „epidemiologische Kennzahl für die Krankheitslast in einer Bevölkerung“.
Empfehlungsgrade. Wie auch in anderen AWMF-Leitlinien haben die DGAI-Autoren die Formulierungen „soll/soll nicht“, „sollte/sollte nicht“ sowie „kann erwogen werden/kann verzichtet werden/ist unklar“ verwendet (Tab.) [11]. Da es sich bei der hier besprochenen S1-Leitlinie um einen Konsens und daraus abgeleitete Stärken der Empfehlungen einer Expertengruppe handelt, ist es nicht möglich, einen Empfehlungsgrad (GoR, Grade of Recommendation) anzugeben.
Allgemeine Grundsätze
Gesamtevaluation erforderlich. Die Autoren der Leitlinie betonen, dass einzelne Variablen (veränderliche Größen) des hämodynamischen Monitorings oft nur eine Beurteilung von Teilaspekten der eigentlichen Herz-Kreislauf-Funktion darstellen, die insgesamt auf die Aufrechterhaltung einer adäquaten Sauerstoffversorgung der Endorgane abzielt. Die Leitliniengruppe unterstreicht daher, dass einzelne Komponenten des hämodynamischen Monitorings lediglich Bausteine in der Gesamtevaluation der klinischen Situation darstellen.
Praktisch heißt das, dass nach Komplexität der Situation eine Anpassung des Monitoringumfangs erforderlich ist. Das Spektrum reicht vom typischen und allgemeinen nichtinvasiven Basismonitoring bis hin zum Einsatz des Pulmonalarterienkatheters bei hochselektierten Patienten. Die Autoren der Leitlinie fordern, dass das apparative Monitoring stets im Kontext mit Befunden der körperlichen Untersuchung und den Ergebnissen anderer diagnostischer Verfahren zu betrachten ist. Außerdem sei der chirurgische Kontext zu interpretieren, weshalb sie der interdisziplinären Kommunikation in diesem Zusammenhang eine herausragende Bedeutung zuschreiben. Soweit nicht anders angegeben, verwendet die Leitlinie die Begriffe „arterieller Blutdruck“ und „Blutdruck“ synonym [1].
Rohsignale. Die Leitliniengruppe fordert, hämodynamische Messergebnisse nicht nur numerisch darzustellen, sondern das Rohsignal der Messung anzuzeigen – sofern möglich. So lassen sich beispielsweise Artefakte (gedämpfte Druckkurven) erkennen. Zudem sind weiterführende diagnostische Informationen aus dem Rohsignal ableitbar. Hämodynamische Variablen sind vorzugsweise kontinuierlich zu messen und intermittierenden Messungen vorzuziehen [1].
Invasive Methoden. Einerseits ist eine Reduktion oder Vermeidung invasiver Methoden anzustreben, um das Nutzen-Risiko-Verhältnis zu verbessern. Andererseits führt eine Verringerung invasiver Methoden zu einem potenziellen Verlust der Messgenauigkeit. Anwender sollen das Für und Wider gegeneinander abwägen [1].
Auswahl der Kernthemen der Leitlinie. Um ein repräsentatives Bild für alle klinisch tätigen Anästhesiologen zu erlangen, haben die Leitlinienautoren an drei deutschen Universitätskliniken alle Weiterbildungsassistentinnen und -assistenten sowie alle Fachärztinnen und Fachärzte für Anästhesiologie digital befragt, welche Fragen ihnen bezüglich des intraoperativen hämodynamischen Monitorings und der Therapie am wichtigsten sind. Diese finden sich in der Leitlinie als Kernfragen abgebildet, die die Leitliniengruppe diskutiert sowie beantwortet und zu denen sie teils mehrere Empfehlungen abgegeben hat [1]. Der Fachbeitrag greift in Form verkürzter Zwischenüberschriften ausgewählte Kernfragen thematisch auf.
Blutdruckmonitoring mittels Oszillometrie
Empfehlung 1: Die oszillometrische Blutdruckmessung soll – wenn möglich – am Oberarm erfolgen.
Empfehlung 2: Zur oszillometrischen Blutdruckmessung ist eine für den Umfang des Oberarms passende Manschettengröße zu wählen und die Manschette ohne Kontakt zum Olecranon eng um den Oberarm anzulegen.
Empfehlung 3: Für die oszillometrische Blutdruckmessung soll die Oberarmmanschette auf Herzhöhe positioniert sein und keine externe Kompression oder Manipulation der Manschette während der Messung erfolgen.
Empfehlung 4: Für Patienten in Allgemeinanästhesie ist die oszillometrische Blutdruckmessung alle drei Minuten vorzusehen. Das Messintervall für die oszillometrische Blutdruckmessung ist den klinischen Gegebenheiten anzupassen.
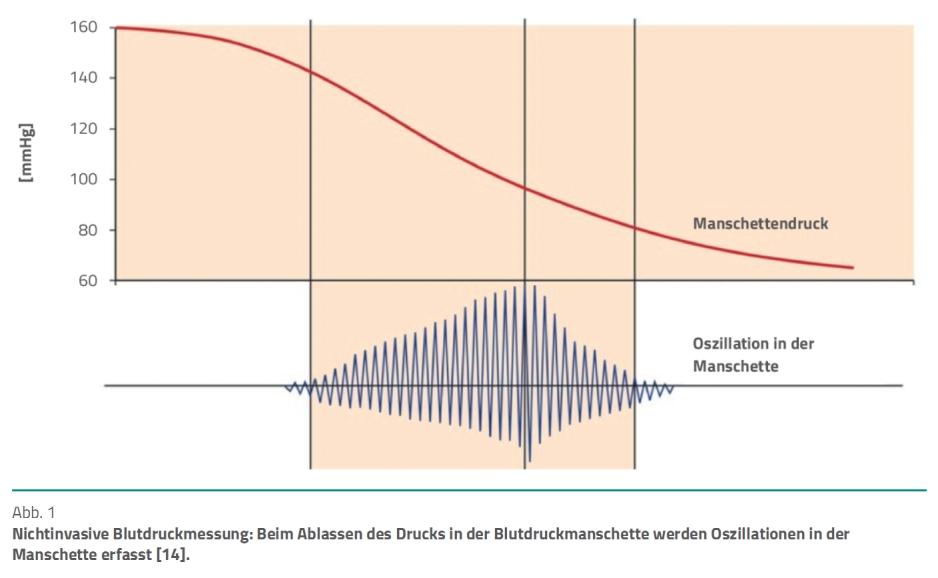
Die meisten Geräte messen den Blutdruck oszillometrisch, das heißt, sie leiten den Blutdruck aus Schwingungen der Blutgefäßwand ab. Für die Messung am Oberarm dient eine mit Luft zu befüllende Blutdruckmanschette dazu, die Arteria brachialis zu verschließen. Die Verringerung des Drucks mittels schrittweisen Ablassens der Luft in der Manschette eröffnet die Blutbahn wieder. In der verschlossenen beziehungsweise teilweise verschlossenen Arterie erzeugen die vom Herzen fortgeleiteten Pulswellen Schwingungen, die Oszillationen (Abb. 1). Sie übertragen sich auf die Blutdruckmanschette, sodass Oszillationen der darin enthaltenen Luft entstehen. Diese zeichnet das Gerät mithilfe eines elektronischen Drucksensors auf. So entsteht ein Oszillogramm.
Zur Berechnung des Blutdrucks verwenden die Hersteller unterschiedliche Algorithmen, die sie meist nicht offenlegen. Einige Geräte bestimmen beispielsweise den systolischen und diastolischen arteriellen Blutdruck und leiten den mittleren arteriellen Blutdruck (MAP) daraus ab. Viele Geräte ermitteln die maximale Amplitude im Oszillogramm (maximale Gefäßschwingung), die vergleichsweise einfach zu identifizieren ist, und setzen diesen Punkt mit dem MAP gleich. Aus diesem Grund messen all diese Geräte den MAP am genauesten.
Die Messung am Oberarm wird empfohlen, da die Druckwellen (Oszillationen) hier normalerweise am besten aufzunehmen sind. Die luftleere Manschette ist zwei bis drei Zentimeter oberhalb der Ellenbeuge am entkleideten Oberarm anzulegen – eng und faltenfrei direkt auf der Haut. Die Arterienmarkierung auf der Blutdruckmanschette ist über der Arteria brachialis zu platzieren. Es sollte eine Manschette zum Einsatz kommen, die etwa zwei Drittel des Oberarms bedeckt [12, 13]. Denn eine zu schmale Blutdruckmanschette – etwa eine Kindermanschette an einem Erwachsenen – ermittelt falsch hohe Blutdruckwerte. Umgekehrt führt eine zu breite Maschette zu falsch niedrigen Werten [1, 13]. Besonders wichtig ist die Positionierung der Manschette auf Herzhöhe. Befindet sie sich oberhalb davon, kommt es wegen des hydrostatischen Höhenunterschieds zu falsch niedrigen Blutdruckwerten. Befindet sich die Manschette unter Herzhöhe, ergeben sich entsprechend falsch hohe Blutdruckwerte [1].
Wichtig zu wissen: Die oszillometrische Blutdruckmessung überschätzt generell niedrige Blutdruckwerte und unterschätzt hohe Blutdruckwerte. Dies kann zu einem verspäteten Erkennen von Hypo- beziehungsweise Hypertension führen [1].
Kontinuierliche Blutdruckmessung – Patientengruppe
Empfehlung: Eine kontinuierliche Blutdruckmessung soll an allen Patienten erfolgen, die aufgrund anästhesiologischer oder operativer Maßnahmen oder wegen Begleit- erkrankungen ein Risiko für Hypo- oder Hypertensions-assoziierte Komplikationen haben.
Die Leitlinienautoren bezeichnen die kontinuierliche Blutdruckmessung – invasiv mit einem arteriellen Katheter – als Referenzmethode beziehungsweise Goldstandard. Eine nichtinvasive Möglichkeit der kontinuierlichen Messung besteht beispielsweise in der Fingercuff-Methode. Der Vorteil der kontinuierlichen Blutdruckmessung besteht darin, eine Hypo- oder Hypertension unmittelbar zu erkennen und behandeln zu können. Somit lassen sich Blutdruckschwankungen und intraoperative Hypotensionen reduzieren. Gemäß Leitlinie soll die Entscheidung für eine kontinuierliche Blutdruckmessung das operative und patientenindividuelle Risiko für Blutdruckschwankungen einbeziehen.
Als Operationen, die einer engmaschigen Blutdruckmessung bedürfen, führt die Leitlinie exemplarisch intrakranielle und gefäßchirurgische Operationen, Operationen in sitzender Lagerung sowie solche mit zu erwartender Hypotension (etwa infolge Blutungen) auf. Beispiele für patientenindividuelle Faktoren sind kardiovaskuläre Vorerkrankungen oder Patienten mit einem hohen Risiko für kardiovaskuläre Komplikationen, ein erhöhter intrakranieller Druck (mit der Gefahr eines zu niedrigen zerebralen Perfusionsdrucks) sowie rupturgefährdete Aneurysmen.
Darüber hinaus kann eine kontinuierliche Blutdruckmessung auch bei Patienten indiziert sein, an denen eine intermittierende Blutdruckmessung mittels Blutdruckmanschette nur ungenau oder schwierig möglich ist (zum Beispiel wegen Adipositas) [1, 15].
Kontinuierliche Blutdruckmessung – Ausführung
Empfehlung 1: Die kontinuierliche Blutdruckmessung sollte mit einem arteriellen Katheter erfolgen.
Empfehlung 2: Für geeignete Patienten ist ein nichtinvasives kontinuierliches Verfahren möglich.
Wie schon ausgeführt, sehen die Leitlinienautoren die intraarterielle Blutdruckmessung mit einem arteriellen Katheter als Goldstandard zur Messung des Blutdrucks an. Das Verfahren ist bei korrekter Anwendung genauer als nichtinvasive Messmethoden. Kommen beide Verfahren parallel zum Einsatz, präferieren die Leitlinienautoren im Falle von Messdiskrepanzen die intraarterielle Blutdruckmessung für Therapieentscheidungen. Dies setzt eine korrekte Anwendung beider Verfahren voraus.
Vorteile der intraarteriellen Blutdruckmessung sind der Leitlinie zufolge der kontinuierliche Messcharakter (Messung in Echtzeit; die ermöglicht die umgehende Einleitung therapeutischer Maßnahmen), die Messgenauigkeit und die Möglichkeit der Entnahme arteriellen Blutes. Dagegen sind schwere Komplikationen infolge der Anlage des arteriellen Katheters sehr selten.
Bei Patienten mit hohem Volumenumsatz oder Vasopressorbedarf sowie bei sehr hohen oder sehr niedrigen Blutdruckwerten weisen die nichtinvasiven Blutdruckmessmethoden Messungenauigkeiten auf. In diesen Fällen ist die intraarterielle Blutdruckmessung zu bevorzugen. Wird das Risiko für die Patienten als niedrig oder mittel eingestuft, ist auch ein nichtinvasives kontinuierliches Verfahren zur Blutdruckmessung angezeigt [1].
Exkurs: kontinuierliche nichtinvasive Blutdruckmessung
Die meisten der nichtinvasiven Verfahren basieren auf der Fingerphotoplethysmografie. Nach [16] erfolgt bei der Photoplethysmografie (PPG) „die kontinuierliche Blutdruckmessung durch Veränderungen des Blutvolumens im Finger, die durch entsprechende Blutdruckveränderungen während des Herzzyklus erzeugt werden. Eine kleine Fingermanschette mit einem Infrarotphotoplethysmografen ist mit einer schnellen Servopumpe verbunden, die den Fingermanschettendruck kontinuierlich so einstellt bzw. konstant hält, dass der transmurale Druck jeweils null beträgt. Die Druckschwankungen lassen sich als Echtzeitkurve abbilden.“
Wichtig zu wissen: Das vom Herzen in die Gefäße gepumpte Blut erzeugt im Gefäß einen Innendruck (Pi). Diesem Innendruck wirkt von außen der extravasale Druck (Pe) entgegen. Er setzt sich aus allen Kräften zusammen, die von außen auf das Gefäß wirken. Als transmuraler Druck (Ptm) wird die Differenz von Innendruck und Außendruck bezeichnet. Er ist normalerweise positiv, weil der Innendruck eines Blutgefäßes deutlich höher ist als der extravasale Druck [17]. Er wird in mmHg angegeben.
Formel: Ptm = Pi – Pe
Anlage des arteriellen Katheters zur intraarteriellen Blutdruckmessung
Empfehlung: Die Anlage eines arteriellen Katheters soll bei bestehender Indikation für eine intraarterielle Blutdruckmessung vor der Narkoseeinleitung erfolgen.
Während der Narkoseeinleitung kommt es häufig zur Hypotension, die wiederum mit postoperativen Komplikationen verbunden ist. Im Gegensatz zur Hypotension, die während der Operation auftritt, ist eine im Rahmen der Narkoseeinleitung auftretende Hypotension vor allem auf das anästhesiologische Management zurückzuführen und insofern vorhersehbar. Um Komplikationen zu vermeiden, soll die Hypotension vermieden werden. Der intermittierende Messcharakter der oszillometrischen Blutdruckmessung führt in Verbindung mit der systematischen Überschätzung niedriger Blutdruckwerte allerdings dazu, dass eine Hypotension oft unerkannt bleibt.
Eine randomisierte kontrollierte Studie mit nichtherzchirurgischen Patienten zeigte, dass hingegen eine kontinuierliche intraarterielle Blutdruckmessung zu einer deutlichen Reduktion der Dauer und Schwere der Hypotension während der Narkoseeinleitung führte. Die Leitlinienautoren sind daher der Auffassung, dass bei bestehender Indikation für eine intraarterielle Blutdruckmessung der arterielle Katheter bereits vor der Narkoseeinleitung zu legen ist. Ein Ersatz durch ein intermittierendes, nichtinvasives Messverfahren soll nicht erfolgen [1].
Gefäß für die Anlage des arteriellen Katheters
Empfehlung: Ein arterieller Katheter ist primär in die Arteria radialis zu legen.
Insgesamt ist die Anlage der in Anästhesiologie und Intensivmedizin verwendeten arteriellen Katheter mit einem geringen Risiko für Komplikationen verbunden. Gängige genutzte Gefäße sind die Arteria radialis, die Arteria brachialis und die Arteria femoralis. Retrospektive Analysen von über 60.000 Katheteranlagen im operativen Setting zeigten mit Abstand am wenigsten vaskuläre oder neurologische Komplikationen bei Verwendung der Arteria radialis auf. Weitere Vorteile für dieses Gefäß sehen die Leitlinienautoren in der guten Kollateralversorgung der Hand, der guten Zugänglichkeit im klinischen Alltag sowie der einfachen Möglichkeit der Kompression bei Blutungskomplikationen. Kleinlumige Katheter (20 G) sind im Vergleich zu größeren Kathetern (18 G) mit weniger Komplikationen verbunden [1].
Wichtig zu wissen: Die Autoren der Leitlinie empfehlen, arterielle Katheter in ultraschallgesteuerter Punktionstechnik anzulegen [1].
Lagerung von Patienten bei der Blutdruckmessung
Empfehlung 1: Insbesondere während Lagerungswechsel sollte der Blutdruck engmaschig oder besser kontinuierlich gemessen werden.
Empfehlung 2: Bei allen Lagerungen, bei denen das übliche Referenzniveau „rechter Vorhof“ tiefer liegt als die Schädelbasis, ist der nichtinvasiv gemessene mittlere arterielle Blutdruck um die hydrostatische Druckdifferenz zu korrigieren oder das Referenzniveau der kontinuierlichen arteriellen Blutdruckmessung auf Schädelbasis-Höhe festzulegen.
Bei verschiedenen intraoperativen Lagerungen hat sich gezeigt, dass diese mit einem erhöhten Risiko für Hypotension einhergehen. Die Leitlinie nennt die sitzende Lagerung, die Bauchlagerung, die Seitenlagerung und entsprechende Modifikationen. Bei der Flanken- und Bauchlagerung und insbesondere bei der sogenannten Concorde-Lagerung (Bauchlagerung mit erhöhtem Oberkörper) kann es durch Kompression der Vena cava inferior zu Behinderungen des venösen Rückstroms kommen.
Im Übrigen kann auch die Aufhebung der Lagerung zu einem Blutdruckabfall führen. Die Autoren der Leitlinie empfehlen daher, während eines Lagerungswechsels eine engmaschige oder besser kontinuierliche Blutdruckmessung zu nutzen [1].
Lagerungsformen, bei denen der Kopf höher liegt als das übliche Referenzniveau „rechter Vorhof“, verdienen besondere Aufmerksamkeit.
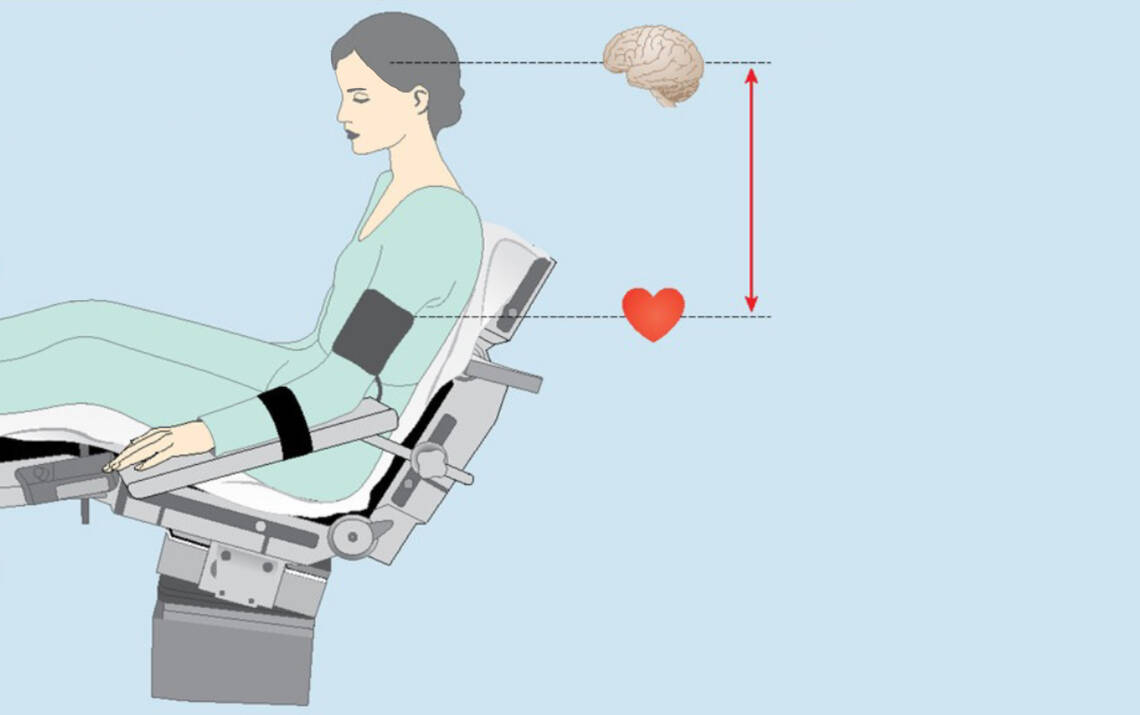
Bei einer Oberkörperhochlagerung ist der MAP im Gehirn (Referenzpunkt ist der Gehörgang) aufgrund des hydrostatischen Gefälles pro Zentimeter Höhenunterschied um 0,76 mmHg niedriger als auf Herzhöhe gemessen. Da sich eine Blutdruckmanschette am Oberarm bei dieser Lagerung relativ genau auf Herzhöhe befindet, wird der zerebrale Blutdruck überschätzt.
Hierzu ein Beispiel, bei dem der Höhenunterschied zwischen Gehörgang und der Blutdruckmanschette am Oberarm (Herzhöhe) 30 Zentimeter beträgt (Abb. 2).
30 x 0,76 = 22,8.
Bei 30 Zentimetern Höhenunterschied ist der MAP im Gehirn um circa 23 mmHg niedriger, als es das Blutdruckmessgerät anzeigt. Bei einem am Oberarm gemessenen mittleren arteriellen Druck von 75 mmHg beträgt also der MAP im Gehirn in diesem Beispiel tatsächlich nur 52 mmHg. Die Leitlinienautoren empfehlen daher, den Zielwert beim nichtinvasiv gemessenen MAP um die hydrostatische Druckdifferenz zu korrigieren. Das Referenzniveau einer intraarteriellen Blutdruckmessung ist entsprechend auf Schädelbasis-Höhe festzulegen [1].
Wichtig zu wissen: In ähnlicher Weise kommt es zu falschen Messergebnissen, wenn der Patient auf der Seite liegt. Je nachdem, ob der nichtinvasive Blutdruck am oben oder unten liegenden Arm gemessen wird, sind die Werte entweder falsch niedrig oder falsch hoch. Die Leitlinie empfiehlt, die oszillometrische Blutdruckmessung bei der Seitenlagerung am oben liegenden Arm. Auch hier ist die gegebenenfalls vorhandene hydrostatische Druckdifferenz zu berücksichtigen [1].
Komponente des arteriellen Blutdrucks zur Steuerung der Blutdrucktherapie
Empfehlung: Die intraoperative Blutdrucktherapie soll anhand des mittleren arteriellen Blutdrucks gesteuert werden.
Der MAP stellt den Einfluss-Blutdruck („inflow pressure“) für die meisten Organsysteme dar. Er ist daher für die Steuerung der intraoperativen Blutdrucktherapie zu verwenden [1].
Anzustrebender Blutdruckzielwert
Empfehlung: Intraoperativ soll der mittlere arterielle Blutdruck über 65 mmHg gehalten werden.
Wie erwähnt, sind niedrige Blutdruckwerte während einer Operation mit Organschädigungen verbunden. Dies belegen zahlreiche Studien. Je ausgeprägter die Schwere und die Dauer der Hypotension sind, desto deutlicher wird der Zusammenhang mit Organschädigungen. Es ist nicht ganz klar, welches der optimale intraoperative Blutdruck ist. Auf Basis der vorliegenden Studien empfehlen die Leitlinienautoren, den MAP während einer Operation über 65 mmHg beziehungsweise den systolischen arteriellen Blutdruck über 90–100 mmHg zu halten. Die Autoren vermuten, dass ein individualisiertes Blutdruckmanagement (basierend auf einem präoperativ gemessenen systolischen arteriellen Blutdruckwert) Komplikationen reduzieren könnte [1].
Urinausscheidung zur Beurteilung der Hämodynamik
Empfehlung: Die Urinausscheidung soll nicht isoliert zur Diagnose einer Hypovolämie oder hämodynamischen Therapiesteuerung verwendet werden.
Häufig wird angenommen, dass eine normale Urinausscheidung Zeichen eines adäquaten Volumenstatus und Herzzeitvolumens ist. Außerdem berücksichtigen die wesentlichen Klassifikationssysteme für akutes Nierenversagen die Urinausscheidung. Ein Rückgang der Urinproduktion kann infolge einer Kreislaufinstabilität mit Verminderung der renalen Perfusion auftreten. Andererseits kann ein deutlicher Rückgang der Urinproduktion durch erhöhten intraabdominalen Druck auftreten, etwa im Rahmen laparoskopischer Eingriffe. Der Leitlinie zufolge sind daher auch andere mögliche Ursachen einer Oligurie zu ergründen und gegebenenfalls zu therapieren als lediglich die Hypovolämie [1].
Weitere Themen der Leitlinie
Dieser Beitrag stellt lediglich einige ausgewählte Empfehlungen vor. Allen, die beruflich mit dem intraoperativen hämodynamischen Monitoring zu tun haben, sei ein Blick in die Leitlinie sehr empfohlen. So fehlen in diesem Beitrag beispielsweise die Aspekte der Herzfrequenzzielwerte, der Schlagvolumen/Herzzeitvolumen-Überwachung, der intraoperativen Echokardiografie und einiges mehr.
Zu den wichtigsten Empfehlungen der Leitlinie zählt, dass die intraoperative Blutdrucktherapie anhand des MAP gesteuert und dieser über 65 mmHg gehalten werden soll.
[1] Saugel B et al. S1-Leitlinie Intraoperative klinische Anwendung von hämodynamischem Monitoring bei nicht-kardiochirurgischen Patient:innen. Im Internet: register.awmf.org/de/leitlinien/detail/001-049
[2] Habicher M, Zajonz T, Bauer A et al. S3-Leitlinie zur intensivmedizinischen Versorgung herzchirurgischer Patienten – Hämodynamisches Monitoring und Herz-Kreislauf. Im Internet: register.awmf.org/assets/guidelines/001-016l_S3_Intensivmedizinische_Versorgung-Haemodynamisches-Monitoring_2018-06.pdf
[3] Marx G et al. S3-Leitlinie Intravasale Volumentherapie bei Erwachsenen. Im Internet: register.awmf.org/assets/guidelines/001- 020l_S3_Intravasale-Volumentherapie-Erwachsene_2020-10.pdf
[4] Zwissler B et al. Präoperative Evaluation erwachsener Patienten vor elektiven, nicht herz-thoraxchirurgischen Eingriffen. Gemeinsame Empfehlung der DGAI, DGCH und DGIM. Anästh Intensivmed 2017; 58: 349–364. doi: 10.19224/ai2017.349. Im Internet: www.ai-online.info/images/ai-ausgabe/2017/06-2017/2017_6_349-364_ Praeoperative%20Evaluation%20erwachsener%20Patienten%20vor% 20elektiven,%20nicht%20herz-thoraxchirur.pdf
[5] Halvorsen S et al. ESC Scientific Document Group. 2022 ESC Guidelines on cardiovascular assessment and management of patients undergoing non-cardiac surgery. Eur Heart J. 14.10.2022; 43 (39): 3826–3924. doi: 10.1093/eurheartj/ehac270. Erratum in: Eur Heart J. 7.11.2023; 44 (42): 4421. PMID: 36017553.
[6] Cecconi M et al. Consensus on circulatory shock and hemodynamic monitoring. Task force of the European Society of Intensive Care Medicine. Intensive Care Med. 12.2014; 40 (12):1795–1815. doi: 10.1007/s00134-014-3525-z. Epub 13.11.2014. PMID: 25392034; PMCID: PMC4239778.
[7] Antwerpes F. Perfusionsdruck. DocCheck Flexikon 2013. Im Internet: flexikon.doccheck.com/de/Perfusionsdruck
[8] Antwerpes F et al. Blutfluss. DocCheck Flexikon 2016. Im Internet: flexikon.doccheck.com/de/Blutfluss
[9] Pschyrembel online. Sauerstoffangebot. Im Internet: www.pschyrembel.de/Sauerstoffangebot/K00PV Dem%20Gesamtorganismus%20oder%20einem%20Organgewebe, %2Fmin)%20und%20arteriellem%20Sauerstoffgehalt
[10] Oiseth S, Jones L, Maza E. Epidemiologische Maßzahlen der Gesundheit. Lecturio 2023. Im Internet: www.lecturio.de/artikel/medizin/epidemiologische-maszahlen-der-gesundheit/
[11] Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). AWMF-Regelwerk Leitlinien – Von der Planung bis zur Publikation. Version 2.1 vom 05.09.2023. Im Internet: www.awmf.org/leitlinien/awmf-regelwerk.html
[12] Visomat. Blutdruckmanschette. Im Internet: www.visomat.de/blutdruckmanschette/
[13] Schewior-Popp S, Sitzmann F, Ullrich L. Thiemes Pflege. Das Lehrbuch für Pflegende in der Ausbildung. 15. Auflage 2021. ISBN 9783132437661
[14] Striebel H. Intraoperative Überwachung des Patienten. In: Striebel H, Hrsg. Die Anästhesie. 4., vollständig überarbeitete Auflage. Stuttgart: Thieme 2019. doi: 10.1055/b-006–163370
[15] Dönitz S. Anästhesie bei Adipositas. Zunehmendes Versorgungsproblem. PflegenIntensiv 2022; 19 (2): 62–71
[16] Janssens, U, Jung, C, Hennersdorf, M et al. Empfehlungen zum hämodynamischen Monitoring in der internistischen Intensivmedizin. Kardiologe 2016; 10: 149–169. doi.org/10.1007/s12181-016-0060-x
[17] Amboss. Aufbau und Funktion der Blutgefäße 2023. Im Internet: www.amboss.com/de/wissen/aufbau-und-funktion-der-blutgefasse
[18] Palmaers T. Anästhesie in der Orthopädie/Unfallchirurgie – Narkoseführung und Kreislaufmanagement in sitzender Position. AINS – Anästhesiologie · Intensivmedizin · Notfallmedizin · Schmerztherapie 2015; 50 (04): 280–285