Steigender Kostendruck und zunehmende Arbeitsverdichtung erfordern ein besonderes Augenmerk auf die Vermeidung von Behandlungsfehlern und damit auf die Patientensicherheit. Vermeintlich kleine Fehler können Patienten vital bedrohen. Der Autor beschreibt, wie Fehler entstehen und mit welchen Methoden sie sich vermeiden lassen.
Fehler in der Medizin werden als unerwünschte Ereignisse und kritische Ereignisse bezeichnet. Viele Studien haben nachgewiesen, dass 70 bis 90 Prozent der Fehler in Hochrisikobereichen, wie der Intensivstation (ITS) und der Anästhesie, auf menschliches Versagen („Human Factors“) zurückzuführen sind.
Obwohl sich der Umgang mit Fehlern in der Medizin stetig weiterentwickelt, ist er häufig immer noch mit einer „shame and blame“-Mentalität behaftet. Danach verursachen nur „schlechte“ Kolleginnen und Kollegen Fehler, sodass der Fokus darauf liegt, einen „Schuldigen“ zu finden und den Fehler zu vertuschen. In der Luftfahrt herrscht hingegen ein offener und konstruktiver Umgang mit Fehlern. Jeder Fehler wird umfassend aufgearbeitet und führt zu systembezogenen Konsequenzen. Obwohl eine Organisationseinheit im Krankenhaus erheblich komplexer als ein Cockpit ist und Flugzeuge vorhersagbarer reagieren als Patientinnen und Patienten (im Folgenden: Patienten), sind doch viele der in der Luftfahrt etablierten Strategien zur Verbesserung von Teamwork und Sicherheit auf die Medizin übertragbar.
Fehlerursachen
Fehler haben sowohl systemische als auch individuelle Ursachen. Bei der Aufarbeitung von Fehlern sind beide Komponenten zu berücksichtigen, da eine einseitige Fehleranalyse dazu führen kann, dass daraus abgeleitete Maßnahmen nur sehr begrenzt vor dem erneuten Auftreten dieses Fehlers schützen. Zumeist führt erst das Zusammenspiel systemischer und individueller Ursachen zur Entstehung eines Fehlers.
Systemisch. Strukturelle und organisatorische Unzulänglichkeiten begünstigen die Entstehung von Fehlern. Sie stellen die systemischen Fehlerursachen dar und werden als latente Bedingungen bezeichnet. Dies sind z. B. bauliche Mängel, eine unzureichende apparative Ausrüstung, fehlende klinische Standards, nicht existierende abteilungsübergreifende Schnittstellen und zu geringe personelle Ressourcen. Des Weiteren fördern lange Arbeitszeiten, hohe Arbeitsbelastung, Ausbildungsdefizite, menschliche und fachliche Überforderung und mangelnde Berücksichtigung persönlicher Belastungen der Mitarbeitenden die Entstehung von Fehlern. Medizinischem Führungspersonal (Chefärztin bzw. -arzt, Pflegedienstleitung, Geschäftsführung, Leitung Medizintechnik, Fachpersonal Arbeitssicherheit) obliegt die Identifizierung und Beseitigung fehlerbegünstigender systemischer Umstände.
Individuell. Ablenkung, Unaufmerksamkeit, Vergesslichkeit, Motivationsdefizite und mangelndes Situationsbewusstsein sind typische individuelle Fehlerursachen. Im Gegensatz zu systemischen Fehlerursachen ziehen sie unmittelbare Konsequenzen nach sich.
Weitere individuelle Fehlerursachen sind:
- Bestätigungsfehler/selektive Informationssuche: Das Individuum nutzt nur die Informationen, die sein vorhandenes Wissen bestätigen.
- Verzerrung und Ausblendung: Informationen, die dem eigenen Wissen widersprechen, interpretiert das Individuum um und passt es dem vorhandenen Wissen an.
- Minimale Informationsaufnahme: Eine Überlastung der begrenzten menschlichen kognitiven Informationsverarbeitungskapazität führt zu Entscheidungen anhand unvollständiger Informationen – meist angelehnt an den ersten Schlüsselreiz.
- Fixierungsfehler: Unsichere Informationen, Zeitdruck, hohe Anzahl von Zielen und Aufgaben, komplexe Systeme und mangelnde Berufserfahrung begünstigen Fixierungsfehler. Diese treten auf bei vorschneller Festlegung auf eine Verdachtsdiagnose oder deren Ausschluss. Die Fixierung auf das wahrscheinlichste Problem ignoriert widersprüchliche Informationen. Dies gilt ebenso für den Ausschluss einer Diagnose, obwohl Informationen vorliegen, die diese bestätigen. Ein weiterer Fixierungsfehler ist das Leugnen eines Problems.
- „Prospective Memory“-Fehler: „Prospective Memory“ beschreibt die kognitive Fähigkeit, zuvor festgelegte Handlungen zum richtigen Zeitpunkt zu vollführen, z. B. das Zählen von Instrumenten, Tüchern und Kompressen vor Verschluss einer Bauchoperation oder die Opiatgabe nach Abnabelung des Säuglings bei Sectio caesarea. „Prospective Memory“-Fehler haben unmittelbare schwere Konsequenzen für den Patienten.
- Stress: Chronischer und akuter Stress, die stets eine gemeinsame Schnittmenge bilden, können zu Fehlern führen. Primär wirkt sich Stress positiv auf die Leistungsfähigkeit aus. Die Überschreitung eines bestimmten, individuell unterschiedlichen Stresslevels führt zur Überlastung und zur Verminderung der Leistungsfähigkeit.
- Übermüdung: Sowohl Schlafmangel durch wechselnden Schichtdienst als auch Arbeitszeiten, die nicht dem natürlichen Biorhythmus entsprechen (Nachtdienst), beeinträchtigen die Leistungsfähigkeit und begünstigen Fehler. Ein 24-stündiger Schlafentzug verursacht eine Leistungseinschränkung, die einem Blutalkoholspiegel von einem Promille entspricht.
Verbesserung der Patientensicherheit
Personalregelungen. Systemische Fehler lassen sich mit geregelten Arbeitszeiten, Vermeidung von Überstunden und einer ausreichenden Personalbesetzung reduzieren. Das Personal ist möglichst entsprechend dem medizinischen Kenntnisstand einzusetzen.
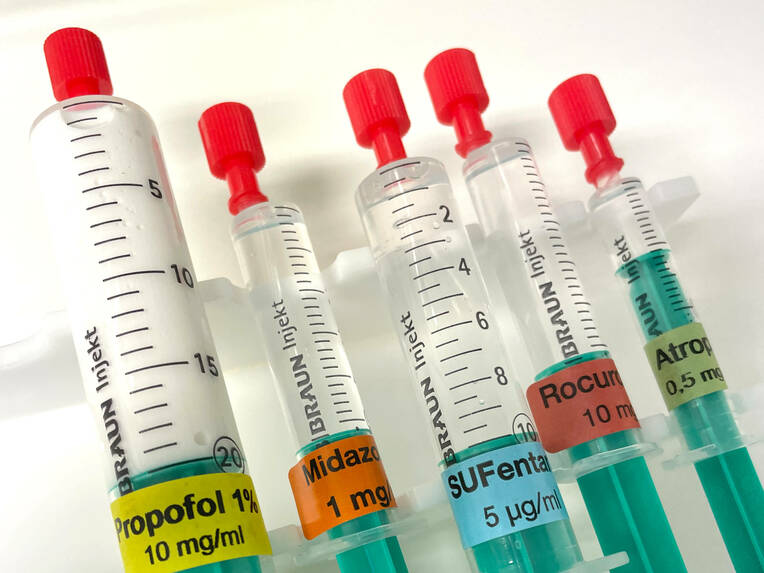
Feedback und Hilfsmittel. Weiterhin helfen Feedback-Systeme und Gesprächsprogramme in menschlichen Krisensituationen. Standardisierte farbige Spritzenaufkleber vermeiden Medikationsfehler (Bild). Regelmäßiges gezieltes Simulatortraining des Notfallmanagements und kritische Reevaluation eigener Entscheidungen im Team senken das Risiko von Fixierungsfehlern.
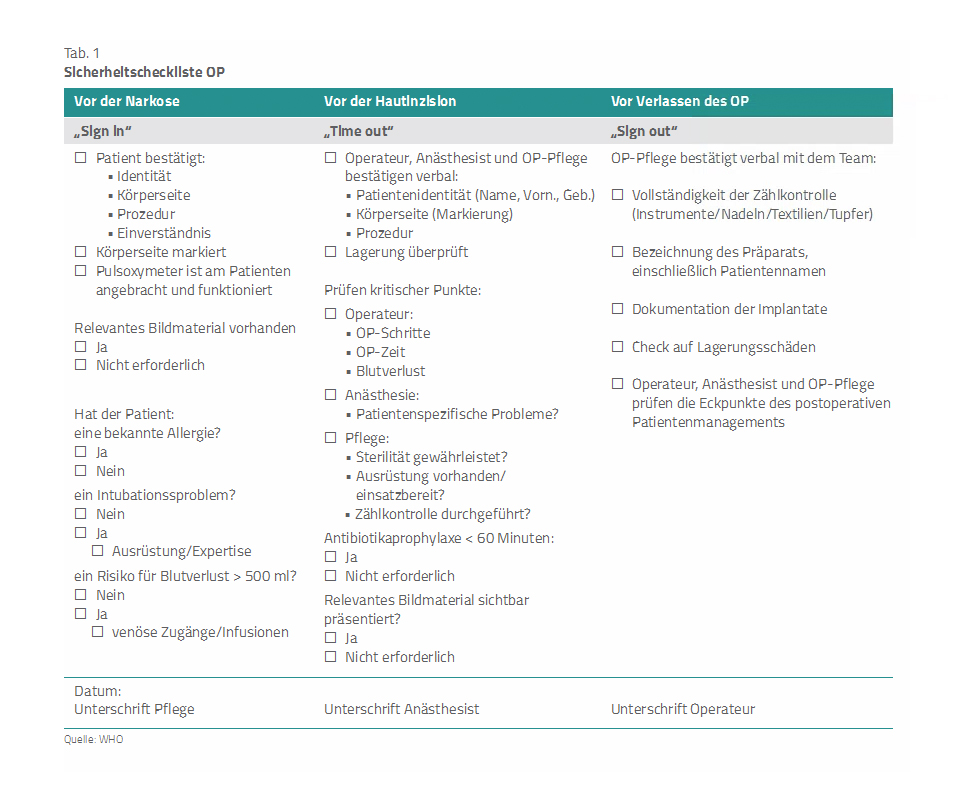
Checklisten und Standardvorgehensweisen. „Prospective-Memory“-Fehler lassen sich mittels gut sichtbarer Merkhilfen wie Checklisten und Standard operating procedures (SOP, Textkasten: SOP) vermeiden. Anhand der OP-Checkliste der Weltgesundheitsorganisation (WHO, Tab. 1) werden interdisziplinär alle für die OP relevanten Voraussetzungen geprüft. Bei besonders fehleranfälligen Prozeduren sollte nach dem Vieraugenprinzip gearbeitet werden. Unterbrechungen und Störungen wie Gespräche oder Telefonate müssen auf das medizinisch notwendige Maß reduziert werden.
CIRS. Ursprünglich aus der Luftfahrt stammend hat sich seit der zweiten Hälfte des vorigen Jahrhunderts das Fehlermeldesystem CIRS (critical incident report system, Berichtssystem über kritische Vorkommnisse) im deutschen Gesundheitssystem etabliert. Wichtige Grundsätze des CIRS sind Teilnahmefreiwilligkeit, Anonymität, Vertraulichkeit, Sanktionsfreiheit, Benutzerfreundlichkeit und einfache Zugänglichkeit. Nach der Fehleranalyse ist eine zeitnahe Rückmeldung an die Mitarbeitenden zu geben, mit dem Ziel präventiver Systemveränderung und individueller Lerneffekte.
CRM. Ebenfalls aus der Luftfahrt stammt das CRM (Crew resource management, Schulungskonzept für die Verbesserung der Teamperformance). CRM trainiert und vermittelt im Team die Kommunikation, die strukturierte Entscheidungsfindung, die Reevaluierung getroffener Entscheidungen, dient der Teamführung und der weiteren Entwicklung der Teammitglieder. Ferner führt CRM zur Entwicklung gemeinsamer mentaler Modelle (z. B. SOP), zur Identifikation systemischer Fehlerursachen, zur Weiterentwicklung der Fehlerkultur und zur Sensibilisierung für mögliche Fehler und deren Ursachen. Regelmäßiges CRM-Training sollte in realistischen Szenarien erfolgen, z. B. am Arbeitsplatz – mit normalen und fordernden Situationen, sich widersprechenden Informationen, Störungen, Ablenkungen und unter Stress. Dazu gehört auch die Kommunikation in Krisensituationen. Ein regelmäßiges CRM trägt wesentlich dazu bei, Fehlerursachen gezielt entgegenzuwirken und die Patientensicherheit nachhaltig zu verbessern (Textkasten: CRM-Grundsätze).
Einsatznachbesprechungen. Um aus Fehlern zu lernen, sollten Einsatznachbesprechungen mit strukturierter Aufarbeitung kritischer Ereignisse erfolgen. Diese können unmittelbar nach dem Ereignis („Hot Debriefing“) oder mit zeitlichem Abstand zum Ereignis („Cold Debriefing“) erfolgen. Vorteil des „Hot Debriefings“ ist, dass den Beteiligten das Geschehen noch sehr präsent ist. Schichtdienst und Zeitdruck stehen häufig einer zeitnahen Aufarbeitung entgegen. Trotzdem ist sie elementar wichtig für die Verbesserung von Kommunikation.
Klinisches Risikomanagement. Seit Januar 2014 fordern Gemeinsamer Bundesausschuss (G-BA) und § 137 Abs. 1d SGB V die Implementierung eines klinischen Risikomanagements (kRM) zur Weiterentwicklung der Patientensicherheit durch Umsetzung der beschriebenen Maßnahmen. Neben der Unterstützung seitens der Geschäftsführung erfordert die Einführung eines kRM auch personelle Ressourcen. Nach einer Umfrage des Instituts für Patientensicherheit der Universität Bonn werden aktuell nur 0,35 Vollkräfte in den befragten Krankenhäusern im kRM eingesetzt. Ob dies für eine nachhaltige Verbesserung der Patientensicherheit wird ausreichen können, scheint fragwürdig.
Fazit
Das kRM hat die Aufgabe, systemische wie individuelle Fehler mittels SOP, CIRS und CRM u. a. zu vermeiden. So ließen sich 70 bis 80 Prozent der durch „Human Factors“ bedingten Fehler ausschließen. Eine 100-prozentige Vermeidung kann es nie geben. Entscheidend ist, die Fehler zu erkennen und aus ihnen zu lernen.
[1] Waeschle RM et al. Fehler in der Medizin. Der Anästhesist 2015: 64 (9): 689–704
[2] Klein M. Der „Faktor Mensch“. intensiv 2015; 23 (04): 215–228
CRM-Grundsätze
1. Kenne deine Arbeitsumgebung.
2. Antizipiere und plane voraus.
3. Fordere Hilfe lieber früher als spät an.
4. Übernimm die Führungsrolle oder sei ein gutes Teammitglied.
5. Verteile die Arbeitsbelastung.
6. Mobilisiere alle personell und technisch verfügbaren Ressourcen.
7. Kommuniziere sicher und effektiv.
8. Beachte und verwende alle vorhandenen Informationen.
9. Verhindere und erkenne Fixierungsfehler.
10. Habe Zweifel und überprüfe genau.
11. Verwende Merkhilfen und schlage nach.
12. Reevaluiere die Situation immer wieder.
13. Achte auf eine gute Teamarbeit.
14. Lenke deine Aufmerksamkeit bewusst.
15. Setze Prioritäten dynamisch.
SOP
Standard operation procedures (SOP) sind detaillierte schriftliche Zusammenfassungen bzw. Definitionen zur Vereinheitlichung bestimmter Arbeitsabläufe. Sie optimieren Prozessabläufe, wenden aktuelle Leitlinien an und helfen, neue Mitarbeitende einzuarbeiten. SOP bieten eine verbindliche, evidenzbasierte Grundlage. In begründeten Fällen ist es aber auch möglich, von SOP abzuweichen. SOP finden sich z. B. beim Management schwieriger Atemwege.