Die im Februar 2021 veröffentlichte S3-Leitlinie „Empfehlungen zur stationären Therapie von Patienten mit COVID-19“ wurde im Mai 2021 aktualisiert und im September 2021 aufgrund aktueller Erkenntnisse erneut überarbeitet. Änderungen ergaben sich zu den Themen Beatmung, Bauchlagerung, Antikoagulation und medikamentöse Therapie. Unser Autor stellt die wichtigsten Neuerungen vor.
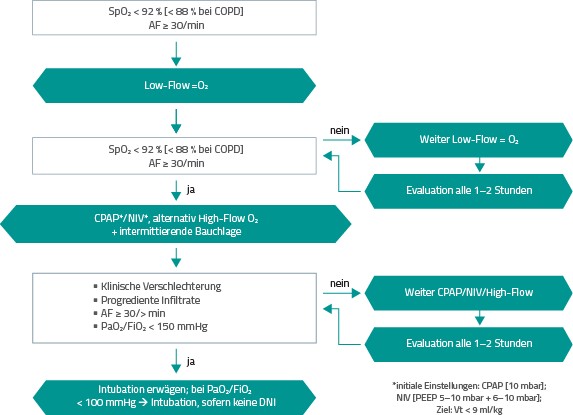
Bauchlagerung. Bestätigt und ergänzt wurde die Zielsetzung der Sicherstellung einer ausreichenden Oxygenierung bei akuter hypoxämischer respiratorischer Insuffizienz infolge COVID-19. Konkret wird eine SpO2 ≥ 92 % (bei COPD ≥ 88 %) gefordert.
Ebenfalls bestätigt wurde die Indikation zum Therapieversuch mit High-Flow-Sauerstofftherapie (high-flow oxygen nasal cannula, HFNC) oder CPAP- bzw. nichtinvasiver Beatmung (non-invasive ventilation, NIV) ab einem PaO2/FiO2 von 100–300 mmHg unter kontinuierlichem Monitoring und ständiger Intubationsbereitschaft bei Versagen einer Low-Flow-Sauerstofftherapie.
Eine neue Empfehlung ist die Bauchlagerung für wenige Stunden von wachen Patientinnen und Patienten (im Folgenden: Patienten) unter HFNC oder CPAP/NIV, wobei die genaue Dauer der Bauchlage in der Leitlinie nicht konkretisiert wird. Es wird darauf hingewiesen, dass die Wachbauchlage nicht von allen Patienten toleriert wird und nicht bei allen Patienten durchführbar ist. Grundlage der Empfehlung zur Bauchlagerung wacher Patienten unter HFNC oder CPAP/NIV ist eine prospektive, randomisierte, kontrollierte, multinationale Studie von Ehrmann et al. mit 1.121 Patienten, wonach dass sich unter Bauchlagerung die Intubationshäufigkeit reduzierte. Hieraus resultiert ein geringeres Risiko des Therapieversagens von HFNC und CPAP/NIV verglichen mit einer Standardbehandlung, die eine hohe Letalität von bis zu 50 % aufweist. Die Mortalität nahm zwar nicht ab, es ergab sich aber auch keine Verschlechterung der Prognose.
Einbezogen wird die Wachbauchlagerung in der aktualisierten Leitlinie auch in einem Vorschlag zur apparativen Therapieeskalation bei akuter respiratorischer Insuffizienz infolge COVID-19 (Abb. 1).
Abb. 1
Mögliche apparative Therapieeskalation bei respiratorischer Insuffizienz infolge von COVID-19
Die Leitlinie empfiehlt zudem die Präferenz von CPAP/NIV gegenüber HFNC in der Therapie der progredienten respiratorischen Insuffizienz bei COVID-19, da sich CPAP/NIV nach Hinweisen aus der HENIVOT-Studie [2] als das überlegene Therapieverfahren mit geringerer Mortalität erwiesen hat.
Invasive Beatmung. In der Frühphase der Pandemie wurde vermutet, dass sich das COVID-19-assoziierte ARDS vom klassischen ARDS unterscheidet. Mehrere große Studien konnten jedoch zeigen, dass im späteren Verlauf des COVID-19-assoziierten ARDS keine signifikanten Unterschiede hinsichtlich Lungencompliance und Beatmungsdrücken im Vergleich zu einem ARDS anderer Ursache bestehen. Bestätigt werden daher die Empfehlung, dass bei beatmeten Patienten mit COVID-19 und ARDS das Tidalvolumen ≤ 6 ml/kg Standardkörpergewicht und der endinspiratorische Atemwegsdruck ≤ 30 cm H2O betragen sollten. Ebenso wird weiterhin für die Einstellung des PEEP eine Orientierung an den FiO2/PEEP-Tabellen des ARDS-Networks empfohlen.
Antikoagulation. Beobachtungsstudien legten den Schluss nahe, dass eine standarddosierte Thromboembolieprophylaxe mit Heparinderivaten nicht ausreichend wirksam sei und dass in Einzelfällen eine höherdosierte halbtherapeutische Antikoagulation erwogen werden sollte, um Thromboembolien bei COVID-19-Patienten zu verhindern.
Eine Metaanalyse zweier randomisierter, kontrollierter Studien mit 763 einbezogenen hospitalisierten Intensivpatienten konnte diese Annahme widerlegen. Eine halbtherapeutische Antikoagulation von Intensivpatienten mit COVID-19 hatte im Hinblick auf venöse oder arterielle Thromboembolien, Notwendigkeit einer ECMO-Therapie und der 30-Tages-Mortalität keine Vorteile gegenüber einer standarddosierten Thromboembolieprophylaxe. Daher sprechen sich die Leitlinienersteller gegen eine halbtherapeutische Antikoagulation ohne spezifische Indikation (z. B. Lungenembolie) von Patienten auf der Intensivstation mit COVID-19 aus.
Anders verhält es sich bei nichtintensivpflichtigen, hospitalisierten COVID-19-Patienten mit erhöhtem Thromboembolierisiko (z. B. D-Dimere ≥ 2 mg/l) und niedrigem Blutungsrisiko. Mehrere große Studien mit 2.219 eingeschlossenen nichtintensivpflich- tigen, hospitalisierten COVID-19-Patienten zeigten bei therapeutischer Antikoagulation eine signifikante Steigerung des Krankenhausüberlebens ohne Organunterstützung und Intensivbehandlung.
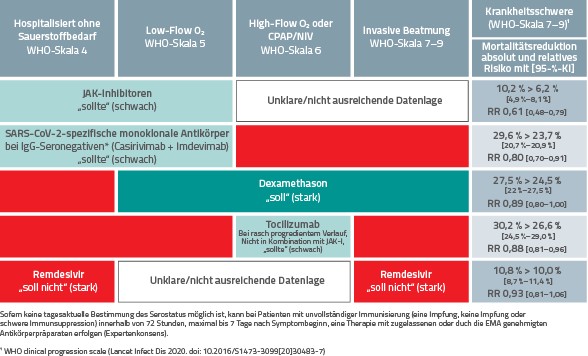
Medikamentöse Therapie. Neue Erkenntnisse haben auch zu einer erweiterten medikamentösen Therapie von COVID-19 geführt. Zudem wurde der Leitlinie eine Grafik zugefügt, die zeigt, welches Medikament in welcher Krankheitsphase verabreicht werden soll (Abb. 2).
Abb. 2
Übersicht der Empfehlungen zur medikamentösen Therapie bei COVID-19
- Januskinase- (JAK-)Inhibitoren: JAK-Inhibitoren hemmen intrazelluläre Signalwege im Netzwerk inflammatorischer Zytokine. Baricitinib, Tofacitinib und Ruxlitinib bieten einen Überlebensvorteil bei hospitalisierten COVID-19-Patienten ohne oder mit Low-Flow-Sauerstoffbedarf.
- IL-6-Antagonisten: Erhöhte Interleukin-6-Werte im Blut deuten auf eine schwere Entzündungsreaktion im Organismus hin. Der ursprünglich für die Therapie der Arthritis entwickelte IL-6- Inhibitor Tocilizumab hat klinischen Nutzen bei hospitalisierten COVID-19-Patienten mit Sauerstoffbedarf und rasch progredientem Krankheits-verlauf, darf jedoch nicht in Kombination mit JAK-Inhibitoren eingesetzt werden.
- Remdesivir: Aufgrund fehlender Evidenz eines klinischen Nutzens bei sauerstoffbedürftigen oder NIV-pflichtigen Patienten wird der Einsatz von Remdesivir bei diesen Patienten als unsicher eingestuft. Auf keinen Fall soll Remdesivir bei Patienten ohne Sauerstoffbedarf oder mit invasiver Beatmung eingesetzt werden.
- SARS-CoV-2-spezifische monoklonale Antikörper: In der frühen Phase einer SARS-CoV-2-Infektion, in der die Patienten noch keine humorale Immunantwort entwickelt haben, können SARS-CoV-2 spezifische monoklonale Antikörper wie Casirivimab und Imdevimab die 28-Tage-Sterblichkeit reduzieren und haben einen positiven Einfluss auf die Wahrscheinlichkeit einer Krankheitsprogression mit Notwendigkeit einer invasiven Beatmung oder Tod bis zum Tag 28. Insbesondere bei IgG- seronegativen Patienten mit COVID-19 sollte eine Therapie mit der Kombination beider Medikamente erfolgen. Da die tagesaktuelle Bestimmung des Serostatus sich in der Praxis als schwierig erweist, gilt diese Empfehlung auch bei Patienten mit un-klarem Serostatus. Diese Empfehlung beruht allerdings auf Expertenmeinungen unter Einbeziehung der verfügbaren Evidenz zur Wirksamkeit und Verträglichkeit von SARS-CoV-2-spezifischen monoklonalen Antikörpern und auf Erfahrungen aus individuellen Heilversuchen.
- Dexamethason: Patienten mit COVID-19 und Sauerstoffbedarf (Low-Flow, High-Flow, CPAP/NIV, invasive Beatmung) sollen 6 mg Dexamethason für zehn Tage erhalten. Sechs randomisierte, kontrollierte Studien konnten eine Reduktion der 28-Tage-Sterblichkeit nachweisen. Ferner zeigte sich in einer dieser Studien eine Zunahme beatmungsfreier Tage von durchschnittlich 2,6 Tagen bei Patienten, die bei Therapiebeginn bereits aufgrund von COVID-19 invasiv beatmet waren.
Fazit
Der Wert der vorliegenden Leitlinie besteht nicht nur in den Neuerungen, sondern auch in der wissenschaftlichen Bestätigung bisheriger Empfehlungen. Da mit zunehmender Dauer der Pandemie die Anzahl an Studien zu COVID-19 stetig zunimmt, ist es erforderlich, Leitlinien zur stationären Therapie von Patienten mit COVID-19 kontinuierlich zu aktualisieren. Die nächste Überprüfung der Leitlinie soll bereits im Dezember 2021 erfolgen.
[1] Deutsche Gesellschaft für Internistische Intensivmedizin und Notfallmedizin (DGIIN), Deutsche Interdisziplinäre Vereinigung für Intensiv- und Notfallmedizin (DIVI), Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin (DGP), Deutsche Gesellschaft für Infektiologie (DGI). S3-Leitlinie – Empfehlungen zur stationären Therapie von Patienten mit COVID-19, Version Oktober 2021. Im Internet: www.awmf.org/uploads/tx_szleitlinien/113–001LGl_S3_Empfehlungen-zur- stationaeren-Therapie-von-Patienten-mit-COVID-19_2021–10_1.pdf
[2] Grieco DL, Mega LS, Cesarano M et al. Effect of Helmet Noninvasive Ventilation vs High-Flow Nasal Oxygen on Days Free of Respiratory Support in Patients With COVID-19 and Moderate to Severe Hypoxemic Respiratory Failure. The HENIVOT Randomized Clinical Trial. JAMA 2021; 325 (17): 1731–1743. doi:10.1001/jama.2021.4682