COVID-19 als Krankheitsbild ist nicht einfach verschwunden, sondern unterliegt einer dynamischen Entwicklung. Diesem Umstand trägt die Überarbeitung der „S3-Leitlinie – Empfehlungen zur Therapie von Patienten mit COVID-19“ Rechnung.
Die gestiegene Immunkompetenz durch Impfung und Immunität nach überstandener SARS-CoV-2-Infektion machten aus der COVID-19-Pandemie eine -Endemie. Unter der zunehmenden Immunisierung der Bevölkerung und dem Überwiegen der Omikron-Variante hat der Anteil schwerer Erkrankungen drastisch abgenommen; die Fallsterblichkeit sank Ende 2022 von initial 4,5 Prozent auf unter 0,5 Prozent Mitte 2024. Nach wie vor treten jedoch SARS-CoV-2- Infektionen auf – mit aktuell wieder steigender Tendenz.
Schwerpunkte der 2024 überarbeiteten „S3-Leitlinie – Empfehlungen zur Therapie von Patientinnen und Patienten mit COVID-19“ [1] sind Empfehlungen zur medikamentösen Therapie, zur Antikoagulation und zur Wach-Bauchlage. Darüber hinaus haben die Autoren die Hintergrundtexte in vielen Kapiteln komplett überarbeitet.
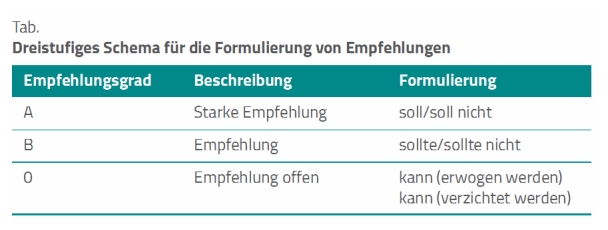
Die Evidenz der Empfehlungen sind gemäß des Standards der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) in drei Stufen unterteilt (Tab).
Infektionsübertragung. Da bekanntermaßen SARS-CoV-2 in der Regel über Tröpfcheninfektion und Aerosole bei engen Kontakten übertragen wird, hat die konsequente Durchführung der Basishygiene inklusive der Händehygiene und der Personalhygiene nach wie vor höchste Priorität.
Symptome und Diagnostik. Gesichert ist auch, dass SARS-CoV-2 primär eine Infektion der Atemwege verursacht und im Verlauf aber auch andere Organe betreffen kann. Häufige Symptome sind Husten, Schnupfen und Halsschmerzen, wie sie auch bei anderen Erkältungskrankheiten auftreten. Die Diagnose einer SARS-CoV-2-Infektion laborchemisch mittels eines PCR-Tests ist immer noch „Goldstandard“. Bei dringendem klinischen Verdacht sollte ein initial negativer PCR-Test nach kurzer Zeit wiederholt werden.
Risikostratifizierung. Eine zuverlässige Identifizierung von Hochrisikopatienten ist schwierig. Typische Risikofaktoren für einen schweren Verlauf sind Alter, Immunsuppression, chronische Erkrankungen sowie unzureichende Immunität (Impfung oder Infektion liegen länger als zwölf Monate zurück).
Insbesondere Patienten mit hohem Risiko für einen schweren Verlauf stehen im Fokus, da bei ihnen im frühen Krankheitsverlauf eine medikamentöse Therapie empfohlen wird. Als Frühphase von COVID-19 gelten die ersten fünf bis sieben Tage nach Symptombeginn.
Medikamente
Nirmatrelvir/Ritonavir. Nirmatrelvir stört die Funktion eines bestimmten Enzyms, das für den Bau neuer Viruskopien in der menschlichen Zelle benötigt wird, und bewirkt so eine Hemmung der Replikation der COVID-19-Viren. Ritonavir verzögert den hepatischen Abbau von Nirmatrelvir.
Empfehlung 1, Evidenzgrad B
Nirmatrelvir/Ritonavir sollte bei Personen mit einem hohen Risiko für einen schweren Verlauf in der Frühtherapie (innerhalb der ersten fünf Tage) eingesetzt werden.
Die Applikation von zweimal täglich Nirmatrelvir/Ritonavir (300 mg 100 mg) peroral erfolgt für fünf Tage. Bei Niereninsuffizienz ist eine Dosisanpassung erforderlich.
Mehrere randomisierte kontrollierte Studien und Kohortenstudien konnten günstige Effekte auf das Risiko für Hospitalisierung oder Tod nachweisen, wenn Nirmatrelvir/Ritonavir innerhalb der ersten fünf Tage nach Krankheitsbeginn eingesetzt wird.
Bei Dauermedikation mit Statinen, oralen Antikoagulanzien sowie Ciclosporin, Tacrolimus oder Everolimus (Medikamente zur Verhinderung einer Abstoßungsreaktion nach Organtransplantation) ist Nirmatrelvir/Ritonavir mit äußerster Vorsicht zu verwenden, weil die Inhibition der hepatischen Metabolisierung durch Ritonavir zum erheblichen Wirkstoffanstieg der genannten Medikamente führen kann. Besonders Patienten ab einem Alter von 65 Jahren profitieren von Nirmatrelvir/Ritonavir.
Remdesivir. Nukleosid- und Nukleotidanaloga wie Remdesivir integrieren sich in die Virus-RNA und stören durch Proteinkettenabbruch und Anhäufung von Mutationen die Virusvermehrung.
Empfehlung 2, Evidenzgrad B
a) Remdesivir sollte bei Personen mit einem hohen Risiko für einen schweren Verlauf in der Frühtherapie (innerhalb der ersten sieben Tage) eingesetzt werden.
b) Remdesivir kann bei Patienten mit COVID-19- Pneumonie und Low-Flow-Sauerstofftherapie eingesetzt werden.
Dosiert wird Remdesivir mit 200 mg intravenös am ersten Tag und 100 mg am zweiten und dritten Tag. Bei Patienten mit COVID-19-Pneumonie und Low-Flow-Sauerstofftherapie beträgt die Therapiedauer 5 bis 19 Tage.
Auch zu Remdesivir konnten randomisierte, kontrollierte Studien, vor allem die PINETREE-Studie [2], positive Effekte auf das Risiko für Hospitalisierung oder Tod zeigen, wenn Remdesivir innerhalb der ersten sieben Tage nach Krankheitsbeginn eingesetzt wird.
Kortikosteroide. Kortikosteroide unterbinden Entzündungsreaktionen.
Empfehlung 4, Evidenzgrad A
Bei Patienten mit durch COVID-19-Pneumonien bedingter Sauerstofftherapie oder nichtinvasiver/ invasiver Beatmung soll eine Therapie mit systemischen Kortikosteroiden erfolgen. Die Therapie sollte mit 6 mg Dexamethason peroral oder intravenös über zehn Tage erfolgen.
Mittel der Wahl ist Dexamethason. In begründeten Fällen kann alternativ auch ein anderes systemisches Glukokortikoid (zum Beispiel Hydrocortison 50 mg intravenös alle acht Stunden) verwendet werden.
Die Metaanalyse von neun randomisierten kontrollierten Studien ergab eine Reduktion der Mortalität bis zum 30. Krankheitstag. Die Effektstärke der Therapie mit systemischen Kortikosteroiden korrelierte direkt mit der Krankheitsschwere. Die beste Evidenz besteht für die Tagesdosis von 6 mg Dexamethason. Eine Kortikosteroid-Therapie über den zehnten Tag hinaus ergab keine Vorteile für die COVID-19-Patienten.
Tocilizumab (TCZ). TCZ ist ein humanisierter monoklonaler Antikörper gegen den Interleukin-(IL-)6-Rezeptor. IL-6 Ist ein Zytokin, das im menschlichen Körper Entzündungsreaktionen reguliert. Des Weiteren verhindern monoklonale Antikörper durch Interaktion mit dem Spike-Protein des COVID-19-Virus dessen Eindringen in die Zellen.
TCZ dient der Behandlung der rheumatoiden Arthritis. Seit Dezember 2021 ist es auch für die Behandlung von COVID-19 zugelassen.
Empfehlung 5, Evidenzgrad 0
Tocilizumab kann bei COVID-19-Patienten mit progredient schwerer oder kritischer Erkrankung zur COVID-19-Behandlung in Kombination mit Kortikosteroiden verabreicht werden.
Die Dosierung von TCZ ist abhängig vom Körpergewicht (> 90 kg: 800 mg/kgKG; ≤ 90 kg: 600 mg/kgKG; ≤ 65 kg: 400 mg/kgKG; ≤ 40 kg: 8 mg/kgKG). TCZ wird einmalig intravenös injiziert.
Die Metaanalyse von 14 randomisierten kontrollierten Studien ergab günstige Einflüsse auf die 28-Tage-Mortalität und die Verhinderung invasiver Beatmung. Klinisch relevanten Nutzen haben sauerstoffpflichtige Patienten mit progredienter Erkrankung. Patienten, die bereits invasiv beatmet werden, profitieren nicht von TCZ.
Indiziert ist TCZ bei systemischer Inflammation. Surrogatmarker dafür ist ein erhöhter CRP-Wert (≥ 75 mg/l); das C-reaktive Protein ist ein Parameter für entzündliche Erkrankungen. Bei gesicherter Unverträglichkeit von TCZ, aktiver bakterieller oder fungaler Infektion ist TCZ kontraindiziert. Der schwache Evidenzgrad resultiert unter anderem aus geringem Nutzen bei sehr hohen Therapiekosten.
Antikoagulation
Die Antikoagulation im Rahmen einer COVID-19-Infektion ist eine prophylaktische Maßnahme. Die Leitlinie definiert drei Behandlungsphasen:
- ambulante prästationäre Phase: milde Krankheitsaktivität (WHO 1–3),
- stationäre Phase: moderate (WHO 4–5) oder schwere Krankheitsaktivität (WHO 6–9),
- ambulante poststationäre Phase: nach der Krankenhausentlassung.
Die Antikoagulation kann in drei verschiedenen Intensitäten erfolgen:
- niedrig dosiert (prophylaktisch),
- intermediär dosiert (halbtherapeutisch),
- hoch dosiert (therapeutisch).
In den Studien zur Antikoagulation bei COVID-19 kamen folgende Medikamente zur Anwendung:
- Niedermolekulares Heparin (NMH),
- Unfraktioniertes Heparin (UFH),
- Direkter oraler Faktur-Xa-Inhibitor (DXI).
Ziele der Antikoagulation bei COVID-19 sind die Verhinderung von thromboembolischen Komplikationen durch Hemmung der intravasalen Thrombingenerierung, Fibrinbildung und Plättchenaktivierung sowie die Verhinderung einer Progression der Krankheit mit Organschädigung durch Hemmung der SARS-CoV-2-induzierten Thromboinflammation.
Insgesamt beziehen sich sieben Empfehlungen auf die Antikoagulation bei COVID-19:
Empfehlung 7, Evidenzgrad B
Bei ambulanten Patienten mit COVID-19 ohne Risiko für einen schweren Krankheitsverlauf sollte eine medikamentöse Thromboembolieprophylaxe nicht erfolgen.
Wegen niedriger Ereignisraten bezüglich Thromboembolien wurden die meisten Studien zur Antikoagulation ambulanter COVID-19-Patienten vorzeitig abgebrochen. Es waren keine Vorteile der Antikoagulation nachzuweisen.
Empfehlung 8, Evidenzgrad 0
Bei alten und/oder vorerkrankten Patienten mit COVID-19 und einem hohen Risiko für einen schweren Krankheitsverlauf, die mindestens teilweise immobil sind, kann eine ambulante medikamentöse Thromboembolieprophylaxe mit niedermolekularem Heparin erfolgen.
Bei ambulanten COVID-19 Patienten mit milder Symptomatik zeigte sich kein Vorteil für eine Thromboembolieprophylaxe. Trotzdem kann sie für Patienten mit Risikofaktoren wie hohes Lebensalter, Immobilität, Multimorbidität, therapierte venöse Thromboembolie, bekannte Thrombophilie und deutlich erhöhte D-Dimere (Spaltprodukte des Fibrins) indiziert sein.
Empfehlung 9, Evidenzgrad A
Hospitalisierte Patienten mit COVID-19 sollen in Abwesenheit von Kontraindikationen eine standardmäßige medikamentöse Thromboembolieprophylaxe mit niedermolekularem Heparin erhalten. Alternativ kann Fondaparinux zur Anwendung kommen.
Akut kranke internistische Patienten mit eingeschränkter Mobilität erhalten routinemäßig eine medikamentöse Thromboembolieprophylaxe, obwohl hierzu keine spezifischen randomisierten kontrollierten Studien im Vergleich zu Placebo existieren.
Prospektive Beobachtungsstudien deuten jedoch darauf hin, dass sich dieser Standard auch auf hospitalisierte COVID-19-Patienten übertragen lässt.
Empfehlung 10, Evidenzgrad 0
Bei hospitalisierten COVID-19-Patienten mit moderater Krankheitsaktivität und erhöhtem Risiko (zum Beispiel D-Dimere ≥ 2 mg/l) kann bei niedrigem Blutungsrisiko eine intensivierte Antikoagulation, bevorzugt mit NMH oder UFH in halbtherapeutischer oder therapeutischer Dosierung, erwogen werden.
Empfehlung 11, Evidenzgrad B
Bei Intensivpatienten mit COVID-19 ohne spezifische Indikation (zum Beispiel Lungenembolie) sollte eine therapeutische Antikoagulation nicht erfolgen.
Empfehlung 12, Evidenzgrad 0
Bei Intensivpatienten mit COVID-19 kann bei niedrigem Blutungsrisiko eine halbtherapeutische Antikoagulation mit NMH oder UFH erwogen werden.
In den vorliegenden Studien zeigte die therapeutische Antikoagulation bei moderat kranken COVID-19- Patienten ein signifikant reduziertes Risiko für 28-Tage-Mortalität und Thromboembolie oder Tod nach 28 Tagen. Allerdings ist die Studienlage sehr heterogen in Bezug auf das verwendete Antikoagulanz und das Patientenkollektiv. Zudem erfolgten die Studien an ungeimpften und mit früheren SARS-CoV-2-Varianten infizierten Patienten, sodass die Ergebnisse nicht uneingeschränkt auf die gegenwärtige Situation übertragbar sind. Bisher fehlen Belege für einen Nutzen der intensivierten Antikoagulation bei geimpften Patienten und solchen, die mit der Omikron-Variante von SARS-CoV-2 infiziert sind. Daher wurden die Evidenzgrade der Empfehlungen 10 und 11 herabgestuft.
Empfehlung 13, Evidenzgrad 0
Bei ausgewählten COVID-19-Patienten mit hohem Thromboembolierisiko kann nach der Krankenhausentlassung eine prolongierte Antikoagulation mit einem prophylaktisch dosierten direkten oralen Antikoagulanz über vier bis fünf Wochen erwogen werden.
Randomisierte kontrollierte Studien, die vor der Pandemie erfolgten, haben ergeben, dass internistische Patienten nach der Krankenhausentlassung von einer prolongierten Thromboembolieprophylaxe profitieren können, wenn das Blutungsrisiko gering ist. Der schwache Evidenzgrad resultiert aus widersprüchlichen Studienergebnissen aufgrund unterschiedlicher Studiendesigns.
Wach-Bauchlagerung
Empfehlung 22, Evidenzgrad B
Bei nicht intubierten Patienten mit akutem hypoxämischen Versagen durch COVID-19 sollte eine Wach-Bauchlagerung durchgeführt werden.
Die Metaanalyse von 15 randomisiert kontrollierten Studien, davon sechs mit einer Dauer der Wach-Bauchlagerung von mehr als fünf Stunden, zeigte einen signifikanten Effekt auf die Intubationsrate und einen signifikanten Effekt auf den Endpunkt der Intubation im Vergleich zur Standardtherapie. Die Wach-Bauchlagerung von mehr als fünf Stunden hatte jedoch keinen Einfluss auf die Mortalität und die Krankenhausverweildauer der COVID-19-Patienten. Die Wach-Bauchlagerung von weniger als fünf Stunden führt nicht zu einer Reduktion der Intubationswahrscheinlichkeit. Bei einer Wach-Bauchlagerung von mehr als fünf Stunden ist eine engmaschige Überwachung erforderlich, um eine Verzögerung der Intubation zu vermeiden.
Wenig Neues
Die aktuelle „S3-Leitlinie – Empfehlungen zur Therapie von Patienten mit COVID-19“ enthält wenig Neues. Mit zunehmender Immunisierung der Bevölkerung und dem Überwiegen der Omikron-Variante gab es kaum neue Studien. Mutmaßlich ist es angesichts weniger gesicherter COVID-19-Fälle schwierig, eine ausreichende Zahl Probanden für Studienzwecke zu finden. Der Fokus der Wissenschaft liegt daher vorrangig auf der Post-COVID-Forschung.
Angesichts einer unbekannten Dunkelziffer bleibt es weiterhin wichtig, bei den Patienten, die in der Klinik als COVID-19-positiv identifiziert werden, einen schweren Verlauf zu verhindern und schwere Verläufe adäquat zu behandeln. Die S3-Leitlinie bietet dafür eine gute Grundlage.
[1] Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). S3-Leitlinie – Empfehlungen zur Therapie von Patienten mit COVID-19. AWMF-Register-Nr. 113/001. Im Internet: register.awmf.org/de/leitlinien/detail/113-001
[2] Gottlieb RL, Vaca CE, Paredes R et al. Early Remdesivir to Prevent Progression to Severe Covid19 in Outpatients. N Engl J Med Dezember 2021. doi: 10.1056/NEJMoa2116846