Die Zahl der vollstationären Operationen in Deutschland ist von 12,1 Millionen im Jahr 2005 auf 16,53 Millionen im Jahr 2023 angestiegen. Zur Minimierung der postoperativen Morbidität und Mortalität sowie zur Sicherstellung einer optimalen Vorbereitung ist eine präoperative Evaluation vorzunehmen.
In einem gemeinsamen Dokument geben die Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI), die Deutsche Gesellschaft für Chirurgie (DGCH) und die Deutsche Gesellschaft für Innere Medizin (DGIM) 70 Handlungsempfehlungen, die unter den Überschriften „Allgemeine Prinzipien (A)“, „Erweiterte Diagnostik (B)“ und „Präoperativer Umgang mit der Dauermedikation (C)“ zusammengefasst sind. Eine Wertung der Einzelmaßnahmen hinsichtlich ihrer klinischen Relevanz findet sich zum ersten Mal [4]. Dieser Beitrag fokussiert auf die „Allgemeinen Prinzipien (A)“.
Zielgruppe. Die Empfehlungen richten sich an alle Berufsgruppen, die in der präoperativen Betreuung von Patientinnen und Patienten beteiligt sind, die sich einem elektiven, nicht herz-thorax-chirurgischen Eingriff unterziehen müssen [4].
Relevanz und Ziele. Von den jährlich in Deutschland durchgeführten vollstationären Operationen (16,53 Millionen) sind etwa 85 Prozent elektive, nicht herz-thorax-chirurgische Eingriffe [4, 5]. Ziele der präoperativen Evaluation sind:
- Identifikation von Risikofaktoren,
- optimale Einstellung chronischer Erkrankungen,
- Planung des Anästhesieverfahrens und der perioperativen Betreuung,
- Vermeidung unnötiger Untersuchungen durch evidenzbasiertes Vorgehen.
Das zielgerichtete Vorgehen unter Berücksichtigung individueller Risikofaktoren trägt zur sicheren Durchführung einer Operation bei und vermeidet eine unnötige Belastung der Patienten und des Gesundheitssystems, indem eine unnötige Diagnostik vermieden wird [4].
Konsensuseinstufung. Die Empfehlungen basieren auf einem Konsens der Expertengruppe. Die Graduierung der Empfehlungen (Unterteilung in A, B und 0) wird ergänzt um die Formulierungen „soll/soll nicht“, „sollte/sollte nicht“, „kann“ und Symbole in Pfeilform (Tab. 1) [4].
Rechtlicher Hintergrund. Die präoperative Evaluation hat rechtzeitig und in ausreichendem Abstand zum operativen Eingriff zu erfolgen. Ziel ist es, den Patienten in Ruhe und reflektiert eine Entscheidung über die Einwilligung zu ermöglichen.
Der Bundesgerichtshof (BGH) hat im Dezember 2022 hierzu in einem Urteil festgehalten, dass „der Patient vor dem beabsichtigten Eingriff so rechtzeitig aufgeklärt werden muss, dass er durch hinreichende Abwägung der für und gegen den Eingriff sprechenden Gründe seine Entscheidungsfreiheit und damit sein Selbstbestimmungsrecht in angemessener Weise wahrnehmen kann“.
Der BGH führt dazu aus, dass zwischen Aufklärung und Einwilligung kein bestimmter Zeitraum liegen muss. Es liegt im Ermessen des Patienten, wie viel Zeit notwendig ist, um nach einer ordnungsgemäßen Aufklärung die Einwilligung zu treffen. So können Patienten sich bereits nach dem Aufklärungsgespräch in der Lage sehen, die Einwilligung sofort zu erteilen.
Ist dies nicht der Fall – und wird noch eine Bedenkzeit benötigt –, kann dem BGH zufolge erwartet werden, dass der Patient dies gegenüber der Ärztin oder dem Arzt zum Ausdruck bringt. Der ausreichende Abstand zum Eingriff zielt auch darauf ab, Patienten bestmöglich auf den elektiven Eingriff vorzubereiten [4].
Kommt es zur Verschiebung des elektiven Eingriffs oder des diagnostischen interventionellen Verfahrens, kann eine Wiederholung der Aufklärung und der Einwilligungserklärung notwendig sein. Laut BGH-Urteil kann von einer Wirksamkeit der Einwilligung bis zu sechs Wochen zwischen Aufklärung und Eingriff ausgegangen werden. Das bedeutet nicht automatisch, dass die Einwilligung nur sechs Wochen gültig ist. Kritisch zu bewerten ist eine Aufklärung, die länger als drei Monate zurückliegt.
Aus einem Urteil des Oberlandesgerichts (OLG) Dresden von November 2016 ergibt sich, dass der Patient vollständig neu aufzuklären ist, wenn er mehr als sechs Monate vor dem Eingriff aufgeklärt wurde. Haben sich im Zeitraum zwischen der erstmaligen Aufklärung und dem geplanten OP-Tag neue Erkenntnisse ergeben, die zu einer veränderten Risiko-/Nutzenbeurteilung führen, ist eine wirksame Einwilligung erneut einzuholen. Dies gilt auch dann, wenn der Patient weitere Fragen hat oder sich an die Aufklärung zu dem geplanten Eingriff nicht mehr ausreichend erinnern kann.
Wichtig zu wissen: Es ist Aufgabe des Arztes, diese Umstände zu prüfen [4].
Abschnitt A Präoperative Evaluation
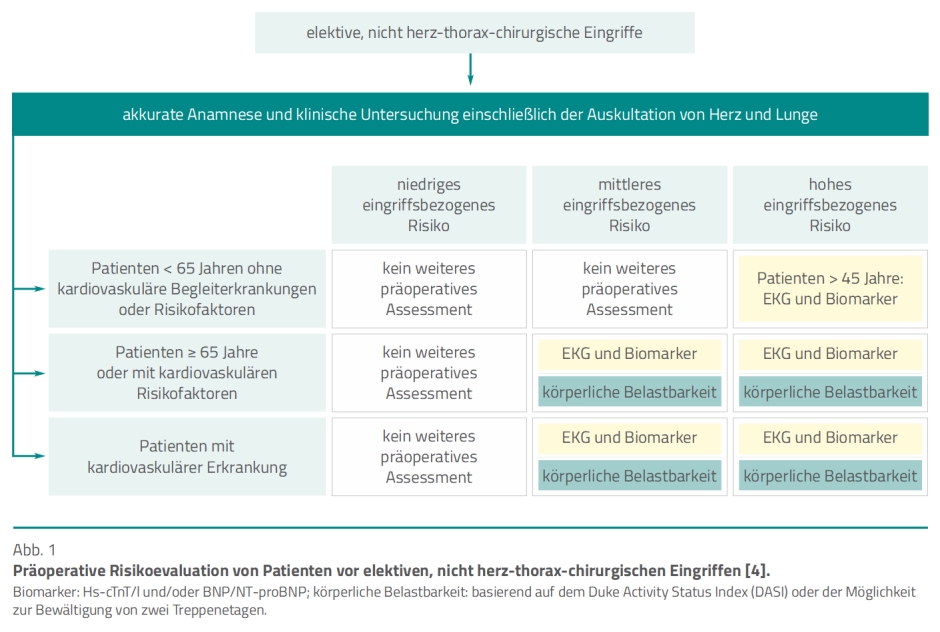
In der Gesamtschau basiert die präoperative Risikoevaluation auf einer Einteilung in drei Gruppen, die das patientenbezogene Risiko abbilden, sowie drei Gruppen, die das eingriffsbezogene Risiko berücksichtigen (Abb. 1).
Dabei sind das patientenbezogene Risiko und das eingriffsbezogene Risiko gemeinsam zu betrachten. So kann bei einem Patienten mit kardiovaskulären Risikofaktoren und einem niedrigen eingriffsbezogenen Risiko kein weiteres präoperatives Assessment erforderlich sein, wohingegen bei dem gleichen Patienten weitere Untersuchungen notwendig sind, wenn das eingriffsbezogene Risiko als mittel oder hoch eingestuft ist.
Patientenbezogenes Risiko. Maßgeblich dafür sind das Alter, kardiovaskuläre Risikofaktoren oder akute Erkrankungen und/oder Komorbiditäten (Begleiterkrankungen). Die Leitlinienautorinnen und -autoren erachten die hierbei erhobenen Befunde als außerordentlich bedeutend für die Wahl des Anästhesieverfahrens und die anästhesiologische Behandlung der Patienten.
Im Rahmen der Anamneseerhebung und körperlichen Untersuchung sind auch eine Blutungsanamnese sowie die Selbsteinschätzung der körperlichen Belastbarkeit seitens der Patienten vorzunehmen. Anhand der präoperativen Evaluation lässt sich erkennen, ob Patienten eine für die Operation oder Anästhesie relevante Erkrankung haben und welche Medikamente sie einnehmen. Beispielhaft seien Medikamente mit Wirkungen auf das Herz-Kreislauf-System oder die Lunge, Gerinnungshemmer oder Analgetika (insbesondere Opioide) genannt.
Zur körperlichen Untersuchung gehört es ferner, Hinweise auf einen schwierigen Atemweg zu erfassen. Außerdem sind potenzielle Punktionsstellen für invasive Katheter beziehungsweise für regionalanästhesiologische Verfahren zu inspizieren und gegebenenfalls zu palpieren. Die Autoren der Leitlinie raten zu Anamnese und Untersuchung nach einem standardisierten Schema. Finden sich keine relevanten Vorerkrankungen, die das perioperative Vorgehen beeinflussen, sind weiterführende Untersuchungen nicht erforderlich [4]. Die Autoren nehmen auf Grundlage von Anamnese und klinischer Untersuchung folgende Einteilung vor (Abb. 1):
- Patienten < 65 Jahre ohne kardiovaskuläre Begleiterkrankungen oder Risikofaktoren: Finden sich keine Symptome, Befunde oder anamnestische Hinweise für kardiovaskuläre Erkrankungen oder Risiken, kann eine anästhesiologische Behandlung ohne weitere präoperative Risikoeinschätzung bei niedrigem oder mittlerem eingriffsbezogenen Risiko erfolgen. Vor einer Operation mit hohem Risiko kann erwogen werden, bei Patienten > 45 Jahren ein Elektrokardiogramm (EKG) anzufertigen und kardiale Biomarker bestimmen zu lassen. Findet sich in der Anamnese eine familiäre Disposition für das Auftreten von Kardiomyopathien, soll präoperativ ein EKG angefertigt werden und eine echokardiografische Diagnostik erfolgen.
- Patienten > 65 Jahre oder mit kardiovaskulären Risikofaktoren: Kardiovaskuläre Risikofaktoren liegen den Autoren zufolge vor, wenn beispielsweise Dyslipidämie, arterielle Hypertonie, Diabetes mellitus, Adipositas oder Nikotinabusus besteht. Solche Patienten haben ein erhöhtes Risiko für eine nicht diagnostizierte kardiovaskuläre Erkrankung und perioperative Komplikationen. Eine erweiterte präoperative Risikoevaluation (EKG, kardiale Biomarker) sollte erfolgen, wenn Operationen mit mittlerem und hohem eingriffsbezogenen Risiko geplant sind. Zur Einschätzung der körperlichen Belastbarkeit kann die Möglichkeit zur Bewältigung von zwei Treppenetagen erfragt werden.
- Patienten mit kardiovaskulärer Erkrankung: Manifeste kardiovaskuläre Erkrankungen können die perioperative Mortalität erhöhen. Daher sollte vor einem Eingriff eine differenzierte Risikoabklärung erfolgen, die die Art des chirurgischen Eingriffs und die Dringlichkeit der elektiven Operation berücksichtigt. Die präoperative Einschätzung kann eine invasive oder nicht invasive Diagnostik umfassen, im Bedarfsfall auch therapeutische Interventionen vor dem elektiven Eingriff. Die Autoren verweisen im Falle eines akuten Koronarsyndroms auf die aktuellen Leitlinien zur Behandlung von Patienten im nicht operativen Bereich. Einzelheiten zur Einschätzung des kardiovaskulären Risikos finden sich weiter unten.
Empfehlung E1 (Empfehlungsgrad: A): Alle Patienten zur präoperativen Evaluation vor elektiven Eingriffen SOLLEN eine akkurate Anamnese und körperliche Untersuchung einschließlich der Auskultation von Herz und Lunge erhalten.
Empfehlung E2 (Empfehlungsgrad: B): Die präoperative Evaluation SOLLTE zum gleichen Zeitpunkt mit der chirurgischen Aufklärung erfolgen.
Frailty. Der Begriff wird oft mit Altersgebrechlichkeit übersetzt. Fachleute weisen jedoch darauf hin, dass der medizinisch wissenschaftliche Begriff der Frailty dem nicht entspricht [6]. Gebrechlichkeit beschreibt einen Zustand körperlicher Schwäche, geringer Belastbarkeit, Hinfälligkeit und Fragilität. Frailty hingegen stellt ein multidimensionales geriatrisches Syndrom dar. Ein internationaler Konsens hinsichtlich einer einheitlichen Definition und Erfassung besteht bislang nicht.
Das am weitesten verbreitete Konzept beschreibt den sogenannten physischen Frailty-Phänotyp [6]. Es beruht auf der Vorstellung, dass Frailty die Folge einer Dysregulation in mehreren physiologischen Regelkreisen ist, etwa in den Bereichen des endokrinen Systems, des Immunsystems, des hämatologischen Systems und des musculoskeletalen Systems. Fünf Kriterien dienen der Erkennung der Frailty gemäß Phänotyp, wobei ein Fragebogen [7] zum Einsatz kommt. Dieser fragt ab:
- den ungewollten Gewichtsverlust innerhalb des letzten Jahres,
- die Erschöpfung während der letzten Woche,
- die körperliche Aktivität innerhalb der letzten zwei Wochen,
- die Gehgeschwindigkeit und
- die Handkraft.
Da die Gehgeschwindigkeit und die Handkraft mittels Messungen zu bestimmen sind, ist ein gewisser diagnostischer Aufwand notwendig. Außerdem bereiten die Beantwortung der Fragen und die Messungen bei Patienten mit kognitiven Einschränkungen oft Schwierigkeiten. Wenngleich Fachleute das Konzept als Goldstandard ansehen, spielen die Kriterien aus den vorgenannten Gründen im klinischen Alltag eher eine untergeordnete Rolle.
Der sogenannte Frailty-Index [8] fasst Frailty als eine Anhäufung von Defiziten auf. Er umfasst neben funktionellen Komponenten auch soziale und kognitive Aspekte und berücksichtigt die Morbidität stärker. Daneben wurden in den vergangenen Jahren verschiedene weitere Konzepte veröffentlicht [7].
Wichtig zu wissen: Frailty ist in der älteren Bevölkerung weitverbreitet und am meisten mit postoperativen Komplikationen, Morbidität und Letalität assoziiert. Aufgrund des hohen Risikos empfehlen die Autoren der Leitlinie ein adjustiertes perioperatives Management, womit eine individuell angepasste Betreuung der Patienten vor, während und nach der Operation gemeint ist [4, 9].
Empfehlung E3 (Empfehlungsgrad: 0): Bei Patienten über 70 Jahren KANN Frailty präoperativ erfasst werden.
Empfehlung E4 (Empfehlungsgrad: B): Patienten mit Frailty benötigen ein adjustiertes perioperatives Management, in dem partizipative Entscheidungsfindung, Prähabilitation und Delirprävention eine vorrangige Rolle spielen SOLLTEN.
Empfehlung E5 (Empfehlungsgrad: B): Medizinisches Personal SOLLTE hinsichtlich der Bedeutung von Frailty und über entsprechende Behandlungskonzepte geschult werden.
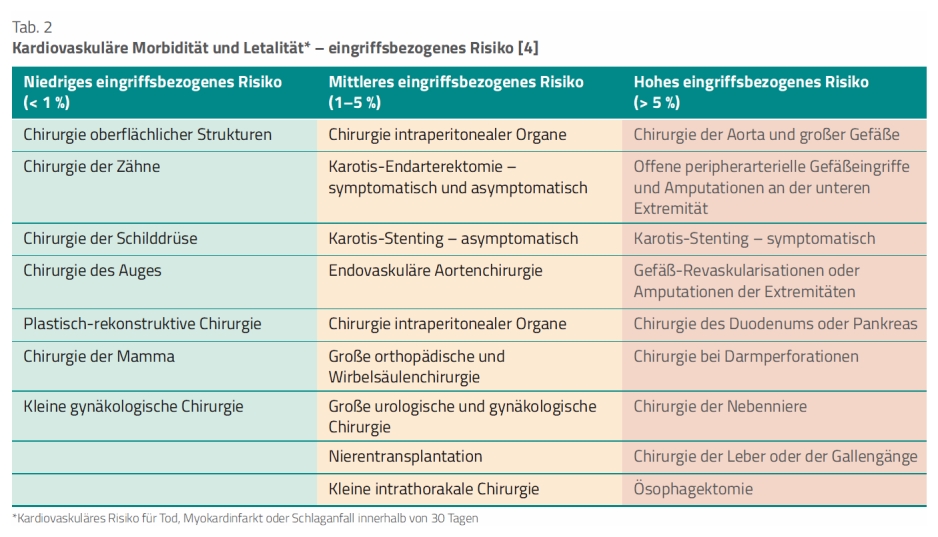
Allgemeines eingriffsbezogenes Risiko. Das eingriffsbezogene Risiko berücksichtigt die Art, Dauer und Dringlichkeit des chirurgischen Eingriffs. In den meisten Studien bezieht es sich auf ein 30-Tage-Risiko für Tod infolge kardiovaskulärer Erkrankungen, Myokardinfarkt oder Schlaganfall. Abhängig von der Art des Eingriffs oder der Intervention wird das eingriffsbezogene Risiko klassifiziert (Tab. 2) nach [4]:
- niedrigem Risiko (< 1 Prozent),
- mittlerem Risiko (1–5 Prozent),
- hohem Risiko (> 5 Prozent).
Den Autoren zufolge können neben dem eingriffsbezogenen Risiko weitere einfach zu erhebende Parameter ermittelt werden, zu denen beispielsweise die ASA-Klassifikation, die Dringlichkeit des Eingriffs, chirurgisches Risiko, Alter, kardiovaskuläre Begleiterkrankungen, Schlaganfall in der Anamnese sowie Serum-Natrium, Kreatinin und Hämatokrit zählen.
Wichtig zu wissen: Diese bereits präoperativ erfolgte Erhebung kann wichtige Informationen zur Planung operativer Eingriffe, Entwicklung risikoreduzierender Strategien und Verbesserung der Behandlungsqualität liefern [4].
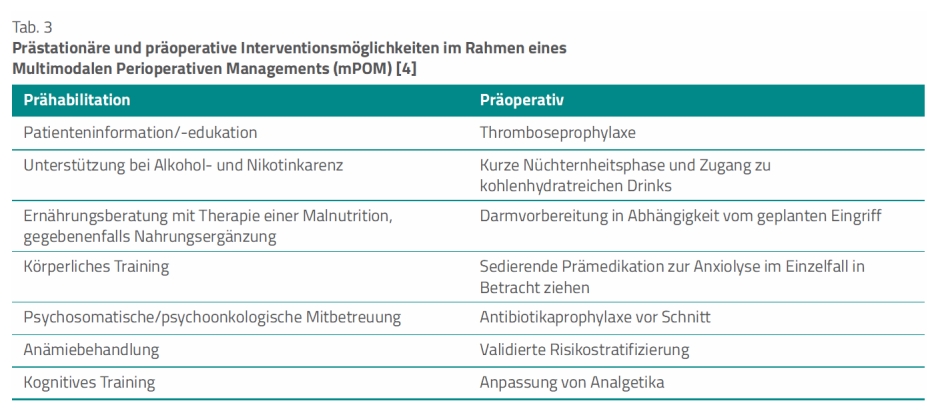
Prähabilitation. Der Begriff wird mitunter mit dem gezielten Aufbau von Kraft, Beweglichkeit und Ausdauer durch eine Bewegungstherapie vor einem operativen Eingriff gleichgesetzt [10]. Ein multimodales Prähabilitationsprogramm, wie es die Experten (auch im Zusammenhang mit Frailty) empfehlen, ist jedoch umfassender. Neben einem individuell angepassten körperlichen Training umfasst es eine Ernährungsoptimierung (zum Beispiel hochkalorische eiweißreiche Ernährung), eine psychosoziale Unterstützung und eine medizinische Optimierung [11].
Wichtig zu wissen: Als Standardmaßnahmen vor jeder Operation empfehlen die Autoren Interventionen wie ausgewogene Ernährung, Alkohol- und Nikotinkarenz sowie körperliche Aktivität (Tab. 3) [4].
Einschätzung des perioperativen Risikos
Den Autoren zufolge können perioperative Komplikationen vor allem das Herz-Kreislauf-, das respiratorische und das zerebrale System betreffen. Dieses individuelle Risiko soll bereits präoperativ abgeschätzt werden.
Perioperatives kardiovaskuläres Risiko. Im Wesentlichen werden vier Faktoren als ausschlaggebend für die Entwicklung eines schwerwiegenden perioperativen kardiovaskulären Ereignisses (major adverse cardiac event; MACE) angesehen:
- das Vorliegen einer akuten symptomatischen Herzerkrankung,
- das kardiovaskuläre Risikoprofil des Patienten,
- die kardiale Belastbarkeit des Patienten,
- die kardiale Risikoeinstufung des geplanten operativen Eingriffs.
Im Einzelnen führen die Autoren hierzu verschiedene Hilfsmittel (beispielsweise Scores) auf, um dies einzuschätzen. Zu den relevanten Erkrankungen beziehungsweise Befunden gehören beispielsweise ein Myokardinfarkt in der Vorgeschichte, eine dekompensierte Herzinsuffizienz, relevante Herzklappenerkrankungen, signifikante Herzrhythmusstörungen und extrakardiale Risikofaktoren wie eine chronische Niereninsuffizienz, insulinpflichtiger Diabetes mellitus oder Adipositas [12]. Der Revised Cardiac Risk Index (RCRI, überarbeiteter Herz-Risiko-Index) nach Lee ermittelt in Abhängigkeit von den vergebenen Punkten ein MACE-Risiko in Prozent.
Den Autoren zufolge ist die körperliche Belastbarkeit ein relevanter prognostischer Faktor für das Risiko postoperativer Komplikationen, weshalb die reduzierte körperliche Belastbarkeit vor elektiven Eingriffen ausgeschlossen werden soll. Wurde zur Vergleichbarkeit des Energieverbrauchs verschiedener körperlicher Aktivitäten bisher die körperliche Belastbarkeit mithilfe von metabolischen Äquivalenten herangezogen, führten neue Daten zum Ersatz selbiger durch die subjektive Selbsteinschätzung der Belastbarkeit. Im Anamnesegespräch wird der Patient hierzu befragt, ob er zwei Treppenetagen bewältigen kann.
Empfehlung E11 (Empfehlungsgrad: A): Das Vorliegen einer akut-symptomatischen Herzerkrankung SOLL vor einer geplanten Operation ausgeschlossen werden.
Empfehlung E12 (Empfehlungsgrad: B): Präoperativ SOLLTE bekannt sein, ob und welche Risikofaktoren des Lee-Index vorliegen.
Empfehlung E13 (Empfehlungsgrad: A): Die reduzierte körperliche Belastbarkeit und bei über 65-jährigen Patienten eine chronische Nieren- insuffizienz oder Anämie SOLLEN ebenfalls vor einem elektiven Eingriff ausgeschlossen werden.
Empfehlung E14 (Empfehlungsgrad: B): Insbesondere vor Operationen mit mittlerem und hohem eingriffsbezogenen Risiko SOLLTE die Selbsteinschätzung der Patienten nach der körperlichen Belastbarkeit beim Steigen von zwei Treppenetagen erfragt werden.
Perioperatives pulmonales Risiko. Für die Vorhersage postoperativer Komplikationen empfehlen die Autoren den ARISCAT Score (Assess Respiratory Risk in Surgical Patients in Catalonia, Beurteilung des Atemwegsrisikos bei chirurgischen Patienten in Katalonien). Er umfasst das Alter des Patienten, die präoperativ gemessene pulsoxymetrische Sättigung, den Eingriffsort und andere Faktoren. Bei Patienten mit pulmonalen Erkrankungen soll er bereits präoperativ erhoben werden. Apparative Verfahren wie das Thorax-Röntgen, Spirometrie oder eine Blutgasanalyse sind hingegen nur in seltenen Fällen erforderlich.
Die Autoren weisen darauf hin, dass apparative diagnostische Verfahren generell nur angestrebt werden sollten, wenn eine gewisse Wahrscheinlichkeit für einen auffälligen Befund besteht und sich aus einem pathologischen Befund direkte Konsequenzen für das operative Vorgehen ergeben. Ein erhöhtes Risiko für eine schwierige Maskenbeatmung und/oder Intubation sowie weitere Komplikationen finden sich bei Patienten mit einem obstruktiven Schlafapnoesyndrom (OSAS) [12]. Der STOP-BANG-Fragebogen ist den Autoren zufolge aktuell der sensitivste, spezifischste und am besten validierte Score. Er umfasst unter anderem Fragen zu Schnarchen, Tagesmüdigkeit, Blutdruck oder Body-Mass-Index [13].
Empfehlung E15 (Empfehlungsgrad: A): Bei lungengesunden Patienten SOLLEN apparative Verfahren zur pulmonalen Diagnostik NICHT zum Einsatz kommen.
Empfehlung E16 (Empfehlungsgrad: A): ARISCAT eignet sich zur Vorhersage postoperativer pulmonaler Komplikationen und SOLL bei Patienten mit pulmonalen Erkrankungen erhoben werden.
Empfehlung E17 (Empfehlungsgrad: B): Der STOP-BANG-Fragebogen SOLLTE zur Identifizierung von OSA-Patienten und zur Einschätzung des postoperativen pulmonalen Risikos angewandt werden.
Perioperatives zerebrales Risiko. Die Autoren fassen unter diesem Begriff Komplikationen wie Schlaganfall, Delir und neurokognitive Störungen zusammen, die häufig auftreten und für eine erhöhte Morbidität und Sterblichkeit verantwortlich sind.
Perioperativer Schlaganfall. Das individuelle Risiko hierfür soll bei Patienten mit Risikofaktoren bereits präoperativ ermittelt werden. Eine Vielzahl von Instrumenten lässt sich hierfür nutzen. Kommt es perioperativ zum Schlaganfall, ist das Sterblichkeitsrisiko im Vergleich zu Patienten ohne Schlaganfall achtfach erhöht [4].
Postoperatives Delir (POD). Das POD gehört gemeinsam mit der postoperativen kognitiven Dysfunktion zu den perioperativen kognitiven Störungen. Klinisch wird ein Delir vor allem als akut und fluktuierend (veränderlich) auftretende Verwirrtheit, Vorhandensein von Aufmerksamkeitsstörungen und eine vorliegende organische Genese definiert, es liegt also keine psychiatrische Grunderkrankung vor.
Durch die zunehmende Alterung der Bevölkerung kommt es vermehrt zu Verwirrtheitszuständen und dem Delir, da diese hauptsächlich nach dem 65. Lebensjahr auftreten. Die Inzidenz beträgt bei Intensivpatienten 30 bis 80 Prozent und liegt bei chirurgischen Patienten je nach Eingriff zwischen 5,1 bis 52,2 Prozent [14]. Einzelheiten finden sich in der weiterführenden Literatur [15].
Wichtig zu wissen: Lange Zeit wurde das Delir im medizinischen Sprachgebrauch als „Durchgangssyndrom“ bezeichnet. Dies erweckte den Anschein, die zerebrale Organdysfunktion sei zeitlich begrenzt und würde folgenlos ausheilen. Tatsächlich ist das Delir während eines Klinikaufenthalts prognostisch relevant. So zeigte eine Untersuchung an Intensivpatienten, dass die Ein-Jahres-Überlebenswahrscheinlichkeit mit jedem Delirtag um circa zehn Prozent sinkt [14].
Empfehlung E18 (Empfehlungsgrad: A): Das individuelle Risiko für einen perioperativen Schlaganfall oder eine neurokognitive Störung SOLL präoperativ evaluiert werden.
Empfehlung E19 (Empfehlungsgrad: 0): Patienten mit einem postoperativ erhöhten Risiko für einen Schlaganfall oder eine neurokognitive Störung KÖNNEN präoperativ einem validierten Screening unterzogen werden.
Empfehlung E20 (Empfehlungsgrad: A): Der Abstand zwischen einem stattgehabten Schlaganfall und einer elektiven Operation SOLL mehr als neun Monate betragen.
Chronischer Schmerz und Opioidvormedikation. Den Autoren zufolge ist etwa ein Viertel der Bevölkerung in Deutschland von chronischen Schmerzen betroffen, im Krankenhaus sogar etwa 50 Prozent der Patienten. Chronischer Schmerz ist ein Risikofaktor für starke postoperative Schmerzen. Damit gehen verschiedene Probleme einher, etwa postoperativ funktionelle Einschränkungen, verzögerte Mobilisation, Stress für die Patienten und eine längere Krankenhausverweildauer.
Ein weiterer Risikofaktor für perioperative Komplikationen ist die bereits vorbestehende Langzeiteinnahme von Opioiden. Den Autoren zufolge ist bei jedem Patienten eine Schmerzanamnese zu erheben.
In dem Zusammenhang findet sich ein Verweis auf die S3-Leitlinie der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) „Behandlung akuter perioperativer und posttraumatischer Schmerzen“ [16, 17].
Wichtig zu wissen: Zu den größten Sorgen von Patienten gehören Schmerzen und deren Symptome nach einem operativen Eingriff.
Aktueller Stand präoperativer Risikoevaluation
Zusammenfassend bestehen die Ziele der präoperativen Evaluation in der Identifikation von Risikofaktoren, der optimalen Einstellung chronischer Erkrankungen, der Planung des Anästhesieverfahrens und der perioperativen Betreuung sowie der Vermeidung unnötiger Untersuchungen durch evidenzbasiertes Vorgehen. Die Handlungsempfehlungen sind in drei Abschnitte unterteilt. Für die „Erweiterte Diagnostik“ und den „Präoperativen Umgang mit der Dauermedikation“ ist die weiterführende Literatur zurate zu ziehen.
[1] Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin, Deutsche Gesellschaft für Chirurgie, Deutsche Gesellschaft für Innere Medizin: Präoperative Evaluation erwachsener Patienten vor elektiven, nichtkardiochirurgischen Eingriffen. Der Anaesthesist 2010; 59 (11): 1041–1050
[2] Zwissler B et al. Präoperative Evaluation erwachsener Patienten vor elektiven, nicht Herz-Thorax-chirurgischen Eingriffen. Der Anaesthesist 2017; 66 (6): 442–458
[3] Halvorsen S et al. ESC Scientific Document Group. 2022 ESC Guidelines on cardiovascular assessment and management of patients undergoing non-cardiac surgery. Eur Heart J. 2022 Oct 14; 43 (39): 3826–3924. doi: 10.1093/eurheartj/ehac270. Erratum in: Eur Heart J. 2023 Nov 7; 44 (42): 4421. doi: 10.1093/eurheartj/ehad577. PMID: 36017553
[4] Zöllner C, Böhmer A, Geldner G et al: Präoperative Evaluation erwachsener Patientinnen und Patienten vor elektiven, nicht herz-thorax-chirurgischen Eingriffen. Eine gemeinsame Empfehlung der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin, der Deutschen Gesellschaft für Chirurgie und der Deutschen Gesellschaft für Innere Medizin. Anästh Intensivmed 2024; 65: 240–270. doi: 10.19224/ai2024.240
[5] Statista. Vollstationäre Operationen und Behandlungsmaßnahmen in Krankenhäusern in Deutschland im Zeitraum 2005 bis 2023. Im Internet: de.statista.com/statistik/daten/studie/76889/umfrage/ operationen-und-behandlungsmassnahmen-in-deutschen-krankenhaeusern; Zugriff: 26.02.2025
[6] Fried LP, Tangen CM, Walston J et al. Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci. 2001; 56: M146–M157. doi: 10.1093/gerona/56.3.M146
[7] Benzinger P, Eidam A, Bauer JM. Klinische Bedeutung der Erfassung von Frailty. Z Gerontol Geriatr. 2021 May; 54 (3): 285–296. Im Internet: pmc.ncbi.nlm.nih.gov/articles/PMC8006639/pdf/391_2021_ Article_1873.pdf; Zugriff: 26.02.2025
[8] Rockwood K, Mitnitski A. Frailty in relation to the accumulation of deficits. J Gerontol A Biol Sci Med Sci. 2007; 62: 722–727. doi: 10.1093/gerona/62.7.722
[9] Dhesi JK, Lees NP, Partridge JS. Frailty in the perioperative setting. Clin Med (Lond). 2019 Nov; 19 (6): 485–489. doi: 10.7861/clinmed.2019–0283. PMID: 31732590; PMCID: PMC6899239. Im Internet: pmc.ncbi.nlm.nih.gov/articles/PMC6899239/pdf/clinmed-19-6-485.pdf
[10] DocCheck. Flexikon. Prähabilitation. Im Internet: flexikon.doccheck.com/de/Prähabilitation; Zugriff: 26.02.2025
[11] Carli F, Scheede-Bergdahl C. Prehabilitation to enhance perioperative care. Anesthesiol Clin. 2015 Mar; 33 (1): 17–33. doi: 10.1016/ j.anclin.2014.11.002. Epub 2015 Jan 9. PMID: 25701926
[12] Dönitz S. Anästhesie bei Adipositas. Zunehmendes Versorgungsproblem. PflegenIntensiv Ausgabe 2022; 18 (2): 62–71
[13] St. Marienhospital Friesoythe. Adipositas Stop Bang Fragebogen (2020). Im Internet: www.marienstift-friesoythe.de/wp-content/uploads/2023/07/Adipositas-Stop-Bang-Fragebogen_07.10.2020.pdf; Zugriff: 26.02.2025
[14] Zoremba N, Coburn M. Delir im Krankenhaus. Dtsch Arztebl Int 2019; 116: 101–106. doi: 10.3238/arztebl.2019.0101
[15] Maschke M et al. Delir und Verwirrtheitszustände inklusive Alkoholentzugsdelir, S1-Leitlinie, 2020. In: Deutsche Gesellschaft für Neurologie (Hrsg.). Leitlinien für Diagnostik und Therapie in der Neurologie. Im Internet: www.dgn.org/leitlinien; Zugriff: 26.02.2025
[16] Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin et al. S3-Leitlinie Behandlung akuter perioperativer und posttraumatischer Schmerzen. AWMF online, 2021. AWMF-Register Nr. 001/025. Im Internet: register.awmf.org/assets/guidelines/001-025l_S3_Behandlung-akuter-perioperativer-posttraumatischer-Schmerzen_2022-11.pdf; Zugriff: 26.02.2025
[17] Dönitz S. Aktualisierte S3-Leitlinie Behandlung akuter perioperativer und posttraumatischer Schmerzen. Schmerz lass nach. PflegenIntensiv Ausgabe 2022; 19 (3): 64–71
Die Empfehlung
Erstmals in den Jahren 2010 und 2017 haben die deutschen wissenschaftlichen Fachgesellschaften für Anästhesiologie und Intensivmedizin (DGAI), Chirurgie (DGCH) und Innere Medizin (DGIM) gemeinsame Empfehlungen veröffentlicht [1, 2]. Die European Society of Cardiology (ESC) publizierte 2022 eine Leitlinie zur präoperativen kardialen Risikoevaluation [3]. Unter Berücksichtigung neuer Erkenntnisse, der aktuellen Literatur sowie aktueller Leitlinien internationaler Fachgesellschaften haben DGAI, DGCH und DGIM im Jahr 2024 erneut gemeinsame Empfehlungen veröffentlicht, die den aktuellen Stand der präoperativen Risikoevaluation von erwachsenen Patienten vor elektiven, nicht herz-thorax-chirurgischen Eingriffen zusammenfassen [4].