Die S1-Leitlinie „Nachhaltigkeit in der Intensiv- und Notfallmedizin“ verfolgt das Ziel, das Bewusstsein für Nachhaltigkeit in den ressourcenintensiven Bereichen Intensivstationen und Notaufnahmen zu schärfen und konkrete ressourcenschonende Maßnahmen vorzuschlagen.
Die Klimakrise stellt mit ihren Auswirkungen eine der größten globalen Herausforderungen der nahen Zukunft dar. Dem Gesundheitssektor kommt dabei eine besondere Verantwortung zu. Einerseits führen die Folgen des Klimawandels durch die steigende Ausbreitung von Infektionserkrankungen, Pandemien und Erkrankungen als Folge von Starkwetterereignissen, wie Hitze oder Überschwemmungen, zu einer Mehrbelastung des Gesundheitswesens [2–5].
Andererseits trägt der Gesundheitssektor mit einem Anteil von fünf bis sieben Prozent zur globalen Treibhausgasemission bei [6, 7]. Wäre der Gesundheitssektor ein Land, belegte er in einem Nationenranking der größten Kohlendioxid-(CO2-)Emittenten den fünften Platz [8]. Zudem bergen der demografische Wandel und der rasante medizinische Fortschritt die Gefahr einer noch nie dagewesenen Überversorgung von Therapie und Pflege. Dies macht deutlich, welchen großen Einfluss nachhaltige Prozesse im Gesundheitsbereich haben.
Intensivstationen und Notaufnahmen gelten wegen ihres hohen Energieverbrauchs und des großen Bedarfs an Verbrauchsmaterialien [9–12] innerhalb des Gesundheitswesens als ressourcenintensive Bereiche. Die Deutsche Gesellschaft für Internistische Intensivmedizin und Notfallmedizin (DGIIN) nahm diesen Umstand zum Anlass und initiierte die S1-Leitlinie „Nachhaltigkeit in der Intensiv- und Notfallmedizin“.
Die Autor:innen der Leitlinie haben insgesamt 72 Empfehlungen in einer multiprofessionell und interdisziplinär zusammengesetzten Arbeitsgruppe aus zwölf Fachgesellschaften und Initiativen konsentiert. Auf die Formulierung von Empfehlungsgraden mit entsprechender Kategorisierung haben sie dabei überwiegend verzichtet, da randomisiert kontrollierte oder vergleichbare Studien in diesem Bereich kaum vorlagen.
Die Leitlinie umfasst die Kapitel Organisationsstrukturen, Ressourcen- und Energiemanagement, Hygiene und Überversorgung, die auf unterschiedliche Themen aus der Perspektive nachhaltigen Handelns eingehen. Exemplarisch sind im Folgenden einige Empfehlungen dargestellt.
Organisationsstrukturen
Da Nachhaltigkeit im Krankenhaus nicht nur singulär aus der Perspektive der Intensiv- und Notfallmedizin zu betrachten ist, befasst sich die S1-Leitlinie auch mit organisationalen Aspekten. Nur unter Einbeziehung aller wesentlichen Stakeholder kann es gelingen, nachhaltige Strukturen im Krankenhaus und somit auch in den Bereichen der Intensiv- und Notfallversorgung erfolgreich zu etablieren.
Stabsstelle Nachhaltigkeit. Der Aufbau dieser Strukturen erfordert die Implementierung einer übergeordneten Stabsstelle Nachhaltigkeit für fachliche Beratung und Koordination innerhalb der Klinik. Sogenannte „Green Teams“ in den einzelnen Abteilungen oder auf den Stationen können dabei nachhaltiges Handeln im regulären Betrieb zusätzlich unterstützen, Projekte der Stabsstelle umsetzen und als Multiplikator:innen fungieren. Idealerweise bestehen die Mitglieder der Green Teams aus Personen aller Professionen innerhalb der jeweiligen Einheit/Abteilung.
Einkauf. Einen weiteren Einflussfaktor bilden die Abteilungen Einkauf und Apotheke, da sie für die strategische Beschaffung von Medizinprodukten, Verbrauchsmaterialien und Arzneimitteln verantwortlich sind. Ihre Entscheidungen beeinflussen die nachhaltige Ausrichtung des Krankenhauses wesentlich.
Damit im Rahmen von Beschaffungen nicht, wie bisher überwiegend üblich, finanzielle Aspekte im Vordergrund stehen, raten die Leitlinienautor:innen, Checklisten zu entwickeln, die die Kosten und Nachhaltigkeitsaspekte berücksichtigen. Unabdingbar ist, dass sich die verschiedenen Abteilungen, zum Beispiel Einkauf, Hygiene, Abfallmanagement sowie die Anwender:innen, zu den Anforderungen der Anschaffungen untereinander abstimmen und gemeinsam Strategien entwickeln, die die Materialbeschaffung, Lagerhaltung und Abfallreduzierung effizient machen, ohne dass dabei Nachteile hinsichtlich der funktionalen Sicherheit der Produkte entstehen.
Beispielhafte Empfehlungen aus Kapitel 3 „Organisationsstrukturen im Krankenhaus/Intensivstation/ZNA“ [1]:
- Empfehlung, eine übergeordnete Stabsstelle für Nachhaltigkeit in den Krankenhäusern einzurichten.
- Empfehlung, ein Bewertungskriterium für Nachhaltigkeit im Einkauf von Medizinprodukten und Arzneimitteln einzuführen und anzuwenden.
- Empfehlung einer engen Zusammenarbeit oder abteilungs- und fachübergreifenden Abstimmung zum Thema Nachhaltigkeit zwischen Einkauf, Apotheke, Anwender:innen, Hygiene und Abfallmanagement im Krankenhaus.
Ressourcen und Energiemanagement
Fertigsets. Ein Ansatz, sowohl materielle als auch energetische Ressourcen einzusparen, ist die Nutzung vorkonfektionierter Sets für regelhaft durchgeführte Prozeduren, wie die Anlage zentraler Venenkatheter oder Blasenverweilkatheter.
Damit nur die benötigten Materialien in den Sets enthalten sind, sollten diese – in Abstimmung mit den jeweiligen Herstellerfirmen – an den Bedarf der jeweiligen Einheit angepasst und regelmäßig auf ihre Sinnhaftigkeit evaluiert werden. Selten verwendete Materialien wie das Endo-EKG (zum Beispiel Alphacard®) sind im Bedarfsfall individuell zu ergänzen.
Energie. Für einen Großteil des Energieverbrauchs im Krankenhaus sind medizintechnische Geräte und spezielle Klimatisierungsanlagen verantwortlich. Elektrizität macht dabei etwa ein Drittel des gesamten Energieverbrauchs aus [13, 14].
Eine Möglichkeit zur Reduzierung ist das gezielte Nutzen von Energiesparmodi und Stand-by-Funktionen bei Geräten in Bereitschaft, wie Beatmungsgeräten, oder das Ausschalten ungenutzter Geräte. Individuell ist zu prüfen, welche Geräte dauerhaft im Stand-by-Modus bleiben müssen und welche komplett ausgeschaltet werden können. Im Rahmen der Anschaffung von Geräten sind sowohl der Energieverbrauch im Betrieb als auch im Stand-by-Modus zu berücksichtigen und zu prüfen.
Zudem sollten sowohl für medizintechnische Geräte als auch für Verbrauchsmaterialien Lebenszyklusanalysen (Life Cycle Assessments, LCA) zur umfassenden Bewertung der Umweltauswirkungen und Energieeffizienz herangezogen werden.
Recycling. Ein wichtiger Bestandteil im Zuge nachhaltigen Arbeitens ist die Wiederverwertung von Rohstoffen. Ein Beispiel aus Australien und Neuseeland zeigt in diesem Zusammenhang, dass auf einer Intensivstation mit zehn Betten pro Woche rund 540 Kilogramm Abfall produziert werden, wovon theoretisch 60 Prozent recyclingfähig wären [15].
Alle relevanten Entscheidungsträger:innen sind einzubeziehen, um hohe Recyclingraten zu erreichen. Dazu gehören die Klinikleitung, die Leitung der Intensiv- oder Notfallstation, das Green Team der Abteilung, der Einkauf, die Krankenhausapotheke, die Krankenhaushygiene und das Abfallmanagement. Ziele und Maßnahmen, wie die Reduzierung des Gesamtmülls oder das Erreichen einer bestimmten Recyclingquote, sind so präzise wie möglich zu beschreiben.
Eine gut organisierte Logistik ist dabei von entscheidender Bedeutung. Dazu zählen auch die Bereitstellung einheitlicher, farblich gekennzeichneter Abfallbehälter, ausreichend Platz für deren Aufstellung sowie rechtzeitige Abholung, um Überfüllung zu vermeiden. Zudem empfehlen die Leitlinienautor:innen regelmäßige Schulungen und Informationen für das Personal, um das Bewusstsein für Recyclingprozesse zu stärken.
Die Menge an verbrennungspflichtigen Abfällen oder Abfällen, die aus infektionspräventiven Gründen gesondert zu entsorgen sind, ist so gering wie möglich zu halten. Um dies zu erreichen, sind bei der Beschaffung vornehmlich wiederverwertbare und recycelbare Medizinprodukte und Verbrauchsmaterialien zu bevorzugen. Diese können, trotz eines höheren Wasserverbrauchs im Zuge der Aufbereitung, in vielen Fällen ökologisch und finanziell vorteilhafter sein als Einwegprodukte. Eine Risikobewertung unter Einbeziehung der zuständigen Hygieneabteilung ist dabei essenziell.
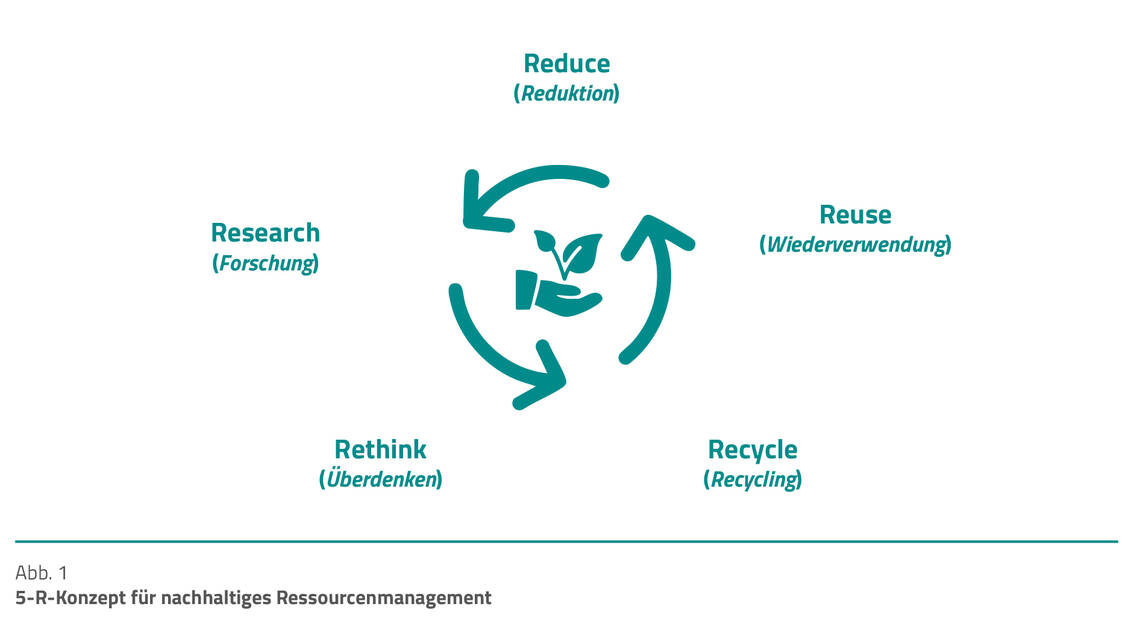
Strategien für einen nachhaltigen und effizienten Umgang mit Ressourcen lassen sich mithilfe des 5-R- Konzepts (Abb. 1) entwickeln, das die Leitlinienautor:innen als praxisnahen Ansatz vorstellen [1].
Beispielhafte Empfehlungen aus Kapitel 4 „Ressourcen- und Energie-Management“ [1]:
- Empfehlung, den Energieverbrauch zu erfassen und geeignete Maßnahmen für den Umgang mit energieintensiven Geräten/Anwendungen zu identifizieren.
- Empfehlung einer maximal konservativen Lager- haltung in Isolationszimmern. Eine Festlegung, dass nach Isolationsende in Schränken gelagertes Material entsorgt werden muss, ist auf Erreger zu beschränken, die durch dieses potenziell auf nachfolgende Patient:innen übertragen werden.
- Empfehlung der verpflichtenden Durchführung von unabhängig geprüften Lebenszyklusanalysen (Life Cycle Assessments, LCA) für Medizinprodukte durch die Hersteller.
Arzneimittel. Die medikamentöse Therapie ist ein zentraler Bestandteil der intensiv- und notfallmedizinischen Versorgung. Entlang der Herstellungs- und Lieferkette entstehen jedoch erhebliche direkte und indirekte CO₂-Emissionen. Eine tägliche Überprüfung der ärztlichen Anordnungen – auch im Hinblick auf die Vermeidung unnötiger Abfälle – gilt in der Leitlinie als wirksame Maßnahme zur Förderung ressourcenschonenden Handelns. So kann beispielsweise die bevorzugte orale gegenüber der intravenösen Applikation zur Reduktion von Einwegmaterialien – wie steril verpackten Infusionssystemen, Kanülen und Verbänden – beitragen.
Die jeweilige Applikationsform sowie die Verpackung nehmen ebenfalls Einfluss auf den CO2-Fußabdruck im Zuge der Herstellung. So stellen die Autor:innen in der Leitlinie am Beispiel von 1 g Paracetamol dar, dass im Zuge der Herstellung einer entsprechenden Tablette der CO2-Fußabruck um ein Vielfaches geringer ist als bei der Herstellung einer entsprechenden Infusion. Zudem weisen Glasflaschen höhere Emissionswerte auf als Plastikflaschen [1, 16, 17].
- Empfehlung regelmäßiger pharmazeutischer Reviews oder der Überprüfung der Arzneimittelverordnungen, um indikationsgerecht zu verordnen und Optimierungen in der Arzneimitteltherapie zu erreichen.
Lebensmittel. Die Versorgung und der Umgang mit Lebensmitteln in Krankenhäusern sind komplexe Prozesse mit verschiedenen Umweltauswirkungen. Über die Nutzung digitaler, mit dem Krankenhausinformationssystem verknüpfter Speisebestellsysteme lässt sich Nachhaltigkeit auch an dieser Stelle fördern, indem zum Beispiel Portionsgrößen angepasst oder Bestellungen automatisch storniert werden können, wenn Patient:innen entlassen werden oder eine Nahrungskarenz erforderlich ist. Dadurch lassen sich Überproduktionen vermeiden und die Menge an Lebensmittelabfällen reduzieren. Zudem sollte geprüft werden, ob eine sinnvolle und hygienisch vertretbare Wiederverwendung einzeln verpackter Speisen möglich ist, um Ressourcen effizienter zu nutzen und Abfälle zu minimieren.
- Empfehlung der Verwendung eines digitalen Speisebestellsystems.
- Empfehlung, Speisen und Produkte wiederzuverwerten, wenn dies aus hygienischen Gründen möglich ist.
Hygiene
Das Kapitel Hygiene innerhalb der S1-Leitlinie „Nachhaltigkeit in der Intensiv- und Notfallmedizin“ befasst sich unter anderem mit den Themenbereichen persönliche Schutzausrüstung, Wechselintervalle von Infusions- und Beatmungssystemen sowie Maßnahmen zur Reinigung und Desinfektion. Dadurch ergeben sich inhaltlich vermehrt Bezüge zum vorhergehenden Kapitel des Ressourcenmanagements, insbesondere im Hinblick auf Verfügbarkeit und sachgerechten Einsatz hygienerelevanter Materialien.
Isolationszimmer. Isolationszimmer stellen hinsichtlich des Materialeinsatzes eine besondere Herausforderung dar. Eine konservative Lagerhaltung kann dazu beitragen, die Menge der verworfenen, nicht desinfizierbaren Medizinprodukte und Arzneimittel zu reduzieren, indem die Bestände auf das Notwendigste beschränkt werden. Voraussetzung hierfür sind ein gut strukturiertes Materialmanagement sowie eine bedarfsgerechte Planung, um die jederzeitige Verfügbarkeit notwendiger Produkte sicherzustellen. Eine gegebenenfalls benötigte Notfallausrüstung kann unmittelbar vor dem Isolationszimmer bereitgehalten werden.
Persönliche Schutzausrüstung. Der Einsatz von persönlicher Schutzausrüstung (PSA) ist ein wichtiger Bestandteil der Infektionsprävention, um die Übertragung insbesondere multiresistenter Erreger einzudämmen oder zu verhindern. Dies ist jedoch mit einem hohen Ressourcenverbrauch und einem hohen Abfallaufkommen verbunden.
Insbesondere Einzelkomponenten der Schutzausrüstung, wie Schutzkittel, unsterile Einmalhandschuhe, Mund-Nasen-Schutz-(MNS-) oder FFP-(filtering-face-piece-)Masken haben einen relevanten Anteil am ökologischen Fußabdruck der Intensiv- und Notfallmedizin. Mit einem rationalen und vor allem indikationsgerechten Einsatz ließen sich daher Ressourcen schonen und Abfälle vermeiden.
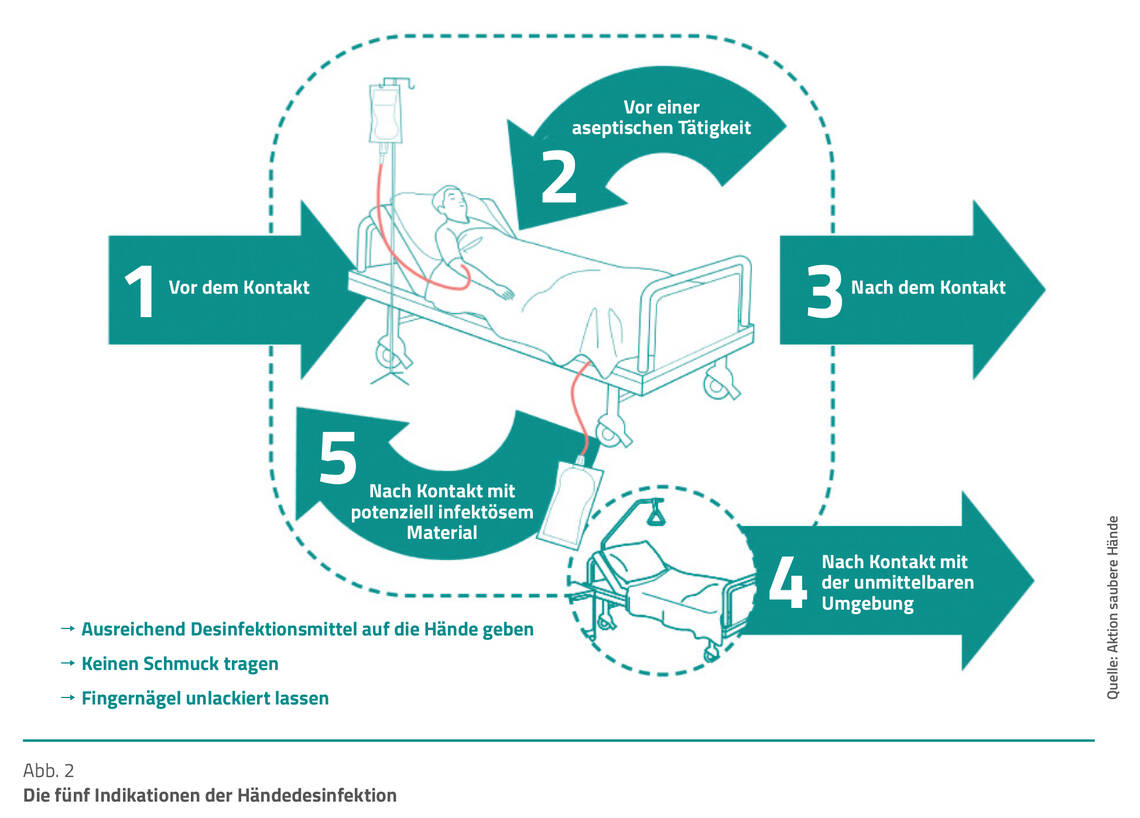
Unsterile Handschuhe sind auf Intensivstationen mit 100 Stück die am häufigsten eingesetzten Produkte pro Patient:in und Tag [6]. Zugleich haben sie den größten CO2-Fußabdruck. Zudem wird die Schutzfunktion unsteriler Einweghandschuhe oftmals überschätzt [18] und ihr Einsatz ist mit einer Verschlechterung der hygienischen Händedesinfektion verbunden [19]. Letztere ist jedoch laut Kommission für Krankenhaushygiene und Infektionsprävention am Robert Koch-Institut (KRINKO) die Maßnahme mit der höchsten Evidenz hinsichtlich der Infektionsprävention [20].
Beim Einsatz von MNS ist zu beachten, dass diese im Vergleich zu FFP2-Masken eine fünffach niedrigere CO2-Bilanz aufweisen [21]. Auch in diesem Fall ist es sinnvoll, analog zum Einsatz unsteriler Einmalhandschuhe, die Indikation vor jedem Einsatz kritisch zu prüfen, um Ressourcen einzusparen. Die Wiederverwendung von Schutzmasken jeglicher Art sollte nur im Rahmen der Herstellerangaben erfolgen.
Bei der Nutzung wiederverwendbarer Schutzkittel können beispielsweise – je nach verwendetem Material – der Energieverbrauch, die Treibhausgasemissionen und das Abfallaufkommen im Vergleich zu Einwegprodukten reduziert sein.
Eine vorhandene Evidenz zur Mehrfachnutzung ist in der Leitlinie nicht beschrieben. Zudem ist der Einsatz mehrfach verwendbarer, waschbarer Schutzkittel aus Stoff zwar grundsätzlich denkbar, jedoch aufgrund der oftmals nicht gegebenen Flüssigkeitsbarriere hinsichtlich einer effektiven Schutzfunktion kritisch zu evaluieren.
Beispielhafte Empfehlungen aus Kapitel 5 „Hygiene“ [1]:
- Empfehlung, zur Reduzierung des Ressourcenverbrauchs persönliche Schutzausrüstung ausschließlich indikationsgerecht einzusetzen und eine Verwendung ohne gegebene Indikation zu unterlassen.
- Empfehlung, den Einsatz von unsteriler Einmalhandschuhe strikt auf die empfohlenen Indikationen zu begrenzen.
- Empfehlung, Mund-Nasen-Schutz (MNS) zur Infektionsprävention, unabhängig vom genauen Maskentyp, indikationsgerecht zu verwenden.
- Empfehlung, Isolationskittel nicht mehrfach zu verwenden.
Wechselintervalle. Für den Umgang mit einliegenden Gefäßkathetern, den dazugehörigen Verbandswechseln sowie dem Wechsel von Infusions- und Beatmungssystemen verweisen die Leitlinienautor:innen auf die Empfehlungen der KRINKO. Einen routinemäßigen Wechsel von Gefäßkathetern empfehlen sie nicht; vielmehr ist das jeweils empfohlene maximale Wechselintervall für Infusions- und Beatmungssysteme auszuschöpfen.
- Empfehlung, keinen routinemäßigen Wechsel einliegender Katheter bei fehlenden Infektionszeichen durchzuführen und maximale Wechselintervalle auszunutzen.
- Empfehlung zur Einhaltung der KRINKO- und Herstellerempfehlungen im Rahmen des Infusionsmanagements sowie zur maximalen Ausnutzung der Wechselintervalle, um Ressourcen zu schonen und Infektionen vorzubeugen.
- Empfehlung zur maximalen Ausnutzung national empfohlener Wechselintervalle von Beatmungssystemen, um Ressourcen zu schonen und Infektionen vorzubeugen.
Überversorgung
Die Empfehlungen in dieser S1-Leitlinie greifen im abschließenden Abschnitt den Themenbereich Überversorgung im Kontext nachhaltigen Handelns auf. Hintergrund ist die zunehmende Zahl älterer, multimorbider Patient:innen, die am Lebensende weiterhin intensivmedizinische Maßnahmen erhalten – mitunter trotz fehlender Indikation.
Advance Care Planning. Zur Vermeidung nicht indizierter Intensivstationsaufenthalte empfehlen die Leitlinienautor:innen die Implementierung von Konzepten zur Vorausplanung einer medizinischen Versorgung (Advance Care Planning, ACP). In diesem Rahmen sollen mit den Patient:innen und gegebenenfalls deren Zugehörigen mögliche Erwartungen an künftige medizinische Behandlungen geklärt und dokumentiert werden. Dies inkludiert ebenfalls Patient:innenverfügungen und Behandlungseinschränkungen, zum Beispiel den Verzicht auf Intubation oder Reanimation.
Palliativmedizinische Versorgung. Weiterhin empfehlen die Leitlinienautor:innen den frühzeitigen Zugang zu palliativmedizinischer Versorgung – besonders für nicht kurativ behandelbare oder fortgeschrittene chronische Erkrankungen.
Identifikation von Risikopatient:innen. Zur frühzeitigen Erkennung innerklinischer Risikoverläufe sprechen sich die Empfehlungen zudem für die Einführung etablierter, standardisierter Frühwarnscores aus. International hat sich in diesem Zusammenhang der Einsatz von Critical Care Outreach Teams (CCOT), Liaison Nurses oder anderen speziellen Medizinischen Einsatzteams (MET) etabliert. Diese können unter anderem auf Basis der erwähnten Frühwarnscores potenzielle Zustandsverschlechterungen erkennen und frühzeitig intervenieren, um so intensivstationäre Aufnahmen zu vermeiden.
Reevaluation der Therapieziele. Bei prognostischer Unsicherheit oder unklarem Therapieziel empfiehlt die Leitliniengruppe einen zeitlich begrenzten Therapieversuch mit regelmäßiger Reevaluation. Dieser soll in enger Abstimmung mit den betroffenen Patient:innen oder deren gesetzlicher Vertretung erfolgen und den (mutmaßlichen) Patient:innenwillen berücksichtigen. Professionell geführte Gespräche mit Zugehörigen sehen die Leitlinienautor:innen als essenziell an, da diese wesentlich zur Formulierung patient:innenzentrierter Therapieziele beitragen.
Die Nachhaltigkeitsaspekte im Rahmen von Übertherapie und Überdiagnose sind im Zweifelsfall im Sinne des Patient:innenwillens als zweitrangig zu betrachten. Eine bedürfnisorientierte, auf die Person abgestimmte Therapie steht stets im Vordergrund der Bemühungen. Beispielhafte Empfehlungen aus Kapitel 6 „Überversorgung und Nachhaltigkeit“ [1]:
- Nachdrückliche Empfehlung, medizinisch-pflegerische Beratungskonzepte (Advance Care Planning, ACP) bei chronisch kranken Patient:innen oder mit einer weit fortgeschrittenen Grunderkrankung zu implementieren.
- Bei chronisch kranken Patient:innen mit einer weit fortgeschrittenen Grunderkrankung soll der Patient:innenwille in Bezug auf Behandlungswünsche, Therapieziele, Reanimationsstatus (Do not resuscitate, DNR) sowie Intubationsstatus (Do not Intubate, DNI) geklärt werden. Eine Patient:innenverfügung und eine Vorsorgevollmacht sollten vorliegen.
- In Krankenhäusern sollen Frühwarnscores implementiert werden, um Patient:innen frühzeitig zu identifizieren, bei denen ein krankheitsbedingter komplizierter Verlauf ansonsten zu spät identifiziert werden würde.
- Outreach-Teams sollen parallel dazu etabliert werden, um bei diesen identifizierten Risikopatient:innen zeitnah eine adäquate Therapie einzuleiten.
- Empfehlung, regelmäßiger und frühzeitiger Zugehörigenbesprechungen bei schwer kranken Intensivpatient:innen mit zweifelhafter Prognose.
Gemeinschaftsaufgabe
Die Entwicklung umweltfreundlicher Intensiv- und Notfallbereiche erfordert mehr als engagierte Teams und ein unterstützendes Krankenhausmanagement. Es bedarf eines fundamentalen Wandels im gesamten System.
Um Nachhaltigkeit umfassend zu implementieren, ist eine enge Kooperation aller Akteur:innen im Gesundheitssektor unerlässlich, sowohl für kurz- als auch langfristige Zielsetzungen. Dabei gibt es viele Möglichkeiten, schon mit geringem Aufwand einen Beitrag zu leisten.
Nachhaltigkeit lässt sich jedoch nur erreichen, wenn Pflegefachpersonen in der direkten Versorgung – etwa bei der Auswahl von Medikamenten, der pflegerischen Tätigkeit oder der Materialbeschaffung – aktiv eingebunden sind. Im Rahmen des Pflegeprozesses übernehmen sie die Verantwortung für die Delegation geeigneter Aufgaben an Hilfskräfte, die sie zugleich im Sinne nachhaltigen Handelns anleiten und befähigen.
Auch Ärzt:innen leisten einen wesentlichen Beitrag. Ihre Entscheidungen in Bezug auf Diagnostik, Medikation und therapeutische Maßnahmen beeinflussen den Ressourcenverbrauch unmittelbar. Mit einer reflektierten Indikationsstellung, dem Verzicht auf nicht zielführende Interventionen und der Orientierung an patient:innenzentrierten Behandlungszielen – insbesondere im palliativen Kontext – können sie sowohl Versorgungsqualität als auch ökologische Verantwortung stärken. Darüber hinaus wirken sie im interprofessionellen Team als wichtige Impulsgebende für nachhaltige Routinen, etwa durch bewusste Materialverwendung und transparente Entscheidungsprozesse.
Präventive Maßnahmen spielen eine Schlüsselrolle bei einem ressourcenschonenden Umgang im Gesundheitswesen. In diesem Zusammenhang lässt sich Nachhaltigkeit auch als eine Form der Prävention verstehen – mit positiven Effekten sowohl für die individuelle Gesundheit als auch für die Umwelt.
Pflegefachpersonen nehmen dabei eine zentrale Rolle ein: Sie verfügen über das Potenzial, Ressourcen bewusst und effizient einzusetzen, Veränderungsprozesse aktiv mitzugestalten und als Multiplikator:innen innerhalb der Versorgungspraxis zu wirken. Ihr Beitrag – im engen Zusammenspiel mit allen Berufsgruppen – ist entscheidend für die Förderung eines ökologisch verantwortungsvollen Gesundheitssystems.
[1] Deutsche Gesellschaft für Internistische Intensivmedizin und Notfallmedizin (DGIIN). S1-Leitlinie „Nachhaltigkeit in der Intensiv- und Notfallmedizin“ (AWMF-Registernummer 113 – 004). 2024
[2] Bayram H, Bauer AK, Abdalati W et al. Environment, Global Climate Change, and Cardiopulmonary Health. Am J Respir Crit Care Med 2017; 195: 718–724
[3] Monteiro A, Carvalho V, Oliveira T, Sousa C. Excess mortality and morbidity during the July 2006 heat wave in Porto, Portugal. Int J Biometeorol 2013; 57: 155–167
[4] Ogden N, Gachon P. Climate change and infectious diseases: What can we expect? CCDR 2019; 45: 76–80
[5] Sarfaty M, Kreslake J, Ewart G et al. Survey of International Members of the American Thoracic Society on Climate Change and Health. Ann Am Thorac Soc 2016; 13: 1808–1813
[6] Hunfeld N, Diehl JC, Timmermann M et al. Circular material flow in the intensive care unit - environmental effects and identification of hotspots. Intensive Care Med 2023; 49: 65–74
[7] Tennison I, Roschnik S, Ashby B et al. Health care’s response to climate change: a carbon footprint assessment of the NHS in England. The Lancet Planetary Health 2021; 5: e84–e92
[8] Karliner J, Slotterback S, Boyd R et al. Health CARE’S climate footprint how the health sector contributes to the global climate crisis and opportunities for action. Health Care Without Harm Climate-smart health care series Green Paper Number One Produced in collaboration with Arup 2019
[9] Pollard AS, Paddle JJ, Taylor TJ, Tillyard A. The carbon footprint of acute care: how energy intensive is critical care? Public Health 2014; 128: 771–776
[10] McGain F, Burnham JP, Lau R et al. The carbon footprint of treating patients with septic shock in the intensive care unit. Crit Care Resusc 2018; 20: 304–312
[11] McGain F, Hendel SA, Story DA. An Audit of Potentially Recyclable Waste from Anaesthetic Practice. Anaesth Intensive Care 2009; 37: 820–823
[12] Prasad PA, Joshi D, Lighter J et al. Environmental footprint of regular and intensive inpatient care in a large US hospital. Int J Life Cycle Assess 2022; 27: 38–49
[13] Anselm F, Schick MA. The energy-saving potential of medical devices. Deutsches Ärzteblatt international 2022. Im Internet: doi.org/10.3238/arztebl.m2022.0279
[14] Loh M. Einsparpotenziale in Krankenhäusern: Effizienz, die sich rechnet. Deutsches Ärzteblatt 2014; 111: 277
[15] Anstey MH, Trent L, Bhonagiri D et al. How much do we throw away in the intensive care unit? An observational point prevalence study of Australian and New Zealand ICUs. Critical Care and Resuscitation 2023; 25: 78–83
[16] McAlister S, Ou Y, Neff E et al. The Environmental footprint of morphine: a life cycle assessment from opium poppy farming to the packaged drug. BMJ Open 2016; 6: e013302
[17] Davies JF, McAlister S, Eckelman MJ et al. Environmental and financial impacts of perioperative paracetamol use: a multicentre international life-cycle assessment. British Journal of Anaesthesia 2024; 133: 1439–1448
[18] Baloh J, Thom KA, Perencevich E et al. Hand hygiene before donning nonsterile gloves: Healthcare workers’ beliefs and practices. American Journal of Infection Control 2019; 47: 492–497
[19] Fuller C, Savage J, Besser S et al. “The Dirty Hand in the Latex Glove”: A Study of Hand Hygiene Compliance When Gloves Are Worn. Infect Control Hosp Epidemiol 2011; 32: 1194–1199
[20] Händehygiene in Einrichtungen des Gesundheitswesens: Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut (RKI). Bundesgesundheitsbl 2016; 59: 1189–1220
[21] Luo Y, Yu M, Wu X et al. Carbon footprint assessment of face masks in the context of the COVID-19 pandemic: Based on different protective performance and applicable scenarios. Journal of Cleaner Production 2023; 387: 135854
Leitlinie
- Im Dezember 2024 wurde unter Federführung der DGIIN die S1-Leitlinie „Nachhaltigkeit in der Intensiv- und Notfall- medizin“ [1] veröffentlicht. Die multiprofessionell und interdisziplinär erarbeitete Leitlinie umfasst 72 Empfehlungen und ist kostenlos abrufbar.