Für Intensivpflegende ist die Versorgung von Patienten mit einem Delir extrem fordernd. Die Autorin hat im Rahmen einer qualitativen Studie untersucht, wie Pflegefachpersonen auf Intensivstationen das Phänomen Delir in der pflegerischen Versorgung erleben und welche Bedarfe sowie Bedürfnisse sie daraus entwickeln.
Die Pflege von Patientinnen und Patienten mit einem Delir (Textkasten: Das Delir) ist zeitintensiv und aufwendig. Diese Patienten benötigen im Vergleich zu Patienten ohne Delir mehr Unterstützung bei den physischen Aktivitäten wie Essen, Körperpflege, Ausscheidungen und Bewegungen sowie für das Gewährleisten von Sicherheit und Orientierung. Der pflegerische Versorgungsaufwand ist um das Eineinhalb- bis Vierfache erhöht. Ebenso der Aufwand für Gespräche mit Angehörigen. Auch weisen Patienten mit einem Delir ein erhöhtes Sturzrisiko auf [1].
Dem Pflegefachpersonal mangelt es zudem an Fähigkeiten, um frühzeitig ein Delir zu erkennen und zu behandeln. Folglich können für die Patienten mit einem Delir kaum angemessene Versorgungssituationen erreicht werden. Der körperliche Aspekt der Pflege eines Patienten mit einem Delir steht im Vordergrund. Die Bewertung der kognitiven Funktionen der Patienten wird hingegen übersehen oder unzureichend umgesetzt [2].
Zwar verfügt das Pflegefachpersonal über theoretisches Wissen zu Delirien, aber es reicht nicht immer aus, um Delirien zu erkennen, zu behandeln und zu verhindern. Gerade die Beurteilung ist ein wichtiger Bestandteil der Pflege, da sie wesentlich zu einer effektiven Versorgungskoordination dieser Patienten beiträgt [2]. Beruflich Pflegende erleben häufig Stress und Angst, wenn sie einem Patienten mit einem Delir zugewiesen werden, und es mangelt an Ressourcen, um Pflegefachpersonen bei der Bewältigung ihrer zeitintensiven und pflegerischen Aufgaben zu unterstützen [2]. Die emotionale und körperliche Belastung sowie die durch die Aggressionen der Patienten mit einem Delir teils ausgelöste Verletzlichkeit kann unter beruflich Pflegenden zu einem beruflichen Burn-out führen. Viele wünschen sich mehr psychologische Unterstützung, da die Aggressionen der Patienten bereits zum pflegerischen Alltag gehören [3]. Der Fachpersonalmangel verschärft die Pflegesituation auf den Intensivstationen [4].
Methode
Die Autorin befragte von Dezember 2021 bis Ende Juni 2022 acht Intensivpflegefachpersonen aus vier Kliniken im Rahmen von Interviews. Diese basierten auf einem semistrukturierten Interviewleitfaden und waren somit vergleichbar. Die Autorin fertigte nach jedem Gespräch Memonotizen an.
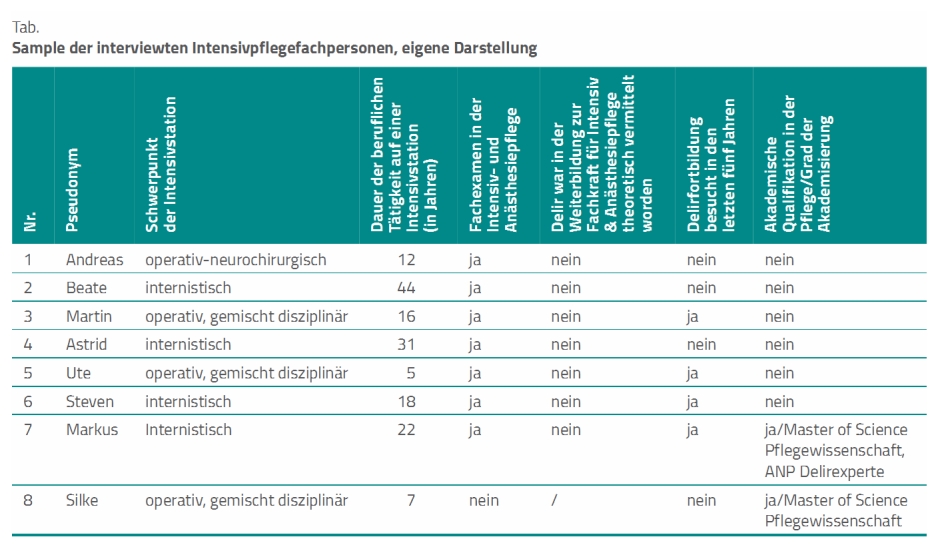
Alle Befragten arbeiteten länger als fünf Jahre in ihrem Arbeitsfeld auf der Intensivstation. Sieben von acht Intensivpflegefachpersonen hatten ein Fachexamen in der Intensiv- und Anästhesiepflege. Eine Intensivpflegende verfügte über diese Qualifikation nicht. Zwei der Teilnehmenden waren durch einen Master in der Pflegewissenschaft akademisch qualifiziert. Sieben Befragte arbeiteten an klinischen Standorten in Nordrhein-Westfalen. Eine Teilnehmerin war in einer Klinik in Niedersachsen tätig.
Zwar waren nicht die fachlichen Ausrichtungen der Intensivstationen für die Auswahl der Intensivpflegefachpersonen für die Studie von Bedeutung, wohl aber deren unterschiedlichen Perspektiven bei dem Erleben eines Delirs. Die Hälfte der Intensivpflegefachpersonen arbeitete auf internistischen Intensivstationen. Ein Teilnehmer übte seine Tätigkeit auf einer neurochirurgischen Intensivstation aus. Drei Intensivpflegefachpersonen arbeiteten auf Intensivstationen mit einem operativ gemischt-disziplinären Schwerpunkt. Die Teilnehmenden verfügten über ausreichende Deutschkenntnisse.
Das Delir
Das Erscheinungsbild eines Delirs tritt auf Intensivstationen mit einer Inzidenz von 60 bis 80 Prozent bei beatmeten und mit 20 bis 50 Prozent bei nichtbeatmeten Patienten auf. Ein Delir ist abhängig vom motorischen Erscheinungsbild und wird in einer hypoaktiven, einer hyperaktiven und einer Mischform aus beidem beschrieben [5]. Bei der hyperaktiven Form stehen Ruhelosigkeit, gesteigerte Motorik, ungeduldiges und teils aggressives Verhalten sowie vegetative Entgleisungen im Vordergrund. Die hypoaktive Form ist geprägt durch Verlangsamung und reduzierte Aktivität mit ruhigem, teilnahmslosem bis apathischem Erscheinungsbild. In der Mischform wechseln sich die beschriebenen Symptomatiken ab [6]. Die Störung setzt akut ein, gibt einen fluktuierenden Verlauf vor und lässt sich durch andere neurokognitive Ursachen nicht erklären. Ein Delir stellt einen medizinischen Notfall dar, der weitreichende Folgen für die Patienten hat. Bei beatmeten Intensivpatienten ließ sich beispielsweise nachweisen, dass ein Delir mit einer erhöhten Mortalität, einem längeren Krankenhausaufenthalt und mit höheren Behandlungskosten einhergeht. Weiterhin ist die Dauer eines Delirs prognostisch relevant. Mit jedem Delirtag sinkt die Einjahres-Überlebenswahrscheinlichkeit der Patienten um 10 Prozent. Delirinzidenz und -dauer haben einen deutlichen Einfluss auf die kognitive Leistungsfähigkeit betroffener Patienten. Auch eine erhöhte poststationäre Pflegebedürftigkeit ist zu verzeichnen. In 25 Prozent der Fälle stellen sich kognitive Funktionsstörungen ein, die mit einer Alzheimer-Demenz vergleichbar sind. Das kognitive Defizit, die Aufmerksamkeitsstörung, die Dysregulation des zirkadianen Rhythmus, die emotionale Dysregulation und die Veränderungen der Psychomotorik identifizieren die fünf Kernbereiche eines Delirs [5]. Etwa zwei Drittel aller Delirien werden nicht erkannt [7].
Ferner war für die Teilnahme an der Studie ein gutes subjektives gesundheitliches Empfinden der Intensivpflegefachpersonen im Kontext der Forschungsfrage besonders wichtig. Eine Fortbildung zum Thema Delir besuchte in den zurückliegenden fünf Jahren nur die Hälfte der Teilnehmenden. Ein Teilnehmer war Advanced Practice Nurse (APN) und Delirexperte. Die Tabelle gibt einen Überblick zu den interviewten Intensivpflegepersonen.
Ergebnisse
Nach Auswertung und Analyse der Interviewdaten zeigte sich, dass alle befragten Intensivpflegefachpersonen die pflegerische Versorgung von Patienten mit Delir als eine extrem hohe Beanspruchung empfinden. Patienten mit einem Delir sind in der Betreuung und Pflege anstrengender und aufwendiger als andere Patienten.
Allen gemein ist, dass diese Beanspruchung den ganzen Dienst über existent ist oder sie mit dieser Erwartungshaltung an diese Patienten herantreten.
Stehen bei einem hyperaktiven Delir Kontrolle und Gewährleistung der Sicherheit im Vordergrund, so ist es deutlich schwieriger, ein hypoaktives Delir rechtzeitig zu erkennen und einen Zugang zu den Patienten aufzubauen. Diese in sich gekehrten ruhigen Patienten sind weniger fordernd, können dennoch ebenfalls unter Ängsten, Sorgen oder Halluzinationen leiden wie Patienten mit einem hyperaktiven Delir.
Eine Mischform – eine Abwechselung von hyper- und hypoaktiven Phasen des Delirs – und ein generell fluktuierender Verlauf mit gänzlich symptomfreien Phasen und wiederkehrenden Delirsymptomen erschweren die Betreuung und die Pflege der Intensivpatienten.
Folglich gaben die Intensivpflegefachpersonen an, dass sich das Arbeitsverhalten der etwaigen Delirform anpassen muss. Die cerebrale organische Funktionsstörung, die mit einer Aufmerksamkeits-, Bewusstseins- und Denkstörung einhergeht, behindert die Patienten aktiv daran, am Intensivpflegeprozess teilzunehmen. Gelebte Halluzinationen, Aggressionsverhalten und Wesensveränderungen der Patienten tragen dazu bei, dass die Intensivpflegefachpersonen einen andauernden erhöhten Fokus, eine erhöhte Aufmerksamkeit und Wachsamkeit auf diese Menschen mit einem Delir legen müssen.
Die Gründe für eine extrem hohe Beanspruchung bei einem auftretenden Delir sind beispielsweise, dass die Menschen zu dem Delir auch noch unter vielen weiteren Erkrankungen leiden, die die Intensivpflegefachpersonen im Blick haben müssen. Aufgrund des teils erhöhten Alters der Menschen, haben die Betroffenen kaum eine Chance, aktiv am Pflegeprozess mitzuwirken, weshalb Intensivpflegefachpersonen die Pflege an das Alter der Menschen anpassen müssen. Das Erscheinungsbild eines Delirs in der hyperaktiven oder hypoaktiven Form und der gänzlich fluktuierende Verlauf eines Delirs beanspruchen die Intensivpflegefachpersonen enorm. Zudem pflegen sie die Menschen unter den delirbedingten Wahrnehmungsstörungen, was wiederum die besondere Pflege dieser Klientel erschwert.
Die extrem hohe Beanspruchung der Intensivpflegefachpersonen steht im Kontext eines Organisationsversagens eines Krankenhauses als Organisationseinheit einer Intensivstation, dies ist beispielsweise der Fall, wenn Patienten mit Risikofaktoren auf ein Delir nicht ausreichend auf eine Operation vorbereitet oder Delirien nicht nach einer entsprechenden Therapieform behandelt werden. Es gibt ein nur bedingt vorliegendes Fachwissen von allen am Prozess Beteiligten, was die interprofessionelle Zusammenarbeit erschwert.
Um die extrem hohe Beanspruchung im Dienst zu bewältigen, nutzen die Intensivpflegefachpersonen Strategien und Handlungen, indem sie einen besonderen Zugang zu Patienten mit einem Delir herstellen, eigene Rückzugsräume schaffen: Beispielsweise wenden sie pflegerisches Erfahrungswissen an oder stellen die Patienten mit Medikamenten ruhig.
Diese Strategien und Handlungen im Dienst fördern oder hemmen die herausfordernde Angehörigenarbeit, die generellen zeit- und personalabhängigen Delirmaßnahmen der Pflege und die eigene Wahrnehmung, von anderen Berufsgruppen nicht ernst genommen zu werden. Die Folge einer extrem hohen Beanspruchung ist eine Belastung der Intensivpflegefachpersonen. Wiederum macht ein Durchbrechen eines Delirs sie zufrieden und stolz. Schlussendlich entwickeln die Intensivpflegefachpersonen eigene Perspektiven auf ein Delir, die aus den beruflichen Erfahrungen resultieren.
Interviewanalyse
Aus den Interviews ging hervor, dass die Intensivpflegefachpersonen extrem hoch beansprucht sind, wenn diese einen Menschen mit einem Delir pflegerisch auf einer Intensivstation versorgen. Im Folgenden werden die Perspektiven der Intensivpflegefachpersonen auszugsweise dargestellt. Dabei sind die Namen der Befragten anonymisiert und pseudonymisiert worden, um keine Rückschlüsse auf einzelne Personen ziehen zu können.
Andreas. Andreas arbeitet seit zwölf Jahren auf einer neurochirurgischen Intensivstation und assoziiert mit einem Delir einen anstrengenden Dienst. Er tritt mit einer gewissen Vorerwartung an den Patienten heran und verbindet die Anstrengung des Dienstes sogar damit, dass diese sich auf ihn selbst überträgt. Für ihn zählt ein Patient mit einem Delir mit Abstand zu den anstrengendsten Patienten.
„[…] Die Voreinstellung ist einfach eher die, […], dass man auf jeden Fall einen anstrengenden Dienst antreten wird. […] Man weiß schon, dass der delirante Patient im gesamten Patientenspektrum der definitiv Anstrengendste ist. […] Das ist dann schon eher eigentlich eine Perspektive, von der ich sagen würde, die dreht sich um und bezieht sich dann auf mich selbst, ja.“
In welcher Art sich die Anstrengung im Dienst bei Andreas konkret zeigt, bleibt im Interview offen. Weiterhin gibt der Intensivpflegende an, dass in seinem Setting die anderen Mitarbeitenden ein Delir mit einem erhöhten Arbeitsaufwand verbinden. Die pflegerische Arbeitsmotivation der Kolleginnen und Kollegen ist daher eine andere, wenn sie einen Menschen mit einem Delir betreuen und pflegen.
Im Interview gibt er allerdings keine Angaben dazu, ob oder inwieweit die pflegerische und medizinische Qualität im Pflege- und Behandlungsprozess unter der Einbuße der Motivation leiden. Andreas bezieht in seiner Feststellung die pflegerischen wie die behandelnden Berufsgruppen mit ein.
Markus. Die Form eines Delirs beeinflusst zudem das pflegerische Arbeitsverhalten der Intensivpflegefachpersonen im Dienst. Delirexperte Markus schildert, dass bei einem hypoaktiven Delir die Schwierigkeit besteht, einen generellen Zugang zu einem Menschen mit einem Delir aufzubauen. Bei dieser Form versucht Markus, den Patienten mittels pflegerisch geplanter Interventionen zu erreichen.
Eine solche Planung ist im Falle eines hyperaktiven Delirs nicht möglich; sein pflegerisches Handeln umfasst dann zusätzlich mehr Sicherheit und Kontrolle, um den Patienten vor einer Eigengefährdung zu schützen. Bei beiden Delirformen ist es sein pflegerisches Ziel, den Patienten aus der Krise, die ein Delir verursacht, herauszuholen.
Es scheint, dass das Unvorhergesehene bei der letzteren Form überwiegt und eine Planung der Intensivpflege unmöglich macht.
Den Patienten im Pflegeprozess zu begleiten und zu beschützen, bedeutet für den Experten, den Patienten mit einem Delir in eine enge Betreuung zu nehmen und diesen besonders zu fokussieren. Sich auf eine jeweilige Form eines Delirs einzustellen, erfordert somit eine professionelle Flexibilität.
„Also ich denke, […] viele Patienten, die ein Delir erleiden, oder fast alle Patienten, die ein Delir erleiden, haben erst mal ein Problem, mit dem Delir klarzukommen. Die Patienten haben einen erhöhten Bedarf […] an Pflege, an Betreuung […]. Wenn er hypoaktiv ist, kann ich mich vielleicht erst mal damit beschäftigen, wie ich am besten zu dem Patienten einen Zugang bekomme. So kann ich das auch besser planen. Zugang bedeutet eher so emotional, Lebenswelt, um zu gucken, dass ich den aus dem Delir herauskriege. Wenn er jetzt hyperaktiv ist […] und der hat diese Bettfluchtgeschichten und so weiter, weiß ich eigentlich schon, dass ich meine Tagesplanung schon anders gestalten muss, weil der Patient viel mehr Kontrolle braucht, viel mehr Aufmerksamkeit braucht, damit er sich nicht weiter schadet.“
Markus gibt weiterhin an, dass die Zahl der von ihm zu betreuenden Patienten auf der Intensivstation einen negativen Einfluss auf die Versorgung eines Patienten mit einem Delir hat.
Astrid. Die erfahrene ehemalige Stationsleitung einer internistischen Intensivstation, Astrid, untermauert dieses Pflegeproblem und betont die Arbeitsintensität bei der Pflege dieser Klientel.
„[…] gerade auf der Intensivstation, weil natürlich die Kabel alle abgemacht werden, die Zugänge gezogen werden, dann muss man immer am Bett stehen, das ist schon sehr, sehr arbeitsintensiv, das ist nervig […].“
Markus und Astrid geben an, dass Patienten mit einem Delir während des Intensivaufenthalts nicht allein gelassen werden können, damit sie sich nicht selbst gefährden. Diese Patienten benötigen eine enge Betreuung unter dem Monitoring. Das technische Monitoring, mit den zu- und ableitenden Kabeln an ihrem Körper, scheint diese Patienten zu stören. Menschen mit einem Delir können nur eingeschränkt eine Therapie einhalten und die intensivpflegerische Versorgung unterstützen. Das Monitoring ist für Astrid eine Vorgabe, die es einzuhalten gilt. Diese arbeitsintensive Situation ist auch anstrengend für die erfahrene Intensivpflegende.
Ute. Ute hat das Fachexamen für Anästhesie und Intensivpflege abgeschlossen. Sie ist der Auffassung, dass ein Mensch, der auf der Intensivstation von einem Delir betroffen ist, eine enge Betreuung benötigt. Der Betreuungsschlüssel sollte einer Eins-zu-eins-Betreuung entsprechen. Es ergibt sich für Ute ein Bruch in der pflegerischen Versorgung, wenn zusätzlich zu einem Patienten mit einem Delir mehrere weitere Patienten zu pflegen sind.
„Man kann den Patienten nicht gerecht werden mit einem Delir, wenn man mehrere Patienten zu betreuen hat. […] Die Zeit ist nicht da. Da muss jemand die ganze Zeit danebensitzen und sich mit dem Patienten beschäftigen. Ich habe die Erfahrung gemacht, sobald man aus dem Zimmer herausgeht, es dauert nicht lange, dann schwenkt das um.“
Martin. Der leitende Intensivpflegende Martin verfügt über mehrere Zusatzqualifikationen für Intensiv- und Anästhesiepflege. Er zeigt die Problematik auf, dass sein Planen und seine pflegerischen Handlungen sich dem Verhalten des Patienten mit einem Delir anpassen müssen. Martin spricht die Unberechenbarkeit einer Delirsymptomatik an. Diese kann sich auf einmal klinisch zeigen zu der eigentlichen Erkrankung, weswegen diese Patienten auf einer Intensivstation therapiert werden.
Intensivpflegerische Maßnahmen können einem Patienten mit einer Aufmerksamkeits-, Bewusstseins- oder Denkstörung nicht erklärt werden. Somit ist ein Mensch in dieser Situation nicht in der Lage, dem Intensivpflegeprozess zu folgen. Ein Delir zu der eigentlichen Erkrankung eines Patienten löst für Martin eine zusätzliche Beanspruchung aus, da er jederzeit situativ über die Form der Pflege entscheiden muss.
„[…] was den Arbeitsaufwand anbelangt, natürlich deutlich aufwendiger.[…], während man sich ja mit den normalen Erkrankungen relativ gut auskennt und weiß, wie man agieren muss, welche Tätigkeiten, welche Handgriffe, pflegerischen Maßnahmen ich ergreife, ist es mit einem Delir in Kombination deutlich schwieriger, weil die Versorgung einerseits gestört sein kann, weil ich dem Patienten nicht erklären kann, ich mache dies, ich mache jenes, […] weil der Mensch das gar nicht umsetzen kann. Das heißt, ich muss also wirklich von Situation zu Situation überlegen, planen und danach handeln.“
Er gibt zu, dass die Pflege mit den ständig wiederholenden Erklärungen für den Patienten und das Entgegenarbeiten einer Delirsymptomatik so anstrengend sind, dass er gefährdet ist, nicht professionell pflegerisch zu agieren. Er arbeitet während der pflegerischen Versorgung an sich, um sich selbst zu kontrollieren und eine professionelle Ruhe im Pflegeprozess aufrechtzuerhalten.
„Es ist sehr anstrengend […]. Wenn man fünfunddreißig Mal […] immer wieder das Gleiche wiederholt hat und der Mensch arbeitet einfach nur dagegen […] ich muss schon extrem an mir selber arbeiten, nicht die Ruhe zu verlieren […]. Das Delir […] kommt ad hoc, irgendwann, unerwartet […] und erwartet immer wieder ein stetes Umdenken. Das ist anstrengend, einfach sehr sehr anstrengend.“
Martin deutet weiterhin an, dass ihn auch der fluktuierende Verlauf eines Delirs stetig beansprucht. Im Intensivpflegeprozess zeigen die Patienten delirfreie Phasen und es entsteht der Eindruck, sie hätten das Delir überstanden.
Wenn erneute Delirsymptomatiken auftreten, dann wird Martin sein Verantwortungsgefühl für den Menschen bewusst. Die Delirerkrankung ist immer noch nicht überstanden und er versucht, den Menschen sicher durch die Zeit auf der Intensivstation zu führen.
„Also muss ich auch […] erkennen, er ist immer noch nicht gesund, sondern er ist weiterhin ziemlich stark erkrankt, schwersterkrankt sogar über sein Delir, und muss versuchen, ihn da möglichst schadensfrei durchzuführen. […] Ich versuche, den Menschen aktuell aus dieser stark belastenden und gefährdenden Situation so ein bisschen rauszukriegen. Damit er halt möglichst ohne Schaden den Aufenthalt überstehen kann.“
Beate. Die Intensivpflegende Beate, die schon 44 Jahre ihren pflegerischen Beruf auf einer internistischen Intensivstation ausübt, unterstreicht noch einmal, wie besonders anspruchsvoll und anstrengend die Pflege eines Patienten sein kann, der wegen seines Delirs fixiert werden muss.
Sie selbst lehnt Fixierungen ab und versucht diese durch eine enge Begleitung des Patienten zu umgehen. Sie ist der Auffassung, dass Fixierungen das entgegengebrachte Verhalten eines Menschen potenzieren. So verstärken sich Abwehr und Aggressionen beispielsweise infolge einer Händefixierung. Beate geht auf den Menschen mehr ein und versucht, sich nicht ablenken zu lassen.
„Ich habe mir auch schon mal zum Ziel genommen, einen jungen Mann […] nicht fixieren zu müssen, weil ich das so schrecklich finde […]. Ich habe den ganzen Vormittag gebraucht, um ihn so weit zu haben, dass er im Bett geblieben ist, kooperativ war und sich beruhigt hat.“
Wie Ute ist auch Beate der Meinung, dass Patienten mit einem Delir einen kontinuierlichen engen Betreuungsschlüssel im Dienst benötigen. Sie nimmt sich Zeit, um Menschen auf der Intensivstation nicht „festzubinden“.
Nach ihrer Erfahrung ist die pflegerische Versorgung eines Menschen mit einem Delir von Misserfolgen geprägt und in der eigentlichen Pflegehandlung fordernder als die Pflege eines Patienten, der nicht unter einem Delir leidet.
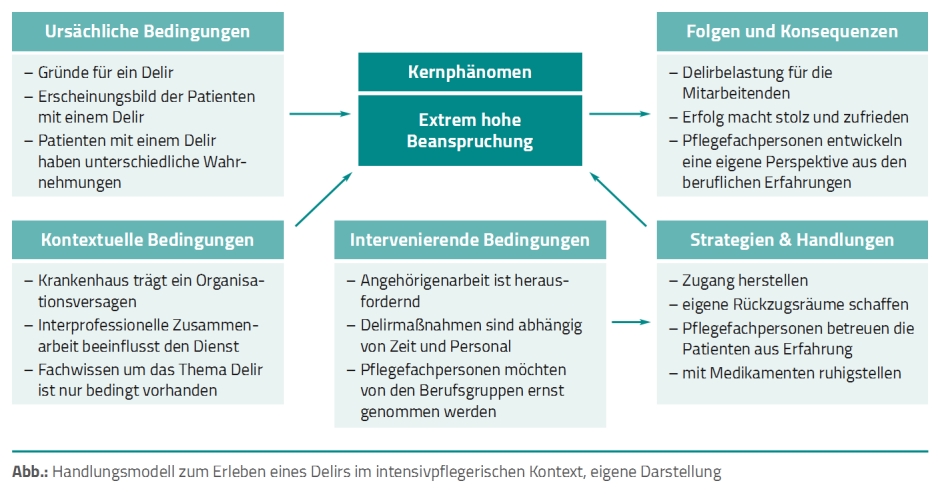
Für die Darstellung der differenzierten Teilergebnisse der Studie veranschaulicht die Autorin das erarbeitete Handlungsmodell [8] mit dem prominenten Kernphänomen „extrem hohe Beanspruchung“ (Abb.).
Diskussion
Defizite. Die Studie hat gezeigt, dass die befragten Intensivpflegenden während ihrer Ausbildung, im Studium und in der Weiterbildung zur Intensiv- und Anästhesiepflegefachperson wenig Bezug zu dem Themenfeld des Delirs hatten. Das theoretische delirbezogene Fachwissen wurde nicht innerhalb der Qualifizierungen vermittelt. Alle Intensivpflegenden, die über ein Fachexamen in der Intensivpflege verfügen, geben an, dass das Thema Delir nicht Gegenstand der Fachweiterbildung war und dementsprechend nicht theoretisch vermittelt wurde.
Obwohl das Phänomen Delir gehäuft im intensivpflegerischen Setting auftritt [5], hat sich nur die Hälfte der befragten Intensivpflegefachpersonen durch eigene Motivation ein delirbezogenes Fachwissen angeeignet – auf Kongressen, Fortbildungen oder im Selbststudium – und beziehen dieses in ihre pflegerische Arbeit mit ein.
Studien zeigen auf, dass Intensivpflegefachpersonen, aber auch andere Professionen, die in die Pflege und Behandlung involviert sind, nur begrenztes Wissen zu Delirien [9] und Delirmanagement [10] vorhalten.
Dies ist unverständlich, da die S3-Leitlinie Analgesie, Sedierung und Delirmanagement (DAS-Leitlinie 2020) [11] Handlungsempfehlungen für die intensivmedizinische Behandlung von Patienten, die von einem Delir betroffen sind, vorhält. Diese aber setzen die beteiligten Akteure offenbar nicht vollumfänglich um.
Zufriedenheit. Im Zusammenhang mit der intensivpflegerischen Versorgung von Patienten mit einem Delir und der daraus resultierenden extremen Beanspruchung war es überraschend, dass drei der Intensivpflegefachpersonen von einem positiven Gefühl und Stolz über das Erreichte berichteten. Sie äußerten, ein Erfolg in der pflegerischen Versorgung der betroffenen Patienten mache sie zufrieden.
Dieses positive Erleben deckt sich mit den Ergebnissen einer Studie [12], in der Teilnehmende angaben, sich motiviert und zufrieden zu fühlen, wenn Patienten mit einem Delir aus der Orientierungslosigkeit herauskamen oder wenn es ihnen gelang, die Unruhe effektiv zu bewältigen. Die Intensivpflegefachpersonen gaben in dieser Studie sogar an, sich privilegiert zu fühlen, mit diesen Patienten zu arbeiten.
Angehörigenarbeit. Die Angehörigenarbeit ist ein wichtiger Bestandteil der Pflege dieser Menschen mit einem Delir. Sie hat erheblichen Einfluss auf den Zugang zu betroffenen Patienten. In der Befragung gaben die Intensivpflegefachpersonen an, dass die An- und Zugehörigen genauso unterstützt werden müssen und mit ihren Sorgen und Ängsten nicht alleingelassen werden dürfen. Sie brauchen konkrete Hinweise, wie sie ihrem Familienmitglied helfen können. Angehörige sind für Intensivpatienten generell und insbesondere für diejenigen mit einem Delir eine wichtige Ressource im Bewältigungsprozess [13].
Die Angehörigen befinden sich selbst in einer für sie belastenden Situation. Sie können nur mithilfe professioneller Unterstützung der Intensivpflegefachpersonen lernen, ihre Hemmungen zu überwinden, die eigenen Bedürfnisse zu artikulieren und wirkungsvoll am Pflegeprozess mitzuarbeiten. So können sie ihrem Familienmitglied Halt und Orientierung geben. Dies deckt sich mit den Aussagen der befragten Intensivpflegefachpersonen.
Handlungsempfehlungen
Alle beteiligten Professionen sollten ein delirbezogenes Fachwissen aufbauen und die interprofessioelle Zusammenarbeit verbessern und stärken, um die Versorgungsqualität der Menschen mit einem Delir zu steigern. Außerdem sind Rahmenbedingungen zu schaffen, die Intensivpflegefachpersonen entlasten. Ein damit einhergehendes gesundheitliches Präventivprogramm für die Intensivpflegefachpersonen, die diese Menschen mit einem Delir pflegen, sollten Arbeitgeber in den Fokus nehmen, damit auch langfristig die Intensivpflegefachpersonen eine Resilienz entwickeln.
Das delirbezogene theoretische und praktische Fachwissen sollte vermehrt in die Curricula der Aus-, Fort- und Weiterbildungsstätten für Intensivpflegefachpersonen implementiert werden. Auch in den pflegebezogenen Studiengängen wird das Themenfeld des Delirs bearbeitet werden müssen.
Für die Pflege von Patienten mit einem Delir bedarf es zudem ausreichend Zeit und geschulten Personals auf den Intensivstationen. Ein diagnostiziertes Delir sollte zu einem angemessenen Intensivpflegeschlüssel führen. Zudem sollten Gesundheitseinrichtungen auf die mentale Gesundheit der Intensivpflegefachpersonen achten, wenn diese kritisch kranke Menschen mit einem Delir pflegen.
Bislang fehlen Studien, wie Intensivpflegende die Behandlung deliranter Patienten erleben. Die Autorin legte in ihrer Studie den Fokus ausschließlich auf die Perspektive der Intensivpflegenden. Die Forschung sollte sich des Themas vertiefend annehmen, um Intensivpflegenden Mittel und Wege aufzuzeigen, mit dem Phänomen des Delirs umgehen zu können.
Die Autorin hat ihre Studie im Rahmen der Masterarbeit „Das Erleben eines Delirs aus der Perspektive von Intensivpflegekräften – Eine qualitative Studie“ durchgeführt.
[1] Graf S, Hediger H, Knüppel Lauener S. Delir im Akutspital – Pflegeaufwand und Sturzrisiko. Pflege 2020; 33 (3): 133–142. doi.org/10.1024/1012-5302/a000737
[2] Thomas N, Coleman M, Terry D. Nurses‘ Experience of Caring for Patients with Delirium: Systematic Review and Qualitative Evidence Synthesis. Nursing Reports 2021; 11 (1): 164–174. doi.org/10.3390/nursrep11010016
[3] Yue P, Wang L, Liu C, Wu Y. A qualitative study on experience of nurses caring for patients with delirium in ICUs in China: Barriers, burdens and decision making dilemmas. International Journal of Nursing Sciences 2015; 2 (1), 2–8. doi.org/10.1016/j.ijnss.2015.01.014
[4] Simon M. Pflegenotstand auf Intensivstationen. Berechnungen zum Ausmaß der Unterbesetzung im Pflegedienst der Intensivstationen deutscher Krankenhäuser. Study/Hans-Böckler-Stiftung, 474 (Juni 2022). Düsseldorf. Im Internet: www.boeckler.de/fpdf/HBS-008331/p_study_hbs_474.pdf
[5] Zoremba N, Coburn M, Schälte G. Delir beim Intensivpatienten: Eine multiprofessionelle Herausforderung. Der Anaesthesist 2018; 67 (11): 811–820. doi.org/10.1007/s00101-018-0497-3
[6] Baumgartner M, Hafner M. Klassifikation, Klinik und Prädilektionstypen. In: Hasemann W, Savaskan E (Hrsg.). Leitlinie Delir. Empfehlungen zur Prävention, Diagnostik und Therapie des Delirs im Alter. Programmbereich Pflege. 1. Aufl. Bern: Hogrefe; 2017: 23–29
[7] Bartoszek G, Nydahl P. Förderung des Bewusstseins, der Wahrnehmung und der Orientierung. In: Ullrich L, Stolecki D (Hrsg.). Intensivpflege und Anästhesie. 3., überarb. u. erw. Aufl. Stuttgart: Georg Thieme Verlag; 2015: 138–152
[8] Strauss AL, Corbin JM. Grounded Theory. Grundlagen qualitativer Sozialforschung. Unveränd. Nachdr. d. letzten Aufl. Weinheim: Beltz; 1996
[9] Christensen M. An exploratory study of staff nurses‘ knowledge of delirium in the medical ICU: an Asian perspective. Intensive & Critical Care Nursing 2014; 30 (1): 54–60. doi.org/10.1016/j.iccn.2013.08.004
[10] Mohammad B, Nydahl P, Borzikowsky C et al. Protokoll einer Studie zur Qualitätsverbesserung des Delirmanagements auf der Intensivstation. Medizinische Klinik, Intensivmedizin und Notfallmedizin 2020; 115 (5): 428–436. doi.org/10.1007/s00063-020-00676-1
[11] AWMF (Hrsg.). S3-Leitlinie Analgesie, Sedierung und Delirmanagement in der Intensivmedizin (DAS-Leitlinie 2020). AWMF-Registernummer: 001/012. Im Internet: www.awmf.org/uploads/tx_ szleitlinien/001-012l_S3_Analgesie-Sedierung-Delirmanagement-in- der-Intensivmedizin-DAS_2021-08.pdf
[12] LeBlanc A, Bourbonnais FF, Harrison D, Tousignant K. The experience of intensive care nurses caring for patients with delirium: A phenomenological study. Intensive & Critical Care Nursing 2018; 44: 92–98. doi.org/10.1016/j.iccn.2017.09.002
[13] Wesch C, Barandun Schäfer U, Frei IA, Massarotto P. Einbezug der Angehörigen in die Pflege bei Patient(inn)en mit Delir auf Intensivstationen. Pflege 2013; 26 (2): 129–141. doi.org/10.1024/1012- 5302/a000277