Neu auftretendes Fieber bei einem Intensivpatienten ist ein ernst zu nehmendes Alarmzeichen. Eine aktuelle Leitlinie aus den USA empfiehlt zunächst eine gründliche klinische Untersuchung des Patienten. Darauf aufbauend können weitere diagnostische Schritte folgen.
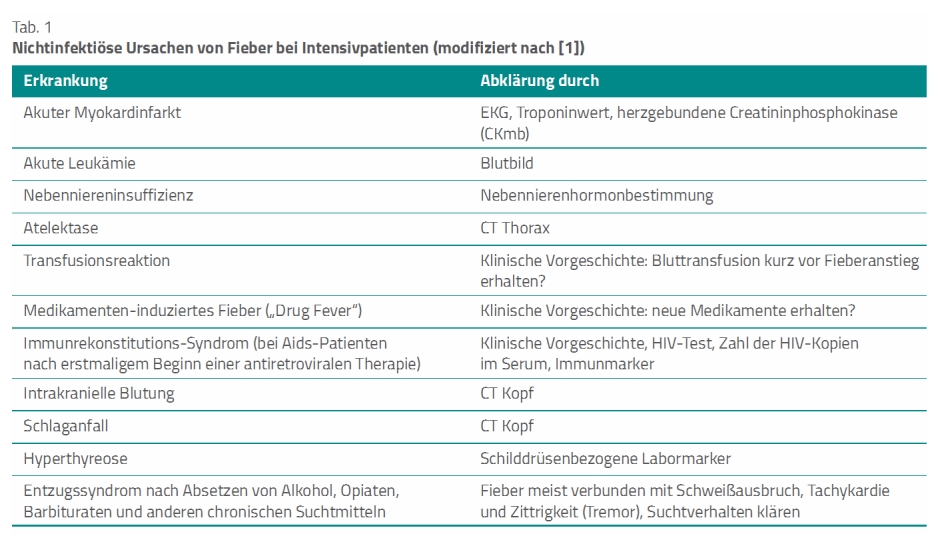
Fieber ist nicht immer gleichzusetzen mit einer Infektion und schon gar nicht in jedem Fall mit einer bakteriellen Infektion. Der Reflex, bei Fieber sofort zu einem Antibiotikum zu greifen, ist nach Auffassung der Autoren der Leitlinie – erstellt von der US-amerikanischen Gesellschaft für Intensivmedizin (Society of Critical Care Medicine, SCC) in Zusammenarbeit mit der Infektiologen-Gesellschaft (Infectious Diseases Society of America, IDSA) – kritisch zu hinterfragen. Die Autoren stellen daher in einer Übersichtstabelle zunächst mögliche nichtinfektiöse Ursachen von Fieber zusammen (Tab. 1). Diese sind mittels Anamnese, körperlicher Untersuchung, gegebenenfalls Laboruntersuchungen, Röntgendiagnostik und patientennaher Ultraschalluntersuchung abzuklären [1].
Die Leitlinien-Empfehlungen im Detail
Temperaturmessung. Für die Temperaturmessung empfehlen die Autoren bei allen Intensivpatientinnen und -patienten, die eine invasive Sonde (zum Beispiel einen Pulmonalarterienkatheter) tragen, eine zentrale automatische Temperaturmessung. Diese Systeme dokumentieren fortlaufend elektronisch die Körpertemperatur. Bei allen anderen Patienten empfiehlt eine Studie aus dem Jahr 2015 eine rektale Messung, nicht aber eine orale, axillare oder Ohrmessung.
In dieser Studie wurde die elektronische zentrale Temperaturmessung jeweils parallel mit rektalen, oralen und Ohrmessungen verglichen. Dabei stimmte die rektal gemessene Temperatur mit der zentral durch einen invasiven Katheter gemessenen Temperatur auf ± 0,1 °C überein, während die anderen Methoden bis zu 1,0 °C abwichen.
Trotz der bei Intensivpatienten etwas umständlichen Durchführung ist daher der rektalen Temperaturmessung immer der Vorzug zu geben.
Definition von Fieber. Die Definition von Fieber haben die US-amerikanischen Fachgesellschaften ISDA und SSC bereits in den früheren Leitlinien auf einen mindestens zweimalig gemessenen Temperaturwert von ≥ 38,3 °C festgelegt. Die Kontrolle sollte innerhalb einer Stunde erfolgen.
Der etwas ungewöhnliche Wert von 38,3 °C ergibt sich aus der Umrechnung von der US-amerikanischen Fahrenheit-Scala: 38,3 °C entspricht 101° Fahrenheit, ein in den USA einfach zu merkender Wert. In Deutschland ist es üblicher, eine Körpertemperatur von 37,5–38,0 °C als subfebril oder gering erhöht zu bezeichnen, eine Körpertemperatur von > 38 °C als Fieber und eine Körpertemperatur von > 39 °C als hohes Fieber.
Fiebersenkung durch Antipyretika. Die physikalische Fiebersenkung durch kalte Tücher (zum Beispiel in Eiswasser getränkte Textilhandtücher) oder Kältepackungen ist nach Auffassung der Autoren zwar kurzfristig wirksam, wissenschaftlich jedoch nicht untersucht. Für die Gabe von fiebersenkenden Medikamenten (zum Beispiel Paracetamol, Acetaminophen) liegen zahlreiche klinische Untersuchungen vor, die im Mittel eine Fieberabsenkung um 0,41 °C nach zwei bis drei Stunden zeigen. Eine Senkung der Intensivmortalität durch medikamentöse Fiebersenkung versus keiner Fiebersenkung ließ sich allerdings niemals wissenschaftlich belegen.
Fieber ist daher zur Besserung des Allgemeinbefindens des Patienten und Entlastung des Kreislaufs bei Bedarf medikamentös zu senken. Die Gesamtprognose dürfte jedoch eher davon abhängen, ob die Fieberursache schnell gefunden und die zugrunde liegende Erkrankung kausal behandelt wird.
Röntgen- und Ultraschalldiagnostik. Sofern die klinische Untersuchung keinen eindeutigen Hinweis auf eine der in Tabelle 1 genannten Erkrankungen oder einen offensichtlichen Infektionsfokus ergibt, empfiehlt sich zunächst eine umfassende Labordiagnostik. Hierbei sind das Blutbild sowie Herz-, Lungen, Nieren- und Lebermarker zu bestimmen.
Ergibt sich weiterhin kein Hinweis auf die Diagnose, empfehlen die Autoren eine abgestufte Röntgendiagnostik. Diese sollte ein Röntgenbild des Thorax zur Frage einer Pneumonie sowie bei postoperativen Patienten mit Zustand nach viszeraler oder neurochirurgischer Operation eine Computertomografie (CT) der zuvor operierten Region beinhalten. Bei auffälligen klinischen Befunden am Abdomen oder bei Zustand nach abdominalchirurgischer Operation kann eine abdominelle Ultraschalluntersuchung auf der Station vorgeschaltet werden.
Blutkulturdiagnostik. Die Abnahme von Blutkulturen (mindestens zwei Pärchen) sollte immer dann erfolgen, wenn eine bakterielle oder Pilzinfektion als Ursache des Fiebers möglich ist. Die Abnahme aus zentralen Venenkathetern oder sonstigen intravasalen Kathetern ist dabei zu vermeiden, da diese bereits nach kurzer Liegezeit bakteriell kolonisiert sind. Zu wählen sind zwei verschiedene Punktionsstellen an peripheren Venen. Die Einhaltung eines bestimmten zeitlichen Abstands zwischen den Entnahmen ist nicht erforderlich.
Jede Blutkulturflasche ist bei erwachsenen Patienten mit mindestens 10 ml Blut zu befüllen. Die Pflegefachpersonen sollten die Ärztinnen und Ärzte darauf aufmerksam machen, wenn die Flaschen nicht ausreichend gefüllt sind.
Urinkulturen. Die Autoren empfehlen die Anlage einer mikrobiologischen Kultur aus Katheterurin nur dann, wenn zwei Kriterien erfüllt sind:
- entweder zusätzlich zum Fieber Vorliegen klinischer Symptome (zum Beispiel suprapubischer Schmerz) und/oder
- mikroskopischer Nachweis einer Pyurie (= mindestens fünf Leukozyten pro Gesichtsfeld) im Harnsediment.
Werden diese Einschränkungen nicht eingehalten, kommt es bei liegenden Harnwegskathetern häufig zu bedeutungslosen Keimnachweisen. Diese signalisieren dann lediglich eine asymptomatische Bakteriurie, die nicht behandlungsbedürftig ist. Die Erfahrung zeigt, dass Ärzte trotzdem aus einem Sicherheitsdenken heraus häufig Antibiotika verordnen, wenn die Urinkeimzahl bei ≥ 104 Erregern pro Milliliter liegt.
Dies führt zu einem unnötig erhöhten Antibiotikaverbrauch und belastet die Infektionsstatistik der Station mit einer „scheinbar“ erhöhten Rate von aszendierenden Harnwegsinfektionen. Wenn tatsächlich eine Urinabnahme für eine Kultur indiziert ist, dann durch einen frisch gelegten Katheter.
Procalcitonin (PCT) und C-reaktives Protein. Diese beiden früher als sehr aussagekräftig angesehenen Labormarker bewerten die Autoren aus heutiger Sicht als eher gering („schwache Empfehlung“). PCT ist ein Vorläuferhormon des Calcitonins, eines Hormons aus den parafollikulären Zellen der Schilddrüse, das auch in Darmzellen gebildet wird. Neben seiner Funktion als Vorhormon schüttet der menschliche Körper es auch als Reaktion auf einen bakteriellen Entzündungsreiz aus.
Die Blutkonzentration steigt etwa vier Stunden nach einer sich entwickelnden bakteriellen Infektion an und erreicht nach sechs bis acht Stunden bereits ein Plateau. Bei Normalpersonen liegen die PCT-Blutspiegel bei < 0,05 ng/ml. Werte von 0,5–< 2 ng/ml weisen auf eine mögliche bakterielle Infektion hin, Werte zwischen 2 und 10 ng/ml machen eine systemische bakterielle Infektion sehr wahrscheinlich. Bei Werten > 10 ng/ml liegt meist eine schwere bakterielle Infektion oder Sepsis vor.
Das C-reaktive Protein (CRP) reagiert deutlich langsamer auf einen systemischen Entzündungsreiz und wird meist erst nach vier Tagen deutlich positiv. Die Differenzierung eines bakteriellen von einem viralen Infekt ist bei beiden Markern nur auf Basis zusätzlicher klinischer oder weiterer Laborbefunde möglich. Ist eine bakterielle Infektion (insbesondere eine Pneumonie) jedoch aufgrund weiterer Befunde gesichert, so lässt sich ein im Verlauf abfallender PCT-Wert gut dazu nutzen, die klinisch wirksame Antibiotikatherapie wieder zu beenden.
Fällt der PCT-Wert von zuvor erhöhten Werten auf < 0,5 ng/ml oder um 80 Prozent vom vorherigen Maximalwert ab, so zeigen Studien, dass ein Absetzen der Antibiotika nicht zu einer klinischen Verschlechterung führt. Die Antibiotikatherapie ließ sich dadurch im Mittel verschiedener Studien um etwa einen Tag verkürzen.
In der Post-COVID-Zeit ist es kaum noch erwähnenswert, dass selbstverständlich bei allen Hinweisen auf einen respiratorischen Infekt auch Nasen-Rachen-Abstriche auf SARS-CoV-2-, Influenza- und RSV-Virus abzunehmen sind.
Kommentar
Pflegefachpersonen sollten die Körpertemperatur zweimalig innerhalb einer Stunde kontrollieren, ehe sie einen Fieberschub des Patienten annehmen und die Information an einen Arzt weitergeben. Messungen an der Haut oder im Ohr sind unzuverlässig. Am genauesten sind bei invasiv katheterisierten Patienten elektronische Messungen. Zweitbeste Möglichkeit ist die rektale Messung. Eine Körpertemperatur > 38 °C signalisiert nach landläufiger Definition Fieber.
Pflegende können die Patienten selbst oder deren Besucherinnen und Besucher sowie Angehörigen nach vorangegangenen Auslandsaufenthalten des Patienten, nach dem Erhalt von Bluttransfusionen, nach einem Suchtverhalten in der Vergangenheit und nach neu verordneten Medikamenten fragen. Wie Tabelle 1 zeigt, können alle diese Verhaltensweisen und Probleme aus der Vorgeschichte eine Rolle für das Auftreten von Fieber spielen.
[1] O’Grady NP et al. Society of Critical Care Medicine and the Infectious Diseases Society of America: Guidelines for evaluating new fever in adult patients in the ICU. Crit Care Med 2023; 51: 1570–1586. doi: 10.1097/CCM.0000000000006022
[2] O’Grady NP et al. American College of Critical Care Medicine: Guidelines for evaluating new fever in critically ill adult patients: 2008 update from the American College of Critical Care Medicine and the Infectious Diseases Society of America. Crit Care Med 2008; 36: 1330–1349
[3] O’Grady NP et al. Practice guidelines for evaluating new fever in critically ill adult patients. Clin Infect Dis 1998; 26: 1042–1059