Die Verlegung von Patienten kann unerwünschte Ereignisse bedingen. Das Universitätsklinikum Hamburg-Eppendorf hat daher zusätzlich zum bestehenden Verlegungsprozess eine telefonische Übergabe eingeführt, um die Patientensicherheit zu erhöhen.
Die Verlegung von der Intensiv- auf die Normalstation ist eine komplexe Intervention, die ein hohes Risiko für die Patientinnen und Patienten mit sich bringt [1, 2, 3]. Eine fehlende effektive Kommunikation im Verlegungsprozess kann zu unerwünschten Ereignissen führen – unter anderem zu Verzögerungen in der Versorgung, zu Medikationsfehlern und zu Informationslücken [4, 5].
Die Übergabe ist definiert als ein Gespräch von einer Pflegefachperson zu einer weiteren, um Informationen über einen Patienten auszutauschen [6]. Hier kann es insbesondere aufgrund unterschiedlicher Berufserfahrungen zu Diskrepanzen in der Priorisierung von Informationen kommen. Dies wiederum hat potenzielle Auswirkungen auf die Zufriedenheit der Mitarbeiterinnen und Mitarbeiter [4].
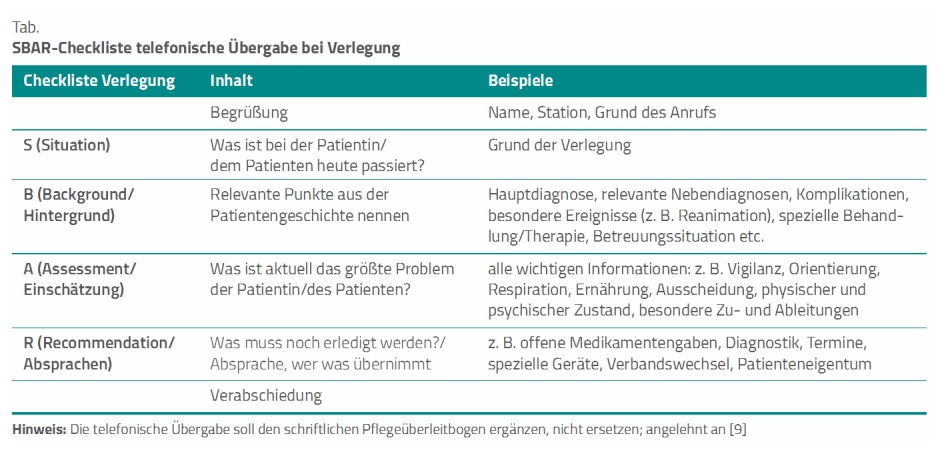
Deshalb gilt es als sinnvoll, eine strukturierte Übergabe unter Zuhilfenahme von Checklisten, Übergabeprotokollen oder Prozessabläufen zu implementieren, um die Kommunikation zu verbessern. Ein dazu geeignetes Tool ist die SBAR-(Situation, Background, Assessment, Recommendation-)Checkliste (Tab.) [7].
Pilotphase und Prozessstrukturen
Im Rahmen einer Prozessevaluation im Universitätsklinikum Hamburg-Eppendorf (UKE) stellte sich heraus, dass viele Schnittstellen und zeitliche Unsicherheiten im Übergabeprozess vorlagen. Zusätzlich fehlte eine klare Struktur für die Übergabe bei der Verlegung.
Ein eigens entwickeltes Qualitätsentwicklungsprojekt sollte die Kommunikation verbessern, Schnittstellen verknüpfen, Redundanzen vermeiden und die Kontinuität in der Versorgung verbessern, um die Patientensicherheit zu erhöhen. Ziel war, den bestehenden Verlegungsprozess zusätzlich mit einer telefonischen Übergabe zu ergänzen.
Unter der Leitung des Geschäftsbereichs Qualitätsmanagement und Patientensicherheit bildete sich eine Arbeitsgruppe (AG), bestehend aus pflegerischen Mitarbeitern und Führungspersonen der Erwachsenen-Intensivstationen, der Normalstationen und aus Pflegewissenschaftlerinnen. Als Grundlage der Bearbeitung der telefonischen Übergabe wählte die AG die PRINCE2®-Methode. Diese zählt zu den weltweit führenden Methoden im Projektmanagement und deren Best-Practice-Gedanke wird ständig weiterentwickelt [8].
Zunächst hat die AG die bestehenden Prozessstrukturen der Übergabe im Rahmen der Verlegung diskutiert und konkrete Veränderungspotenziale identifiziert. In einem weiteren Schritt beschrieb die AG den neuen Verlegungsprozess mit der zusätzlichen telefonischen Übergabe. Zusätzlich entwickelte sie die dazugehörigen Hilfsmittel, zum Beispiel den Pflegestandard, die SBAR-Checkliste und Pocketkarten, und passte diese an.
Die Pilotierung des neuen Verlegungsprozesses erfolgte für einen Zeitraum von drei Monaten, um den betroffenen Pflegefachpersonen die Möglichkeit der aktiven Mitgestaltung des Veränderungsprozesses zu geben sowie den neuen Verlegungsprozess im realen Stationsablauf zu testen. An der Pilotphase nahmen zwei Intensivstationen und drei Normalstationen teil.
Deren Mitarbeiter erhielten vor dem Start der Pilotphase eine Schulung zu den Inhalten des Pflegestandards, zum Prozessablauf und zur Anwendung der SBAR-Checkliste.
Befragung und Evaluation
Für die Evaluation der Pilotierung hat das Projektkernteam, bestehend aus einem Qualitätsmanager und zwei Pflegewissenschaftlerinnen, einen Online-Fragebogen entwickelt und unmittelbar nach der dreimonatigen Pilotphase an die Mitarbeiter der Pilotstationen per E-Mail versendet. Die insgesamt 13 Fragen orientierten sich überwiegend an den Prozessschritten, dem Pflegestandard sowie der Anwendung der SBAR-Checkliste und enthielten zusätzliche Fragen zur Umsetzbarkeit und zur Zufriedenheit der Mitarbeiter mit dem neuen Verlegungsprozess. Für ihre Antworten sollten die Befragten die Likert-Skala von 1 = „Ja, auf jeden Fall“ bis 10 = „Nein, gar nicht“ nutzen sowie sechs Freitextfragen zu hindernden und fördernden Faktoren sowie fehlenden Aspekten beantworten. Die anonyme Online-Befragung bot ihnen eine Möglichkeit, sich frei zu äußern, um reelle Rückschlüsse auf den neuen Prozess schließen zu können.
Die statistische Auswertung der Online-Befragung erfolgte deskriptiv, die Rücklaufquote betrug 23,4 Prozent. Gemäß den Ergebnissen sehen die an der Pilotierung beteiligten Pflegefachpersonen die Übergabe im Rahmen der Verlegung als pflegerische Aufgabe an und erachten die telefonische Übergabe in diesem Zusammenhang als sinnvoll. Die durchschnittliche Dauer der telefonischen Übergabe betrug rund vier Minuten und ließ sich damit laut den Pflegefachpersonen überwiegend gut in den regulären stationären Alltag integrieren. Die Antworten zu konkreten Fragen bezüglich der Zufriedenheit der Mitarbeiter zeigen, dass die Pflegenden der Normalstationen den Eindruck haben, durch die zusätzliche telefonische Übergabe besser über den jeweiligen Patienten informiert zu sein. Auch die Pflegefachpersonen der Intensivstationen haben das subjektive Gefühl, den Patienten sicherer auf die Normalstation verlegt zu haben.
Die Antworten in den Freitextfragen enthielten ebenfalls wichtige Informationen. Als fördernd bezeichneten die Befragten insbesondere die direkte Übergabe an die Kolleginnen und Kollegen, die den Patienten nach der Verlegung weiterbetreuen, und damit verbunden die Möglichkeit der direkten Nachfrage bei Unklarheiten. Hindernde Faktoren beziehen sich überwiegend auf die Integration in den Stationsalltag: Dies betrifft die telefonische Erreichbarkeit, den Zeitmangel, den Stress oder die Geräuschkulisse.
Die Evaluation ergab zudem Hinweise darauf, welche Aspekte nach der Pilotierung noch mal anzupassen, zu überarbeiten oder zu ergänzen waren. Auf einen anschließenden gezielten Austausch innerhalb der AG zu den Ergebnissen der Evaluation folgte eine Verbesserung der Prozesse. Daraus wiederum resultierte sechs Monate später das Roll-out der telefonischen Übergabe bei einer Verlegung von der Intensivstation auf die Normalstation und umgekehrt.
Telefonische Übergabe als gute Ergänzung
Die Erfahrungen aus dem Qualitätsentwicklungsprojekt zeigen, dass eine telefonische Übergabe eine schriftliche oder persönliche Übergabe sehr gut ergänzen kann. Aufgrund der vorgegebenen Struktur ist die Übergabe kurz gehalten, enthält jedoch trotzdem alle wichtigen Informationen. Die telefonische Übergabe sollte in beiden Richtungen erfolgen – bei der Verlegung von Intensiv- auf Normalstation wie auch von Normal- auf Intensivstation. Aufgrund der Implementierung des Pflegestandards ist nun für alle am Verlegungsprozess beteiligten Pflegefachpersonen der Prozess deutlich aufgezeigt. Davon profitiert auch die Kommunikation untereinander [10].
Nichtsdestotrotz tauchen im Rahmen der regulären Patientenversorgung immer wieder Hürden auf, die dazu führen, dass Prozessschritte nicht oder nur unter erschwerten Bedingungen erfolgen können – wie etwa der von den Befragten beschriebene Stress und Zeitmangel. Solche Herausforderungen beschreibt auch eine Beobachtungsstudie auf der Intensivstation eines öffentlichen Erwachsenenkrankenhauses in Australien [4]. Diese Faktoren sind daher für eine gute Umsetzung in der Praxis zu beachten.
Eine persönliche und physische Übergabe sollte Standard bei der Verlegung zwischen zwei Bereichen sein. Die strukturierte telefonische Übergabe anhand festgelegter Kriterien stellt jedoch eine gute Ergänzung dar, die die Patientensicherheit mittels effektiver Kommunikation erhöht.
Projektmanagement
Bei Projekten in einem Krankenhaus ist es aufgrund der Einflussfaktoren nicht unüblich, dass es im Projektablauf zu Verzögerungen kommen kann. Fehlende personelle Ressourcen, um einen effizienten Beitrag in der Projektarbeit leisten zu können, sind in einem realistischen Zeitplan zu berücksichtigen [11]. Die gewählte Projektmanagementmethode PRINCE2® hat sich als gute Grundlage für das beschriebene Projekt erwiesen. Der jeweilige Projektmanagementansatz ist so an das Krankenhaus anzupassen und zu verfolgen, dass er den Projekterfolg positiv beeinflusst. Krankenhausspezifisches Know-how bezüglich spezieller Kultur, der vorliegenden Prozesse und Praktiken ist in der Projektdurchführung im Krankenhaus erforderlich. So lässt sich mit Problemen umgehen, die sonst den Projekterfolg gefährden könnten [12].
[1] Halvorson S, Wheeler B, Willis M et al. A multidisciplinary initiative to standardize intensive care to acute care transitions. International Journal for Quality in Health Care 2016; 28 (5): 615–625
[2] Niven DJ, Bastos JF, Stelfox HT. Critical care transition programs and the risk of readmission or death after discharge from an ICU: a systematic review and meta-analysis. Critical care medicine 2014; 42 (1): 179–187
[3] van Sluisveld N, Hesselink G, van der Hoeven JG et al. Improving clinical handover between intensive care unit and general ward professionals at intensive care unit discharge. Intensive care medicine 2015; 41: 589–604. Im Internet: www.ncbi.nlm.nih.gov/pmc/articles/PMC4392116/pdf/134_2015_Article_3666.pdf
[4] Powell M, Brown D, Davis C et al. Handover practices of nurses transferring trauma patients from intensive care units to the ward: A multimethod observational study. Australian Critical Care 2020; 33 (6): 538–545
[5] Raeisi A, Rarani MA, Soltani F. Challenges of patient handover process in healthcare services: A systematic review. Journal of Education and Health Promotion 2019; 8: 173. doi: 10.4103/jehp.jehp_460_18
[6] Cohen MD, Hilligoss PB. The published literature on handoffs in hospitals: deficiencies identified in an extensive review. BMJ Quality & Safety 2010; 19 (6): 493–497
[7] Von Dossow V, Zwissler B. Recommendations of the German Association of Anesthesiology and Intensive Care Medicine (DGAI) on structured patient handover in the perioperative setting. Der Anaesthesist 2016; 65 (1): 1–4
[8] Alam D, Gühl U. Projektmanagement für die Praxis. Ein Leitfaden und Werkzeugkasten für erfolgreiche Projekte. Berlin, Heidelberg: Springer Vieweg 2016
[9] Agency for Healthcare Research and Quality (2017). Bedside Shift Report Checklist. Im Internet: www.ahrq.gov/patient-safety/patients-families/engagingfamilies/strategy3/index.html
[10] Evans SM, Murray A, Patrick I et al. Assessing clinical handover between paramedics and the trauma team. Injury 2010; 41 (5): 460–464. Im Internet: www.sciencedirect.com/science/article/pii/S002013830900357X
[11] Weimann E, Weimann P. Erfolgreiches Projektmanagement in Krankenhaus und Arztpraxis. Der Pneumologe 2015; 12 (2): 155–158
[12] Harsch M. Multiprojektmanagement im Krankenhaus: Prozesse, Methoden, Strukturen. Wiesbaden: Springer Gabler; 2018: 27–37