Für die nichtpharmakologischen Interventionen in der stationären Delirprävention und -therapie nimmt die professionelle Pflege eine bedeutsame Rolle ein. Ein Überblick über die Strategien der Prävention und darüber, welche Maßnahmen in einem multiprofessionellen Setting gemeinsam umzusetzen sind.
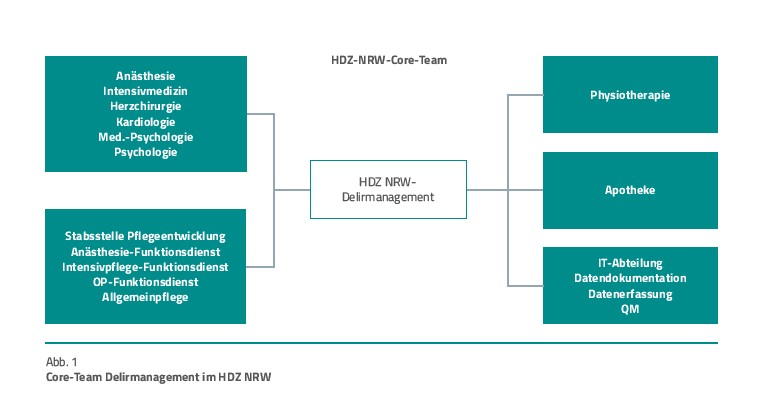
Im Jahr 2018 hat die Direktorin des Instituts für Anästhesiologie und Schmerztherapie das Projekt zur Entwicklung eines abteilungsübergreifenden, multiprofessionellen Delirmanagements im Herz- und Diabeteszentrum NRW (HDZ NRW), Universitätsklinikum der Ruhr-Universität Bochum, initiiert [3]. In diesem Rahmen wurden ein „Core“-Team, bestehend aus den Berufsgruppen Medizin, Pflege, Psychologie, Physiotherapie, Apotheke und IT, etabliert sowie Multiplikatoren auf den Stationen benannt (Abb. 1).
Im Projektverlauf trafen und treffen sich die Teilnehmenden bis heute regelmäßig und nehmen weiterhin an Fortbildungen teil. Das Delirmanagement im HDZ NRW berücksichtigt als Aspekte [4]:
- Risikoerfassung bei der Aufnahme,
- eine angepasste intraoperative Narkoseführung,
- Scoring von Schmerz, Sedierungstiefe und Delir,
- Einbezug nichtpharmakologischer Interventionen zur Delirprävention und -therapie sowie
- ein pharmakologisches Konzept.
Bei Patientinnen und Patienten (im Folgenden: Patienten) auf Intensivstationen erfassen Pflegefachpersonen mittels validierter Messinstrumente pro Schicht Schmerzen (NRS oder CPOT), Sedierungstiefe (RASS) sowie das Delirauftreten (CAM-ICU). Das regelmäßige Scoring ist dabei besonders wichtig [5]. Zur Verstetigung haben die pflegerischen Multiplikatoren wiederkehrende Schulungen innerhalb der Stationen angeboten. Außerdem ist das Delirmanagement fester Bestandteil der kollegial-beratenden Pflegevisiten und Übergaben.
Delir – Folgen und Strategie
Das Delir stellt eine akute Situation dar, in der umgehend gehandelt werden muss. Studien belegen für Patientinnen und Patienten, die ein Delir entwickeln, eine statistisch signifikant längere Beatmungs-, Intensiv- und Krankenhausaufenthaltsdauer sowie eine erhöhte Einjahresterblichkeit [1]. Dies verursacht höhere Kosten für das Gesundheitssystem [2]. Bei anhaltenden kognitiven Störungen ist zudem mit einer massiven Einschränkung der Lebensqualität zu rechnen [1]. Aus diesen Fakten ergeben sich wichtige Implikationen für eine professionelle Risikostratifizierung und Präventionsstrategie im Krankenhaus, die nur von einem multiprofessionellen Team zu bewältigen sind.
Die Rolle der Pflegefachpersonen
Nichtpharmakologische Interventionen setzen in allen Bereichen der stationären Behandlung an und betreffen alle Berufsgruppen in der direkten Patientenversorgung. Pflegende betreuen und versorgen rund um die Uhr die ihnen anvertrauten Personen. Gerade auf der Intensivstation ergeben sich sehr häufige Kontakte. Daher fällt die Einbindung nichtpharmakologischer Interventionen primär in den Wirkungsbereich von Pflegenden.
Innerhalb des Projekts hat der Arbeitskreis Evidence-based-Nursing (AK EBN) einen Katalog mit nichtpharmakologischen Interventionen zur Delirprävention erstellt [3] (Textkasten: Katalog nichtpharmakologischer Interventionen). Der AK EBN besteht aus hochschulisch ausgebildeten Pflegenden mit einem Bachelor- oder Masterabschluss in Pflegewissenschaft oder Pflegepädagogik. Sie wirken nach der sechsschrittigen EBN-Methodik [6] aktiv an der pflegerischen Praxisentwicklung mit. Um einen optimalen Skill-Grade-Mix sicherzustellen, werden dreijährig fachschulisch ausgebildete Pflegende mit umfassender Berufserfahrung und ggf. verschiedenen Weiterbildungen in praxisrelevanten Abstimmungsprozessen unterstützend in den AK EBN eingeladen.
Im intensivpflegerischen Alltag ist im Rahmen des Delirmanagements die Zusammenarbeit mit allen am Versorgungsprozess beteiligten Berufsgruppen obligat. Nachfolgend sind beispielhaft Anästhesiologie, Psychologie und Physiotherapie beschrieben.
Anästhesiologie
Aufgabe der Anästhesie ist es, Patienten während des gesamten perioperativen Prozesses zu begleiten.
Präoperativ: Die präoperative Anamnese ist der erste Schritt zur Risikostratifizierung als Fundament der Delirprävention. Insbesondere sind das frühere Auftreten eines Delirs, chronische Schmerzen oder neuropsychiatrische Erkrankungen (insbesondere Demenz, Depression/Angststörung) zu erfragen und ggf. eine fachliche Mitbetreuung anzufordern. Wichtig ist auch das Abfragen von Konsum bzw. Abusus psychoaktiver Substanzen (z. B. Benzodiazepine, Opiate, Psychopharmaka, Alkohol, Drogen).
Patienten ≥ 65 Jahre sind auf das Frailty-Syndrom zu untersuchen. Frailty ist ein komplexes geriatrisches Syndrom, das von einem Verlust an individueller Reservekapazität und erhöhter Vulnerabilität gegenüber internen und externen Stressoren gekennzeichnet ist [7]. Es ist u. a. mit dem Auftreten eines Delirs und erhöhter Mortalität verbunden [8, 9].
Die Erfassung des Frailty-Phänotyps [10] beinhaltet fünf Merkmale, die in einen Score von „robust“ über „pre-frail“ zu „frail“ einfließen:
- Gehgeschwindigkeit
- Handkraft
- Subjektive Erschöpfung
- Ungewollter Gewichtsverlust
- Körperliche Aktivität
Zusätzlich sind kognitive Tests (Uhrentest nach Shulman, Mini-Cog, Zwei-Fragen-Depressionstest), ein Ein-Kanal-EEG (DeltaScan) und der CAM-ICU vorzunehmen.
Als Prämedikation am Abend vor der OP ist die Gabe von Melatonin statt Benzodiazepinen zu bevorzugen. Das Trinken von klarem Wasser ist bis zwei Stunden vor der Einleitung erlaubt, da ein erhöhtes Durstgefühl das Auftreten eines Delirs zusätzlich begünstigen kann [11].
Intraoperativ: Allgemeinanästhesie und Analgosedierung erfolgen mit kurzwirksamen Substanzen (Propofol, Remifentanil), eine Opiatüberdosierung ist zu vermeiden und Dexmedetomidin kontinuierlich mit einer Dosierung von 0,4–0,6 µg/kg/h zu applizieren. Die Narkosetiefe ist mittels prozessiertem EEG (Narcotrend) zu überwachen.
Darüber hinaus ist auf eine ausreichende intraoperative Homöostase zu achten, d. h. adäquates Herzzeitvolumen und Perfusionsdruck (MAD > 60 mmHg), gute O2-Sättigung, ausreichender Hämatokrit- bzw. Hämoglobinwert sowie ein stabiler Blutzuckerspiegel.
Postoperativ: Patienten ≥ 65 Jahre sind postoperativ drei Tage lang anhand eines Uhrentests nach Shulman, Ein-Kanal-EEG (DeltaScan) und CAM-ICU zu screenen. Präventive nichtpharmakologische Interventionen und eine adäquate Schmerztherapie sind hier am effektivsten, um einem Delir im Krankenhaus vorzubeugen [12, 13]. Die pharmakologische Therapie des Delirs erfolgt in Abhängigkeit von Schwere und Ausprägung der Symptome. Die tägliche Überprüfung der Delirscores ermöglicht dabei eine rasche Dosisreduktion und das Ausschleichen der Medikamente.
Bei Patienten im hyperaktiven Delir ohne Morbus Parkinson wird eine Therapie mit Risperidon 2x 0,25–1 mg peroral (p. o.) eingeleitet. Patienten mit Morbus Parkinson sollten Quetiapin 2x 25–100 mg p. o. erhalten. Bei Angst/Agitation sind Dexmedetomidin 0,4–1,4 µg/kg/h, Clonidin 2–6 µg/kg/h oder Opipramol 1x 50 mg p. o. zu verabreichen.
Katalog nichtpharmakologischer Interventionen
- Schulung des Personals: Hierzu zählen verschiedene Fortbildungsmethoden, die neben dem medizinischen Hintergrund insbesondere auch die klinikinterne Vorgehensweise im Rahmen des Delirmanagements thematisieren.
- Einhaltung des Schlaf-Wach-Rhythmus: Ein ausreichender und gesunder Schlaf ist insbesondere auf der Intensivstation nicht immer zu gewährleisten. Pflegerische Handlungen sollten daher vor allem im Nachtdienst gebündelt/komprimiert erfolgen. Schlafmasken und Ohrstöpsel stellen eine weitere Möglichkeit der Unterstützung dar.
- Mobilisation: Die (Früh-)Mobilisation soll das Risiko eines Delirs mindern. Dazu gehören verschiedene Interventionen der Physiotherapie und Atemtechniken [1, 16].
- Reorientierung: Wichtig ist insbesondere die personenbezogene, zeitliche, örtliche und situative Reorientierung. Sinnvoll sind dazu z. B. digitale Uhren, die im Sichtbereich der Patienten aufgehängt werden und auch das tagesaktuelle Datum anzeigen. Gleichermaßen sollten Angehörige diesen Prozess unterstützen und eng mit eingebunden sein.
- Lärmvermeidung: Auf einer Intensivstation sind Geräuschpegel unvermeidbar, sind jedoch so weit wie möglich zu reduzieren. Dazu ist eine Sensibilisierung des Personals unabdingbar. Z. B. ist bestenfalls nur im Notfall laut zu rufen und Aufräumarbeiten sind in der Nacht maximal zu reduzieren.
Psychologie
Patienten beschreiben den deliranten Zustand oftmals als u. a. schockierend, beängstigend, merkwürdig oder äußerst verstörend [14, 15]. Daher ist das Sprechen über die Delirerfahrung für Patienten sehr wichtig. Das Gespräch mit einem Psychologen bietet die Möglichkeit, das Erlebte einzuordnen. Das Wissen, selbst nicht „verrückt“ zu sein und dass andere Patienten Ähnliches durchgemacht haben, führt zu einer deutlichen Entlastung und fördert die Adhärenz im medizinischen Setting.
Die psychologische Behandlung richtet sich dabei in erster Linie nach dem Patientenwunsch, dem Belastungserleben und der Delirsymptomatik. Das Ziel ist, das psychotische Erleben des Patienten während des stationären Aufenthalts in das Selbst zu integrieren und die Erlebnisinhalte des Delirs im Krankenhaus zu verorten, sodass der somatische wie psychische Genesungsprozess gelingen kann. Zu beachten ist, dass verdrängte Anteile des Delirs und Amnesien diesbezüglich nicht aufgelöst werden dürfen. Als besonders vorteilhaft erweist es sich in der Begleitung von deliranten Patienten, wenn bereits präoperativ ein psychologischer Kontakt und ein guter Rapport hergestellt sind.
In der Delirbehandlung ist es zunächst notwendig, dass sich der Patient ausreichend vom Erlebten distanzieren kann. Danach schließt sich eine Psychoedukation zum Delir an und der ärztliche Dienst klärt den Patienten über Symptome, Ursachen sowie Möglichkeiten der Behandlung auf. Daneben unterstützen Entspannungsverfahren wie autogenes Training oder progressive Muskelentspannung (adaptiert an die Somatik), Schmerzbewältigungstechniken, Kriseninterventionen, hypnotherapeutische Interventionen und auch systemische Familiengespräche die Therapie. Es ist jedoch zu berücksichtigen, dass Entspannungstechniken und hypnotherapeutische Techniken erst nach vollständigem Abklingen der psychotischen Symptomatik zum Einsatz kommen können.
Physiotherapie
Die Frühmobilisation wird als wesentlicher Baustein zur nichtmedikamentösen Therapie eines Delirs beschrieben und kann dazu beitragen, das Delirrisiko zu reduzieren [16]. Vor allem zur Reduktion von Angst und Schmerz als Risikofaktoren für die Entwicklung eines Delirs sind Interventionen aus dem Bereich der Atemtherapie, der Bewegungs-/Physiotherapie und der körperlichen Zuwendung in Form von Ausstreichungen und Massagen nachweislich indiziert [1].
Die Einflussmöglichkeiten der Physiotherapie bestehen zum einen in der tatsächlichen, messbaren (Früh-)Mobilisation, inhaltlich zum anderen auch in der Kommunikation und Motivation der Patienten. Wenige Wechsel der Bezugstherapeutinnen und -therapeuten bieten eine große Chance zur Reorientierung delirgefährdeter Menschen. Dazu gehört auch der Kontakt zu Angehörigen [1].
Zu den aktivierenden Interventionen zählen Positionswechsel, vertiefende Atemübungen, Vibrationstherapien zur Sekretolyse, Vermittlung schmerzreduzierter Hustentechniken sowie taktile und thermische Reize zur Atemlenkung [1].
In der Frühmobilisation kommt im HDZ NRW neben dem aktiven/passiven Durchbewegen auch schon früh ein Bettfahrrad zum Einsatz. Sobald eine stabile Kreislaufsituation es zulässt, werden die Patienten aktiv vertikalisiert, aber auch passiv unter Zuhilfenahme von Mobilisationsstühlen oder Deckenliftersystemen. Das Training alltäglicher Bewegungsabläufe dient zur Wahrnehmungsschulung ebenso wie das Steh- und Gehtraining [1]. Die passiven Interventionen sind nur so lange wie eben nötig zu erwägen, die Präferenz liegt auf den aktivierenden Methoden. Mit dem klinikintern entwickelten physiotherapeutischen Intensivverlaufs- und Evaluationstest (PIET) lassen sich Status- und Verlaufskontrollen dokumentieren. Dazu kommt auf Basis des Early Functional Ability Score ein numerischer Punktescore zum Einsatz, um die spezielle Situation auf der Intensivstation abzubilden [17].
Ausblick
Um insbesondere nichtpharmakologische Interventionen noch besser an die individuellen Bedürfnisse der Patienten anzupassen, setzt eine Pilotstation im HDZ NRW neben der kollegial-beratenden Pflegevisite seit Januar 2022 eine prozessverantwortliche Pflege mit begleitender Evaluation um. Künftig ist ebenfalls zu erforschen, ob dieses Vorgehen positive Auswirkungen auf das Delir hat.
[1] AWMF. S3-Leitlinie Analgesie, Sedierung und Delirmanagement in der Intensivmedizin (DAS-Leitlinie 2020). AWMF-Registernummer: 001/012
[2] Leslie DL et al. One-year health care costs associated with delirium in the elderly population. Arch Intern Med 2008; 168 (1): 27–32
[3] Krüger L et al. Delirprävention und -management: Erarbeitung und Implementierung eines nichtpharmakologischen Maßnahmenkatalogs im Akut-Setting. Pflege 2022; 35 (5): 302–311
[4] von Dossow V et al. Delirmanagement: Herausforderungen und interdisziplinäre Lösungsansätze. Journal für Anästhesie und Intensivbehandlung & PLEXUS 2021; (3–4): 113–119
[5] Hermes C et al. [Delirium-assessment, prevention and treatment: Task in the interprofessional intensive care unit team]. Med Klin Intensivmed Notfmed 2022; 117 (6): 479–488.
[6] Behrens J, Langer G. Evidence-based Nursing and Caring. Methoden und Ethik der Pflegepraxis und Versorgungsforschung. Vol. 5. Bern: Hogrefe; 2022
[7] Benzinger P, Eidam A, Bauer JM. Clinical importance of the detection of frailty. Z Gerontol Geriatr 2021; 54 (3): 285–296
[8] Gracie TJ et al. The Association of Preoperative Frailty and Postoperative Delirium: A Meta-analysis. Anesth Analg 2021; 133 (2): 314–323
[9] Kojima G, Iliffe S, Walters K. Frailty index as a predictor of mortality: a systematic review and meta-analysis. Age Ageing 2018; 47 (2): 193–200
[10] Fried LP et al. Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci 2001; 56 (3): M146–M156
[11] Sato K, Okajima M, Taniguchi T. Association of Persistent Intense Thirst With Delirium Among Critically Ill Patients: A Cross-sectional Study. J Pain Symptom Manage 2019; 57 (6): 1114–1120
[12] Hshieh TT et al. Hospital Elder Life Program: Systematic Review and Meta-analysis of Effectiveness. Am J Geriatr Psychiatry 2018; 26 (10): 1015–1033
[13] Kang J et al. Effect of nonpharmacological interventions for the prevention of delirium in the intensive care unit: A systematic review and meta-analysis. J Crit Care 2018; 48: 372–384
[14] Pollard C, Fitzgerald M, Ford K. Delirium: The lived experience of older people who are delirious post-orthopaedic surgery. International Journal of Mental Health Nursing 2015; 24
[15] Harding R, Martin C, Holmes J. Dazed and confused: making sense of delirium after hip fracture. International Journal of Geriatric Psychiatry 2008; 23: 984–986
[16] Nydahl P et al. Early mobilisation for prevention and treatment of delirium in critically ill patients: Systematic review and meta-analysis. Intensive and Critical Care Nursing 2022
[17] Fründ A. Standardisierte Verlaufsdokumentation bei Intensivpatienten. Motorik, Bewegungssteuerung, Transfermöglichkeiten und kognitive Fähigkeiten erfassen. pt Zeitschrift für Physiotherapeuten 2014; 66: 48–51