Kritisch kranke Intensivpatienten leiden während ihrer Behandlung nicht nur unter der psychischen Belastung infolge ihrer Grundkrankheit. Sie sind zusätzlich einem gänzlich ungewohnten räumlichen und sozialen Umfeld ausgesetzt. Um die Gründe für und wider ein positives klinisches Behandlungsergebnis zu ermitteln, hat eine Studie aus den USA Bedeutung und Umsetzungsgrad des sog. ABCDEF-Bündels untersucht.
Fremdartige Geräusche, die wechselnde Präsenz vieler unbekannter Personen aus dem Behandlungsteam und die häufige Störung der Nachtruhe durch pflege- und intensivmedizinische Behandlungsmaßnahmen führen bei Patientinnen und Patienten (im Folgenden: Patienten) zu einer Art Dauerstress. Ihnen fehlen persönliche Zuwendung körperlicher und seelischer Art ebenso häufig wie ein privater Bereich für Körper- und Intimhygiene. Bei beatmeten Patienten entfällt zudem das Sprechen als Ausdrucksmöglichkeit, sodass sie das Gefühl der Isolierung schwer belastet.
Um das Erleben der genannten Umgebungseinflüsse für den Patienten abzumildern, werden in der konventionellen Intensivmedizin oft über längere Zeiträume Sedativa und bei vermutetem Bedarf Analgetika appliziert. Dies beeinflusst jedoch ggf. zusätzlich weiter nachteilig den Tag-Nacht-Rhythmus und eine Interaktion des Patienten mit seiner Umgebung und mit seinen Angehörigen.
Es ist heute anerkannt, dass diese Begleitumstände einer Intensivbehandlung zu körperlichen und psychologischen Folgen führen können, die über Monate oder sogar Jahre nach der Behandlung fortbestehen. Wiederkehrende Angstzustände, persistierende Schlafstörungen, emotionale Instabilität oder Konzentrationsstörungen sind nur einige der Folgeerscheinungen, die in der englischsprachigen Literatur unter dem Begriff des „Post-Intensive-Care-Syndroms“ (PICS) zusammengefasst werden.
Das ABCDEF-Bündel
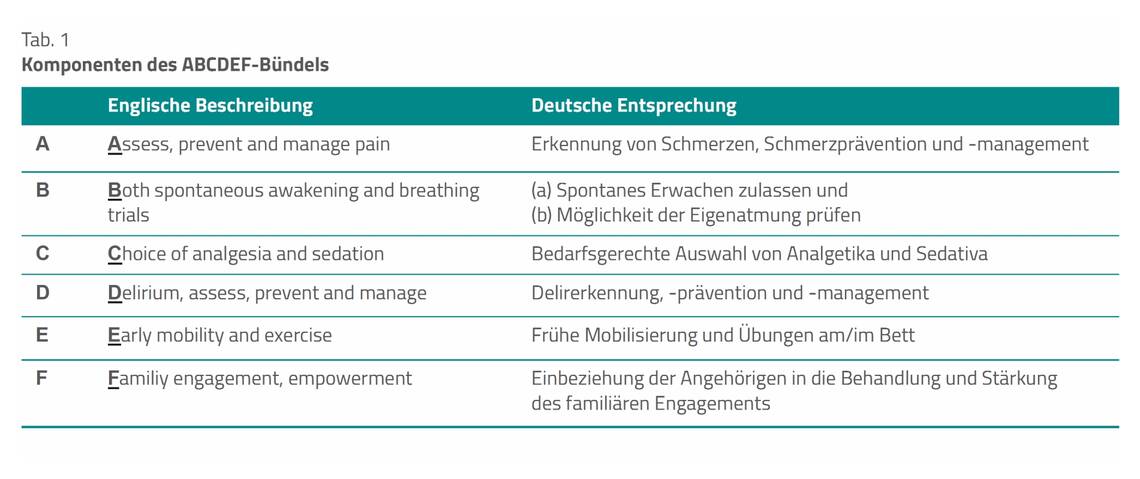
Der medizinische Fortschritt hat sich in den vergangenen Jahren weiter verbessert; mehr Intensivpatienten überleben. Vor diesem Hintergrund hat das PICS an Bedeutung zugenommen. Auch im Rahmen der neuen, überarbeiteten Sepsis-Leitlinie erfährt das Thema Berücksichtigung. Es besteht zunehmend Einigkeit darüber, der Entwicklung eines PICS präventiv entgegenzuwirken. Die wichtigsten Maßnahmen lassen sich in einem Bündel unter dem Akronym ABCDEF zusammenfassen (Tab. 1). Eine der größten aktuellen Studien aus den USA hat die Qualitätsinitiative mit der Umsetzung des ABCDEF-Bündels zur Verbesserung des klinischen Behandlungsergebnisses untersucht [1].
Die Studie
Methodik. Ein Team von Wissenschaftlern der Vanderbilt University in Tennessee, USA, hat das Konzept der Studie entwickelt. Das Team kontaktierte in zahlreichen US-Bundesstaaten klinische Expertinnen und Experten (im Folgenden: Experten) auf dem Gebiet der Intensivmedizin. Diese Experten verfügten über Erfahrungen mit der Implementierung von Qualitätsinitiativen auf ihren Intensivstationen. Das so gebildete, erweiterte Planungsteam umfasste schließlich 23 Experten aus verschiedenen Kliniken der USA.
Das Protokoll sah vor, dass die teilnehmenden Studienzentren zunächst retrospektiv über sechs Monate die Behandlungsergebnisse ihrer Patienten vor Beginn der Qualitätsinitiative erfassen und dokumentieren sollten. Für diesen „Vorzeitraum“ war die Zeitperiode Januar bis Juni 2015 vorgesehen. Eine sechsmonatige Phase danach diente der Einübung der Erfassungsmethode, mehreren Teamtreffen, der Diskussion der erfassten Daten sowie einer konkreten Besprechung bestimmter Vorgehensweisen bei der Analgesie/Sedierung, der frühen Mobilisierung und anderer Bündelmaßnahmen. Anschließend waren prospektiv über 14 Monate die Maßnahmen des ABCDEF-Bündels auf den teilnehmenden Stationen zu implementieren und parallel dazu prospektiv die klinischen Verlaufsdaten zu erfassen. Dieser Zeitraum war von Januar 2016 bis März 2017 geplant. Die vorgegebenen Ein- und Ausschlusskriterien für die Patienten der Studie ergeben sich aus Tabelle 2.
Erfassung der Umsetzung des ABCDEF-Bündels. Das ABCDEF-Bündel besteht aus sechs Einzelkomponenten. Wie Tabelle 1 zeigt, gliedert sich die Komponente B in zwei Unterkomponenten, sodass es möglich war, insgesamt sieben Maßnahmen entweder umzusetzen oder zu unterlassen. Vorgegeben war, dass alle Studienteilnehmenden für jeden Patientenliegetag erfassen sollten, wie viele der sieben Komponenten komplett umgesetzt wurden.
Drei von sieben umgesetzten Komponenten ergaben einen Umsetzungsgrad für diesen Tag von 42,9 %. Als Endpunkte waren gemäß Protokoll folgende klinische Verlaufsvariablen zu erfassen:
- Zeitdauer bis zur Entlassung/Verlegung von der Intensivstation
- Entlassung aus dem Krankenhaus innerhalb von sieben Tagen nach Intensivaufnahme
- Entlassung nach Hause bzw. Verlegung in andere Einrichtungen
- Tod im Krankenhaus innerhalb von sieben Tagen nach Intensivaufnahme
- Auftreten von Schmerzepisoden (mindestens Schmerzgrad 3 von 10 auf der Numerischen Rating-Skala)
- Entwicklung eines Delirs
- Notwendigkeit der physischen Fixierung aufgrund von Unruhe
- neue Notwendigkeit einer maschinellen Beatmung
Ergebnisse. An der Studie beteiligten sich 68 Intensivstationen aus 29 verschiedenen US-Bundesstaaten sowie aus Puerto Rico. Vertreten waren sowohl kommunale als auch private Träger und Universitätsklinika. Bei den Intensivstationen handelte es sich um chirurgische, medizinische, neurologische und traumatologische Stationen. In dem für die Implementierung des Bündels vorgesehenen Einführungszeitraum wurden Schulungsmaterialien verteilt, Schulungen durchgeführt und die Bündelkomponenten erklärt. Primär eingeschlossen waren zunächst 17.228 Patienten, von denen 15.226 die Ein- und Ausschlusskriterien erfüllten und somit das finale Studienkollektiv bildeten.
61 % der Patienten waren ≥ 60 Jahre. 63 % waren in akademischen Lehrkrankenhäusern oder Universitätsklinika in Behandlung. 54 % wurden über einen Zeitraum von im Median 60 Stunden maschinell beatmet. Die mediane Liegedauer auf der Intensivstation betrug 3,5 Tage, die Gesamtaufenthaltsdauer im Krankenhaus neun Tage. Die Mortalität im Krankenhaus betrug 15 %.
Der Einfluss der kompletten Umsetzung des ABCDEF-Bündels wurde nach rechnerischer Adjustierung für demografische Variablen, Grundkrankheiten, Krankheitsschwere und Intensität der intensivmedizinischen Behandlung im Vergleich zu denjenigen Patienten ermittelt, bei denen das Bündel inkomplett oder gar nicht umgesetzt war. Eine Entlassung oder Verlegung von der Intensivstation innerhalb von sieben Tagen war nach Umsetzung aller Bündelkomponenten um 17 % häufiger möglich (p < 0,004) als nach einer Umsetzung nur eines Teils der Komponenten. Vergleichbar war der Einfluss auf die Krankenhausentlassung. Hier war der Vorteil an Tag sieben um 19 % höher (p < 0,033). Eine neue maschinelle Beatmung war um 72 % seltener erforderlich (p < 0,0001) und ein Delir oder Koma entwickelte sich um 40 bzw. 65 % seltener (p < 0,0001) nach Umsetzung des Maßnahmenbündels.
Für das Auftreten von Schmerzen ab Schmerzgrad 3 auf der Schmerzskala zeigte sich allerdings kein Unterschied zur Kontrollgruppe. Eine physische Fixierung wegen Unruhe musste bei den Patienten mit kompletter Bündelumsetzung um 63 % seltener erfolgen (p < 0,0001). Eine Wiederaufnahme von Patienten auf die Intensivstation war um 46 % seltener erforderlich (p < 0,001). Die Wahrscheinlichkeit, dass ein Patient am Behandlungsende nach Hause entlassen (anstatt in eine nachbehandelnde Einrichtung verlegt) werden konnte, stieg um 36 % (p < 0,001).
Erforderlicher Grad der Bündelumsetzung. Die quantitative Erfassung der umgesetzten Bündelmaßnahmen diente dazu, den erforderlichen Grad der Bündelumsetzung zu ermitteln. Es zeigte sich, dass die Entwicklung eines Komas, eines Delirs und die Notwendigkeit physischer Fixierungsmaßnahmen ab einem Umsetzungsgrad der Bündelmaßnahmen von 60 % signifikant abnahmen (p < 0,0001). Eine ähnliche quantitative Beziehung fand sich auch für die anderen Endpunkte, z. B. nahm die Häufigkeit einer Wiederaufnahme auf der Intensivstation erst dann signifikant ab, wenn die Bündelmaßnahmen zu mindestens 60 % umgesetzt waren. Die Wahrscheinlichkeit einer Entlassung nach Hause stieg um ca. 10 %, wenn mehr als 60 % der Maßnahmen umgesetzt waren (p < 0,0001).
Schlussfolgerung
Die Autoren räumen ein, dass die Studie zunächst nur orientierende Daten liefern konnte, da die einzelnen Stationen sehr verschiedene Parameter für krankheitsbezogene Variablen erhoben. Die Krankheitsschwere ermittelten die teilnehmenden Stationen z. B. mit Punkte-Scores, aber nur 6 % von ihnen verwendeten den gleichen Score. Die gewählten Endpunkte (z. B. Tod, Beatmung, Delir, Notwendigkeit der Fixierung) waren zudem recht grob gewählt.
Eine differenziertere Erfassung der psychischen Folgen der Bündelumsetzung für die Patienten wäre in Zukunft wünschenswert. Sie ließ sich in dieser Studie nicht realisieren, weil das Personal keine zusätzliche Zeit für die Mitwirkung an der Dokumentation eingeräumt bekam. Professionelles Studienpersonal mit zugewiesener Dokumentationszeit und spezieller Schulung wäre für künftige Studien zu bevorzugen.
Eine weitere Einschränkung lag darin, dass die Effekte der Bündelumsetzung nur für maximal sieben Tage der Intensivliegedauer evaluiert wurden. Vermutlich dürfte der Effekt des ABCDEF-Bündels unter längeren Nachbeobachtungszeiten noch deutlicher erkennbar werden.
Kommentar
Im Grundsatz verfolgt Intensivmedizin das Ziel, Patienten mit lebensbedrohlichen Erkrankungen und Störungen der Körperfunktionen so zu therapieren, dass ein qualitativ hochwertiges Leben außerhalb der Intensivstation möglich ist. Dafür fokussiert die intensivmedizinische Forschung heute nicht mehr nur auf die Überlebensquote als einzig bestimmenden Parameter der Ergebnisqualität, sondern richtet den Blick auch auf Lebensqualität sowie emotionale und kognitive Langzeitfolgen als Aspekte des Überlebens nach einer Intensivtherapie.
Dennoch wissen wir, dass Intensivpatienten extremem Stress ausgesetzt sind, und zwar u. a. infolge der Aufhebung des Tag-Nacht-Rhythmus, eines hohen Geräuschpegels, Immobilisation, der Ungewissheit der eigenen Prognose, des Gefühls der Hilflosigkeit und existenzieller Angst. Emotional belegte Bilder und Erlebnisse können sie nicht mehr in den kognitiven Kontext von Ort und Zeit einordnen. Die Verordnung von Sedativa und das häufig intensivtherapeutisch bedingte Delir verstärkten diese Symptome zusätzlich. Es entsteht ein Netzwerk aus Angst, das durch Triggerreize wie das Piepen eines Weckers noch nach Jahren aktiviert werden kann und die Betroffenen die Erlebnisse auf der Intensivstation immer wieder real durchleben lässt.
Mit einer überlegt gestalteten intensivmedizinischen Medikation, konsequenter Umsetzung etablierter intensivmedizinischer Standards (z. B. des ABCDEF-Maßnahmenbündels) sowie mittels (psychotherapeutischer) reorientierender Interventionen lassen sich Risikofaktoren und das Auftreten von Angstzuständen, Depressionen oder Posttraumatischen Belastungsstörungen vorteilhaft beeinflussen.
Auch ein Intensivtagebuch, das Familienangehörige, Pflegende und Ärztinnen und Ärzte gleichermaßen geführt hatten, erwies sich in einigen Untersuchungen als eine Intervention mit vorteilhaften Auswirkungen sowohl auf die psychische Erholung der Patienten als auch der häufig stark mitbelasteten Familienangehörigen nach einem Intensivaufenthalt.
Letztendlich zeigen die Ergebnisse der Studie, dass die konsequente Umsetzung des Maßnahmenbündels das Risiko eines schlechten Outcomes reduziert. Trotzdem besteht weiterer Bedarf, in zusätzlichen Studien die Phase nach einem Intensivaufenthalt im Hinblick auf die körperliche und seelische Gesundheit intensiv zu untersuchen.
[1] Pun BT, Balas MC, Barnes-Daly MA et al. Caring for critically ill patients with the ABCDEF bundle: results of the ICU liberation collaborative in over 15.000 adults. Crit Care Med 2019; 47: 3–14. DOI: 10.1097/CCM.0000000000003482