In Deutschland sind perioperativ immer mehr adipöse Patienten zu versorgen. Der Autor beschreibt u. a. Einflüsse der Adipositas auf das respiratorische System, Besonderheiten der Beatmung, der Intubation, der Lagerung sowie der Pharmakokinetik und geht auf Erkenntnisse und Empfehlungen zur Anästhesie Betroffener ein.
Adipositas ist definiert als ein Übermaß an Körperfett, das zu unerwünschten Folgen für Gesundheit und Wohlbefinden führt. In Deutschland sind etwa zwei Drittel der Männer und die Hälfte der Frauen übergewichtig, ein Viertel der Erwachsenen ist adipös. Die Weltgesundheitsorganisation (WHO) erkennt Adipositas als chronische und fortschreitende Erkrankung an, diese Sichtweise vertreten auch internationale Fachgesellschaften und die Deutsche Adipositasgesellschaft. Der Deutsche Bundestag hingegen hat die Erkrankung als solche erst im Juni 2020 als Erkrankung anerkannt. Bis dahin galt Adipositas zwar als Risikofaktor für andere Erkrankungen, aber doch eher als Lebensstilproblem. Aus diesem Grund stufen Fachleute die Regelversorgung adipöser Menschen in Deutschland als defizitär ein [1].
Resultat der fehlenden Anerkennung als Krankheit war und ist, dass für hilfesuchende Betroffene keine flächendeckende leitlinien- und bedarfsgerechte Versorgung existiert. Statt eines individuellen, leitlinienbasierten Therapieangebots erhalten die meisten Patientinnen und Patienten (im Folgenden: Patienten) lediglich die Empfehlung, die Energieaufnahme zu verringern und den Energieverbrauch zu erhöhen. Weder das eine noch das andere ist evidenzbasiert oder langfristig erfolgreich [1]. In den vergangenen Jahrzehnten hat die Adipositas-Prävalenz zugenommen und ist mit 23 % bei den Männern und 24 % bei den Frauen in Deutschland auf einem Rekordstand [2].
Einstufung
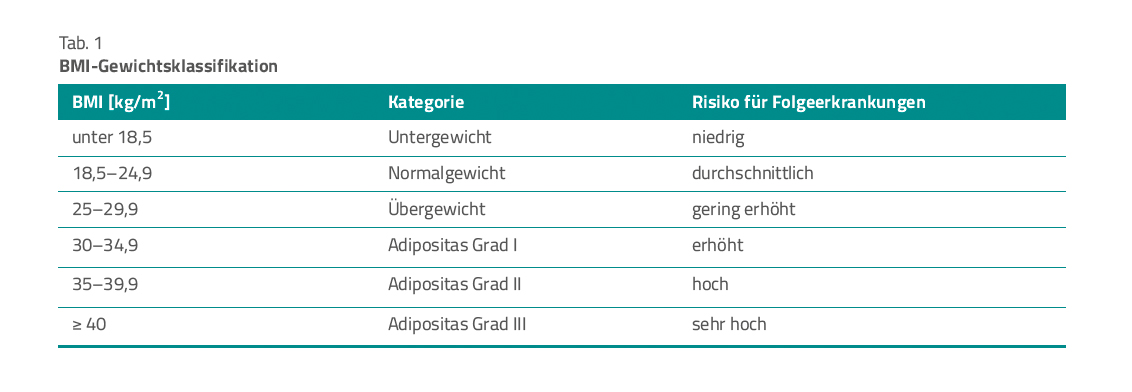
Bekannt ist die Einstufung von Übergewicht und Adipositas anhand des Body-Mass-Index (BMI) gemäß Tabelle 1 [3].
Body-Mass-Index (BMI) =
Beispiel:
- Person mit Normalgewicht, 1,75 m, 70 kg BMI: 22,86 (70/[1,75x1,75])
Fachleute sehen den BMI allerdings nur als groben Richtwert an, denn Muskelmasse, Körperfettanteil und Fettverteilung sind darin nicht berücksichtigt. Zur Quantifizierung erfolgen daher weitere Untersuchungen, etwa die Taillenumfangmessung und die Bestimmung von Laborwerten. Der absolute Taillenumfang – „Waist Circumference“ (WC) – gilt bei Frauen ab 88 cm und bei Männern ab 102 cm als pathologisch [4]. Die Bestimmung des Verhältnisses von Taillenumfang zur Körpergröße wird als „Waist To Height Ratio“ (WTHR) bezeichnet und gilt ab 0,55 als pathologisch.
Wichtig zu wissen: Bedeutsamer als ein hoher BMI ist die Art und Weise, wie sich das überschüssige Fett im Körper verteilt. Ein unmittelbarer Risikofaktor für Diabetes und Herz-Kreislauf-Erkrankungen ist das Fett im Bauchraum (Viszeralfett). Die gefährliche „stammbetonte Fettleibigkeit“ lässt sich über den Taillenumfang ermitteln [5].
Folge- und Begleiterkrankungen der Adipositas
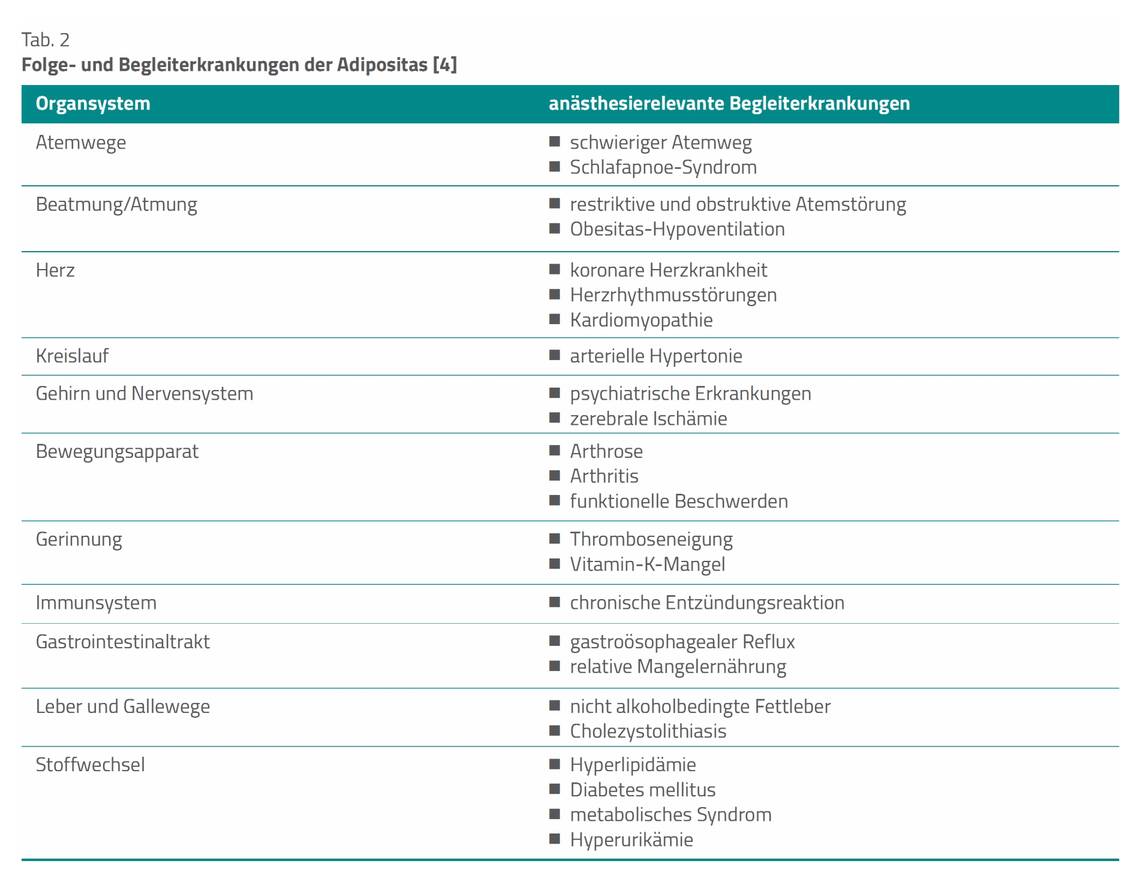
Adipositas ist nicht einfach nur Übergewicht. Gefahren für die Betroffenen resultieren aus den Begleit- bzw. Folgeerkrankungen. Die Sterblichkeit ist daher im Vergleich zu Normalgewichtigen bei Adipositas Grad I um 44 %, bei Grad II um 97 % und bei Grad III um 175 % erhöht [6]. Quasi jedes Organsystem ist betroffen, Tabelle 2 zeigt die anästhesierelevanten Auswirkungen. Nachfolgend werden einige davon besprochen. Anästhesiologisch stehen Probleme des Herz-Kreislauf-Systems und der Lunge im Vordergrund.
Respiratorisches System
Die funktionelle Residualkapazität (FRC) ist die Menge Luft, die nach einer normalen Ausatmung (endexspiratorisch) noch in der Lunge vorhanden ist. In physiologischer Hinsicht dient die FRC der Verhinderung eines Kollapses der mittleren und terminalen Luftwege während der Exspirationsphase [7]. Die FRC beträgt beim Erwachsenen 2,5–3 Liter, sodass in Ruhe jeder Atemzug nur einen kleinen Teil davon erneuert. Dadurch ändert sich die Zusammensetzung der Atemgase in den peripheren Lungenabschnitten während der Ein- und Ausatmung nur wenig. Dies trägt zu einem ausreichenden Gasaustausch auch während der Ausatemphase bei.
Wichtig zu wissen: Die FRC ist das Lungenvolumen, das Ziel der Präoxygenierung (bzw. Denitrogenierung = Auswaschen des Stickstoffs) vor der Narkoseeinleitung ist. Das Auswaschen des Stickstoffs und sein Ersatz durch Sauerstoff verschaffen dem Patienten eine Sauerstoffreserve und verlängern beim Lungengesunden die tolerable Apnoezeit (Apnoe = Atemstillstand) [8].
Allerdings trägt die Atmung (Beatmung) mit reinem Sauerstoff zur Bildung sog. Resorptionsatelektasen bei. Der hochkonzentrierte Sauerstoff diffundiert hierbei aus den entsprechenden Alveolarbezirken rasch ins Blut, wodurch der intraalveoläre Gasdruck fällt, was die Kollapsneigung steigert. Praktisch heißt das, aus Sicherheitsgründen dürfte die Präoxygenierung mit 100 % Sauerstoff erfolgen und dann für die Narkosebeatmung eine inspiratorische Sauerstoffkonzentration (FiO2) möglichst ≤ 60 %.
Probleme durch die Narkose. Schon beim lungengesunden, normalgewichtigen Patienten führt eine Rückenlage in Verbindung mit der Narkose zu einer Verminderung der FRC, weil die Baucheingeweide das Zwerchfell nach kranial verlagern. Diese Verlagerung des Zwerchfells gilt auch als ein wesentlicher Mechanismus für die Entstehung von Atelektasen (nicht oder kaum belüftete Lungenabschnitte). Im Wachzustand bleibt der Muskeltonus der Atemmuskulatur erhalten und verhindert eine weitere Verlagerung der Bauchorgane in den Thoraxraum. Dies trägt zu etwa 400–800 ml der FRC bei [9].
Dieser Mechanismus geht während der Narkose verloren. Dadurch nehmen auch die nach außen wirkenden elastischen Rückstellkräfte der Thoraxwand ab. Je mehr die FRC abnimmt, umso größer wird die Kollapsneigung der peripheren Atemwege („Airway Closure“).
Wichtig zu wissen: Eine Allgemeinanästhesie mit kontrollierter Beatmung und Muskelrelaxierung führt zu einer Abnahme der funktionellen Residualkapazität um etwa 20–30 % [10].
Veränderungen bei Adipositas. Adipositas hat einen erheblichen Einfluss auf die Lungenvolumina, die Atemmechanik und den Gasaustausch. Der Sauerstoffverbrauch und die Kohlendioxidproduktion sind erhöht. So ergab eine Messung bei 34 adipösen Männern, die in sitzender Position ruhig spontan atmeten, eine Atemfrequenz von 18 ± 2/min, die normalgewichtiger Männer betrug hingegen 10 ± 2/min [11].
Eine besondere Rolle spielt das Gewicht des Brustwandfetts, das in Verbindung mit dem Bauchfett, das gegen das Zwerchfell drückt, die FRC und die Compliance von Thoraxwand und Lunge erniedrigt. Im Vergleich zum Normalgewichtigen ist die FRC adipöser Personen um 40 % bis zu 75 % erniedrigt. Das bedeutet, dass die FRC schon vor der Narkoseeinleitung stark erniedrigt ist. Kommen nun noch die Effekte der Narkose hinzu, kann es trotz sorgfältiger Präoxygenierung zu einer raschen und gravierenden Entsättigung kommen, da die Sauerstoffreserve stark vermindert ist. Eine Möglichkeit ist die Präoxygenierung mit kontinuierlichem Atemwegsüberdruck (continuous positive airway pressure, CPAP) bzw. nichtinvasiver Beatmung (NIV). Eine umgekehrte Trendelenburg-Lagerung mit einer Kippung des OP-Tisches um circa 30 Grad reduziert den Druck des Abdomens auf die Lungen [4].
Schwieriger Atemweg
Problematik. Adipositas ist ein häufiges Merkmal bei schweren Atemwegsproblemen und -komplikationen [12]. So waren adipöse Patienten bei den gemeldeten Fällen von Aspiration, fehlgeschlagener Notfallkoniotomie, gescheiterter Intubation, schwieriger Wachintubation, hypoxischer Hirnschädigung und Tod besonders häufig betroffen. Die Wahrscheinlichkeit einer schwerwiegenden Komplikation der Atemwege stieg mit zunehmender Adipositas und betrug bei höhergradig adipösen Patienten sogar das Vierfache. Dies kann zu schwerer Morbidität oder sogar zu Mortalität führen, insbesondere wenn Adipositas nicht als Risikofaktor des Atemwegsmanagements erkannt wird. Alternativen zur Allgemeinanästhesie sind zwar möglich und anzustreben, finden aber zu selten Anwendung [12]. So sind z. B. Fälle bekannt, in denen eine Regionalanästhesie nicht in Erwägung gezogen wurde, obwohl sie infrage gekommen wäre und die vorgenannten gravierenden Probleme der Atemwegssicherung hätte vermeiden können.
Wichtig zu wissen: Der Sauerstoffgehalt im Blut eines Patienten mit einem hohen BMI kann nach der Einleitung der Anästhesie schnell abfallen und zu einer Hypoxämie führen [13]. Das bedeutet, dass das Atemwegsmanagement schnell, gut geplant und wirksam sein muss.
Maskenbeatmung. Das häufigste Atemwegsproblem besteht in einer erschwerten Maskenbeatmung. Neben Adipositas sind Schlafapnoe, Mallampati-Klasse III oder IV und ein Bart weitere Prädiktoren für eine schwierige Maskenbeatmung. Probleme lassen sich oft mit einem Guedeltubus und/oder der Anwendung einer Zwei-Helfer-Technik (Maske wird mit beiden Händen gehalten) beherrschen. Einige Anästhesistinnen und Anästhesisten setzen bei geplanter Intubation einen supraglottischen Atemweg ein, während sie darauf warten, dass die Muskelrelaxierung vollständig wirkt.
Endotracheale Intubation. Auch die endotracheale Intubation ist schwieriger. So zeigte eine Untersuchung für einen BMI ≥ 30 kg/m2 in etwa 14 % der Fälle eine erschwerte Intubation [13]. Als Einzelhinweis hierfür gilt bei adipösen Patienten ein vergrößerter Halsumfang. Dieser schränkt die laryngoskopische Sicht ein, erhöht die Zahl der erforderlichen Versuche und damit auch die benötigte Zeit.
In der ersten Studie hierzu lag die Wahrscheinlichkeit einer problematischen Intubation bei Patienten mit einem Halsumfang von 40 cm bei etwa 5 %, wohingegen sie bei Patienten mit einem Halsumfang von 60 cm etwa 35 % betrug. Bemerkenswert ist, dass eine obstruktive Schlafapnoe, die häufig mit dem männlichen Geschlecht und dem Halsumfang assoziiert ist, ein weiterer Prädiktor für Schwierigkeiten bei der Intubation ist [13]. Manche Autorinnen und Autoren vertreten die Ansicht, die Indikation für eine fiberoptische Intubation (FOI) am spontanatmenden Patienten großzügig zu stellen. Im Vergleich zu Normalgewichtigen findet sich bei Adipösen häufiger ein Mallampati-Score ≥ III [14].
Lagerung. Es gilt als allgemein anerkannt, dass eine Patientenlagerung in der „Ramped Position“ die besten Voraussetzungen für die Laryngoskopie bietet [11, 12, 14, Abb. 1, Bild 3].
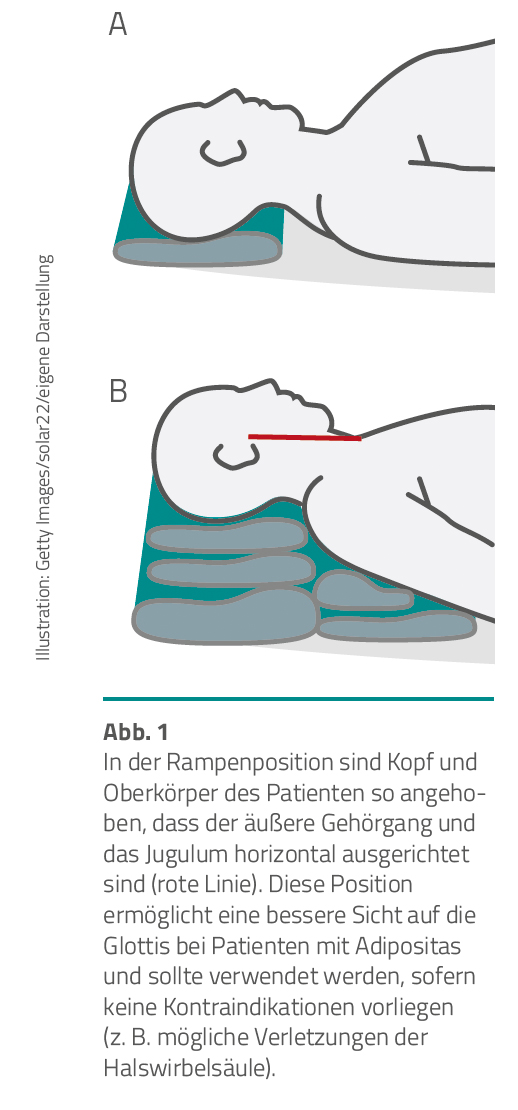
Dabei wird z. B. mithilfe von Kissen oder Decken eine gedachte horizontale Linie zwischen dem äußeren Gehörgang und dem Jugulum („Sternal Notch“) erzielt. Es sind aber auch industriell gefertigte „Keile“ oder aufblasbare Kissen hierfür verfügbar (Bilder 1 und 2). Die „Rampe“ sollte in der Mitte des Brustkorbs beginnen, nicht am Hüftgelenk (Abb. 1). Allerdings hat die Körpergröße von Patienten Einfluss darauf, inwieweit diese Empfehlung für den Einsatz industriell gefertigter Lösungen eingehalten werden kann (Abb. 1, Bild 3).
Die Rampenposition optimiert nicht nur die Intubationsbedingungen, sondern verringert auch die nachteiligen Auswirkungen der Adipositas auf die Atemmechanik, wodurch sich die Zeit bis zur Entsättigung verlängert. Dies erhöht die Sicherheit bei der Atemwegssicherung eines adipösen Patienten.
Als potenziell gefährlich gilt bei adipösen Patienten eine flache Rückenlage oder gar Kopftieflagerung [11]. Während normalgewichtige Patienten die Nebenwirkungen einer flachen Rückenlage in der Regel kompensieren können, kann es bei Fettleibigen zu fehlenden Kompensationsmöglichkeiten wie akuter Herzinsuffizienz oder Atemstillstand kommen. Schlimmstenfalls verstirbt der Patient an einem „Obesity Supine Death Syndrome“ (OSDS) [5]. Das OSDS beschreibt eine Abfolge von katastrophalen Komplikationen des Herz-Kreislauf-Systems und der Lungenfunktion bei adipösen Patienten, die flach auf dem Rücken gelagert wurden oder diese Position selbst eingenommen haben. Zu den identifizierten Risikofaktoren gehörten Transporte, die endotracheale Intubation, die Anlage zentralvenöser Katheter, Röntgenuntersuchungen und Waschen im Bett.
Videolaryngoskopie. Eine systematische Cochrane-Übersichtsarbeit, die die Videolaryngoskopie mit direkter Laryngoskopie verglich [15], kam zu dem Schluss, dass die Videolaryngoskopie insgesamt eine bessere Sicht auf den Kehlkopf ermöglichte und schwierige Sicht und Schwierigkeiten bei der Intubation reduzierte. Fehlschläge in der Intubation ließen sich mit zunehmender Erfahrung des Bedieners reduzieren. Dies unterstreicht, wie wichtig es ist, mit dem Videolaryngoskop vertraut zu sein, bevor es in einer dringenden oder notfallmäßigen klinischen Situation zum Einsatz kommt.
Beatmungseinstellung. Generell sollte sich das Tidalvolumen (VT) am idealen Körpergewicht des Patienten orientieren, denn Übergewicht führt nicht zu einer Vergrößerung der Lunge. Mit der Formel „Körpergröße in Zentimeter minus 100 minus 10 %“ lässt sich das ideale Körpergewicht zu Beatmungszwecken rasch und ausreichend exakt überschlagen. Für das auf diese Art ermittelte Idealkörpergewicht ist das VT auf einen Wert von 6(–8) ml/kg einzustellen. Zur Stabilisierung der kollapsgefährdeten Lungenbezirke empfiehlt die Literatur eine Beatmung mit einem positiv-endexspiratorischen Druck (PEEP, Positive EndExpiratory Pressure) von 10–15 mbar [4, 6, 10] ggf. auch höher [14]. Da ein hoher PEEP die Hämodynamik beeinträchtigen kann, ist die PEEP-Einstellung ein Kompromiss zwischen Oxygenierung und Kreislaufsituation.
Die Beatmungsfrequenz sollte für adipöse Patienten etwas höher als üblich eingestellt sein aufgrund ihres erhöhten Sauerstoffverbrauchs und entsprechend erhöhter Kohlendioxidproduktion. Ziel ist eine Normokapnie und ein ausgeglichener Säure-Basen-Haushalt [4, 14]. Allerdings ist darauf zu achten, dass die Anwendung einer hohen Beatmungsfrequenz nicht zu einem Auto-PEEP mit Air-Trapping führt. Als Beatmungsmuster empfiehlt sich eine druckkontrollierte Beatmungsform (PCV) oder eine Hybridbeatmungsform mit dezelerierendem Flow (z. B. VC-Autoflow beim Dräger Perseus®).
Da das Verhältnis von Inspiration zu Exspiration bei in Ruhe spontanatmenden adipösen Patienten mit einem normalen CO2-Gehalt des arteriellen Blutes 1:2 beträgt, wird empfohlen, dies als initiale Einstellung des Beatmungsgeräts zu verwenden. Im Verlauf lässt sich dann evaluieren, wie sich eine andere Einstellung insgesamt auswirkt [14].
Obstruktives Schlafapnoe-Syndrom (OSAS)
Schlafapnoe zählt zu den schlafbezogenen Atmungsstörungen, weil die Störungen vorwiegend oder ausschließlich im Schlaf auftreten. Das obstruktive Schlafapnoe-Syndrom (OSAS) ist mit Abstand die häufigste Schlafapnoe. Für die Obstruktion der Atemwege ist eine raumfordernde Zunahme des Fettgewebes verantwortlich [4]. Die oberen Luftwege, insbesondere im Rachenbereich, kollabieren im Schlaf für einen kurzen Moment vollständig. Dadurch entstehen längere Atempausen (Apnoe), die zwischen 10 und 120 Sekunden andauern und pro Stunde mehr als 5-mal auftreten. Es kommt zum Abfall des Sauerstoffgehalts im Blut. Die daraus resultierende schlechte Sauerstoffversorgung der Gewebe führt zu einer Stressreaktion des Organismus. Infolgedessen wachen Betroffene kurz auf und die Atmung setzt wieder ein, meist gefolgt von mehreren tiefen Atemzügen. Betroffene leiden unter Tagesmüdigkeit.
Wichtig zu wissen: Die wichtigsten OSAS-Ursachen sind Übergewicht und Alkoholkonsum. 80 % der Betroffenen sind übergewichtig. Leiden OSAS-Patienten auch noch an COPD, besteht eine besonders große Gefahr für perioperative respiratorische Komplikationen [4]. Erfahrungen aus der bariatrischen Chirurgie haben gezeigt, dass ein schweres OSAS zu den Faktoren zählt, die nachdrücklich für eine postoperative Überwachung im Intermediate-Care- oder Intensivbereich sprechen [14].
Herz-Kreislauf-Erkrankungen
Adipositas geht mit einem höheren Risiko für Herz-Kreislauf-Erkrankungen einher. Ein BMI-Anstieg und die Prävalenz eines Bluthochdrucks lassen sich in Zusammenhang bringen, daraus wiederum resultiert ein erhöhtes Risiko für eine koronare Herzerkrankung – bis hin zum Herzinfarkt – und eine generalisierte Arteriosklerose [4]. Im Laufe der Zeit führt Adipositas auch zur Herzinsuffizienz. Etwa ein Drittel der Patienten mit Grad III haben eine adipositasinduzierte Kardiomyopathie. Auch die Inzidenz von Vorhofflimmern steigt mit zunehmender Adipositas. Ursächlich dafür könnten eine Störung des Sinusknotens und eine von Fettzellen hervorgerufene Infiltration des Erregungsleitungssystems sein [4].
Wichtig zu wissen: Mit steigendem BMI nimmt auch die Inzidenz eines Long-QT-Syndroms (LQTS, Störung der elektrischen Erregungsbildung und -leitung im Herzmuskel) zu. Die Gabe von Serotoninantagonisten, z. B. Ondansetron, ist nicht anzuraten, da diese das Risiko von Komplikationen erhöht.
Pharmakokinetik
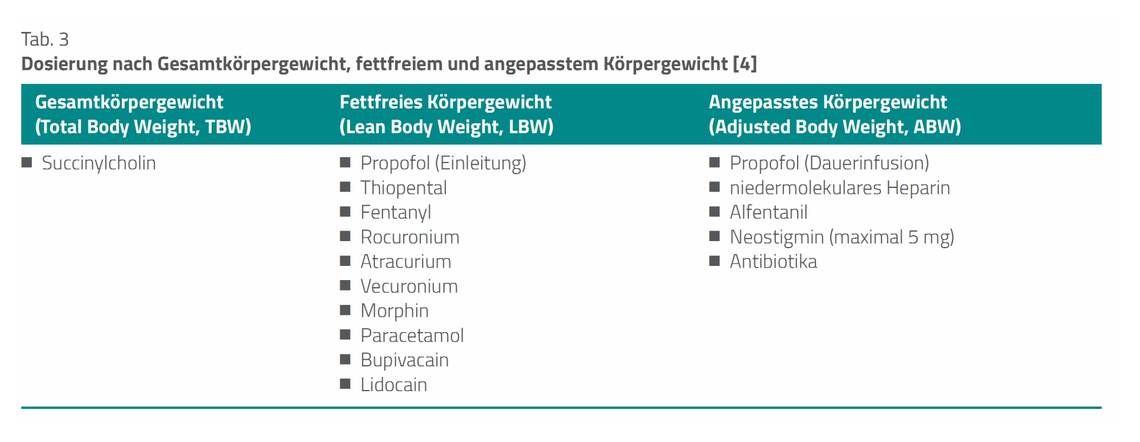
Auch bei übergewichtigen Patienten spielen für die Dosierung von Pharmaka das Verteilungsvolumen und die Clearance eine Rolle. Das Verteilungsvolumen hängt von der Fettlöslichkeit des Medikaments ab. Hydrophile (wasserlösliche) Medikamente lagern sich nur wenig im Fettgewebe ein, sodass üblicherweise das ideale Körpergewicht eines Patienten zur Dosisbestimmung dieser Medikamente dient. In gleicher Weise wurde die Dosierung von lipophilen (gut in Fetten löslichen) Medikamenten bislang nach dem tatsächlichen Gewicht eines Patienten berechnet. Mit steigendem Körpergewicht führt dies jedoch zu kreislaufrelevanten Nebenwirkungen, außerdem nehmen bei Adipositas auch die fettfreie Masse und die Verstoffwechselungsrate der Pharmaka zu. Die Berücksichtigung dieser Tatsachen spiegelt sich im angepassten Körpergewicht (Adjusted Body Weight, ABW) wider. Somit ergeben sich für die Praxis drei verschiedene Dosierungsbereiche (Tab. 3).
Dabei gilt:
- Das Gesamtkörpergewicht oder reale Körpergewicht (Total Body Weight, TBW) setzt sich zusammen aus fettfreier Masse (z. B. Knochen, Muskeln, innere Organe, Blut) und Körperfett.
- Das fettfreie Körpergewicht (Lean Body Weight, LBW) entspricht dem Gesamtkörpergewicht minus Körperfettgewicht.
- Das angepasste Körpergewicht (Adjusted Body Weight, ABW) ist u. a. ein Begriff aus der Ernährungsmedizin und findet dort Anwendung für die Berechnung des Grundumsatzes (Energieverbrauch im Ruhezustand unter einer definierten Umgebungstemperatur). Das ABW berücksichtigt, dass bei steigendem Körpergewicht der Grundumsatz pro Kilogramm Körpergewicht abnimmt.
Tabelle 4 enthält die Formeln zur Berechnung von LBW und ABW.

Beispiele:
- Männlich, 180 cm, 120 kg, 40 Jahre, BMI 37 Lean Body Weight: 75,8 kg (9270x120/(6680 216x37)) Adjusted Body Weight: 96 kg (80 0,4x(120–80))
- Weiblich, 160 cm, 90 kg, 40 Jahre, BMI 35 Lean Body Weight: 48 kg (9270x90/(8780 244x35)) Adjusted Body Weight: 68 kg (60 0,4x(90–60))
Wichtig zu wissen: In den meisten Fällen ist eine Dosierung nach LBW zu empfehlen. Im Internet finden sich Rechner, mit denen das LBW einfach berechnet werden kann [16].
Volatile Anästhetika. Aus pharmakokinetischer Sicht sind die modernen volatilen Anästhetika für die Aufrechterhaltung der Narkose bei Adipositas dem Propofol überlegen. Die am meisten verwendeten Gase Sevofluran und Desfluran metabolisiert der menschliche Körper nur geringfügig, sie weisen zudem eine geringe Löslichkeit im Blut auf und reichern sich nur marginal im Fettgewebe an.
Regionalanästhesie. Vorteile der Regionalanästhesie bei adipösen Patienten sind u. a. das Vermeiden von Intubationsproblemen bei schwierigem Atemweg, das seltenere Auftreten von Atelektasen aufgrund erhaltener Spontanatmung, die Reduktion medikamenteninduzierter kardiopulmonaler Effekte, ein verminderter intraoperativer Opioidverbrauch mit weniger postoperativer Übelkeit und Erbrechen (PONV) sowie eine verbesserte postoperative Analgesie mit Reduktion bzw. Verzicht auf postoperativen Opioideinsatz, was wiederum die damit verbundene Atemdepression vermindert oder vermeidet [14].
Zu den Nachteilen zählt u. a., dass die Lagerung für die Regionalanästhesiedurchführung erschwert ist, anatomische Landmarken fehlen oder kaum tastbar sind und spezielles, ungewohntes Equipment benötigt wird (z. B. längere Punktionsnadeln) [14].
Praktische Aspekte
Gefäßpunktionen. Falls die Punktionsbedingungen für einen peripheren Zugang schwierig sind, ist ein Ultraschallgerät beim Aufsuchen der Venen empfehlenswert. Mitunter hilft es auch, ungewöhnliche Punktionsorte wie den Oberarm in Betracht zu ziehen. Aus Gründen der Sicherheit empfiehlt es sich, einen zweiten Zugang zu legen.
Blutdruckmessung. Eine nichtinvasive Blutdruckmessung kann bei voluminösen Extremitäten sehr unzuverlässig sein. Die Bevorratung geeigneter Übergrößen hilft zwar, kann aber trotzdem bei einem kurzen, konisch zulaufenden Oberarm schwierig bis unmöglich sein. Eine gute Alternative ist die Messung am Handgelenk. Vorteilhaft ist, dass auch bei sehr adipösen Menschen der Handgelenksumfang in der Regel nicht zu groß für eine Handgelenksmanschette ist. Hierbei ist darauf zu achten, dass sich das Gelenk mit der Manschette auf Herzhöhe befindet. Eine weitere Alternative besteht darin, die Indikation für eine invasive Blutdruckmessung großzügig zu stellen.
Zusammenfassung
Adipositas führt zu zahlreichen Begleit- bzw. Folgeerkrankungen, die praktisch alle Organe betreffen. Für die Anästhesie stehen Probleme des Herz-Kreislauf-Systems und der Lungenfunktion im Vordergrund. Bei adipösen Patienten ist mit einem schwierigen Atemweg zu rechnen, die sog. „Ramped-Position“ ist für die Narkoseeinleitung dringend empfohlen, zum Intubieren ist ein Videolaryngoskop anzuraten. Aufgrund der reduzierten FRC sinkt der Sauerstoffgehalt im Blut dieser Patienten schneller, selbst nach adäquater Präoxygenierung. Eine flache Rückenlage oder gar Trendelenburg-Lagerung ist für adipöse Patienten gefährlich. Eine PEEP-Anwendung ≥ 10 mbar vergrößert die FRC, verbessert den pulmonalen Gasaustausch und wirkt dem endexspiratorischen Alveolenkollaps zusätzlich entgegen. Für die Dosierung der Medikamente gibt es einige Besonderheiten. Empfehlenswert ist bei der Narkoseeinleitung die Dosierung nach dem fettfreien Körpergewicht (LBW) und die Aufrechterhaltung mit einem volatilen Anästhetikum, z. B. Sevofluran. Für spezielle Aspekte, z. B. die Chirurgie der Adipositas und metabolischer Erkrankungen, sei auf einschlägige Leitlinien und die weiterführende Literatur verwiesen.
[1] Blüher M. Adipositas Disease Management Programm? Adipositas 2021; 15 (03): 138–142
[2] Robert Koch-Institut. Übergewicht und Adipositas. Im Internet: www.rki.de/DE/Content/Gesundheitsmonitoring/Themen/ Uebergewicht_Adipositas/Uebergewicht_Adipositas_node.html
[3] AWMF. Patientenleitlinie. Chirurgie der Adipositas und metabolischer Erkrankungen. 1. Ausgabe April 2020. Im Internet: www.awmf.org/uploads/tx_szleitlinien/088–001p_S3_Chirurgie-Adipositas- metabolische-Erkrankugen_2020–06.pdf
[4] Fudickar A, Bein B. Anästhesie bei Erwachsenen mit Adipositas. Anästhesiol Intensivmed Notfallmed Schmerzther 2019; 54: 242–254
[5] HERZ heute. Die Zeitschrift der Deutschen Herzstiftung e. V. Ausgabe 1/2022
[6] Striebel HW (Hrsg.). Die Anästhesie. Grundlagen, Formen der Allgemeinanästhesie, Lokal- und Regionalanästhesie, Besonderheiten, Narkoseprobleme. 4. Aufl. Thieme; 2019
[7] Rathgeber J (Hrsg.). Grundlagen der maschinellen Beatmung. 2., vollst. überarb. u. erw. Aufl. Stuttgart: Thieme; 2010
[8] Roewer N, Thiel H. Taschenatlas Anästhesie. 6., aktual. u. erw. Aufl. Stuttgart: Thieme; 2017
[9] Lemyze M, Guiot A, Mallat J et al. The obesity supine death syndrome (OSDS). Obes Rev 2018; 19: 550–556. doi:10.1111/obr.12655
[10] Oczenski, W. Atmen – Atemhilfen. 10., überarb. u. erw. Aufl. Thieme; 2017
[11] Lewandowski K. Intensivtherapie bei Adipositas: Too Big to Fail? Anästhesiol Intensivmed Notfallmed Schmerzther 2019; 54: 256–266
[12] Cook T, Woodall N, Frerk C. 2011. The Royal College of Anaesthetists and the Difficult Airway Society. 4th National audit project. Major complications of airway management in the United Kingdom. Br J Anaesth 2011;106 (5): 617–631. doi: 10.1093/bja/aer058
[13] Wojcikiewicz T, Cousins J, Margason M. The bariatric airway. Br J Hosp Med (Lond) 2018;79 (11): 612–619. doi: 10.12968/hmed.2018.79.11.612.
[14] Kessler P. Ultraschallgesteuerte Regionalanästhesie bei Adipositas. Anästhesiol Intensivmed Notfallmed Schmerzther 2019; 54: 268–281
[15] Lewis SR, Butler AR, Parker J et al. Videolaryngoscopy versus direct laryngoscopy for adult patients requiring tracheal intubation: a Cochrane Systematic Review. Br J Anaesth 2017;119 (3): 369–383
[16] Calculator.net. Lean Body Mass Calculator. Im Internet: www.calculator.net/lean-body-mass-calculator.html










