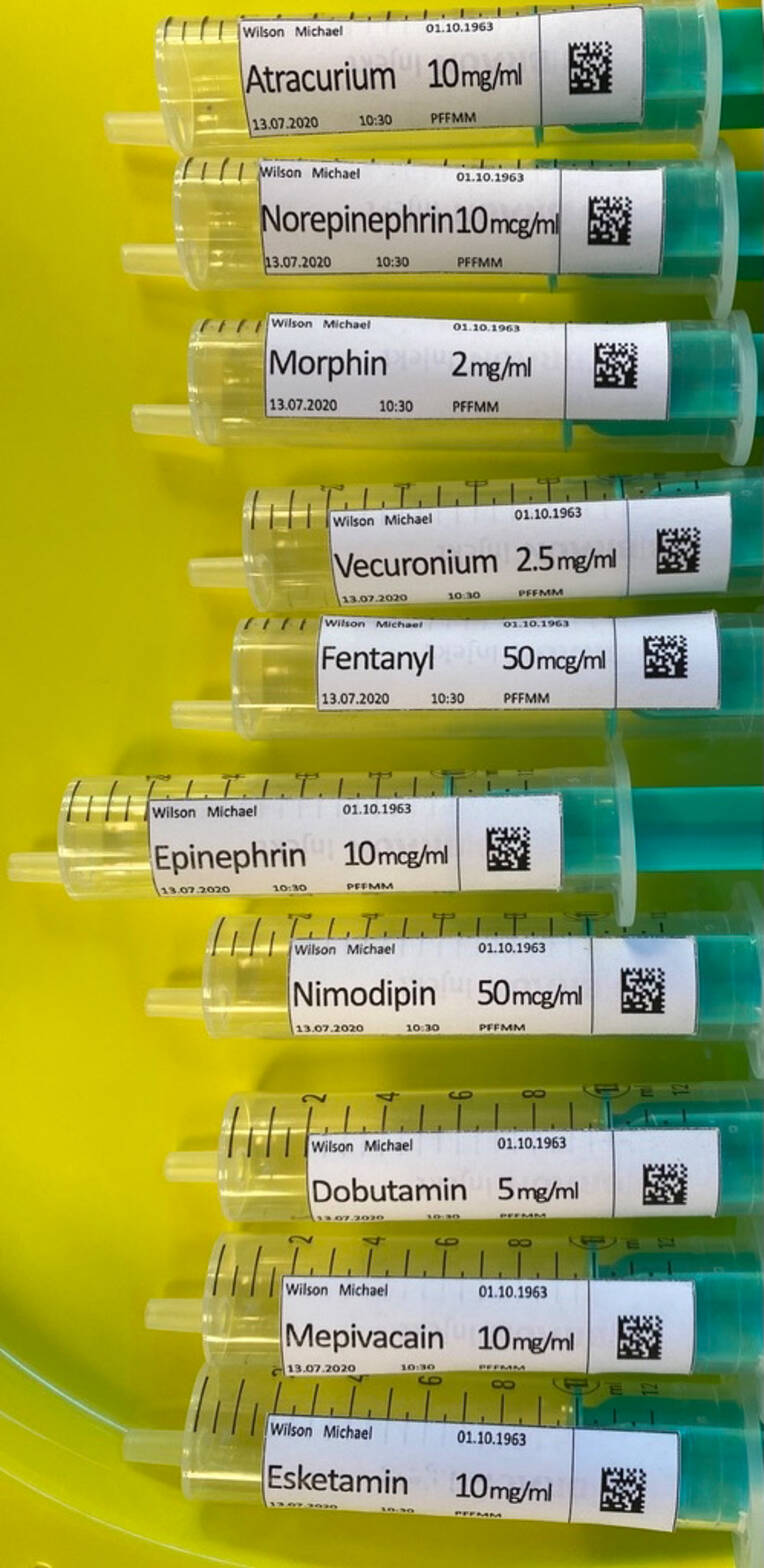
Wirkstoffnamen, die ähnlich aussehen oder ähnlich klingen, können beim Richten und Verabreichen von Medikamenten zu Verwechslungen führen. Im Intensivbereich ist das Risiko für Medikationsfehler besonders hoch. Mit Großbuchstaben – Tall Man Letters – gekennzeichnete Spritzenetiketten helfen, Fehler zu vermeiden. Dies zeigte eine Studie auf einer Intensivstation des Universitätsspitals Zürich.
In der Geburtshilfe wurde eine Periduralanästhesie mit Fentanyl und Bupivacain eingeleitet. Es kam zu einer Vasoplegie, die durch Volumengabe nicht suffizient therapierbar war. Anstelle der telefonisch verordneten 5 mg Ephedrin intravenös wurden fälschlicherweise 5 ml Epinephrin aufgezogen und verabreicht. Infolge der Injektion entwickelte die Patientin eine Tachykardie und es bestand eine hypertensive Gefahrensituation [1]. Die Verwechslung dieser ähnlich klingenden, aber unterschiedlich potenten Wirkstoffe wurde rasch erkannt und Sofortmaßnahmen kamen zum Einsatz. Einige Tage später konnten Mutter und Kind die Klinik ohne Folgeschäden verlassen.
In Krankenhäusern ist jede zehnte stationär betreute Person von mindestens einem unerwünschten Ereignis betroffen [2]. Für eine sichere Medikation lernen Pflegefachpersonen in der Ausbildung die sogenannte 5-R-Regel: Der richtige Patient soll das richtige Medikament zur richtigen Zeit in richtiger Dosierung und in der richtigen Applikationsform erhalten.
Trotz hoher Regeldichte zählen Medikationsfehler zu den drei Toprisiken der Patientensicherheit. Sie kommen häufig vor, sind potenziell lebensbedrohlich und verursachen hohe Kosten [2, 3]. Insofern sind in der Praxis nicht nur verhaltensbezogene, sondern insbesondere systemische Lösungen nötig, um die Ziele der 5-R-Regel zu erreichen [4].
Im Intensivbereich sind Medikationsfehler infolge hoher klinischer und organisationaler Komplexität besonders häufig und kritisch [5]. Je nach Setting tragen Verwechslungen von Spritzenetiketten zu fast jedem zweiten Medikationsfehler bei [6].
Diese Fehlerquelle resultiert u. a. aus dem sogenannten „LASA“-Problem [7]:
- „LA“ ist die Abkürzung für „Look-Alike“ und bezieht sich auf ähnlich aufgemachte Medikamente (z. B. Name, Verpackung),
- „SA“ steht für „Sound-Alike“ und bezeichnet ähnlich klingende Wirkstoff- bzw. Medikamentennamen.
LASA-Paare wie Dopamin und Dobutamin, Ephedrin und Epinephrin oder Lidocain und Ropivacain sind oft in alphabetischer Reihenfolge nebeneinander gelagert. Die orthografische und phonetische Ähnlichkeit birgt eine besonders hohe Verwechslungsgefahr.
Standardisierte Spritzenkennzeichnung
Mit dem Ziel, Medikamentenverwechslungen zu vermeiden, setzen viele Krankenhäuser standardisierte Spritzenkennzeichnungen ein [8]. Zwei verbreitete Strategien sind Farbcodierung und Tall Man Lettering (TML).
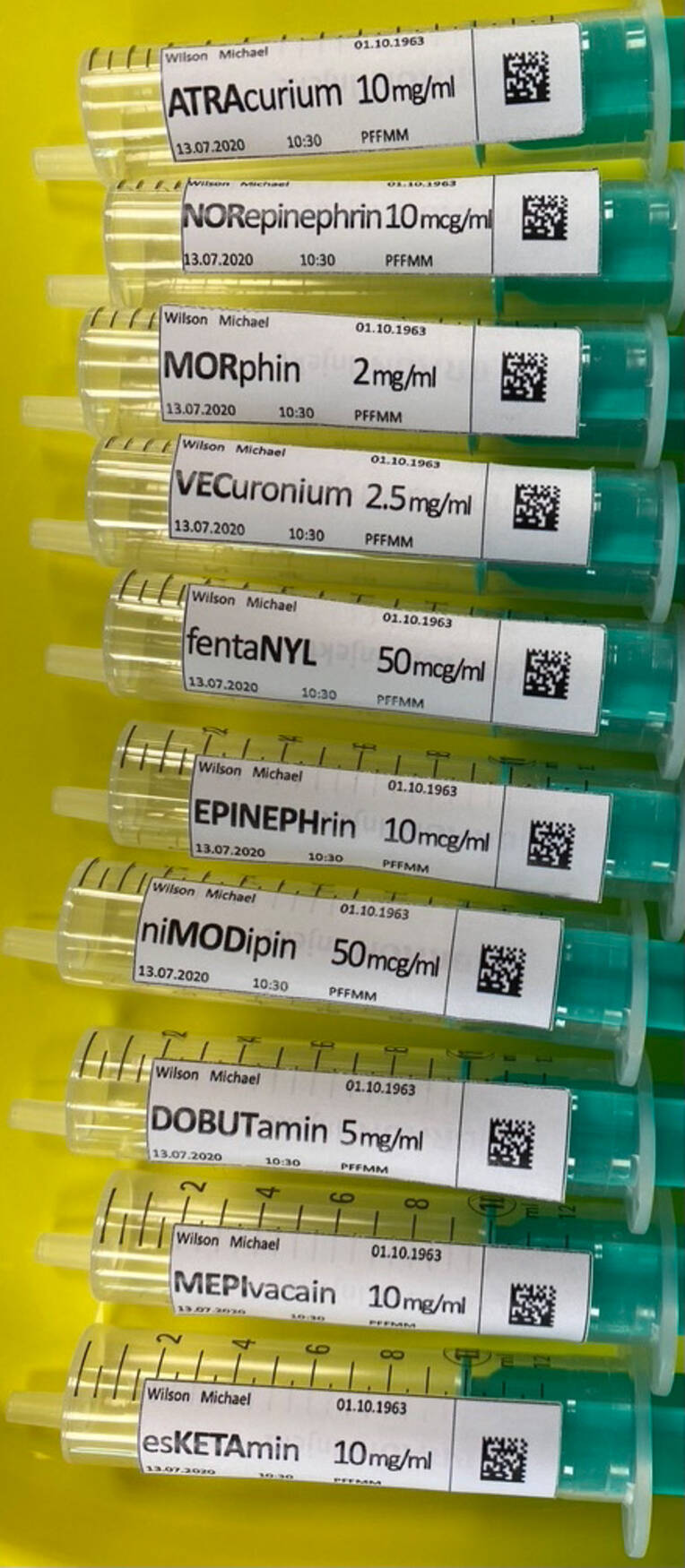
Um Unterschiede in ähnlich aussehenden Wirkstoffnamen hervorzuheben und dadurch Verwechslungen vorzubeugen, kommen bei TML Großbuchstaben zum Einsatz [9]. Ein Beispiel für die TML-Schreibweise ist ePHEDrin und EPINEPHrin.
Bereits 2001 regte die US-Food and Drug Administration dazu an, die Wirksamkeit von TML zu evaluieren. Obwohl im deutschsprachigen Raum die Deutsche Interdisziplinäre Vereinigung für Intensiv- und Notfallmedizin (DIVI) TML empfiehlt, war es bisher unklar, ob und wie Großbuchstaben tatsächlich Fehler reduzieren können [10–14].
Mobile Eye Tracking
Die Mobile-Eye-Tracking-Technologie ermöglicht, den Einsatz von TML in der Praxis zu untersuchen [15]. Diese videobasierte Technologie zielt darauf ab, das Blickverhalten von Gesundheitsfachpersonen im Umgang mit TML zu analysieren. Mittels Infrarotlicht an einer Eye-Tracking-Brille (Bild 1) lassen sich Augenbewegungen und Pupillenverhalten der Probanden präzise erfassen und auswerten (Tab. 1). Auf diese Weise ist die visuelle Aufmerksamkeit von Gesundheitsfachpersonen direkt auf der Intensivstation objektiv messbar [16].
Eye-Tracking-Studie
Die interprofessionelle Forschungsgruppe des Universitätsspitals Zürich und der ETH Zürich (Textkasten: Interprofessionell und innovativ in Praxis und Forschung) setzte sich das Ziel, das Blickverhalten von Intensivpflegefachpersonen während der Identifikation von Spritzenetiketten für häufig verordnete Medikamente zu untersuchen.
Interprofessionell und innovativ in Praxis und Forschung
Die interprofessionelle Forschungsgruppe des Universitätsspitals Zürich und der ETH Zürich verbindet klinische und wissenschaftliche Expertise. Die Gruppe setzt sich aus international und national gut vernetzten Expertinnen und Experten aus Medizin, Pflege und Technologie zusammen. Der Fokus richtet sich auf die alltagsnahe Generierung von Wissen zur Verbesserung der Patientensicherheit. Mittels innovativer methodischer Ansätze ist es möglich, spezifische Verhaltensmuster objektiv festzustellen, z. B. in der Interaktion zwischen dem Menschen und der Umgebung. Auf dieser Basis besteht das Ziel darin, generiertes Wissen in die Entwicklung von Lösungen für eine sichere und qualitativ hochwertige Patientenversorgung einfließen zu lassen.
Zu diesem Zweck erfolgte auf einer Intensivstation des Universitätsspitals Zürich zwischen August und Dezember 2020 eine simulierte prospektive Eye-Tracking-Studie mit Intensivpflegefachpersonen [18]. Hypothese war, dass TML die Fehlerrate reduziert und sich die visuelle Wahrnehmung während der Identifikation von Spritzenetiketten verbessert.
Nach Kalibrierung der Eye-Tracker und Gewöhnung an die Brille startete das Experiment. Die Teilnehmenden sollten gemäß schriftlicher ärztlicher Verordnung aus einer Auswahl die richtige Spritze identifizieren.
Hierzu wurden nach dem Zufallsprinzip zehn Spritzentableaus mit jeweils zehn einheitlich mit Wasser aufgezogenen 10-ml-Spritzen zur Auswahl vorgelegt. Jedes Spritzentableau beinhaltete ein „LASA“-Paar (Bilder 2, 3). Zum Schluss machten die Teilnehmenden anhand eines Fragebogens Angaben zu ihrer Person, zur Erfahrung mit TML und zum Experiment.
Insgesamt nahmen 30 Intensivpflegefachpersonen teil. Sie waren mehrheitlich weiblich, im Median 36 Jahre alt und wiesen eine mediane Berufserfahrung auf Intensivstationen von sechs Jahren auf. Etwas mehr als ein Drittel (36,7 %) kannte TML vor dem Experiment und knapp zwei Drittel (60 %) waren der Ansicht, dass TML keinen Unterschied bewirkt. Die Teilnehmenden beurteilten das Experiment als einfach. Die Eye-Tracking-Brille erlebten sie als wenig störend. Das Experiment und die verwendeten Wirkstoffe bewerteten sie als sehr realitätsnah.
Die Ergebnisse zeigen, dass TML die Fehlerrate bei der Auswahl von Spritzen signifikant reduziert. Die Fehlerrate betrug ohne TML 5,3 % (8/150), mit TML 0,7 % (1/150).
Die Eye-Tracking-Analyse ermöglichte somit, die Wirkungsweise von TML zu erklären. TML erhöht die visuelle Aufmerksamkeit und führt zu einem genaueren Leseverhalten (Tab. 1).
In der Analyse zeigten sich entsprechend häufigere Fixationen, längere Fixationsdauern und eine erhöhte Zahl von Revisits. Zudem verlängerte TML bei möglichen Alternativen die Dauer der Etikettenbetrachtung. Somit verbessert TML die Differenzierung falscher Etiketten und trägt so dazu bei, die richtige Spritze zu identifizieren.
Detailanalysen wiesen zudem darauf hin, dass diese Effekte stärker waren, wenn sich die TML-Sequenz nicht am Anfang, sondern in der Mitte des Wirkstoffnamens befand.
Fazit
Die Resultate der Studie unterstützen die DIVI-Empfehlung, TML auf Spritzenetiketten einzusetzen. TML erhöht im Arbeitsalltag die visuelle Wahrnehmung und kann die Fehlerrate bei der Identifikation von Wirkstoffnamen auf standardisierten Spritzenetiketten reduzieren.
In der Praxis können standardisierte Spritzenetiketten als ein Dreh- und Angelpunkt zur Verbesserung der Medikationssicherheit betrachtet werden. Sie können auch Entwicklungen in Richtung standardisierter Verordnungen (Wirkstoff Trägerlösung) anregen [19].
Für eine effektive und nachhaltige Integration von TML in den gesamten Medikationsprozess ist es zentral, dass die entsprechenden Normen ins Klinikinformationssystem integriert werden können. Im Gegensatz zu den heute oft verbreiteten Stand-Alone-Beschriftungslösungen ermöglicht dieser integrierte Ansatz,
- die Vorteile der TML-Methode bereits in früheren Stadien des Medikationsprozesses zu nutzen (z. B. bei der Herstellung oder bei der Verordnung),
- TML-Standards mit anderen Informationen für Spritzenetiketten zu kombinieren (z. B. Farbcodierung für Wirkstoffgruppen, Anwendungshinweise und Patientenidentität),
- wesentliche Grundlagen für einen geschlossenen („Closed Loop“-)Medikationsprozess zu schaffen. Dieser hat sich z. B. durch den Einsatz von Bedside-Scanning in der internationalen Literatur als wirksam erwiesen [20].
Mobile Eye Tracking bietet somit einen innovativen und machbaren Ansatz zur realitätsnahen Untersuchung von Designaspekten – mit dem Ziel, die Patientensicherheit zu verbessern.
Video zum Studienexperiment
Das Video gibt Einblick in die Studie des Universitätsspitals Zürich zur Untersuchung von TML auf Spritzenetiketten mittels Mobile Eye Tracking. Anhand zweier LASA-Beispiele zeigen die ausgewerteten Daten, dass ohne TML teilweise das falsche und mit TML jeweils das richtige Medikament gewählt wurde. Die Analyse des Blickverhaltens zeigt längere Verweildauern und mehr Revisits bei Zuhilfenahme von TML.
Unser Dank richtet sich an alle Studienteilnehmenden und an unsere Kolleginnen und Kollegen der interprofessionellen Forschungsgruppe des USZ und der ETH Zürich: Pedro David Wendel Garcia, Heidi Petry, Eric Strauch, Andreas Dietsche, Reto A. Schüpbach und Daniel A. Hofmänner.
[1] Institute for Safe Medication Practices (ISMP). Risk of Mix-Ups Between Ephedrine and Epinephrine. ISMP Canada Safety Bulletin 2007; 7 (2). Im Internet: www.ismp-canada.org/download/safetyBulletins/ISMPCSB2007–02Ephedrine.pdf
[2] Panagioti M, Khan K, Keers R et al. Prevalence, Severity, and Nature of Preventable Patient Harm Across Medical Care Settings: Systematic Review and Meta-Analysis. BMJ 2019; 366, l4185. doi:10.1136/bmj.l4185
[3] Elliott R, Camacho E, Jankovic D et al. Economic Analysis of the Prevalence and Clinical and Economic Burden of Medication Error in England. BMJ Quality & Safety 2021; 30 (2): 96–105. doi:10.1136/bmjqs-2019–010206
[4] Grissinger M. The Five Rights: A Destination Without a Map. Pharmacy and Therapeutics 2010; 35 (10): 542. Im Internet: www.ncbi.nlm.nih.gov/pmc/articles/PMC2957754/pdf/ptj35_10p542.pdf
[5] Rothschild J, Landrigan C, Cronin J et al. The Critical Care Safety Study: The Incidence and Nature of Adverse Events and Serious Medical Errors in Intensive Care. Critical Care Medicine 2005; 33 (8): 1694–1700 doi:10.1097/01.ccm.0000171609.91035.bd
[6] Orser B, Chen R, Yee D. Medication Errors in Anaesthetic Practice: A Survey of 687 Practitioners. Canadian Journal of Anesthesia 2001; 48 (2): 139–146. doi:10.1007/BF03019726
[7] Teplitski B. Hazards of Sound-Alike, Look-Alike Drug Names. California Medicine 1973; 119 (5): 62. Im Internet: www.ncbi.nlm.nih.gov/pmc/articles/PMC1455350/pdf/califmed00005–0094a.pdf
[8] Wickboldt N, Balzer F, Goncerut J et al. A Survey of Standardised Drug Syringe Label Use in European Anaesthesiology Departments. European Journal of Anaesthesiology 2012; 29 (9): 446–451. doi:10.1097/EJA.0b013e3283552243
[9] DeHenau C, Becker M, Bello N et al. Tallman Lettering as a Strategy for Differentiation in Look-Alike, Sound-Alike Drug Names: The Role of Familiarity in Differentiating Drug Doppelgangers. Applied Ergonomics 2016; 52: 77–84. doi:10.1016/j.apergo.2015.06.009
[10] Deutsche Interdiszplinäre Vereinigung für Intensiv- und Notfallmedizin (DIVI). Empfehlung zur Kennzeichnung von Spritzen in der Intensiv- und Notfallmedizin 2012 – Erste Überarbeitung des „DIVI-Standards“. Anästhesiologie & Intensivmedizin 2012; 53: 506–512. Im Internet: www.bda.de/docman/alle-dokumente-fuer-suchindex/oeffentlich/empfehlungen/632-empfehlung-zur-kennzeichnung-von-spritzen-in-der-intensiv-und-notfallmedizin.html
[11] da Rocha B, Moraes C, Okumura L et al. Interventions to Reduce Problems Related to the Readability and Comprehensibility of Drug Packages and Labels: A Systematic Review. Journal of Patient Safety 2021; 17 (8): e1494–e1506. doi:10.1097/PTS.0000000000000619
[12] Larmene-Beld K, Alting K, Taxis K. A Systematic Review on Strategies to Avoid Look-Alike Errors of Lables. European Journal of Clinical Pharmacology 2018; 74 (8): 985–993. doi:10.1007/s00228–018–2471-z
[13] Lambert B, Schroeder S, Galanter W. Does Tall Man Lettering Prevent Drug Name Confusion Errors? Incomplete and Conflicting Evidence Suggest Need for Definitive Study. BMJ Quality & Safety 2016; 25 (4): 213–217. doi:10.1136/bmjqs-2015–004562
[14] Zhong W, Feinstein J, Patel N et al. Tall Man Lettering and Potential Prescription Errors: A Time Series Analysis of 42 Children‘s Hospitals in the USA over 9 Years. BMJ Quality Safety 2016; 25 (4): 233–240. doi:10.1136/bmjqs-2015–004562
[15] Holmqvist K, Nyström M, Andersson R et al. (Eds.). Eye Tracking: A Comprehensive Guide to Methods and Mesures Oxford: Oxford University Press 2011
[16] Hofmänner DA, Lohmeyer Q, Bühler P et al. Use of Eye Tracking in Analyzing Distribution of Visual Attention Among Critical Care Nurses in Daily Professional Life: An Observational Study. Journal of Clinical Monitoring and Computing 2021; 35 (6): 1511–1518. doi:10.1007/s10877–020–00628–2
[17] Eye Tracking Kompetenzzentrum Schweiz. Was ist Eye Tracking? (2022). Im Internet: eyetracking.ch/wissen/was-ist-eye-tracking/
[18] Lohmeyer Q, Schiess C, Wendel Garcia PD et al. Effects of Tall Man Lettering on the Visual Behaviour of Critical Care Nurses while Identifying Syringe Drug Labels: A Randomised In Situ Simulation. BMJ Quality & Safety 2022; online ahead of print. doi:10.1136/bmjqs-2021–014438
[19] Schiess C, Bravo Reiter S, Meyer-Massetti C et al. Dopamin oder Dobutamin? Verwechslungen von Medikamenten vorbeugen durch spitalweite Sicherheitslösungen. Krankenpflege 2020; 113 (1): 38–39
[20] Shah K, Lo C, Babich M et al. Bare Code Medication Administration Technology: A Systematic Review of Impact on Patient Safety When Used with Computerized Prescriber order Entry and Automated Dispensing Devices. Canadian Journal of Hospital Pharmacy 2016; 69 (5): 394–402. doi:10.4212/cjhp.v69i5.1594