Eine aktuelle Studie aus Australien untersuchte nosokomiale Infektionen bei Intensivpatienten mit COVID-19-Infektion. Es wurde gezeigt, dass weniger Patienten pro Pflegekraft die Häufigkeit einer Blutstrominfektion und im Krankenhaus erworbener Pneumonien verringert.
Virusinfektionen der Atemwege können mit sekundären Bakterien- und Pilzinfektionen assoziiert sein. Sekundärinfektionen bei Patientinnen und Patienten (im Folgenden: Patienten) mit viraler Influenzapneumonie sind gut beschrieben, z. B. im Rahmen der H1N1-Pandemie 2009, und bekanntermaßen mit einer höheren Krankheitsschwere, Inanspruchnahme von Gesundheitsressourcen, Morbidität und Sterblichkeit verbunden. Diese Infektionen, am häufigsten mit Streptococcus pneumoniae und Staphylococcus aureus, traten als Sekundärinfektionen bei 23 % der Patienten mit Influenzasubtyp H1N1 auf.
Eine neuere monozentrische Studie zeigte, dass mechanisch beatmete COVID-19-Patienten doppelt so häufig eine beatmungsassoziierte Pneumonie (ventilator-associated pneumonia, VAP) erworben hatten wie Patienten ohne COVID-19; beide Gruppen wiesen vergleichbare pulmonale Mikrobiome auf.
Eine weitere monozentrische Studie berichtete, dass 67 % der COVID-19-Patienten Blutstrominfektionen (BSI) bzw. Sepsis/Bakteriämien entwickelten.
Eine große Kohortenstudie mit meist nicht kritisch kranken COVID-19-Patienten im Krankenhaus ergab, dass nosokomiale Infektionen hauptsächlich die Atemwege und den Blutstrom betrafen [1–3].
Schwere COVID-19-Infektion und Sekundärinfektionen
In einer aktuellen prospektiven australischen Studie wurden Daten zu allen COVID-19-Aufnahmen erhoben [4]. Die COVID-19-Infektion wurde mittels eines positiven Polymerasekettenreaktionstests (PCR) bestätigt. Zusätzlich musste die Entscheidung zur Intensivbehandlung aufgrund einer COVID-19-bezogenen Indikation vorliegen. Entscheidungen über die Aufnahme und Entlassung von Patienten mit einer bestätigten COVID-19-Infektion wurden von behandelnden Klinikerinnen und Klinikern, meist spezialisierten Intensivmedizinerinnen und -medizinern, auf der Grundlage lokaler Protokolle getroffen. Während des Studienzeitraums – Pandemiebeginn bis September 2020 – wurden 490 Patienten mit bestätigter COVID-19-Infektion von 55 australischen Intensivstationen eingeschlossen. Davon waren 36 % (176/490) weiblich und das Alter betrug im Median 61 Jahre.
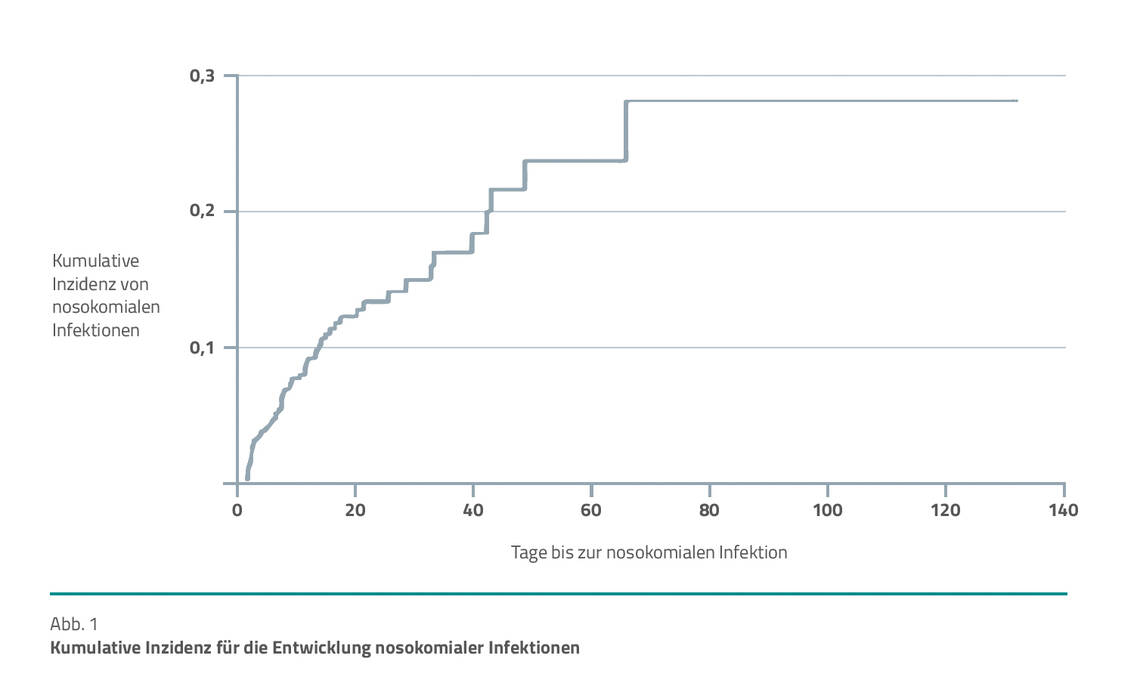
30 von 490 Patienten (6 %) entwickelten eine Bakteriämie/Sepsis bzw. Blutstrominfektion (BSI) und 36 (7 %) entwickelten eine Krankenhaus-assoziierte Pneumonie (hospital acquired pneumonia, HAP) während ihres Aufenthalts auf der Intensivstation. Es gab 6 Patienten (1 %), die sowohl BSI als auch HAP entwickelten, sodass 430 Patienten (88 %) keine nosokomiale Infektion entwickelten. Fieber am höchsten in den ersten 24 Stunden, Body-Mass-Index (BMI) und eine invasive Beatmungstherapie wurden als signifikante Risikofaktoren für die Entwicklung nosokomialer Infektionen bewertet. Die Krankenhaussterblichkeit für Patienten mit BSI und HAP betrug 27 % (8/30) und 23 % (8/35) im Vergleich zu 11 % (46/422) der Patienten ohne nosokomiale Infektion.
Die kumulative Inzidenz für die Entwicklung nosokomialer Infektionen ist in Abbildung 1 dargestellt.
Die Häufigkeit krankenhauserworbener Infektionen nahm im Verlauf der Zeit von Tag 0 bis etwa Tag 60 des Krankenhausaufenthalts linear zu. BSI und HAP waren signifikant auch mit längeren Aufenthaltsdauern auf der Intensivstation assoziiert. Die Häufigkeit der Sekundärinfektionen im Krankheitsverlauf wurde insgesamt als niedrig bewertet.
Diskussion
In der Literatur wurde vor der COVID-19-Pandemie berichtet, dass 5–7 % der Intensivpatienten während ihres Aufenthalts BSI bzw. eine Sepsis/Bakteriämie entwickeln, wobei bis zu 40 % der Patienten einen septischen Schock erleiden. Die nosokomiale Sepsis ist mit einer hohen Letalität verbunden; ebenfalls die im Krankenhaus bzw. auf der Intensivstation erworbene Pneumonie.
Eine italienische Kohortenstudie [1] ergab, dass 67 % der Patienten mit COVID-19-Infektion, die während der „ersten Pandemiewelle“ auf einer Intensivstation aufgenommen (Februar 2020 bis April 2020) worden sind, sekundär BSI entwickeln; am häufigsten durch grampositive Kokken verursacht. Der Anteil an mechanisch beatmeten Patienten war dabei hoch (93 %) – die Gesamtsterblichkeitsrate betrug 49 %.
Eine weitere italienische Studie [2] – auch aus der „ersten Pandemiewelle“ – berichtete von 40 % der Patienten, die ebenfalls eine BSI entwickelt hatten; auch hier überwog der Anteil von grampositiven Erregern. Die Sterblichkeit auf der Intensivstation wurde mit 26 % angegeben.
Es gibt bemerkenswerte Unterschiede zwischen der australischen Studie [4] und den italienischen Publikationen [2, 3]. Im Zusammenhang der Entwicklung der nosokomialen Sepsis bei COVID-19-Patienten berichten die italienischen Studien, dass das Verhältnis zwischen Pflegekraft und Patient nur 0,2 betraf, das bedeutet eine Pflegekraft für 5 Intensivpatienten. Das Pflegepersonal-Patienten-Verhältnis auf australischen Intensivstationen ist mit 1,0 für mechanisch beatmete Patienten strikt vorgeschrieben, entsprechend einer Pflegekraft pro Beatmungspatient; bei ausgewählten nicht beatmeten Patienten kann das Verhältnis auch 0,5 betragen. Über 90 % der australischen Kohorte hatte ein Verhältnis von Pflegefachkraft zu Patient von mindestens 1,0, wobei 8 % der Patienten ein Verhältnis von 0,5 und nur 1 % ein Verhältnis von weniger als 0,5 aufwies.
Die australische Studie demonstriert eindrücklich den Zusammenhang eines ausreichenden Pflegepersonalschlüssels mit dem Auftreten von nosokomialen Infektionen und dem Outcome bei Intensivpatienten. Nosokomiale Infektionen sind mit deutlich längeren Verweildauern auf der Intensivstation und im Krankenhaus und damit mit erhöhtem Ressourcenverbrauch verbunden. Zusätzlich wirken sich nosokomiale Infektionen nachteilig auf das Outcome der Patienten aus.
Die Australier zeigen im Vergleich zu den italienischen Studien, dass weniger Patienten pro Pflegekraft die Häufigkeit einer Blutstrominfektion und im Krankenhaus erworbener Pneumonien verringert. Auf vielen deutschen Intensivstationen gibt es aktuell keinen ausreichenden Pflegepersonal-Patienten-Schlüssel für die Betreuung kritisch kranker Patienten. Aktuelle Daten für Deutschland zeigen, dass ein Mangel an Pflegenden zu Bettensperrungen auf Intensivstationen führt. Das von der DIVI empfohlene Pflege-Patienten-Verhältnis von 0,5 wird in den Kliniken nur in etwa 50 % der Fälle im Frühdienst erreicht, regelhaft findet sich in Spät- und Nachtdienst eine 1:3-Pflegesituation oder schlechter [6]. Aus zahlreichen internationalen Studien zur Vermeidung von Komplikationen während einer Krankenhausbehandlung kann gefolgert werden: Je weniger Pflegende pro Patienten zur Verfügung stehen, desto mehr nosokomiale Infektionen mit zunehmender Gefahr von multiresistenten Erregern in Krankenhäusern – besonders in Risikobereichen wie der Intensivmedizin – sind zu erwarten [7].
[1] Bonazzetti C, Morena V, Giacomelli A et al. Unexpectedly High Frequency of Enterococcal Bloodstream Infections in Coronavirus Disease 2019 Patients Admitted to an Italian ICU: an Observational Study. Crit Care Med. 2020; E31–E40
[2] Giacobbe DR, Battaglini D, Ball L et al. Blood-stream infections in critically ill patients with COVID-19. Eur J Clin Invest 2020; 50: 1–8
[3] Bardi T et al. Nosocomial infections associated to COVID-19 in the intensive care unit: clinical characteristics and outcome. Eur J Clin Microbiol Infect Dis 2021
[4] Ramanan M, Burrell A, Pau E et al. Nosocomial infections amongst critically ill COVID-19 patients in Australia. J Clin Virol Plus. 2021 Dec; 1 (4):100054. doi: 10.1016/j.jcvp.2021.100054. Epub 2021 Nov 11
[5] America ATSIDS of, Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia, Am. J. Respir. Crit. Care Med. 171 (2005) 388–416
[6] Karagiannidis C, Kluge S, Riessen R. et al. Auswirkungen des Pflegepersonalmangels auf die intensivmedizinische Versorgungskapazität in Deutschland. Med Klin Intensivmed Notfmed 2019; 114: 327–333
[7] Panknin HT. Complications caused by personnel downsizing: the hospital survives. Deutsche Krankenpflegezeitschrift 2005; 58 (6): 347–350