Einzelzimmer auf Intensivstationen reduzieren nachweislich nosokomiale Infektionen und Erregerübertragungen. Eine Metaanalyse zeigt signifikante Vorteile gegenüber Mehrbettzimmern – dank besserer Hygiene, weniger Kontaktübertragungen und patientenbezogener Ausstattung.
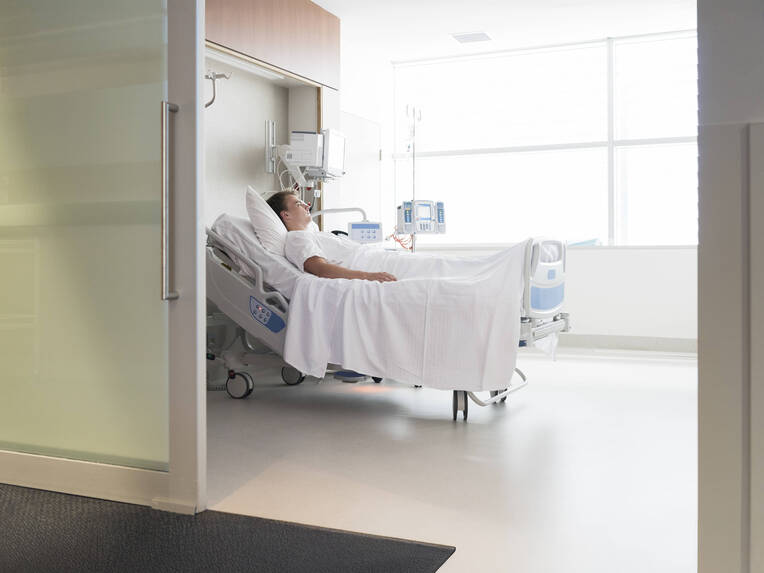
Patientenzimmer auf Intensivstationen waren in der Vergangenheit meist als Mehrbettzimmer oder als offene Bettenbuchten ausgelegt. Die Gründe für eine Mehrbettunterbringung der Patientinnen und Patienten waren vor allem praktischer Natur. Die in den Räumen diensttuenden Ärztinnen, Ärzte und Pflegefachpersonen hatten jederzeit einen Überblick über Allgemeinzustand, Kreislauf und Atmung der kritischen Patienten. Klinische Kontrollen und anlassbezogene Medikamentengaben erfolgten auf kurzem Weg. Medizinprodukte und Medikamente mussten nur an einer Stelle im Raum bevorratet werden. Dies vereinfachte die Lagerhaltung. Für die Pflege waren Pausen- und Ausfallvertretungen einfacher realisierbar.
Ein Nachteil der kurzen Distanz zwischen den Patientenbetten war jedoch das damit verbundene höhere Risiko einer Übertragung nosokomialer Erreger. Auch wenn heute noch Krankenhäuser ihre Intensivpatienten in Mehrbettzimmern unterbringen, so ist dank der inzwischen etablierten digitalen Überwachung von einem zentralen Stützpunkt aus eine sichere Versorgung von Intensivpatienten mittlerweile in Einzelzimmern möglich geworden.
Planungsempfehlungen für den Krankenhausbau sind jedoch mit evidenzbasierten Daten zu begründen. Eine Arbeitsgruppe von Ärzten aus mehreren Intensivabteilungen der Universitätsklinik von Sichuan in Chengdu, Westchina, hat daher die internationalen Studien, die sich mit der Infektionsprävention durch Einzelzimmer beschäftigen, in Form einer Übersicht und Metaanalyse zusammengestellt [1].
Methodik der Studie
Die Autorinnen und Autoren der Metaanalyse unternahmen eine Literaturrecherche in den wichtigsten Medizindatenbanken wie PubMed, Embase, Web of Science und der Cochrane Library sowie anderen vom Beginn der Publikationserfassung bis zum Oktober 2023. Suchstichworte waren unter anderem „Einzelzimmer“, „Intensivstation“, „Infektionskontrolle“, „Übertragung(en)“ und „nosokomial“. Die aufgefundenen Arbeiten wurden von zwei Autoren anhand der Kurzzusammenfassungen erstbewertet und geeignete Arbeiten im Volltext analysiert. In die weitere Auswertung kamen Originalarbeiten, die folgende Kriterien erfüllten:
- prospektive oder retrospektive klinische Studie auf einer Intensivstation,
- Einschluss erwachsener oder pädiatrischer Patienten,
- Vorher-nachher-Studie oder Observationsstudie,
- Endpunkt nosokomiale Erregerübertragung oder neuer Erwerb eines multiresistenten Krankenhauskeims und/oder
- Endpunkt neu erworbener nosokomialer Infektion einschließlich nosokomialer Bakteriämie/Sepsis,
- Ergebnisangabe der Infektionen oder Übertragungsereignisse als Rate (Episoden pro Anzahl Patienten) oder Inzidenzdichte (Episoden pro 1.000 Risikotage).
Ausgeschlossen waren Übersichtsarbeiten, Studien mit Zuweisung von Einzelzimmern als Teil eines Bündelprogramms zur Eindämmung nosokomialer Infektionen und Studien, in denen die Patienten wegen einer bereits zuvor eingetretenen Besiedlung oder einer bereits festgestellten nosokomialen Infektion in einem Einzelzimmer untergebracht waren.
Ergebnisse
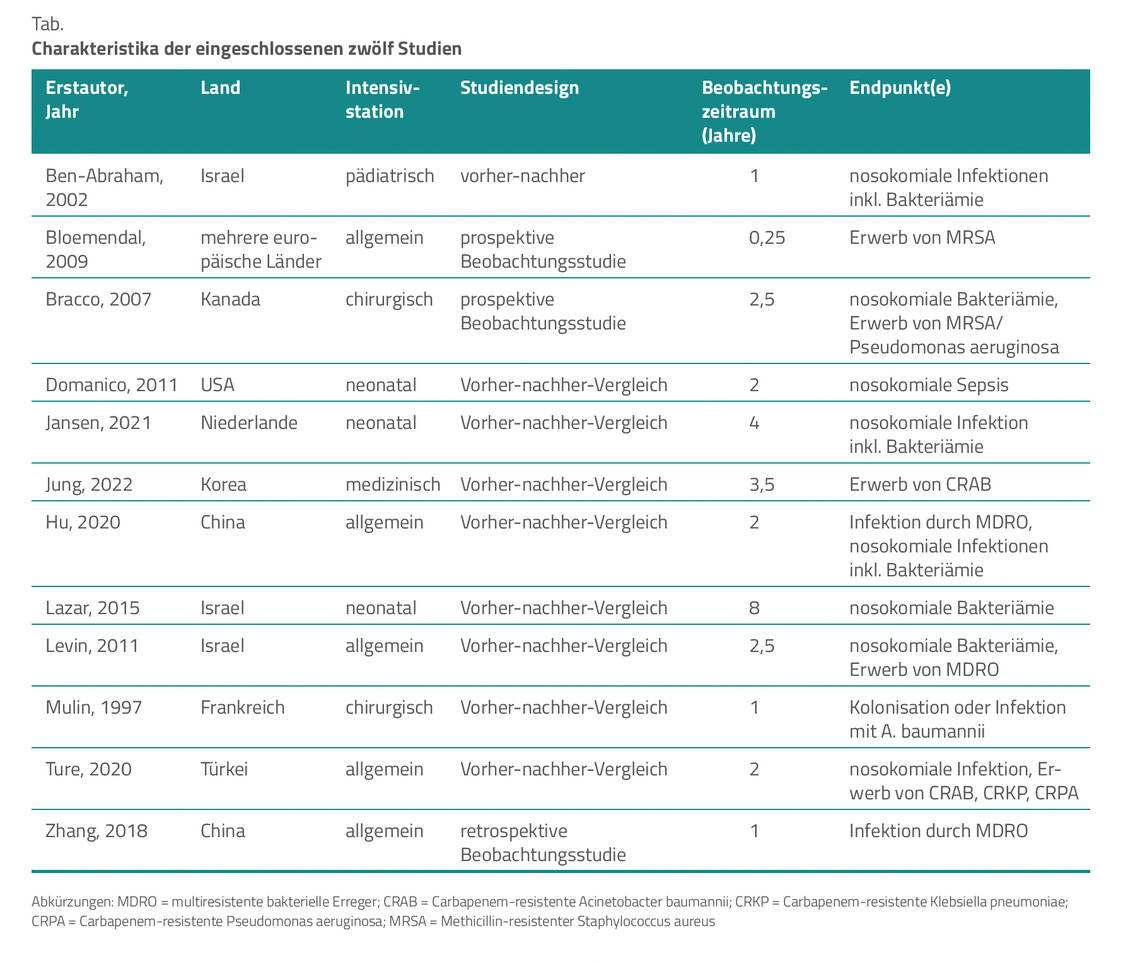
Nach Durchsicht der Kurzzusammenfassungen von 7.578 Publikationen wählten die chinesischen Autoren 25 für die Volltextanalyse aus, von denen zwölf den genannten Kriterien genügten. Das Publikationsjahr, das Herkunftsland der Studie, die Art der Intensivstation, der Studientyp und der jeweils gewählte Endpunkt sind der Tabelle zu entnehmen.
Bei den Vorher-nachher-Studien hatten die Intensivstationen bereits einen Umbau erfahren von Mehrbettzimmern auf Einzelzimmer oder die Station war in eine neue, mit Einzelzimmern angelegte Station umgezogen. In den Beobachtungsstudien (zwei prospektiv, eine retrospektiv) wurden die in Einzelzimmern untergebrachten Patienten mit denen in Mehrbettzimmern hinsichtlich der Endpunkte verglichen.
Aus zehn Studien mit 11.502 Patienten waren Ergebnisse für den Endpunkt nosokomiale Infektion oder Bakteriämie/Sepsis zu entnehmen. Zusammengefasst ergab sich aus diesen Studien eine hoch signifikante Reduktion nosokomialer Infektionen, wenn die Patienten in Einzelzimmern statt in Mehrbettzimmern untergebracht waren (Odds-Ratio [OR] 0,68; p <0,00001; die OR misst, wie stark unterschiedlich die Chancen auf ein bestimmtes Ereignis in zwei Gruppen sind). Die Inzidenzdichte (die Zahl der Infektionsepisoden pro 1.000 Patientenliegetage) gaben vier Studien mit 40.593 Patientenliegetagen an und sie war ebenfalls bei Einzelzimmerbehandlung signifikant reduziert (OR 0,64; p = 0,02).
Die nosokomiale Kolonisation mit den in der Tabelle angegebenen Erregern betraf in allen zwölf Studien insgesamt 12.719 Patienten. Auch deren Kolonisationsrate war bei Einzelzimmerbehandlung signifikant reduziert (OR 0,44; p <0,00001). Untersuchten die Autoren nur multiresistente Erreger, zu denen sie auch den Methicillin-resistenten Staphylococcus aureus (MRSA) rechneten, so war die Neukolonisationsrate in gleicher Größenordnung reduziert (sieben Studien; OR 0,41; p = 0,002). Schließlich betrachteten sechs Studien mit 8.282 Patienten die nosokomiale Bakteriämierate. Die Reduktion fiel hier mit einer OR von 0,73 etwas geringer aus, war jedoch immer noch signifikant (p = 0,002).
Die Autoren überprüften die Einheitlichkeit der verwendeten Definitionen für nosokomiale Infektionen und Erregertransmissionen mittels spezieller statistischer Tests. Dabei zeigte sich eine signifikante Heterogenität der ausgewerteten Studien. Ein weiterer statistischer Test deckte einen Publikationsbias auf. Dies bedeutet, dass zu vermuten ist, dass Negativergebnisse im Vergleich zu Positivergebnissen seltener oder nicht publiziert wurden (p = 0,012 und 0,009).
Implikationen für die Praxis
Trotz der genannten Einschränkungen halten die Autoren die Ergebnisse für plausibel. Mögliche Ursachen für den Effekt sehen sie in folgenden Faktoren:
- Einzelzimmer bieten dem Personal mehr Bewegungsfreiheit in der Umgebung des Patienten. Kontaktübertragungen von Erregern zwischen Patienten, medizinischem Personal, sonstigem Personal und Besuchern lassen sich somit leichter vermeiden.
- Die einzelpatientenbezogene Nutzung von Ausstattungsgegenständen (zum Beispiel Lagerschränke, Arbeitstresen, Waschbecken) verringert das Risiko einer Erregerstreuung über Utensilien, Flächen und den Feuchtbereich.
- Das Verlassen eines Einzelzimmers könnte für medizinisches Personal ein stärkerer Anreiz zur Händedesinfektion sein als die Zuwendung zu einem anderen Patienten im gleichen Zimmer.
Einzelzimmer sollten Standard sein
Die Entscheidung für Mehrbett- oder Einzel- zimmer auf Intensivstationen kann sich auf das Risiko der Übertragung von Infektionen und die damit verbundenen Kosten auswirken. Beide Modelle haben Vor- und Nachteile, die sowohl aus medizinischer als auch aus öko- nomischer Sicht zu berücksichtigen sind. Einzelzimmer bieten einen entscheidenden Vorteil bei der Infektionskontrolle. Die räumliche Trennung der Patienten reduziert das Risiko der direkten und indirekten Übertragung von Krankheitserregern deutlich. Dies ist insbesondere bei multiresistenten Erregern (MRE) und hochinfektiösen Erkrankungen von großer Bedeutung. Mehrbettzimmer hingegen erhöhen die Wahrscheinlichkeit von Kreuzkontamina- tionen, da Pflegepersonal und Ärzte ständig mit verschiedenen Patienten in Kontakt kommen. Der Bau von Einzelzimmern ist mit höheren Investitionskosten verbunden. Sie benötigen mehr Platz pro Patient, was zu höheren Baukosten führt. Darüber hinaus steigen die Betriebskosten, da mehr Personal für die Betreuung einzelner Patienten in getrennten Zimmern benötigt wird. Andererseits lassen sich mit der Reduktion von Krankenhaus-infektionen langfristig Kosten einsparen, da weniger zusätzliche medizinische Behandlungen, Medikamente und längere Krankenhausaufenthalte notwendig sind. Nosokomiale Infektionen verursachen erhebliche zusätzliche Kosten im Gesundheitswesen. Dazu gehören zusätzliche Diagnostik, längere Liegezeiten auf der Intensivstation und erhöhte Morbiditäts- und Mortalitätsraten, die wiederum Personal und Ressourcen belasten. Einzelzimmer können diese Kosten minimieren, indem sie die Infektionsraten und damit die Notwendigkeit teurer antimikrobieller Behandlungen oder sogar invasiver Maßnahmen reduzieren. Mehrbettzimmer mögen zwar kurzfristig kostengünstiger sein, langfristig jedoch können sie aufgrund höherer Infektionsraten und deren Folgen zu höheren Kosten führen. Einzelzimmer sind zwar in der Anschaffung teurer, bieten aber erhebliche Vorteile für die Infektionskontrolle und können somit zur Reduktion nosokomialer Infektionen und den damit verbundenen Behandlungskosten beitragen. Aus einer ganzheitlichen Perspektive ist die Investition in Einzelzimmer daher langfristig sinnvoll und sollte als Standard auf modernen Intensivstationen angestrebt werden.
[1] Zhang Z et al. Effect of single-patient room design on the incidence of nosocomial infection in the intensive care unit: a systematic review and meta-analysis. Frontiers in Medicine 2024. doi: 10.3389/fmed.2024.1421055