Der zweite Teil des Beitrags zu den ethischen Fallbesprechungen im Universitätsspital Basel nennt weitere Ergebnisse und beschäftigt sich mit dem Ermitteln des Patientenwillens und der Entscheidungsfindung im Team.
Der erste Teil dieses Beitrags beschrieb die ethische Fallbesprechung nach der Methode METAP und deren Implementierung auf der Intensivstation des Universitätsspitals Basel. Zur Evaluation bei Patientinnen und Patienten mit COVID-19 führten die Autorin und die Autoren eine retrospektive Untersuchung durch und präsentierten demografische Daten und übergeordnete Ergebnisse.
Der zweite Teil fokussiert nun die Verläufe und die Behandlung der COVID-19-Patienten, auch im Vergleich zu anderen Patienten auf der Intensivstation. Die Autorenschaft diskutiert die Vorteile der ethischen Fallbesprechungen für die Entscheidungsfindung im interprofessionellen Team und präsentiert Schlussfolgerungen für die klinische Praxis.
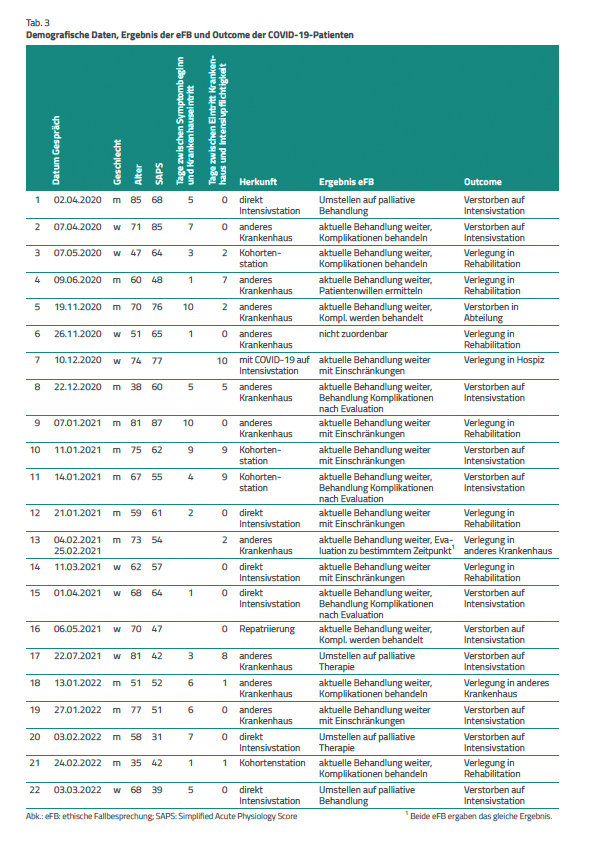
Patienten mit COVID-19 – Nebenerkrankungen, Therapie und Komplikationen. In Tabelle 3 sind das Datum der eFB, die demografischen Daten, das Ergebnis der eFB und das Outcome für jeden Patienten einzeln dargestellt. Von den insgesamt 22 COVID-19-Patienten trafen fünf direkt von zu Hause via Notfallstation auf der IS ein, ebenfalls fünf waren vorher zwischen einem und neun Tagen auf der Kohortenstation des Hauses behandelt worden. Zehn Patienten wurden von einem anderen Krankenhaus auf die IS zur weiteren Behandlung verlegt. Eine Patientin bedurfte aus einem anderen Grund als COVID-19 einer intensivmedizinischen Behandlung und eine andere Patientin wurde aus dem Ausland zurückverlegt. Im Median lagen fünf Tage (IQA 1.75–7 Tage) zwischen Symptombeginn und Krankenhauseintritt sowie ein halber Tag zwischen Krankenhaus- und IS-Eintritt (Median 0,5 Tage, IQA 0–5,5 Tage).
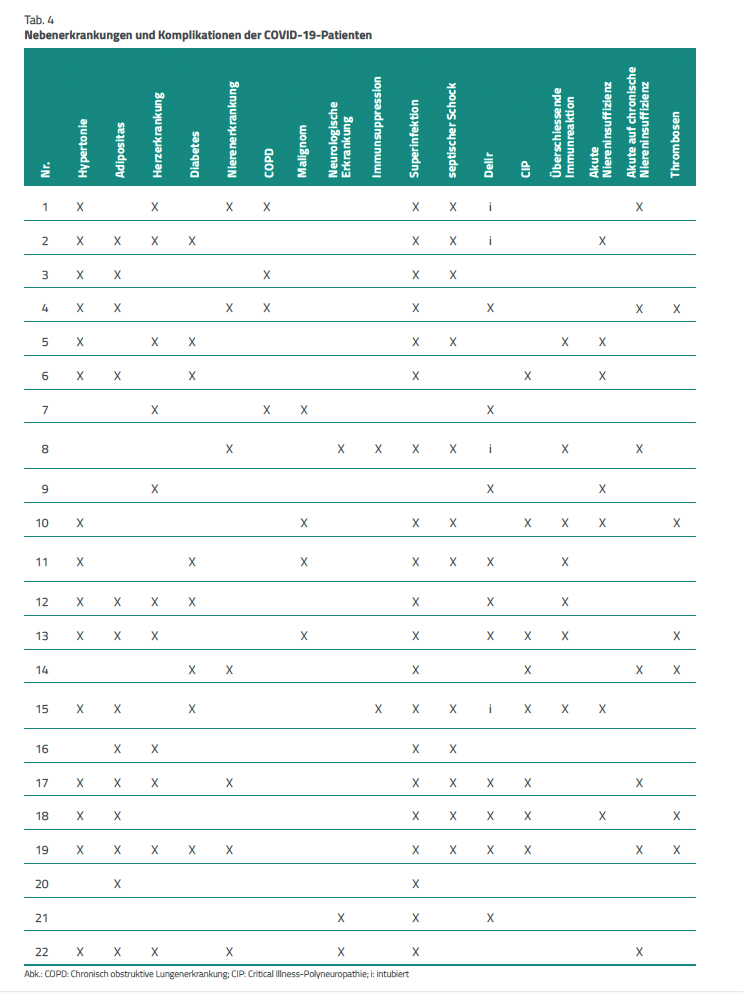
Alle COVID-19-Patienten hatten mindestens eine relevante Nebenerkrankung (Tab. 4). Drei Patienten (13,6 %) hatten nur eine Nebenerkrankung, vier Patienten (18,2 %) wiesen deren zwei und fünf Patienten (22,7 %) drei Nebenerkrankungen auf. Acht Patienten (36,4 %) litten an vier Nebenerkrankungen und zwei weitere (9,1 %) sogar an deren sechs. Am häufigsten waren eine arterielle Hypertonie (15 Patienten, 68,2 %), Adipositas (13 Patienten, 59,1 %) und eine Herzerkrankung (elf Patienten, 50 %) zu beobachten. Andere Nebenerkrankungen waren etwas seltener: Diabetes mellitus (acht Patienten, 36,4 %), eine Nierenerkrankung (sieben Patienten, 31,8 %, ein Malignom oder eine COPD (je vier Patienten, 18,2 %), eine neurologische Erkrankung (drei Patienten, 13,6 %) und eine Immunsuppression (zwei Patienten, 9,1 %).
Im Verlauf der intensivmedizinischen Behandlung traten verschiedene Komplikation auf (Tab. 4). Fast alle Patienten (90 %) entwickelten eine Superinfektion. Bei zwölf Patienten (54, 5 %) trat ein septischer Schock auf. Zehn Patienten (45,5 %) wiesen Symptome eines Delirs auf, wobei zu berücksichtigen ist, dass vier Patienten während der ganzen Behandlung intubiert und sediert waren. Acht Patienten litten an einer Critical Illness Polyneuropathie und jeweils sieben Patienten zeigten eine überschießende Immunreaktion oder eine akute chronische Niereninsuffizienz.
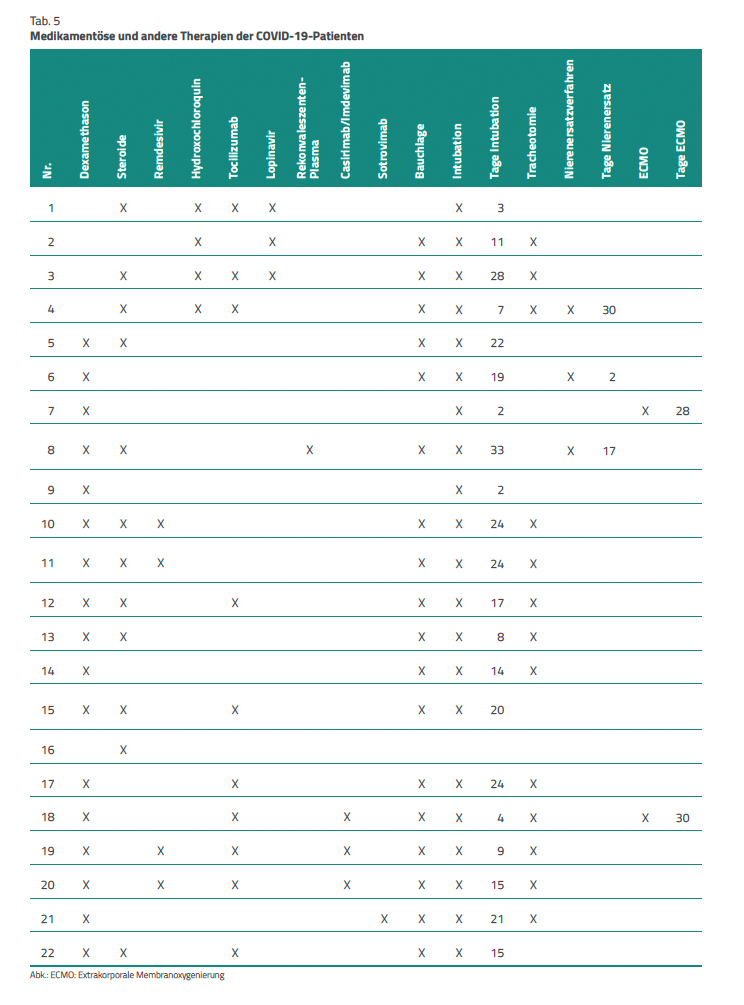
Behandlung der COVID-19-Patienten. Tabelle 5 zeigt die COVID-19-spezifische Therapie und die intensivmedizinischen Therapien. Bei der COVID-19-Therapie lässt sich die Änderung der verabreichten Medikamente verfolgen. Hydrochloroquin zum Beispiel erhielten Patienten nur zu Beginn, andere Medikamente erst in einem späteren Zeitpunkt. Alle bis auf einen Patienten erhielten Dexamethason und/oder ein anderes Steroid, meist in hoher Dosis.
Mit Ausnahme einer Patientin mussten alle intubiert und mechanisch beatmet werden. Der Median der Anzahl Tage mit Intubation beträgt 15 (IQA 7,5–23 Tage). 13 Patienten (59,1 %) wurden im Verlauf tracheotomiert. 17 Patienten (77,2 %) bedurften der Bauchlagerung. Drei Patienten (13,6 %) benötigten die Behandlung mit einem Nierenersatzverfahren und zwei Patienten (9,1 %) erhielten eine ECMO (extrakorporale Membran-Oxygenation) zur Unterstützung der Oxygenation.
Diskussion
Unzählige Studien zu COVID-19 haben sich seit Beginn der Pandemie mit unterschiedlichen Aspekten der Erkrankung beschäftigt. Früh war klar, dass schwere Verläufe vermehrt bei Patienten mit Begleiterkrankungen zu beobachten sind und dass der Charlson Comorbidity Index (CCI) – dient der ungefähren Beurteilung der Mortalität von Patienten – mit der Mortalität korreliert [1, 2, 3, 4]. Es zeigten sich geografische Unterschiede bezüglich des Outcomes [5, 6], sodass in diesem Beitrag für einen Vergleich der Baseler Patienten nur Arbeiten aus der Schweiz oder dem nahegelegenen Ausland herangezogen werden.
Vergleich IS-COVID-19-Patienten mit allen COVID-19-Patienten des USB. Eine Arbeit von Diebold et al. erlaubt eine Einordnung der besprochenen COVID-19-Patienten auf der IS mit denen im ganzen USB [7]. Zwischen dem 27. Februar 2020 und dem 21. Mai 2021 wurden im USB 930 Patienten in 934 Hospitalisationen mit einer nachgewiesenen COVID-19-Infektion behandelt. Der Altersmedian betrug 65 Jahre (IQA 53–76 Jahre) und 63 % waren Männer. Ähnlich wie bei unserem Patientenkollektiv lagen auch hier einige Nebenerkrankungen vor. Knapp die Hälfte der COVID-19-Patienten litt an einer arteriellen Hypertonie und ein Drittel an einer Herzerkrankung. 206 der 930 Patienten (22 %) mussten intensivmedizinisch behandelt werden. 58 (28,1 %) Intensivpatienten verstarben im Verlauf der Hospitalisation. Dagegen betrug die Mortalität der im Rahmen einer eFB besprochenen Patienten 59 %. Es wurden also die Patienten mit besonders schwerem Verlauf für die Besprechungen ausgewählt.
Weitere Studienvergleiche. Wie in unserer Patientengruppe zeigt die Geschlechtsverteilung in vielen anderen Untersuchungen eine deutliche Übervertretung der Männer, deren Ursache noch immer nicht sicher bekannt ist [8]. So zum Beispiel in einer schwedischen Kohortenstudie, in der fast drei Viertel der in der ersten Welle auf einer der 83 schwedischen IS behandelten Patienten Männer waren (1.722 von 2.354 Patienten, 73,2 %) [9]. Außerdem war die Mortalität der Männer höher. Schröder et al. beschreiben die Charakteristika und das Outcome von 70 beatmeten Patienten einer deutschen IS in der ersten Welle [10]. Sogar über 80 % dieser Patienten waren Männer. 64,3 % der Patienten litten an einer arteriellen Hypertonie und knapp ein Drittel (31,4 %) an einem Diabetes mellitus. Die Mortalität in diesem Kollektiv war mit 28,6 % deutlich niedriger als in unserem, was wiederum ein Indiz dafür ist, dass auf unserer IS schwer erkrankte Patienten besprochen wurden.
Die Resultate der eFB lassen sich nicht mit andere Untersuchungen vergleichen, weil es bisher keine Publikation mit dieser Fragestellung gab.
Dass Wichtigste zu eFB
- Ethische Fallbesprechungen im Behandlungsteam sind auf einer Intensivstation auch in Zeiten einer Pandemie regelmäßig möglich, falls diese bereits etabliert sind.
- Ein fixes Zeitfenster im Wochenplan, aktive Mitarbeitende, die die Vorbereitung und Durchführung verantworten und die Unterstützung durch die ärztliche und pflegerische Leitung sind wichtige Faktoren, die diese Regelmäßigkeit ermöglichen.
- Die Mortalität von COVID-19-Patienten, zu denen eine eFB erfolgt, ist hoch, obwohl das Ergebnis der Besprechung häufiger eine Fortführung der Therapie inklusive Behandlung potenzieller Komplikation ist.
- Dank der Fallbesprechungen lässt sich der Patientenwille sorgfältig prüfen und mit der Prognose der Erkrankung in Einklang bringen.
- Der Informationsaustausch zwischen den Berufsgruppen beugt Konflikten vor und entlastet die Beteiligten.
Behandlungsvorschlag und Patientenwille. Auf einer IS benötigen kritisch kranke Patienten ein hohes Maß an Betreuung und Unterstützung. Zu Beginn einer Behandlung lassen sich die Erfolgsaussichten oft nicht zuverlässig abschätzen, und der Wille des Patienten lässt sich selten direkt ermitteln. Behandlungsentscheidungen erfolgen in der Regel auf der Grundlage des mutmaßlichen Patientenwillens, meist gemeinsam mit den Angehörigen oder anderen Stellvertretern in mehr oder weniger großem Einvernehmen [11].
Die eFB nach METAP ist so strukturiert, dass innerhalb einer Stunde die medizinisch-pflegerische Sachlage überprüft und ein ethisch angemessener Behandlungsvorschlag erarbeitet werden kann. Mithilfe von Checklisten lassen sich im Vorfeld alle relevanten Informationen, die die Basis einer professionellen, verantwortungsvollen Behandlungsentscheidung bilden, zeitnah sammeln.
Der Patientenwille, der nur in seltenen Fällen direkt beim Patienten zu erfragen ist, ist durch Befragung der Angehörigen indirekt zu ermitteln. Während der Besprechung lässt sich der Patientenwille sorgfältig prüfen, zum Beispiel indem die Aussagen der verschiedenen Angehörigen verglichen werden und gefragt wird, ob die Angehörigen wirklich den Willen des Patienten vertreten. So ist zu erklären, warum in etwas mehr als zehn Prozent der eFB weiterer Klärungsbedarf bestand.
Gleichzeitig beurteilen die Beteiligten die Prognose des besprochenen Patienten. Diese Prognose war bei COVID-19-Patienten zu Beginn der Pandemie schwierig zu bestimmen, weil noch wenig über die Erkrankung bekannt war. Dies könnte der Grund dafür sein, dass bei den COVID-19-Patienten häufiger entschieden wurde, die Therapie weiterzuführen und potenzielle Komplikationen zu behandeln. Die weitere Ermittlung des Patientenwillens stand weniger im Fokus.
Zusammenarbeit der Berufsgruppen. Ein unterschiedlicher Wissensstand und nicht klar kommunizierte Gründe für medizinische Entscheidungen können Auslöser für Konflikte innerhalb des Behandlungsteams sein [12, 13]. Manchmal schätzen Pflegende und Ärzte die Prognose eines Patienten unterschiedlich ein [14]. Sogenannter „moral distress“ kann auftreten, wenn eine medizinische Fachkraft glaubt, in einer Situation die ethisch richtige Handlung zu kennen, diese aber aufgrund zwischenmenschlicher, institutioneller, behördlicher oder rechtlicher Zwänge nicht entsprechend ausführen kann [15]. Eine qualitative Studie aus den USA zeigte, dass verbesserte Teambildung, Aussprachen und ein Mentoring-System effektive Bewältigungsstrategien und konstruktive Verhaltensweisen für den Umgang mit moralischem Distress sind [16]. Auch eFB können helfen, die Qualität der interprofessionellen Beziehung zu stärken und die Mitarbeitenden zu entlasten [17]. Eine Umfrage unter Teilnehmenden von eFB hat ergeben, dass 55 % der Ärzte und 71 % der Pflegenden eine Reduktion der Belastung durch schwierige Fälle und alle Ärzte und 66 % der Pflegenden eine Verbesserung der Zusammenarbeit zwischen den Berufsgruppen wahrnahmen [18].
In unserem Krankenhaus besteht das Moderatorenteam fast ausschließlich aus hoch qualifizierten und erfahrenen Pflegenden mit geringer Fluktuation, die über die Jahre viel Erfahrung und Wissen gesammelt haben. Eine kompetente Moderation sorgt dafür, dass sich die Teilnehmenden aus unterschiedlichen Professionen und Disziplinen konstruktiv austauschen können.
eFB in Klinikalltag integrieren
Die eFB zu einem festen Zeitpunkt am gleichen Wochentag hat sich als sehr wichtig erwiesen. Dadurch erhalten die Gespräche einen festen Platz im Alltag und sind unter den Mitarbeitern der IS bekannt und akzeptiert. Die ärztliche und pflegerische Leitung unterstützten die eFB aktiv. All diese Punkte sind wichtig für eine erfolgreiche Integration einer Ethikstruktur in den Klinikalltag [19]. eFB im Behandlungsteam sind auch in einer Pandemiesituation vor Ort möglich, sofern sie bereits vorher regelmäßig erfolgt sind. Ethikberatung durch externe Berater ist unter Pandemiebedingungen nur erschwert zu leisten. Zwar entwickelten sich andere Beratungsformen, zum Beispiel per Videokonferenz. Diese haben aber Limitationen [20].
Diese Studie hat Einschränkungen. Da es sich um eine retrospektive Beobachtungsstudie ohne Kontrollgruppe in einer Einrichtung handelt, können die Ergebnisse nicht verallgemeinert werden. Es wurden keine qualitativen oder quantitativen Daten über die Erfahrungen und die Wahrnehmung der Teilnehmer der eFB erhoben. Sicher haben nicht alle Intensivstationen die Voraussetzungen und Möglichkeiten für regelmäßige eFB. Die Daten zeigen aber, dass es möglich ist, eFB als Teil der täglichen Routine auf einer stark frequentierten IS zu implementieren – auch in Zeiten einer Pandemie.
[1] Iaccarino G, Grassi G, Borghi C et al. Age and multimorbidity predict death among COVID-19 patients: Results of the SARS-RAS study of the Italian society of hypertension. Hypertension 2020; 76: 366–372
[2] Li Bassi G, Suen JY, White N et al. Assessment of 28-day in-hospital mortality in mechanically ventilated patients with coronavirus disease 2019: an international cohort study. Crit Care Explor 2021; 3: e0567
[3] Taylor EH, Marson EJ, Elhadi M et al. Factors associated with mortality in patients with COVID-19 admitted to intensive care: a systematic review and meta-analysis. Anaesthesia 2021; 76: 1224–1232
[4] Tuty Kuswardhani RA, Henrina J, Pranata R et al. Charlson comorbidity index and a composite of poor outcomes in COVID-19 patients: A systematic review and meta-analysis. Diabetes Metab Syndr 2020; 14: 2103–2109
[5] Armstrong RA, Kane AD, Kursumovic E et al. Mortality in patients admitted to intensive care with COVID-19: an updated systematic review and meta-analysis of observational studies. Anaesthesia 2021; 76: 537–548
[6] Mesotten D, Meijs DaM, Van Bussel BCT et al. Differences and similarities among coronavirus disease 2019 patients treated in seven ICUs in three countries within one region: an observational cohort study. Crit Care Med 2022
[7] Diebold M, Martinez AE, Adam KM et al. Temporal trends of COVID-19 related in-hospital mortality and demographics in Switzerland – a retrospective single centre cohort study. Swiss Med Wkly 2021; 151: w20572
[8] Peckham H, De Gruijter NM, Raine C et al. Male sex identified by global COVID-19 meta-analysis as a risk factor for death and ITU admission. Nat Commun 2020; 11: 6317
[9] Zettersten E, Engerström L, Bell et al. Long-term outcome after intensive care for COVID-19: differences between men and women – a nationwide cohort study. Crit Care 2021; 25: 86
[10] Schröder I, Scharf C, Zoller M et al. Charakteristika und Outcome von 70 beatmeten COVID-19-Patienten. Anaesthesist 2021; 70: 573–581
[11] Hauke D, Reiter-Theil S, Hoster E et al. The role of relatives in decisions concerning life-prolonging treatment in patients with end-stage malignant disorders: informants, advocates or surrogate decision-makers? Ann Oncol 2011; 22: 2667–2674
[12] Azoulay E, Pochard F, Kentish-Barnes N et al. Risk of post-traumatic stress symptoms in family members of intensive care unit patients. Am J Respir Crit Care Med 2005; 171: 987–994
[13] Breen CM, Abernethy AP, Abbott KH, Tulsky JA. Conflict associated with decisions to limit life-sustaining treatment in intensive care units. J Gen Intern Med 2001; 16: 283–289
[14] Frick S, Uehlinger DE, Zuercher-Zenklusen RM. Medical futility: predicting outcome of intensive care unit patients by nurses and doctors – a prospective comparative study. Crit Care Med 2003; 31: 456–461
[15] Hamric AB, Blackhall LJ. Nurse-physician perspectives on the care of dying patients in intensive care units: collaboration, moral distress, and ethical climate. Crit Care Med 2007; 35: 422–429
[16] Bruce CR, Miller SM, Zimmerman JL. A qualitative study exploring moral distress in the ICU team: the importance of unit functionality and intrateam dynamics. Crit Care Med 2015; 43: 823–831
[17] Tanner S, Albisser Schleger H, Meyer-Zehnder B et al. Klinische Alltagsethik – Unterstützung im Umgang mit moralischem Disstress? Evaluation eines ethischen Entscheidungsfindungsmodells für interprofessionelle klinische Teams. Med Klin Intensivmed Notfmed 2014; 109: 354–363
[18] Meyer-Zehnder B, Barandun Schafer U, Albisser Schleger H et al. Ethische Fallbesprechungen auf der Intensivstation: Vom Versuch zur Routine. Anaesthesist 2014; 63: 477–487
[19] Meyer-Zehnder B, Albisser Schleger H, Tanner S et al. How to introduce medical ethics at the bedside – Factors influencing the implementation of an ethical decision-making model. BMC Med Ethics 2017; 18: 16
[20] Frewer A. Klinische Ethikberatung in der Covid-19-Pandemie. Praktische Herausforderungen für Sicherheit und Qualität. In: Reis A, Schmidhuber M, Frewer A (Hrsg.). Pandemien und Ethik. Berlin, Heidelberg: Springer; 2021: 329–350