Das Universitätsspital Basel hat auf der Intensivstation eine Methode der ethischen Fallbesprechung eingeführt, um interdisziplinär aus medizinisch-pflegerischer wie auch ethischer Sicht Patienten situations- und fallbezogen zu beurteilen. Die Autoren berichten in einem zweiteiligen Artikel von den Vorteilen und ihren Erfahrungen aus 74 dieser Fallbesprechungen in der Zeit der Coronapandemie. Teil 1 beschreibt die Methodik und stellt erste Ergebnisse vor.
Neben medizinischen und pflegerischen Fragen stellen sich bei Patienten mit einer COVID-19-Erkrankung Fragen mit einer ethischen Komponente [1]: Wie kann mit unsicherer Prognose bei langem Krankheitsverlauf umgegangen werden? Wann ist eine Behandlung nicht mehr sinnvoll oder stimmt nicht mit dem Patientenwillen überein? Vertreten Angehörige explizit den Patientenwillen und nicht primär ihren eigenen?
Solche und andere Fragen lassen sich im Rahmen einer ethischen Fallbesprechung (eFB) behandeln, in der das verantwortliche Team sowohl aus medizinisch-pflegerischer als auch aus ethischer Sicht eine Patientensituation beleuchtet. Diese Fallbesprechungen vor Ort können auch unter Pandemiebedingungen und unter Zeitdruck erfolgen, was bei externer klinischer Ethikberatung durch ein Ethikkomitee ebenfalls möglich, aber schwieriger zu realisieren ist [2].
Hintergrund und Fragestellung
Diese Arbeit beschreibt eine spezifische Form der eFB nach der Methode METAP [3]. METAP ist ein ethisches Entscheidungsfindungsmodell, speziell für die Anwendung im klinischen Alltag. Der Name leitet sich aus den Worten Modular, Ethik, Therapie, Allokation und Prozess ab. Kernelemente sind die Förderung des interprofessionellen Austauschs mit offener Kommunikation und die Vereinbarkeit mit klinischen Routinen (zum Beispiel die Definition klarer Verantwortlichkeiten und eines Prozesses für die schnelle Entscheidungsfindung). METAP befähigt die klinischen Anwender, jederzeit selbstständig einen fundierten ethischen Entscheidungsfindungsprozess anstoßen zu können.
Auf der interdisziplinären Intensivstation (IS) des Universitätsspitals Basel (USB) erfolgen seit zwölf Jahren regelmäßig – beinahe jede Woche – eFB innerhalb des Behandlungsteams [4, 5]. Dieser Fachbeitrag zeigt auf, wie sich eFB implementieren und regelmäßig auch unter Pandemiebedingungen planen und strukturieren lassen.
Der Beitrag beschäftigt sich ferner mit weiteren Fragen: Unterscheiden sich die Ergebnisse der eFB bei COVID-19-Patienten von denen an Patienten ohne COVID-19? Unterscheidet sich das Outcome besprochener Patienten mit und ohne COVID-19? Welche Faktoren und Bedingungen ermöglichen eine regelmäßige eFB?
Studiendesign und Untersuchungsmethoden
Es handelt sich um eine retrospektive Untersuchung auf der interdisziplinären Intensivstation des USB (42 Betten, rund 3.800 Patienten pro Jahr). Eingeschlossen sind alle eFB, die zwischen dem 2. April 2020 – erste eFB, die einen COVID-19-Patienten betraf – und dem 3. März 2022 erfolgten, der vorläufig letzten Besprechung eines Patienten mit COVID-19.
Medizinethisches Modell METAP. Das Modell METAP wurde am USB im Rahmen eines SNF-Projekts (Schweizerische Nationalfonds, Nr. 3200B0–113724/1 und Nr. 3200B0–113724) entwickelt [3, 6] und wie eine medizinische Leitlinie einem wissenschaftlichen und einem klinischen Gremium zur systematischen Bewertung und Modifizierung vorgelegt [7].
Ziel von METAP ist, die medizinische Ethik in den Alltag einzubauen und für alle Mitarbeitenden zugänglich zu machen, ohne dass in jedem Fall eine professionelle Ethikberatung nötig wird. In einem Handbuch sind ethische Kriterien und andere Grundlagen beschrieben, die in schwierigen Fällen zu beachten sind. Eine Kurzversion – ein Faltflyer mit dem Namen Leporello – fasst das Kernwissen in praktischer Form zusammen.
Die Bearbeitung eines ethischen Problems erfolgt innerhalb eines vierstufigen Eskalationsmodells:
- Auf Stufe 1 konsultiert ein Mitarbeiter die Kurzversion und verschafft sich einen Überblick über die Situation.
- Auf Stufe 2 bespricht diese Person das Problem mit einem Kollegen aus dem Team.
- Bei komplexeren Problemen sieht Stufe 3 eine eFB im Behandlungsteam nach einem expliziten Verfahren vor.
- Auf Stufe 4 nimmt das Team eine externe klinische Ethikberatung in Anspruch – sofern verfügbar [8, 9].
Ethische Fallbesprechung – METAP-Stufe 3. Der Ablauf der eFB ist so gestaltet, dass in nützlicher Zeit ein Ergebnis zu erreichen ist. Verschiedene Hilfsmittel erleichtern die Vorbereitung und Gestaltung, zum Beispiel die Checkliste zur vorgängigen Informationssammlung und die sogenannte Problemmatrix, in die während der Vorbereitung die vorhandenen Informationen einzutragen sind (viele dieser Hilfsmittel stehen auf der Projektwebsite www.klinischeethik-metap.ch zum Download bereit). Die eFB gliedert sich in drei Phasen:
- Phase 1: Zu Beginn fassen der Moderator oder eine Person aus dem Team die wichtigsten Informationen zu Diagnose, Behandlung und Pflege kurz zusammen. Die anderen ergänzen bei Bedarf noch nicht bekannte Aspekte.
- Phase 2: Anschließend diskutieren die Teilnehmenden verschiedene Behandlungsmöglichkeiten unter Berücksichtigung medizinethischer Grundsätze. Mögliche zu erörternde Fragen können sein: Welche Option entspricht den Wünschen, dem Willen des Patienten am besten? Können die Ziele des Patienten erreicht werden?
- Phase 3: Daran schließt sich die Planung des Behandlungsprozesses an. Das Ergebnis wird in einem Protokoll für die Patientenakte kurz zusammengefasst.
An der eFB nimmt das Behandlungsteam teil, das mindestens aus der betreuenden Pflegefachperson und dem diensthabenden Assistenz- und Oberarzt sowie jeweils ein bis zwei weitere Ärztinnen und Pflegenden besteht. In jedem Fall werden alle behandelnden Fachspezialisten eingeladen, ebenso der zuständige Seelsorger. Patienten oder deren Angehörige nehmen in der Regel nicht an der eFB teil. Die Angehörigen werden aber immer über die Bedeutung der Besprechung – zur Prüfung und Planung der Therapie – und deren Ergebnis informiert.
Die Besprechung leitet eine geschulte Moderatorin oder ein geschulter Moderator. Die wichtigste Aufgabe der moderierenden Person ist die Unterstützung einer offenen Gesprächsführung, in der alle Beiträge und Fragen gehört werden und kein vorschneller Konsens gesucht wird. Sie ist auch für die Einhaltung des Zeitrahmens verantwortlich und organisiert die Dokumentation der eFB.
Implementierung in den klinischen Alltag. Im Wochenplan der IS ist eine Stunde für eine eFB fest reserviert. Daneben ist jederzeit eine außerplanmäßige Besprechung möglich. Die wöchentliche eFB soll Besprechungen einen festen Platz im Klinikalltag geben und möglichst vielen Mitarbeitenden die Teilnahme an einer oder mehreren eFB pro Jahr ermöglichen.
Seit der Einführung der eFB haben meist sehr erfahrene Pflegende und Pflegeexperten, gelegentlich auch eine Oberärztin oder der Chefarzt, die Rolle des Moderators übernommen. Sie sind in der Regel nicht direkt an der Versorgung des besprochenen Patienten beteiligt. Halbjährlich wird geplant, wer in welcher Woche für die Vorbereitung und Durchführung der eFB verantwortlich ist.
Am Vortag legt der diensthabende Kaderarzt zusammen mit dem Moderator fest, welcher Patient zu besprechen ist. Die Teammitglieder sollen sich zudem ermutigt fühlen, bei Bedarf eine eFB anzuregen. Die Indikation für eine eFB ist in erster Linie eine ethische Fragestellung – identifiziert seitens eines Mitarbeitenden, der Kaderpersonen oder des Moderators. Ist kein eigentlicher Konflikt identifiziert, besprechen die Teilnehmenden jene Patienten, bei denen ein längerer Verlauf mit Komplikationen aufgetreten oder zu erwarten ist. Dies ermöglicht es allen Teammitgliedern, ihre Bedenken bezüglich der aktuellen Behandlung und der Situation des Patienten zu äußern. Sowohl die ärztliche als auch die pflegerische Leitung unterstützen die eFB aktiv, zum Beispiel mit der Bereitstellung notwendiger zeitlicher und personeller Ressourcen.
Die Ethikberatung (Stufe 4 des METAP-Modells) übernimmt im USB die Abteilung für Klinische Ethik. Sie organisiert auch ethikbezogene Fortbildungsprogramme und ist für die Entwicklung ethischer Richtlinien innerhalb des Krankenhauses zuständig.
Behandlungskonzept für COVID-19-Patienten. Das allgemeine Behandlungskonzept auf der IS hat sich im Verlauf der COVID-19-Pandemie entwickelt und berücksichtigte die jeweils aktuell anerkannten Leitlinien. Alle COVID-19-Patienten wurden in abgetrennten Einheiten der IS kohortiert.
Während des gesamten Erhebungszeitraums arbeitete ein sogenanntes Bauchlageteam – bestehend aus einer Pflegeexpertin, einer Physiotherapeutin, einer OP-Lagerungspflegenden sowie einem Oberarzt der IS [10] – und verantwortete gemeinsam mit den zuständigen Pflegenden alle Positionswechsel in Bauch- und Rückenlage.
Medizinisch basierte die Intensivbehandlung auf der üblichen supportiven Intensivbehandlung, der antiviralen Behandlung, der antientzündlichen Therapie, der speziellen Beatmungstherapie und der Therapie aller Komplikationen inklusive zusätzlicher bakterieller oder fungaler Infektionen. Die antiviralen Therapien haben sich im Laufe der Pandemie nach Maßgabe der Entwicklung neuer Medikamente verändert bis hin zum Einsatz monoklonaler Antikörper.
Die überschießende Entzündungsreaktion wurde schon sehr früh mit Tocilizumab zusätzlich zu Steroiden behandelt. Nichtinvasive Beatmungsstrategien inklusive High-Flow-Sauerstofftherapie kamen, ebenso wie die Bauchlage bei beatmeten Patienten, von Beginn der Pandemie standardmäßig bei der Behandlung eines Lungenversagens zum Einsatz. Extrakorporelle Oxygenierungsverfahren wurden erst erwogen, wenn die konventionellen Methoden an ihre Grenzen stießen.
Datensammlung und Auswertung. Aus den elektronischen Patientenakten wurden für alle im Untersuchungszeitraum besprochenen Patienten folgende Parameter erhoben: Alter und Geschlecht, Schweregrad der Erkrankung unter Verwendung des SAPS-II-Scores [11] – Maßzahl für den physiologischen Zustand eines Patienten –, das Vorliegen eines Malignoms und das Outcome.
Für die Patienten mit einer COVID-19-Erkrankung galt es, aus dem Austrittsbericht zusätzliche Daten zu bestimmen:
- Tage zwischen Symptombeginn und Eintritt ins Krankenhaus,
- Tage zwischen Eintritt Krankenhaus und Intensivpflichtigkeit,
- Herkunft vor Intensivpflichtigkeit,
- Tage auf der Intensivpflegestation,
- relevante Nebendiagnosen (Adipositas, Hypertonie, Diabetes, Herzerkrankung, COPD, Nierenerkrankung, Immunsuppression, neurologische Erkrankung),
- medikamentöse Behandlung der COVID-19-Erkrankung,
- intensivmedizinische Behandlungen (mechanische Beatmung mit Intubation, Tracheotomie, Bauchlage, Nierenersatztherapie, extrakorporale Membranoxygenation) und
- das Auftreten von Komplikationen (Superinfektion, Thrombosen, überschießende Immunreaktion, Delir, septischer Schock, akute Niereninsuffizienz, akute auf chronische Niereninsuffizienz, Critical Illness Polyneuropathie).
Die Protokolle aller eFB wurden ausgedruckt und deren Ergebnisse gesichtet. Der Einteilung der Resultate der eFB diente ein bereits früher definiertes Kategoriensystem [5]. Dieses umfasst folgende Kategorien:
- Aktuelle Behandlung weiter, alle möglicherweise auftretenden Komplikationen behandeln
- Aktuelle Behandlung weiter, Patientenwille verifizieren
- Aktuelle Behandlung weiter, Komplikationen erst nach Evaluation durch den fachlichen Hintergrunddienst behandeln
- Aktuelle Behandlung weiter, Evaluation zu bestimmtem Zeitpunkt
- Aktuelle Behandlung weiter, nicht alle möglicherweise auftretenden Komplikationen behandeln (zum Beispiel Reanimation nein)
- Wechsel zu palliativer Behandlung
- Protokoll lässt sich nicht zuordnen
Die Autorin dieses Beitrags ordnete alle Protokolle einer der sieben Kategorien zu. Die Co-Autoren prüften unabhängig davon jeweils die Hälfte der Protokolle. Bei Uneinigkeiten diskutierten alle und einigten sich auf eine gemeinsame Kategorie.
Der deskriptiven statistischen Auswertung diente die Software IBM SPSS Statistics 26. Kontinuierliche Variablen sind als Median und Interquartalsabstand (IQA) angegeben, kategoriale als Zahl und Prozent.
Die Ethikkommission Nordwest- und Zentralschweiz hat der Studie zugestimmt (2022–01309).
Ergebnisse der eFB-Auswertung
Zwischen dem 2. April 2020 und 3. März 2022 kam es zu 74 eFB mit 71 Patienten – 22 Patienten mit COVID-19-Erkrankung, Gruppe A, und 49 ohne, Gruppe B. Die eFB bei COVID-19-Patienten verteilen sich grob auf drei Zeiträume oder Wellen: April bis Juni 2020 (4 eFB), November 2020 bis März 2021 (11 eFB) und Januar 2022 (5 eFB). Zwischen zweiter und dritter Welle erfolgten noch drei einzelne eFB.
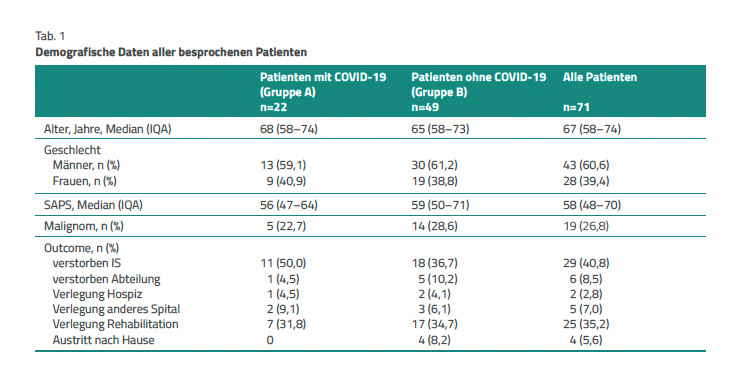
Outcome. Die demografischen Daten und das Outcome aller Patienten sind in Tabelle 1 zusammengestellt. Das mediane Alter war in Gruppe A mit 68 Jahren (IQA 58–74 Jahre) etwas höher als in Gruppe B (64 Jahre, IQA 58–73 Jahre). In beiden Gruppen lag der Anteil der Männer mit etwa 60 % (59,1 % und 61,2 %) deutlich über demjenigen der Frauen (40,9 % und 38,8 %). Der mediane SAPS betrug in Gruppe A 56 (IQA 47–64 Jahre) und in Gruppe B 59 (IQA 50–71 Jahre).
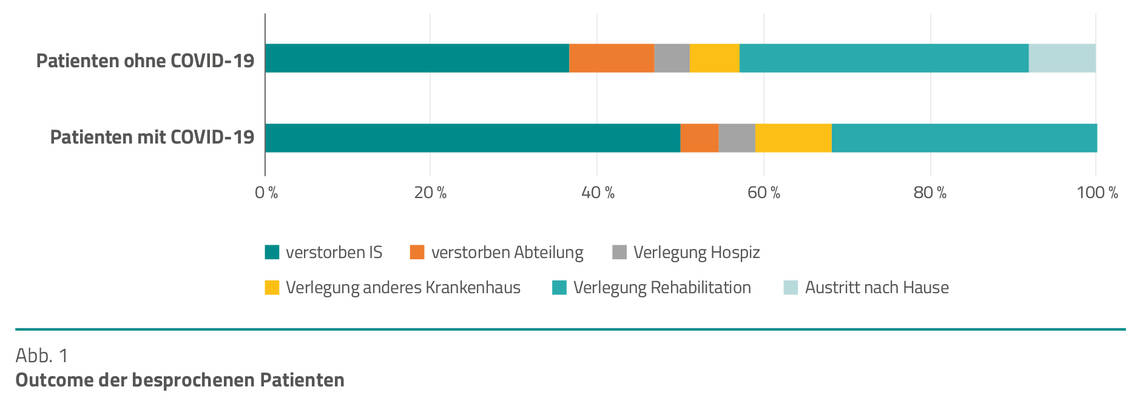
Mehr als ein Viertel der Patienten ohne COVID-19 wies ein Malignom auf (28,6 %). Das Outcome der beiden Gruppen unterscheidet sich leicht. Die Gesamtmortalität unter Einbezug der Patienten, die in ein Hospiz verlegt wurden, ist in der Gruppe A mit 59 % höher (50 % auf der IS, je 4,5 % auf der Abteilung und Verlegung Hospiz) gegenüber 51 % bei der Gruppe B (36,7 % auf der IS, 10,2 % auf der Abteilung und 4,1 % Verlegung Hospiz, [Abb. 1]). Ein ähnlicher Anteil der Patienten beider Gruppen (9,1 % zu 6,1 %) wurde in ein anderes Krankenhaus verlegt und etwas mehr Patienten der Gruppe B (34,7 %) konnten in eine Rehabilitation austreten.
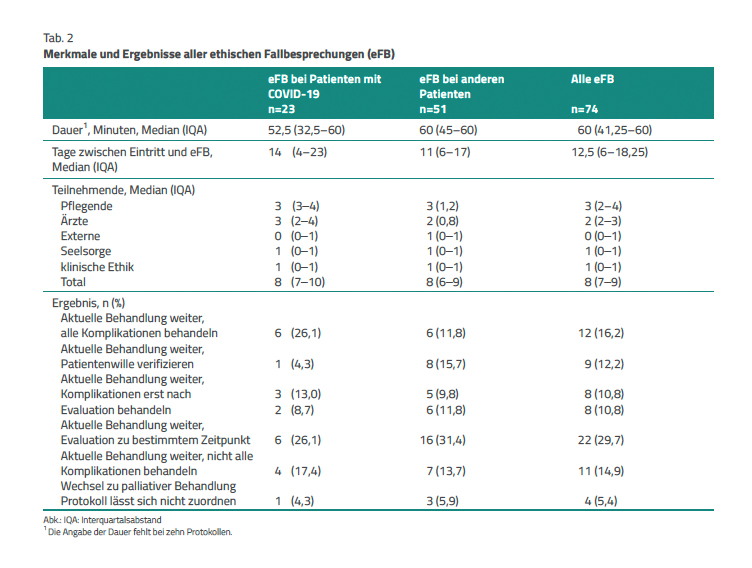
Merkmale. Von den insgesamt 74 eFB beschäftigten sich 23 mit COVID-19-Patienten (Verlaufsgespräch bei einem Patienten) und 51 mit Patienten, die eine andere Erkrankung aufwiesen (Verlaufsgespräch bei zwei Patienten). Deren Merkmale und Ergebnisse sind in Tabelle 2 dargestellt.
Die Dauer der eFB war bei COVID-19-Patienten etwas kürzer als bei den anderen Patienten (Median 52,5 zu 60 Minuten) und sie erfolgten etwas später nach Eintritt auf die IS (Median 14 zu 11 Tage). Die Gesamtteilnehmerzahl ist bei allen eFB ähnlich und beträgt etwa acht Personen. Fast immer ist ein Seelsorger und/oder ein Mitglied des Ethikbeirats anwesend.
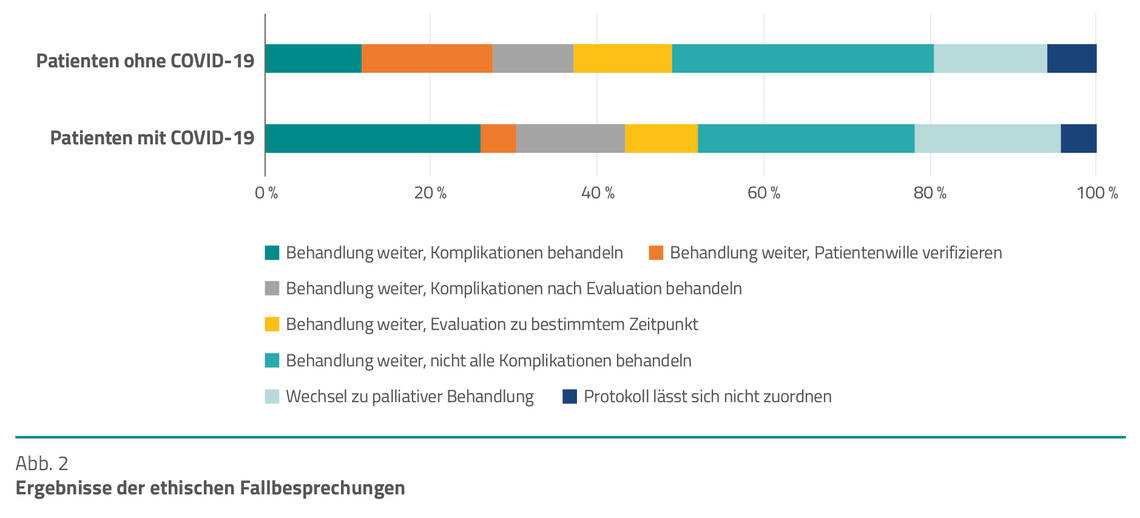
Die beiden „Extremvarianten“ der Ergebnisse der eFB waren bei COVID-19-Patienten anteilsmäßig häufiger als bei den anderen Patienten (Abb. 2).
Bei mehr als einem Viertel (26,1 %) der COVID-19-Patienten wurde entschieden, die aktuelle Therapie weiterzuführen und allfällige Komplikationen zu behandeln, während dieses Ergebnis nur bei 11,8 % der anderen Patienten resultierte. Eine Umstellung auf eine palliative Behandlung auf der anderen Seite wurde bei 17,4 % der COVID-19-Patienten als angemessen erachtet, wohingegen dies nur bei 13,7 % der anderen Patienten der Fall war. In beiden Gruppen wurde bei knapp einem Drittel der Patienten eine Therapieeinschränkung beschlossen (26,1 % und 31,4 %). Bei 15,7 % der Patienten ohne COVID-19 zeigte sich, dass noch mehr über den Patientenwillen in Erfahrung zu bringen ist.
Teil 2 dieses Beitrags beschäftigt sich mit dem Ermitteln des Patientenwillens und der Entscheidungsfindung im Team.
[1] Robert R, Kentish-Barnes N, Boyer A et al. Ethical dilemmas due to the Covid-19 pandemic. Ann Intensive Care 2020; 10: 84
[2] Frewer A. Klinische Ethikberatung in der Covid-19-Pandemie. Praktische Herausforderungen für Sicherheit und Qualität. In: Reis A, Schmidhuber M, Frewer A (Hrsg.). Pandemien und Ethik. Berlin, Heidelberg: Springer; 2021: 329–350
[3] Albisser Schleger H, Mertz M, Meyer-Zehnder B, Reiter-Theil S. Klinische Ethik – METAP. Leitlinie für Entscheidungen am Krankenbett. Berlin, Heidelberg: Springer; 2019
[4] Meyer-Zehnder B, Barandun Schafer U, Albisser Schleger H et al. Ethische Fallbesprechungen auf der Intensivstation: Vom Versuch zur Routine. Anaesthesist 2014; 63: 477–487
[5] Meyer-Zehnder B, Barandun Schafer U, Wesch C et al. Weekly internal ethical case discussions in an ICU – Rresults based on 9 years of experience with a highly structured approach. Crit Care Explor 2021; 3: e0352
[6] Albisser Schleger H, Meyer-Zehnder B, Tanner S et al. Ethik in der klinischen Alltagsroutine – METAP, ein Modell zur ethischen Entscheidungsfindung in interprofessionellen Teams. Bioethica Forum 2014; 7: 27–36
[7] Reiter-Theil S, Mertz M, Albisser Schleger H et al. Klinische Ethik als Partnerschaft – oder wie eine ethische Leitlinie für den patientengerechten Einsatz von Ressourcen entwickelt und implementiert werden kann. Ethik Med 2011; 23: 93–105
[8] Reiter-Theil S. Ethics consultation on demand: concepts, practical experiences and a case study. J Med Ethics 2000; 26: 198–203
[9] Reiter-Theil S, Schürmann J. The ‘big five’ in 100 clinical ethics consultation cases. Bioethica Forum 2016; 9: 60–70
[10] Wesch C, Barandun U, Hübsch S et al. Die Bauchlage sicher umsetzen. Das Konzept des Universitätsspitals Basel. PflegenIntensiv 2020; 3: 4–10
[11] Le Gall JR, Lemeshow S, Saulnier F. A new Simplified Acute Physiology Score (SAPS II) based on a European/North American multicenter study. JAMA 1993; 270: 2957–2963