Wenn Patienten länger als gewöhnlich auf einer Intensivstation bleiben, verändern sich auch die Prioritäten in der Versorgung: Statt der Stabilisierung einer akuten Erkrankung stehen oftmals andere Bedürfnisse im Vordergrund. Dies stellt die Patienten selbst, aber auch das Team und die Angehörigen vor Herausforderungen.
Herr M., 53, ist verheiratet, Inhaber eines Geschäftes und in seiner Freizeit sportlich aktiv. Er hat ein Guillain-Barré-Syndrom (GBS) erlitten, eine Autoim-munerkrankung, bei der die Patientinnen und Patienten (im Folgenden: Patienten) fast vollständig gelähmt und währenddessen bei Bewusstsein sind. Diese Symptome sind unter einer spezifischen Behandlung reversibel, aber das kann Monate dauern. Herr M. hat nun nach 53 Aufenthaltstagen die erste Phase der Behandlung inklusive Beatmung hinter sich. Er atmet spontan, beginnt wieder sich zu bewegen, aber die Extremitäten kribbeln und schmerzen neuropathisch. Entsprechende Medikamente werden zurzeit aufdosiert.
Herr M. klingelt sehr häufig und bittet um nachvollziehbare, aus Sicht der Pflege aber eher unwichtige Tätigkeiten. Die Pflegenden sollen zum Beispiel seinen Arm anders positionieren oder das Kopfteil etwas höher stellen. Die verbale Kommunikation ist noch schwierig, Herr M. flüstert verwaschen. Hinzu kommen wiederholte Panikattacken. In der Übergabe heißt es mittags: „Heute morgen ging es gar nicht mehr, er hat was zur Beruhigung bekommen und schläft jetzt.“
Nach der Übergabe um 13 Uhr wird der Patient im Zimmer übernommen. Er schläft noch, die Übergabe erfolgt leise am Bett, um ihn nicht zu wecken. Er ist stabil und atmet ruhig. Um 13.15 Uhr soll der Nachbarpatient ins CT, was einige Zeit in Anspruch nimmt. Um 13.45 Uhr ist die zuständige Pflegeperson wieder im Zimmer. Herr M. atmet etwas seltsam, aber ihn zu wecken, erscheint unpassend, weil er dann wieder ständig klingeln würde. Zudem ist jetzt Zeit, um den Nachbarpatienten in einen Stuhl zu mobilisieren.
Um 14.10 Uhr beobachtet die Pflegeperson Herrn M. genauer – er atmet tatsächlich seltsam. Die Bewegung erinnert an eine Schnappatmung, die aber wegen der immer noch bestehenden Lähmung nur angedeutet sichtbar ist. Eine vorgezogene Blutgasanalyse zeigt einen pCO2 von 80 mmHg bei einem pO2 von 70 mmHg, sodass die O2-Sättigung auf dem Monitor unauffällig war. Er hat eine drohende CO2-Narkose und ist nicht zu wecken. Eine unmittelbar initiierte nichtinvasive Beatmung und langsame Reduktion des CO2 stabilisieren seine Situation. Drei Stunden später ist er wieder wach, ansprechbar und klingelt.
In der Teamreflexion wird dieses unerwünschte Sicherheitsereignis als GBS-Falle bezeichnet. Denn solche oder auch andere Ereignisse können bei Langzeitpatienten, auch „Langlieger“ genannt, auftreten. Die Pflegenden sind froh, wenn die Patienten schlafen und sich nicht ständig melden. Man läuft dann jedoch Gefahr, drohende Veränderungen nicht oder zu spät zu bemerken. Woran liegt das?
Chronisch kritisch krank – was das für Patienten bedeutet
Über 80 Prozent der Intensivpatienten werden aufgenommen, initial stabilisiert, erreichen eine stabile Plateauphase und werden dann verlegt. Für diesen Prozess werden meistens wenige Tage benötigt. Bis zu 20 Prozent der Intensivpatienten brauchen aber deutlich länger. Sie bleiben abhängig von organunterstützenden Geräten und können nur sehr langsam rehabilitiert werden. Sie entwickeln eine chronisch kritische Erkrankung – auch „prolonged critical illness“ genannt. Diese wird unterschiedlich definiert und meist über einen Symptomkomplex beschrieben [1, 2].
Minton, die in Neuseeland über diese Patientengruppe ihre Doktorarbeit geschrieben hat, beschreibt den Verlaufsprozess in vier Phasen:
- In der ersten Phase haben diese Patienten ein hohes Risiko zu sterben. Ihre Versorgung ist sehr aufwendig und die Familie ist geschockt.
- In der zweiten Phase können die Patienten stabilisiert werden. Es kommt zu wiederholten Aufwachversuchen, die sich mit Perioden der Instabilität und neuen Komplikationen abwechseln. Die Patienten wollen ihre Situation oftmals nicht wahrhaben oder erleben sie delirant-verzerrt.
- In Phase drei stabilisieren sich Patienten nachhaltig und werden zögerlich wach. Hier geht es um das Realisieren der Situation und deren Aufarbeitung. Der Körper funktioniert nicht mehr wie sonst, ist geschwächt, selbst die Atmung oder Ausscheidung können nicht mehr oder nur sehr eingeschränkt kontrolliert werden. Psychosoziale Komplikationen wie Depression, Fatigue oder akute Belastungsstörungen beeinflussen die Versorgung und erschweren die Kommunikation.
- In Phase vier wird versucht, das Erlebte zu verarbeiten [3].
Corner et al. haben ein weiteres Modell entwickelt. Sie identifizierten in einer qualitativen Studie zu Patienten mit ICU-aquired Weakness die „Neubestimmung des Selbst“ („recalibration of the self“) als zentrales Phänomen [4]. In zwei Phasen versuchen die Patienten aus dem früheren Selbst ein gegenwärtiges Selbst zu entwickeln, bevor sie aus dem gegenwärtigen Selbst ein zukünftiges Selbst konstruieren. Der episodische Gedächtnisverlust, Halluzinationen, Wahnvorstellungen und körperliche Schwäche führten bei den Patienten dazu, dass die Funktionsbeeinträchtigungen und die Abhängigkeit nicht wahrgenommen wurden, weil das Selbstbild noch dem „Vorher“ entsprach. Diese Diskrepanz verhinderte auch, dass die Patienten eine Zukunftsperspektive entwickeln konnten.
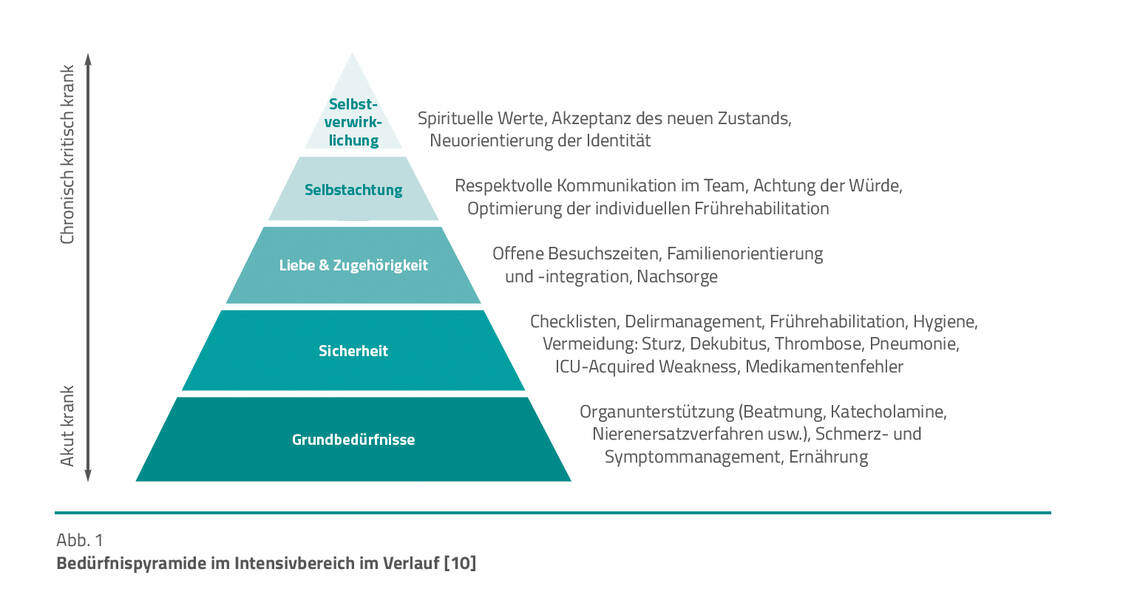
Intensivpatienten entwickeln je nach Phase unterschiedliche Bedürfnisse (Abb. 1). Nach der Sicherung der Grundbedürfnisse wie Atmen, Kreislaufregulation, Ernährung usw. steht die Sicherheit im Vordergrund mit der Vermeidung zusätzlicher Komplikationen. Danach treten psychosoziale Bedürfnisse in den Vordergrund wie Liebe und Zugehörigkeit, Selbstachtung und Selbstverwirklichung [5].
Diese Patienten sind also länger instabil und entwickeln im Verlauf zusätzliche Komplikationen, die eine prolongierte Behandlung nötig machen, z. B. Weaningversagen, ICU-acquired Weakness, Verlust an Körpergewicht- und -kraft, Vulnerabilität für Infektionen, Delir, Dekubitus, Anasarka, Schlafstörungen, Angst, Depression, Fatigue, Depersonalisierung. Diese Komplikationen führen zum einen oft zu einem Teufelskreis mit Muskelschwäche, Dysphagie und rezidivierende Pneumonien, zum anderen verzögern sie die Rehabilitation. Sie demoralisieren die Patienten, Angehörigen und das Team und binden auch Versorgungsressourcen [4, 6].
Langzeitpatienten – eine andere Herausforderung für die Pflege
Aus Sicht der Pflege sind Langzeitpatienten anders als akut kritisch kranke Patienten. Minton hat dazu auch Pflegende interviewt. Aus Sicht Pflegender sind Langzeitpatienten keine typischen Intensivpatienten. Sie machen nur langsam Fortschritte und das kann für Pflegende frustrierend sein. Chronisch kritisch Kranke sind wacher und müssen deshalb ständig beaufsichtigt werden, damit sie nicht stürzen oder sich Zu- oder Ableitungen ziehen. Zugleich wünschen sie eine Zwei-Wege-Kommunikation und benötigen Zeit, die dann für andere wichtige Tätigkeiten fehlt. Aus Sicht der Pflegenden sind Langlieger stabil und stellen keine Herausforderung dar, denn sie brauchen nur Standardpflege. Gleichzeitig haben sie ein anderes Bedürfnisprofil als akute Intensivpatienten. Sie haben weniger kontinuierliche Pflegepersonen, weil keiner sie betreuen möchte [6, 7].
Der Wechsel vom akut kritisch kranken Patienten zu einem Patienten mit prolongierter kritischer Krankheit ist schleichend und verläuft oft unbemerkt. In der Literatur lassen sich hierfür auch keine harten Kriterien wie „ab Tag 5“ oder Ähnliches finden [2]. Interessanterweise wird dieser Wechsel auch von einem Paradigmenwechsel begleitet. In einer akut kritischen Erkrankung dominiert ein biomedizinischer Ansatz. Hierbei steht die Behandlung der Pathophysiologie im Vordergrund. Gefordert sind in dieser Phase ein komplexes Verständnis und Wissen der verschiedenen Krankheiten und Prozesse im Körper sowie die Wechselwirkung von Medikamenten, aber auch ein effizientes Gerätemanagement sowie eine gute interprofessionelle Kommunikation und Zusammenarbeit. Diese Form der Arbeit ist – wenn sie Erfolg hat – zwar anstrengend. Sie führt aber durch die Ausschüttung von Adrenalin und Dopamin zu Eustress, einem positiven Selbstwertgefühl und einer hohen Zufriedenheit mit sich selbst und dem Team.
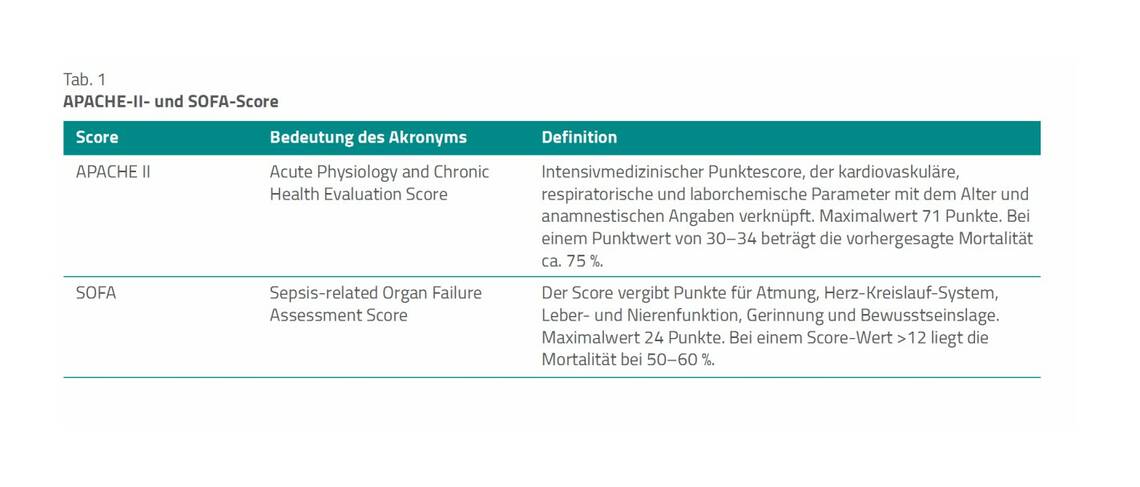
Das ändert sich jedoch, sobald Patienten die erste Stabilisierungsphase hinter sich haben und Komplikationen auftreten, bei denen eher abgewartet werden muss, oder die Patienten nur zögerlich wach werden und dann nicht verstehen, was geschehen ist, oder delirant sind. Dann verlagert sich der biomedizinische Ansatz auf einen eher ganzheitlichen, humanistischen Ansatz. Zu Beginn steht also der Körper im Vordergrund und psychosoziale Aspekte werden als nebensächlich gewichtet. In der prolongierten Phase kippt diese Gewichtung und psychosoziale sowie rehabilitative Aspekte stehen im Vordergrund. Dann werden Kompetenzen wie Empathie, Kommunikation, Geduld und Rehabilitation benötigt (Tab. 1).
Auch Corner et al. beschreiben, dass das Vertrauen der Patienten nicht von den Tätigkeiten, sondern maßgeblich von der Beziehungsqualität abhängig ist [4]. Minton et al. beschreiben, dass in einem Team beide Ansätze verfolgt werden können [3]. Die Regeln und Abläufe einer Intensivstation sind aber oftmals körperbezogen und dadurch haben psychosoziale Aspekte einen geringeren Wert.
Die Intensivumgebung und -kultur stellen somit oft eine Herausforderung für eine personenzentrierte und familienfreundliche Pflege dar. Wenn Pflegende ihre Arbeit so priorisieren, dass die Person statt des Patienten in den Fokus gerückt wird, sind eine Stressreduzierung und ein verbessertes Outcome möglich. Ebenso erleichtert es Pflegenden die Arbeit, wenn sie Kenntnisse über die innerpsychischen Prozesse, Verlaufsphasen und die Diskrepanz von Selbstbildern haben, die die Patienten von sich entwerfen [8]. Die Herausforderung in einem Team besteht darin, beide Ansätze – den biomedizinischen wie den psychosozialen – wertzuschätzen und die Notwendigkeit für einen Wechsel zu bemerken.
Situation der Angehörigen im Blick haben
Die Familie von Langzeitpatienten ist mitbetroffen. Je nach Untersuchung haben circa 2 bis 80 Prozent der Familienangehörigen Angstzustände, 4 bis 94 Prozent Depressionen und 3 bis 62 Prozent eine Posttraumatische Belastungsstörung (PTBS). Häufige Probleme sind soziale Isolierung, Arbeitsverlust und dann auch finanzielle Probleme. Angehörige fühlen sich ständig unsicher, denn sie erhalten meistens Informationen mittels Worst-Case-Szenarien („Er könnte jetzt wieder eine Sepsis entwickeln“ o. Ä.). Familienangehörige benötigen klare Informationen und schätzen es, wenn sich das Team auch nach ihrem Befinden erkundigt.
Die Deutsche Sepsis-Hilfe hat eine neue Broschüre für Patienten mit Sepsis und ihre Angehörigen herausgebracht. Die Broschüre wurde in Zusammenarbeit mit ehemaligen Intensivpatienten, Angehörigen und weiteren Mitarbeitenden erstellt. Sie enthält viele nützliche Informationen über Sepsis, die Behandlung, die Rehabilitation und Tipps sowie Hilfeadressen. Sie kann Patienten und ihren Angehörigen auf der Intensivstation oder auch später gegeben werden. Bestellt werden kann sie auf der Website der Deutschen Sepsis-Hilfe unter: sepsis-hilfe.org.
Herr M. war – wie einleitend beschrieben – ein typischer Langlieger, auf den viele der genannten Punkte zutrafen. Die Beziehung zwischen dem Team und dem Patienten ist dabei wechselhaft und wird durch gegenseitige Erwartungen, Ansprüche und Vorannahmen beeinflusst. Häufig wird die Beziehung in einem Machtgefälle durch das Team dominiert: Die Teammitglieder bestimmen die Kontakte, Inhalte und Dauer der Kommunikation. Oftmals nimmt das Team nicht die unterschiedlichen Perspektiven ein und unterlässt es, die Pflegesituationen zu deuten. Damit unterbleibt häufig auch die Suche nach angemessenen Lösungen.
Es lohnt, Pflegebeziehungen zu reflektieren
Allein normative Handlungsempfehlungen, die den Gefühlen und Empfindungen der Pflegenden widersprechen, führen in der Regel nicht zu befriedigenden Lösungen. Eine Förderung reflexiver Kompetenz könnte retrospektiv solche nichtbewussten Prozesse in den Blick nehmen, analysieren und einer neuen Situationsdeutung unterziehen [9]. Patienten wie Herr M. fordern damit das Team und auch jeden Einzelnen heraus, nicht nur über ihn, sondern auch sich selbst nachzudenken: Was stört mich an dem Verhalten, wie kann ich damit umgehen, wie sollte ich damit nicht umgehen? Welche Lösungswege gibt es hierzu?
Hannich, emeritierter Professor für Medizinische Psychologie, hat jahrelang zur Kommunikation mit Intensivpatienten geforscht. Er hat einmal gesagt: „Sobald eine Beziehung besonders nah und klebrig oder distanziert und vermeidend wird, ist der Zeitpunkt gekommen, darüber nachzudenken.“ Wenn man also entweder nicht mehr aus dem Zimmer raus will und sich ständig festquatscht oder aber immer schnell am Patienten vorbeigeht, Blickkontakt vermeidet oder nur Floskeln verwendet, sollte man reflektieren. Denn diese Verhaltensweisen könnten Indikatoren für eine Schieflage der Beziehung sein.
[1] Nelson JE, Cox CE, Hope AA, Carson SS. Chronic critical illness. American Journal of Respiratory and Critical Care Medicine. 2010, Aug 15; 182 (4): 446–454
[2] Polastri M, Comellini V, Pisani L. Defining the prevalence of chronic critical illness. Pulmonology. 2020, May–Jun; 26 (3): 119–120
[3] Minton C, Batten L, Huntington A. A qualitative multicase study of the trajectories of prolonged critical illness: Patient, family and healthcare professionals‘ experiences. Australian Critical Care. 2020 Sep; 33 (5): 463–468
[4] Corner EJ, Murray EJ, Brett SJ. Qualitative, grounded theory exploration of patients‘ experience of early mobilisation, rehabilitation and recovery after critical illness. BMJ Open. 2019, Feb 24; 9 (2): e026348, dx.doi.org/10.1136/bmjopen-2018–026348; Zugriff: 25.02.2021
[5] Karnatovskaia LV, Gajic O, Bienvenu OJ et al. A holistic approach to the critically ill and Maslow‘s hierarchy. Journal of Critical Care. 2015 Feb; 30 (1): 210–211
[6] Minton C, Batten L, Huntington A. The impact of a prolonged stay in the ICU on patients‘ fundamental care needs. Journal of Clinical Nursing. 2018 Jun; 27 (11–12): 2300–2310
[7] Minton C, Batten L, Huntington A. A multicase study of prolonged critical illness in the intensive care unit: Families‘ experiences. Intensive and Critical Care Nursing. 2019 Feb; 50: 21–27
[8] Laerkner E, Egerod I, Olesen F et al. Negotiated mobilisation: An ethnographic exploration of nurse-patient interactions in an intensive care unit. Journal of Clinical Nursing 2019, Jun; 28 (11–12): 2329–2339
[9] Schön DA. Educating the Reflective Practitioner: Toward a new Design for Teaching and Learning in the Professions.1987, San Francisco: Jossey-Bass
[10] Nydahl P, Margraf N. Machbarkeit und Grenzen der Frühmobilisierung. Intensiv 2016, 24 (1): 26–31