Herz-Kreislauf- und Lungenunterstützungssysteme werden seit einigen Jahren in zunehmendem Maße eingesetzt. Sogar bei der Reanimation können diese Organersatzverfahren verwendet werden. Ziel der S3-Leitlinie mit Fokus auf der Therapie des Herz-Kreislauf- Versagens (ECLS) ist die Präsentation der aktuellen wissenschaftlich fundierten, evidenzbasierten Empfehlungen.
Im Februar 2021 veröffentlichte die Deutsche Gesellschaft für Thorax-, Herz- und Gefäßchirurgie (DGTHG) als federführende Gesellschaft die S3- Leitlinie „Einsatz der extrakorporalen Zirkulation (ECLS/ECMO) bei Herz- und Kreislaufversagen“.
Die Leitlinie hat einen Umfang von 261 Seiten und ist auf der Webseite der AWMF (Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften) kostenlos downloadbar [1]. Sie richtet sich an Personen und Berufsgruppen, die an der Versorgung und/oder Behandlung von Patientinnen und Patienten (im Folgenden: Patienten) mit Herz-Kreislauf-Erkrankungen beteiligt sind oder an Entscheidungsfindungen für diese Patienten teilhaben, v. a. aus Anästhesie, Chirurgie, Innerer Medizin, Pädiatrie, Herzchirurgie, Kardiologie und Kinderkardiologie [1]. Die Autorinnen und Autoren (im Folgenden: Autoren) weisen darauf hin, dass der Fokus der Leitlinie auf der Therapie des Herz-Kreislauf-Versagens liegt, wohingegen eine andere, derzeit noch unveröffentlichte Leitlinie das therapierefraktäre Lungenversagen regeln wird [2].
In der Vergangenheit fehlten in Deutschland umfassende evidenz- und konsensbasierte Handlungsempfehlungen für alle Fachgebiete und Berufsgruppen, die extrakorporale Herz-Kreislauf-Unterstützungssysteme (ECLS/ECMO) einsetzen. Zwar gab es wenige Positionspapiere einzelner Fachgesellschaften, aber keine interdisziplinären, evidenzbasierten Em-pfehlungen zu Indikationen, Kontraindikationen, Vorgehensweisen und Limitationen. Die Autoren nehmen an, dass die technischen und organisatorischen Basisprinzipien der ECLS/ECMO-Therapie nicht durchgehend in allen Versorgungsbereichen bekannt sind und umgesetzt werden. Aus diesem Grund erscheinen evidenzbasierte Leitlinien dringend notwendig, um die Versorgungssituation von Menschen mit akuter kardiozirkulatorischer Insuffizienz nachhaltig zu verbessern [1].
ECLS, ECMO und eCPR
Modifizierte Herz-Lungen-Maschinen. Die in der Leitlinie behandelten maschinellen Organersatzverfahren sind Modifikationen der Herz-Lungen-Maschine, die in der Herzchirurgie eingesetzt werden [3].
Die ECMO (Extra Corporeal Membrane Oxygenation) entnimmt mithilfe einer Zentrifugalpumpe über eine Kanüle sauerstoffarmes Blut aus dem Körper und gewährleistet außerhalb des Körpers (extrakorporal) die Sauerstoffaufnahme (Oxygenierung) über eine Membranlunge (Oxygenator, Membranoxygenator) [3–6]. Auch die Abgabe von Kohlen- dioxid (CO2-Elimination, Dekarboxylierung) erfolgt mithilfe der Membranlunge.
Kommt das Verfahren nur zur CO2-Elimination zum Einsatz, wird auch die Bezeichnung ECCO2-R (Extra Corporeal CO2-Removal) verwendet [4–6].
Da die extrakorporalen Unterstützungssysteme, wie erwähnt, eine Zentrifugalpumpe enthalten, können sie auch die Kreislauffunktion unterstützen bzw. ersetzen. Dies ermöglicht den Einsatz bei schwerem, akutem kardialen Pumpversagen bis hin zur Reanimationssituation [4, 5, 7].
Die ECMO ist ein maschinelles Organersatzverfahren, das die Funktion von Lunge (Oxygenierung und CO2-Elimination), Herz oder beidem ersetzen kann [7]. Die Indikationen für eine ECMO-Therapie sind demnach z. B. [5]:
- schweres akutes Lungenversagen (Acute Respiratory Distress Syndrome, ARDS) mit lebensbedrohlicher Hypoxämie
- schweres akutes kardiales Pumpversagen (nach Myokardinfarkt, Lungenembolie)
- kardiopulmonale Reanimation
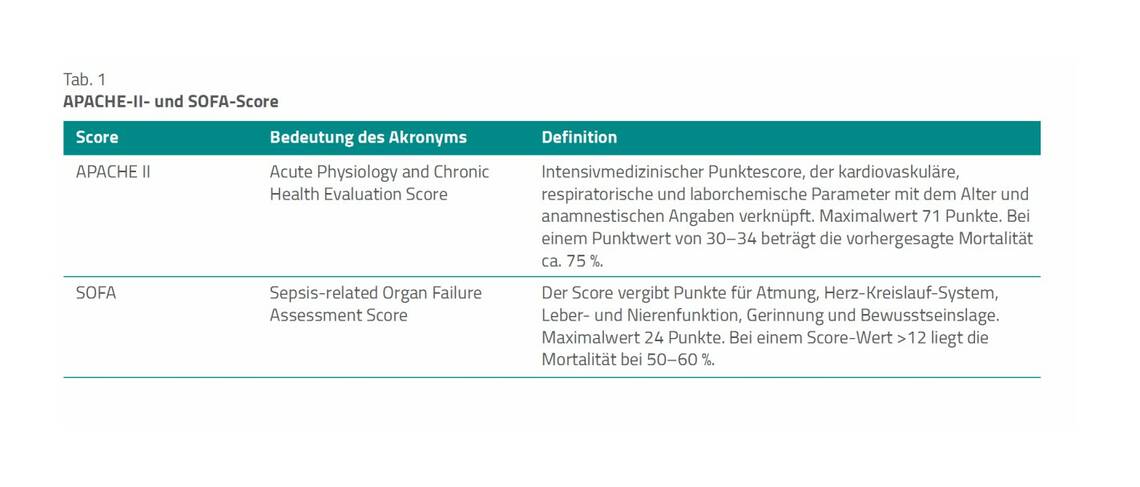
Kanülierung und Kreisläufe. Je nachdem, ob nur die Lunge oder auch das Herz unterstützt werden sollen, führt die Maschine das aufbereitete Blut über die Rückgabekanüle in eine Vene oder Arterie zurück [3]. Daher werden je nach geplantem Einsatzzweck unterschiedliche Gefäße für die ECLS/ECMO kanüliert [6] (Tab. 1):
- Die extrakorporale Unterstützung bei akutem Lungenversagen erfolgt venovenös (vv-ECMO oder VV-ECMO). Zur venösen Ableitung wird meist die V. femoralis genutzt, wobei die sog. Kanüle bis in die V. cava inferior vorgeschoben wird. Die Rückführung des Bluts in den Körper erfolgt meist über die V. jugularis, wobei die Kanüle direkt vor dem rechten Vorhof zu platzieren ist. Es sind aber auch andere Kombinationen hinsichtlich der verwendeten Gefäße möglich. Daneben können Doppellumen- kanülen für die vv-ECMO zum Einsatz kommen.
- Die extrakorporale Unterstützung bei kardialem Pumpversagen erfolgt venoarteriell (va-ECMO oder VA-ECMO). Die va-ECMO bei akutem Herz-Kreislauf-Stillstand wird auch als eCPR (Extracorporeal Cardio Pulmonary Resuscitation, extrakorporale Reanimation) bezeichnet [3]. Gerade in Notfallsituationen ist wegen des einfachen Zugangs oft der bifemorale Zugang zu nutzen [7]. Dabei dient zur venösen Ableitung die V. femoralis und die ableitende Kanüle ist bis in die obere Hohlvene vorzuschieben. Die Rückführung in den Körper erfolgt über die A. femoralis der gleichen oder gegenüberliegenden Seite. Es sind aber auch andere Kombinationen bei den verwendeten Gefäßen möglich.
Wichtig zu wissen: Eine vv-ECMO bedarf zwingend einer ausreichenden kardialen Pumpfunktion. Anderenfalls ist eine ausreichende Durchblutung der Organe nicht gewährleistet.
ECLS und eCPR. In der deutschsprachigen Literatur ist es zum Teil gebräuchlich, den Begriff ECLS (Extra Corporeal Life Support) gleichbedeutend mit der va-ECMO zu verwenden (so auch in Tab. 1). ECLS gilt dann synonym für die Organunterstützung beim primären, akuten kardialen Versagen. Andere Autoren sehen dies kritisch, weil es nicht der internationalen Nomenklatur entspricht [7].
Laut Definition der Extracorporeal Life Support Organization (ELSO) stellt ECLS einen Sammelbegriff dar [8] und umfasst „alle Verfahren, die eine nicht nur kurzfristige Unterstützung von Herz und/oder Lunge durch eine extrakorporale Pumpe ermöglichen. Dazu gehören neben den ECMO-Verfahren auch Medizinprodukte zur extrakorporalen CO2-Elimination mittels pumpengetriebener oder pumpenloser Verfahren“ [7].
Die neue Leitlinie folgt dieser Sichtweise nicht und definiert die Begriffe wie folgt [1]:
- ECLS ist eine venoarterielle (va) mechanische Herz-Kreislauf-Unterstützungstherapie, die nicht nur den Blut-Gasaustausch gewährleistet, sondern auch die kardiale Pumpfunktion bzw. die Arbeit des Herzens bei Patienten partiell übernehmen oder komplett unterstützen kann.
- ECMO ist eine venovenöse (vv) mechanische Lungenunterstützungstherapie mit einem Oxy- genator. Diese zeichnet sich durch Oxygenierung sowie CO2-Elimination des venösen Blutes aus und wird z. B. zur Therapie von medikamentös nicht beherrschbarem, hypoxämischem Lungenversagen eingesetzt.
- Der Einsatz der ECLS an ausgewählten Patienten mit akutem Herz-Kreislauf-Stillstand fällt unter die Bezeichnung eCPR [3].
Die Leitlinie im Überblick
Es sei daran erinnert, dass die hier besprochene Leitlinie auf die Organunterstützung bei Herz- und Kreislaufversagen fokussiert. Die Leitlibie ist in 8 große Bereiche unterteilt, die sich jeweils mit einer sog. Schlüsselfrage (SF) beschäftigen. Zu den jeweiligen Schlüsselfragen gibt es zahlreiche Unterpunkte. Die Schlüsselfragen sind [1]:
- SF 1 Indikationen und Kontraindikationen der ECLS
- SF 2 Strukturelle und personelle Voraus- setzungen für die Initiierung und Betreuung der ECLS
- SF 3 Therapiemanagement
- SF 4 Überwachung bei ECLS-Therapie
- SF 5 Maßnahmen bei Komplikationen
- SF 6 Entwöhnung des ECLS-Systems
- SF 7 Nachsorge der ECLS-Therapie
- SF 8 ECLS-Therapie bei Kindern
Der Umfang der Leitlinie erlaubt es nicht, alle Schlüsselfragen zu beleuchten. Im Rahmen dieses Beitrags werden daher die Schlüsselfragen 1 bis 4 angerissen. Hinsichtlich der Empfehlungsgrade finden sich in den S3-Leitlinien oftmals Unterteilungen in A, B und 0. Alternativ – wie in der hier besprochenen Leitlinie – ist aber auch eine Beschreibung möglich (Tab. 2) [9].
SF 1 Indikationen und Kontraindikationen der ECLS. Die ECLS kann zu verschiedenen Erkrankungen in Betracht gezogen werden, z. B. im kardiogenen Schock (Empfehlungsgrad 0). Der Schock ist eine der Hauptindikationen für ECLS. Ein weiteres Einsatzgebiet ist der Schock infolge einer (Medikamenten-)Intoxikation (Empfehlungsgrad 0). Laut einer Studie mit sehr niedriger Qualität der Evidenz überlebten 86 % der Patienten, die eine Vergiftung durch Antiarrhythmika oder Psychopharmaka erlitten hatten, mit ECLS den stationären Aufenthalt (vs. 48 % der Nicht-ECLS-Patienten).
Bei innerklinischer Reanimation (Empfehlungsgrad 0) und außerklinischer Reanimation (Empfehlungsgrad 0) ist eine ECLS-Therapie (eCPR) in ausgewählten Fällen zu erwägen. Diese Entscheidung sollte frühzeitig getroffen werden. Eine innerklinische Studie, deren Design für die Leitlinienerstellung nicht geeignet war, zeigte eine höhere Überlebensrate nach 30 Tagen durch Verwendung von ECLS und eine signifikant bessere Neurologie. In einer anderen inner-klinischen Studie waren das 30-Tage-, 1-Jahres- und Langzeitüberleben (1.136 Tage) signifikant besser in der eCPR-Gruppe (27 % vs. 17,3 %; 23,1 % vs. 13,5 %; 23,1 % vs. 11,5 %). Es bestand jedoch zwischen beiden Gruppen kein Unterschied im Überleben bei guter Neurologie. Zu altersbedingten Kontraindikationen oder zur Dauer der CPR kann die Leitlinie keine Empfehlung abgeben. Insgesamt zeigten sich für die meisten Studien nur sehr niedrige bis niedrige Evidenzgrade, sodass jeweils der Empfehlungsgrad 0 vergeben ist [1].
Eine weitere Fragestellung befasste sich mit Indikationen und Kontraindikationen für Patienten mit unterschiedlichen Risikoprofilen. Die Autoren empfehlen, dass die Entscheidung für eine ECLS nach Abwägung von Pro- und Kontrakriterien individuell, im klinischen Kontext und im ECLS-Team erfolgen sollte (Empfehlungsgrad „Empfehlung“). Eine klare Empfehlung ist jedoch nicht möglich, weil die Autoren die Qualität der Evidenz durchgehend als sehr niedrig einschätzten [1].
SF 2 Strukturelle und personelle Voraussetzungen für die Initiierung und Betreuung der ECLS. Dieser Abschnitt befasst sich u. a. mit den strukturellen und personellen Ressourcen, die für die Initiierung und Fortführung einer oxygenatorgebundenen extrakorporalen Kreislaufunterstützung erforderlich sind [1].
Laut Leitlinie soll die ECLS-Initiierung (Indikation und Implantation) beim Erwachsenen durch ein multiprofessionelles ECLS-Team erfolgen. Für die Implantation ist laut Leitlinie ein ECLS-Zentrum mit ausreichender Expertise und einem erfahrenen ECLS-Team ideal (Empfehlungsgrad „starke Empfehlung“). Mit identischem Empfehlungsgrad empfehlen die Autoren, dass für die ECLS-Initiierung entsprechend der Fachabteilungen eine spezifische Mindestausrüstung und strukturelle Ausstattung vorzuhalten sind. Eine Auflistung findet sich in „Tabelle 2: Apparative Mindestausstattung für eine ECLS-Implantation“ der Leitlinie [1].
Die Leitlinie unterscheidet zwischen Fachrichtungen, die bei Erwachsenen ein ECLS initiieren, und Fachrichtungen, die eine ECLS-Therapie fortführen. Für die Initiierung kommen laut Leitlinie nur Fachärztinnen und -ärzte (!) aus den Gebieten Kardiologie, Herzchirurgie, Anästhesie und Intensivmedizin infrage. Für die Fortführung der ECLS-Therapie kommen laut Leitlinie zahlreiche weitere Fachgebiete infrage. Die Autoren führen hierzu aus: Die ECLS-Fortführung soll in einem Zentrum mit vollumfänglicher intensivmedizinischer Behandlungsmöglichkeit in einem standardisierten, multidisziplinären und multimodalen Ansatz unter Leitung einer mit dieser Methode vertrauten Fachärztin bzw. eines entsprechenden Facharztes mit Zusatzbezeichnung Intensivmedizin erfolgen (Empfehlungsgrad „starke Empfehlung“) [1].
Eine weitere Frage beschäftigt sich mit Anforderungen/Kriterien für den ärztlichen und pflegerischen Betreuungsschlüssel und der Mitarbeitendenqualifikation in Einrichtungen mit ECLS-Therapie. Gemäß Leitlinie soll die multimodale ECLS-Therapie auf der Intensivstation durch ein speziell in dem Therapieverfahren geschultes multiprofessionelles Team erfolgen (Empfehlungsgrad „starke Empfehlung“). Mit identischem Empfehlungsgrad führt die Leitlinie aus, dass je nach medizinischem und pflegerischem Aufwand im multidisziplinären Ansatz der Pflegeschlüssel auf der Intensivstation für die Versorgung der ECLS-Patienten von Schicht zu Schicht individuell festzulegen ist. Die Möglichkeit einer pflegerischen Eins-zu-eins-Betreuung sollte sichergestellt sein. Außerdem sollte neben der ärztlichen und pflegerischen Behandlung die technische Überprüfung des ECLS-Systems mind. einmal täglich durch eine Kardiotechnikerin bzw. einen -techniker oder eine in der ECLS-Therapie speziell geschulte Fachperson erfolgen [1].
Im Anschluss gehen die Autoren darauf ein, inwieweit die Erfolgsaussichten einer ECLS-Therapie mit der Zahl der vorgenommenen ECLS-Implantationen je Einrichtung, dem Zeitpunkt der Implantation bei herzchirurgischen Patienten oder mit dem klinischen Szenario in Zusammenhang zu bringen sind. Laut Leitlinie lässt sich für das Erreichen eines ausreichenden Therapieerfolgs mithilfe der ECLS auf der Basis der vorliegenden wissenschaftlichen Erkenntnisse keine Mindestmenge an Implantationen pro Jahr definieren. Gleichwohl empfiehlt die Leitlinie, dass eine Implantationszahl von mind. 20 ECLS pro Jahr angestrebt werden sollte (Empfehlungsgrad „Empfehlung“). Hintergrund ist, dass für viele der in der Medizin vorgenommenen diagnostischen und therapeutischen Prozeduren eher ein Zusammenhang zwischen der Zahl der vorgenommenen Eingriffe und der Effektivität als ein Verhältnis von erreichtem Ziel zu definiertem Ziel anzunehmen ist [1].
SF 3 Therapiemanagement. Mittels Therapiemanagement soll ein ECLS-Einsatz möglichst optimale Ergebnisse erzielen und die Sicherheit der Patienten gewährleisten können. Mit „starker Empfehlung“ sollen für ECLS nur Zentrifugalpumpen verwendet werden [1].
Es gibt unterschiedliche ECLS-Kanülierungsstellen und -techniken sowie -liegezeiten. Hier plädieren die Autoren dafür, dass die Auswahl der arteriellen Kanülierungsstelle nach patientenindividuellen Aspekten erfolgen sollte (Empfehlungsgrad „Empfehlung“). Bei Erwachsenen kann laut Leitlinie entweder eine periphere (A. femoralis) oder eine zentrale (A. subclavia, Aorta ascendens) Kanülierung erfolgen (Empfehlungsgrad 0). Jedoch sind Nachteile der einzelnen Verfahren zu beachten. So besteht laut Leit- linie bei femoraler Kanülierung die Gefahr einer Beinischämie, sodass die Autoren zusätzlich eine sog. distale Perfusion vorsehen, um diese zu verhindern [1].
Jede extrakorporale Zirkulation erfordert aufgrund der Fremdoberflächen eine dauerhafte Antikoagulation. Diese wird üblicherweise über eine systemische Heparingabe erzielt. Der Leitlinie zufolge sollte die Antikoagulation mit unfraktioniertem Heparin erfolgen (Empfehlungsgrad „Empfehlung“) [1].
Ein weiterer Unterpunkt geht möglichen Wechselwirkungen verschiedener Medikamente mit einem ECLS-System, z. B. Katecholaminen, nach. Hintergrund ist, dass im Einzelfall die erzielbare Wirkung einer extrakorporalen Zirkulation von der Herz- und Lungenfunktion, dem Volumenstatus und dem Gefäßwiderstand abhängt. Somit können alle kreislaufwirksamen Medikamente eine ECLS beeinflussen [1]. Aufgrund der Nebenwirkungen einer Katechol-aminbehandlung empfehlen die Autoren, dass die Katecholamine unter ECLS möglichst stark reduziert werden sollten (Empfehlungsgrad „Empfehlung“). Diese Empfehlungen beruhen auf Erfahrungen, da es aktuell keine belastbaren Studien hierfür gibt [1].
Wichtige Komponenten der Intensivtherapie sind z. B. Physiotherapie, Atemtherapie, Lagerungsmaßnahmen und Mobilisation. Es liegen jedoch keine Studien vor, die den Auswahlkriterien der Leitlinie entsprechen. In Abwägung von Nutzen und Schaden befürworten die Autoren jedoch, dass diese Maßnahmen im Rahmen einer ECLS-Therapie erfolgen. Laut Leitlinie erleichtert eine Extubation (sog. Wach-ECMO) Physiotherapie, Motivation und Mobilisation des Patienten. Zum Thema Frühmobilisation verweist die Leitlinie auf die S2e-Leitlinie „Lagerungstherapie und Frühmobilisation zur Prophylaxe oder Therapie von pulmonalen Funktionsstörungen“ [1]. Eine weitere Schnittstelle zur vorliegenden Leitlinie ist die S3-Leitlinie „Analgesie, Sedierung und Delirmanagement in der Intensivmedizin“. Unter Berücksichtigung des Aspekts, dass diese Entscheidung hoch individuell getroffen werden sollte, empfehlen die Autoren, dass auch während ECLS-Therapie unter Berücksichtigung der Therapiesicherheit eine adäquate Analgesie erfolgen, die Sedierungstiefe so gering wie möglich gehalten und eine Extubation angestrebt werden sollten (Empfehlungsgrad „Empfehlung“) [1].
SF 4 Überwachung bei ECLS-Therapie. Die ECLS-Therapie kommt bei schwerstkranken Patienten zum Einsatz. Um den bestmöglichen Erfolg der Therapie zu garantieren, bedarf es laut Leitlinie einer sorgfältigen Überwachung des Patienten und des ECLS-Systems unter ECLS-Therapie. Mit „starker Empfehlung“ soll laut Leitlinie bei Patienten unter ECLS-Therapie eine kontinuierliche Überwachung der Perfusion, der Hämodynamik, der kardialen Entlastung, der Oxygenierung, der Antikoagulation und der Funktionalität des ECLS-Systems erfolgen [1].
Hoch spezialisiert und anspruchsvoll
Vereinfacht gesagt, lassen sich sämtliche Therapien durch extrakorporale Unterstützungssysteme als die Aufrechterhaltung der Herz-Kreislauf- und Lungenfunktion beschreiben [7]. Obwohl dies vereinzelt kontrovers betrachtet wird, definiert die neue Leitlinie ECLS als venoarterielle (va) mechanische Herz-Kreislauf-Unterstützungstherapie und ECMO als eine venovenöse (vv) mechanische Lungenunterstützungstherapie mit einem Oxygenator [1]. Es bleibt festzuhalten, dass der Umgang mit extrakorporalen Unterstützungssystemen ein hoch spezialisiertes, anspruchsvolles Betätigungsfeld darstellt.
[1] S3-Leitlinie „Einsatz der extrakorporalen Zirkulation (ECLS/ECMO) bei Herz- und Kreislaufversagen“. Registernummer 011–021. www.awmf.org/leitlinien/detail/ll/011–021.html, letzter Zugriff: 05.04.2021
[2] S3-Leitlinie „Invasive Beatmung und Einsatz extrakorporaler Verfahren bei akuter respiratorischer Insuffizienz“. Geplante Fertigstellung 31.12.2022. Registernummer 001–021. www.awmf.org/leitlinien/detail/anmeldung/1/ll/001–021.html, letzter Zugriff: 05.04.2021
[3] Schön F, Schibilsky D, Magunia H. ECMO und ECLS – Wenn Lunge und Herz heilen sollen. retten! 2016; 5 (03): 168–174
[4] Küstermann J et al. Lungenersatzverfahren – Einsatz und Management extrakorporaler Lungenersatzverfahren. Anästhesiol Intensivmed Notfallmed Schmerzther 2012; 47: 646–653
[5] Oczenski W (Hrsg.). Atmen – Atemhilfen. 10., überarb. und erw. Aufl. Stuttgart: Thieme; 2017
[6] Zacharowski K, Marx G (Hrsg.). Referenz Anästhesie. 1. Aufl. Stuttgart: Thieme; 2020
[7] Lotz G. Organersatzverfahren: Update Herzersatz- und -unterstützungsverfahren. Anästhesiol Intensivmed Notfallmed Schmerzther 2020; 55: 150–164
[8] Conrad SA, Broman LM, Taccone FS et al. The extracorporeal life support organization Maastricht treaty for nomenclature in extracorporeal life support. Am J Respir Crit Care Med 2018; 198: 447–451
[9] www.awmf.org/leitlinien/awmf-regelwerk/ll-entwicklung/awmf-regelwerk-03-leitlinienentwicklung/ll-entwicklung- formulierung-und-graduierung-von-empfehlungen.html, letzter Zugriff: 05.04.2021