Tausende COVID-19-Erkrankte benötigen eine intensivmedizinische Behandlung. Diesem Umstand tragen die von Vertretern der wichtigsten intensiv- und beatmungsmedizinischen Fachgesellschaften verfassten „S1-Empfehlungen zur intensivmedizinischen Therapie von Patienten mit COVID-19“ Rechnung. Unser Autor fasst die zentralen Inhalte zusammen.
Die „S1-Empfehlungen zur intensivmedizinischen Therapie von Patienten mit COVID-19“ wurden von Experten der Deutschen Gesellschaft für internistische Intensivmedizin und Notfallmedizin (DGIIN), der Deutschen Interdisziplinären Vereinigung für Intensiv- und Notfallmedizin (DIVI), der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DPG), der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI), des ARDS-Netzwerks Deutschland und der Klinik für Intensivmedizin des Universitätsklinikums Hamburg-Eppendorf verfasst [1].
Da sich die Therapieoptionen bei Patientinnen und Patienten (im Folgenden: Patient) mit COVID-19 auf Beobachtungen aus China und Italien stützen und keine Studien zugrunde liegen, ist der Evidenzgrad der Publikation eher niedrig. Aus diesem Grund verzichteten die Autoren bewusst auf den Begriff Leitlinie.
Die Empfehlungen entsprechen dem Kenntnisstand vom März 2020; die nächste Überprüfung der Empfehlungen ist für März 2021 geplant. Die Empfehlungen betonen die Notwendigkeit der interdisziplinären Zusammenarbeit. An der Versorgung von Patienten mit COVID-19 sollen Intensivmediziner, Pflegefachpersonen, Infektiologen und Krankenhaushygieniker mitwirken.
Die Empfehlungen im Überblick
Übertragungswege. Das 2019 neu identifizierte Coronavirus (SARS-CoV-2, severe acute respiratory syn- drome coronavirus 2, „Schweres akutes Atemwegssyndrom Coronavirus 2“) wird per Tröpfcheninfektion und engem Kontakt übertragen.
Diagnostik. SARS-CoV-2 lässt sich aus einem tiefen Rachenabstrich mittels Polymerase-Kettenreaktion (PCR) nachweisen. Allerdings kann der Rachenabstrich bei protrahiertem Krankheitsverlauf nach einiger Zeit virenfrei sein. Besteht dennoch dringender Verdacht auf die von SARS-CoV-2 ausgelöste Lungenkrankheit COVID-19 (corona virus disease 2019), sollte ein Abstrich aus dem Bronchialsekret des Patienten gewonnen werden, um das Virus in den unteren Atemwegen nachzuweisen.
Klinisches Bild. Leitsymptome von COVID-19 sind Fieber und (trockener) Husten. In 81 % der Fälle verläuft die Krankheit leicht, 14 % haben einen schweren Verlauf und 5 % der Patienten sind kritisch krank. Dyspnoe, Tachypnoe (Atemfrequenz > 30/min) und Hypoxie führen ca. 10 Tage nach Krankheitsbeginn zur Intensiv- und häufig auch Beatmungspflichtigkeit. Im weiteren Verlauf kann es zum ARDS (Acute Respiratory Distress Syndrome, dt. akutes Atemnotsyndrom), Rhythmusstörungen, myokardialen Schäden, akuten Nierenversagen sowie in seltenen Fällen durch eine bakterielle Koinfektion zum septischen Schock kommen.
Labor. 80 % der Erkrankten weisen eine Lymphopenie auf, ein Drittel dieser Patienten zusätzlich eine Leukopenie. Das CRP ist häufig erhöht; sehr hohe CRP-Werte deuten scheinbar auf eine schlechte Prognose hin. 40 % der Erkrankten weisen eine Thrombozytopenie sowie erhöhte LDH- und D-Dimer-Werte auf. Dabei sind steigende LDH-Werte (> 400 IU/ml) mit einem schweren Verlauf assoziiert. 12 % der Patienten haben ein erhöhtes Troponin, das auf eine Myokardschädigung hinweist. Das Ausmaß des myokardialen Schadens korreliert mit dem Outcome. Deutlich erhöhte Prokalzitoninwerte deuten auf eine bakterielle Superinfektion hin.
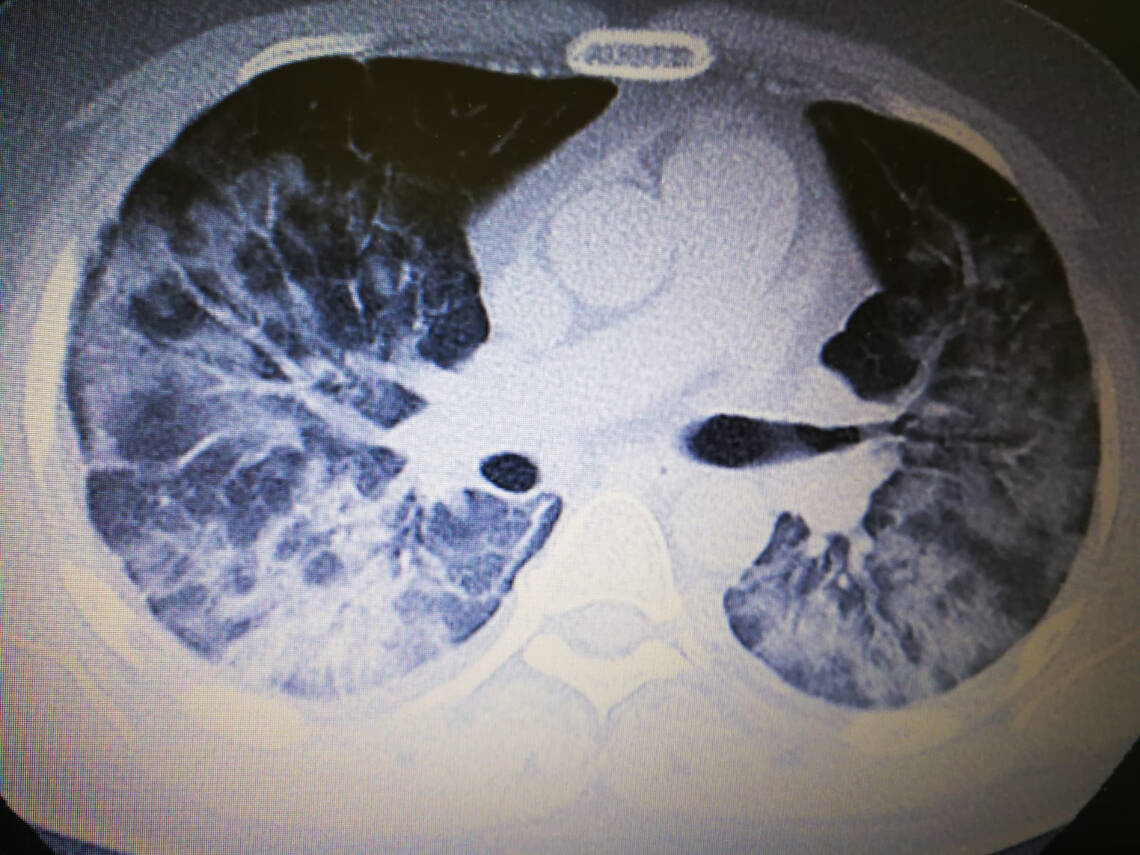
Bildgebende Verfahren. Bettseitige a. p. Röntgen-Thoraxaufnahmen zeigen in 60 % aller COVID-19-Fälle bilaterale Infiltrationen. In CT-Aufnahmen finden sich schon in frühen Krankheitsstadien die für COVID-19 typischen bilateralen subpleuralen Milchglastrübungen und Konsolidierungen von Lungenabschnitten (Abb. 1) [2].
Die Empfehlungen weisen darauf hin, dass CT-Untersuchungen zum Schutz von Personal und Patienten zurückhaltend und nur bei therapeutischen Konsequenzen durchgeführt werden sollten.
Unterbringung und Hygienemaßnahmen. Anzustreben ist die Isolierung von Patienten mit COVID-19 in Einzelzimmern mit Schleuse. Stehen nicht genug Einzelzimmer zur Verfügung, ist auch eine Kohortenisolation möglich. Höchste Priorität hat der Eigenschutz: FFP2- oder FFP3-Masken, flüssigkeitsdichte Kittel, Einmalhandschuhe sowie Schutzbrille verhindern eine Ansteckung mit SARS-CoV-2. Die Einhaltung der Basishygiene einschließlich der Händehygiene ist selbstverständlich.
Das Personal ist im Umgang mit Infektions- patienten zu schulen, etwa hinsichtlich des korrekten An- und Ausziehens der persönlichen Schutzausrüstung. Die Zahl der behandelnden Personen und die Kontaktzeit mit COVID-19-Patienten ist auf ein Minimum zu reduzieren. Das Personal, das COVID-19-Patienten betreut, ist möglichst von der Versorgung anderer Patienten zu befreien.
Die Autoren verweisen darüber hinaus auf die konkreten notwendigen Hygienemaßnahmen des Robert Koch-Instituts.
Medikamentöse Therapie. Verschiedene Medikamente werden zurzeit auf ihre Wirksamkeit gegen COVID-19 getestet.
- Hydroxychloroquin ist ein Medikament zur Behandlung von Malaria und zur Basistherapie der rheumatoiden Arthritis. Es hat erhebliche gastro- intestinale, dermatologische, neurotoxische und ophtalmologische Nebenwirkungen.
- Lopinavir und Ritonavir sind Protease-Inhibitoren zur Therapie von HIV (COVID-19 benötigt bestimmte Proteasen, um in die Wirtszelle zu gelangen).
- Remdesivir wurde für die Bekämpfung von Ebola entwickelt, erwies sich jedoch als wirkungslos. In
- vitro war es wirksam gegen Vorläufer von SARS-CoV-2. Es liegt keine Zulassung vor.
- Camostat ist ein Protease-Inhibitor zur Pankreatitis-Behandlung.
Für keines der Medikamente liegen ausreichende Daten vor. Dennoch kann ihr Einsatz in schweren Fällen unter Abwägung von Nutzen und Risiko in Betracht gezogen werden. Der Einsatz sollte möglichst im Rahmen von Studienprotokollen erfolgen.
Die Gabe von Kortikosteroiden wirkt sich durch Verminderung der viralen Clearance und Begünstigung von Pilzbefall ungünstig aus. Dennoch ist niedrig dosiertes Hydrokortison beim septischen Schock mit verminderter Ansprache auf Infusionstherapie und Katecholamine indiziert.
Beim Beginn der Intensivbehandlung und bei Verschlechterung des Patientenzustands sind aerobe und anaerobe Blutkulturen zu entnehmen. Bei positivem Befund ist eine Antibiose indiziert, die jedoch nicht prophylaktisch begonnen werden sollte.
Bei der Infusionstherapie raten die Autoren zur Zurückhaltung, da eine Überladung mit Flüssigkeit die alveoläre Diffusionsstrecke von Sauerstoff zum Blut verlängert und die Oxygenierung verschlechtert.
Monitoring. Ein kontinuierliches Monitoring, insbesondere der Sauerstoffsättigung, und eine ständige Intubationsbereitschaft müssen gewährleistet sein, um eine notfallmäßige Intubation mit hoher SARS-CoV-2-Ansteckungsgefahr zu vermeiden.
Maßnahmen bei akuter hypoxämischer respiratorischer Insuffizienz. Erstmaßnahme ist die Gabe von Sauerstoff. Ziel ist eine periphere Sauerstoffsättigung ≥ 90 %. Der Sauerstoff ist, wenn vom Patienten toleriert, über eine dicht sitzende Gesichtsmaske zu applizieren.
Auch bei Anwendung nichtinvasiver Beatmung (non invasive ventilation, NIV) und High-Flow-Sauerstoffbeatmung ist eine dicht sitzende Sauerstoffbrille bzw. eine NIV-Maske Voraussetzung für die Anwendung dieser Therapien. Wo vorhanden, ist die NIV-Beatmung über einen Beatmungshelm gegenüber NIV-Masken vorzuziehen. Insgesamt sind High-Flow-Sauerstoffbeatmung und NIV wegen der Gefahr von Aerosolbildung kritisch zu betrachten. Kommen sie zur Anwendung, haben der korrekte Gebrauch der persönlichen Schutzausrüstung und der dichte Sitz der FFP-Maske höchste Bedeutung.
Eine Intubation und invasive Beatmung ist insbesondere bei schwerer Hypoxämie (PaO2/FiO2 ≤ 200 mmHg); sog. P/F-Ratio) den nichtinvasiven Verfahren vorzuziehen. P/F-Ratio bedeutet, den PaO2-Wert durch den FiO2-Wert zu teilen. Das Ergebnis ist die Differenz der Sauerstoffpartialdrücke zwischen den Alveolen und dem arteriellen Druck im Blut, der sogenannte Oxygenierungsindex nach Horovitz.
Intubation und andere Prozeduren. Bei notwendiger Intubation sollte diese über einen Arzt oder eine Ärztin (im Folgenden: Arzt) mit umfangreicher Intubationsexpertise erfolgen – möglichst als Rapid-Sequence-Induction (RSI) ohne Zwischenbeatmung. Der Einsatz eines Videolaryngoskops vergrößert den Abstand zwischen Arzt und COVID-19-Patient. Vom Einsatz eines Stethoskops zur Lagekontrolle des Tubus wird abgeraten.
Sowohl bei der Intubation als auch bei anderen invasiven Prozeduren an den Atemwegen (Bronchoskopie, Tracheotomie) sollte neben der persönlichen Schutzausrüstung inkl. FFP2-/FFP3-Maske unbedingt eine Schutzbrille aufgesetzt werden.
Auch im Fall einer Reanimation sind adäquate Schutzmaßnahmen des Personals zu beachten. Eine besondere Bedeutung kommt der frühzeitigen Sicherung der Atemwege zu.
Zum endotrachealen Absaugen ist ein geschlossenes Absaugsystem zu verwenden.
Invasive Beatmung und adjuvante Maßnahmen. Das Atemzugvolumen des ARDS-Patienten soll 6 ml/kg ideales Körpergewicht betragen, der endinspiratorischeAtemwegsdruck ≤ 30 cm H2O. Die PEEP-Einstellung richtet sich nach der ARDS-Network-Tabelle (FiO2-PEEP-Tabelle, Tab. 1), dessen Evidenz allerdings in der S3-Leitlinie zur invasiven Beatmung als schwach bezeichnet wird. Bei moderatem und schwerem ARDS werden höhere PEEP-Werte empfohlen, die sich an der Higher-PEEP-Tabelle des ARDS-Networks orientieren sollen.
Ab einem PaO2/FiO2 ≤ 150 mmHg bei ARDS ist eine Bauchlagerung für mindestens 16 Stunden indiziert.
Muskelrelaxierung, Recruitment-Manöver und die Beatmung mit Stickstoffmonoxid können in Einzelfällen bei schwerer Hypoxämie angewendet werden.
Bei schwerem ARDS mit einem PaO2-FiO2- Quotienten < 80–60 mmHg kann der Patient unter Ausschluss von Kontraindikationen und Evaluierung des Patientenwillens zur Stabilisierung des Gasaustauschs an eine venovenöse ECMO (extrakorporale Membranoxygenierung) angeschlossen werden.
Verfügbarkeit von Intensivbetten. Angesichts der zu erwartenden hohen Anzahl benötigter Intensivbetten für COVID-19-Patienten sollen freie Intensivkapazitäten täglich an die Deutsche Interdisziplinäre Vereinigung für Intensiv- und Notfallmedizin (DIVI) gemeldet werden.
COVID-19 – eine eigenständige Erkrankung
Die geringe Evidenz der Empfehlungen ist der unklaren Datenlage und dynamischen Entwicklung der SARS-CoV-2-Pandemie geschuldet. Dennoch stellen die Empfehlungen einen sinnvollen Leitfaden zum Umgang mit COVID-19-Intensivpatienten dar.
In der aktuellen Fachliteratur zeichnet sich ab, dass COVID-19-Patienten in vielen Belangen mit dem akuten Lungenversagen ARDS vergleichbar sind. Allerdings scheint COVID-19 zugleich eine eigenständige Erkrankung zu sein, bei der Befunde gesehen werden können, die man bei Patienten im schweren ARDS nicht sieht. Aus diesem Grund ist dringend zu empfehlen, sich fortlaufend durch Studium der neu erscheinenden Fachliteratur auf dem Laufenden zu halten.
[1] S1-Empfehlungen zur intensivmedizinischen Therapie von Patienten mit COVID-19, AWMF-Register Nummer 113/001, AWMF online
[2] Gattinoni L et al. COVID-19 pneumonia: different respiratory treatment for different phenotypes? (2020) Intensive Care Medicine; doi: 10.1007/s00134–020–06033–2