COVID-19 stellt Beschäftigte im Gesundheitswesen vor Probleme bisher unbekannten Ausmaßes: Besonders in Brandherden wie New York, Italien und Spanien sind die Intensivstationen weit überfüllt, auch hierzulande fehlt es zeitweise an Personal und persönlicher Schutzausrüstung. Jüngste Corona-Ausbrüche in der Hamburger Uniklinik und in Brandenburg zeigen, dass SARS-CoV-2 auch in Deutschland einen jederzeit erwischen kann.
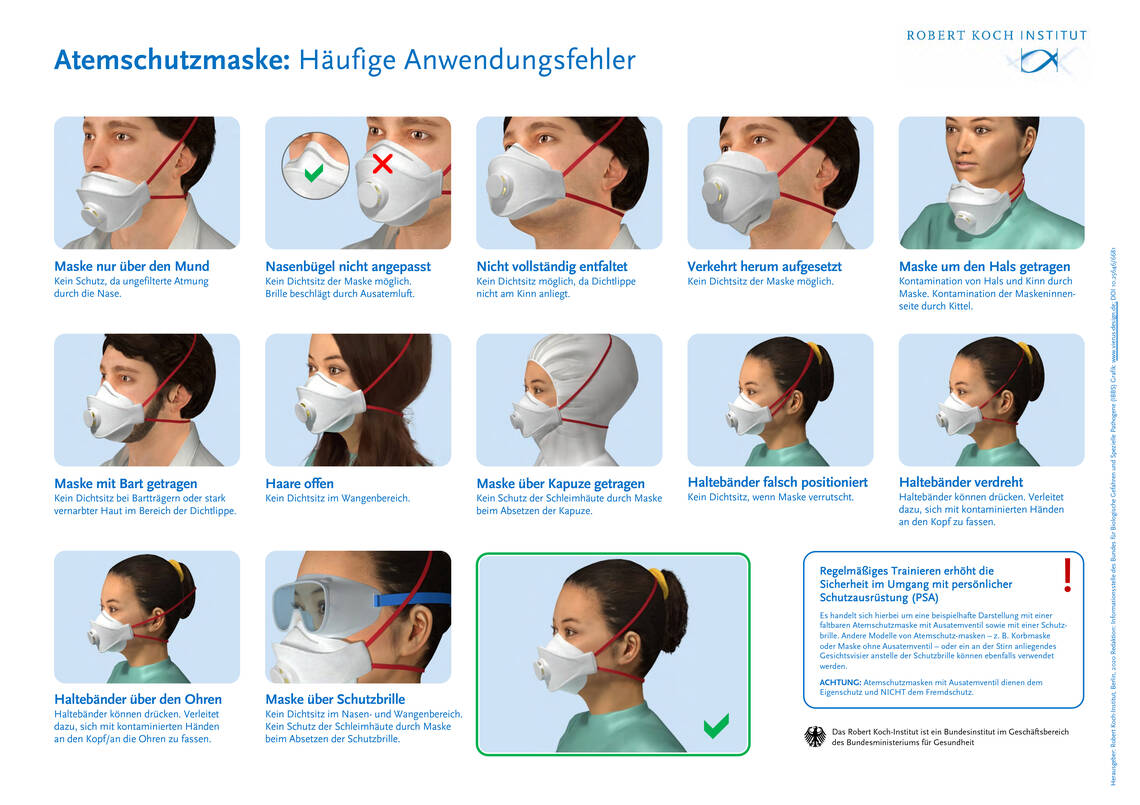
Medizinisches Personal, das Patientinnen und Patienten (im Folgenden: Patienten) mit COVID-19 betreut, wird in der Bevölkerung derzeit „heldenmütig“ gefeiert. Zu Recht – denn Pflegefachpersonen sowie Ärztinnen und Ärzte (im Folgenden: Ärzte) leisten Enormes. Trotz berechtigter Ängste um ihre eigene Sicherheit bemühen sie sich fürsorglich um die Patienten und wirken auf deren Gefühle ein. Aus fachlicher Sicht gilt es, die Vitalfunktionen, den Wasserelektrolythaushalt, das Säure-Base-Gleichgewicht, Funktionen verschiedener Organe und Medikamentengaben intensiv zu überwachen. Das Auftreten von Komplikationen wie akutes Atemnotsyndrom, septischer Schock, Nierenversagen und Blutungsneigungen sind rechtzeitig zu erkennen. Erschwerend hinzu kommen die zu praktizierenden intensiven Hygienemaßnahmen. Die Empfehlungen des Robert Koch-Instituts (RKI) gelten hierbei als maßgeblich. Die aktuellen Hygieneempfehlungen sind in Abbildung 1 zusammengefasst.
Die massiven Anstrengungen auf allen Ebenen des öffentlichen Gesundheitsdienstes verfolgen aktuell das Ziel, Infektionen in Deutschland so früh wie möglich zu erkennen und die weitere Ausbreitung des Virus so weit wie möglich zu verzögern. Dadurch soll die Zahl der gleichzeitig Erkrankten so gering wie möglich gehalten und Zeit gewonnen werden, um weitere Vorbereitungen zu treffen wie Schutzmaßnahmen für besonders gefährdete Gruppen [3]. Im Gesundheitssystems werden Schwerpunkte verlagert, um neue Ressourcen (Intensivbetten mit Beatmungsmöglichkeit) zu schaffen. Der Einsatz des Anästhesiepersonals wurde auf die neu geschaffenen Intensivkapazitäten verlagert. Fachfremdes ärztliches Personal wurde auf Intensivstationen eingearbeitet.
Von diesen Veränderungen sind aktuell alle Akutkliniken betroffen, denn die Betreuung von COVID-19-Patienten setzt eine stabile personelle Besetzung durch pflegerische und ärztliche Mitarbeiter voraus. Dieses Ziels sollten sich alle Personen bewusst sein. Nur dann können die „systemrelevanten Berufe“ – wie sie von der Politik gegenwärtig bezeichnet werden – auch eine Kontinuität der Patientenversorgung aufrechterhalten: auf Grundlage der Kooperation zwischen Ärzten und Pflegekräften sowie durch gegenseitige Akzeptanz und Wertschätzung der beruflichen Qualifikationen, der fachlichen Kompetenz und der spezifischen Zuständigkeiten.
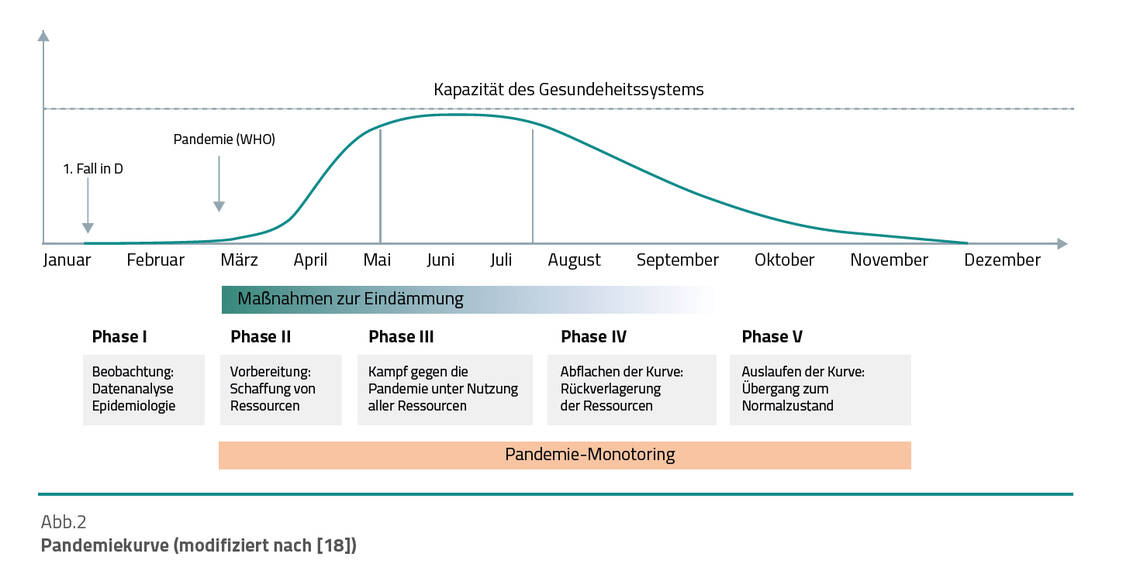
Abbildung 2 zeigt eine Pandemiekurve, deren Verlauf bis April an die Entwicklung der SARS-CoV-2-Pandemie in Deutschland angepasst wurde. Der weitere Verlauf ist offen und hängt unter anderem von den Maßnahmen zur Eindämmung ab.
Unter medizinischen Gesichtspunkten lässt sich die Pandemie in fünf verschiedene Phasen einteilen. Während in Phase I beobachtet und Daten analysiert wurden, wurde in Phase II das Gesundheitssystem auf die Pandemie vorbereitet. Der Beginn dieser Phase fällt in Deutschland mit dem Beginn der Maßnahmen zur Eindämmung zusammen. Phase III ist erreicht, wenn die Zahl der Erkrankten die Kapazität des Gesundheitssystems knapp erreicht oder überschreitet. Als Maß für die Kapazität des Gesundheitssystems kann die Anzahl der Intensivbetten gelten. In Phase IV flacht sich die Pandemiekurve wieder ab, in Phase V läuft die Kurve aus [18].
Robert Redfield, der Direktor des Centers for Disease Control and Prevention (CDC) in den USA, warnte bereits aktuell vor einer zweiten Corona-Welle im Winter, die noch viel schlimmer werden könnte: „Wir haben es dann mit der Grippe-Epidemie und der voraussichtlichen weiter bestehenden Coronavirus-Pandemie zur gleichen Zeit zu tun“ [21].
Erhöhtes Infektionsrisiko für Beschäftigte im Gesundheitswesen
SARS-CoV-2 wird vor allem durch respiratorische Sekrete, in erster Linie Tröpfchen, etwa beim Husten und Niesen, sowie bei bestimmten medizinischen Maßnahmen, die mit Aerosolbildung einhergehen, wie endotracheales Absaugen und Bronchoskopie, verbreitet. Eine indirekte Übertragung, z. B. über Hände oder kontaminierte Oberflächen im klinischen Umfeld, ist ebenfalls möglich [12]. In Tabelle 1 sind weitere aktuelle klinische Informationen zu SARS-CoV-2 und COVID-19 zusammengefasst.
Die Todesrate an bestätigten SARS-CoV-2-Fällen beträgt gegenwärtig 2,3 %, wobei das Risiko bei Patienten ab dem 60. Lebensjahr deutlich zunimmt: 3,6 % bei Patienten im Alter von 60 bis 69 Jahren, 8 % bei 70 bis 79 Jahren und 14,8 % bei 80 und noch älteren Jahrgängen, besonders wenn Komorbiditäten vorliegen. Die Letalität bei vorher Gesunden beträgt 0,9 % [1–3].
In China sind bislang 23 Beschäftigte im Gesundheitswesen an den Folgen des neuartigen Coronavirus gestorben. Das Durchschnittsalter dieser Personen beträgt 55 Jahre (29 bis 72 Jahre); 17 waren Männer und 6 waren Frauen. 18 der Verstorbenen stammten aus jener Stadt, in der SARS-CoV-2 wahrscheinlich seinen Anfang nahm: Wuhan. 4 stammten aus Gebieten der Provinz Hubei und einer aus der Provinz Hainan. 11 dieser Personen waren nach ihrer Pensionierung wieder eingestellt worden und mindestens 5 wiesen eine chronische Erkrankung wie Bluthochdruck, Vorhofflimmern oder Post-Polio-Syndrom auf.
3 dieser Personen starben Ende Januar, 17 im Februar und 3 Anfang März. Die mediane Zeitspanne von der Krankenhauseinweisung bis zum Tod betrug bei allen 23 Verstorbenen 19 Tage (Bereich 1 bis 47). Bei 16 Beschäftigten entwickelte sich das akute Atemnotsyndrom (ARDS) rasch weiter, und ihr Zustand verschlechterte sich dann dramatisch schnell. Alle bis auf 3 dieser Personen waren 50 Jahre oder älter. Nachdem sich ihr Zustand verschlechtert hatte, wurden 12 der 23 Beschäftigten im Gesundheitswesen aus den Krankenhäusern verlegt. Sie wurden in speziellen infektiologischen Abteilungen intensivmedizinisch versorgt. Zusätzlich zum ARDS traten weitere Sekundärkomplikationen bei diesen Patienten bzw. Kollegen in Folge auf: septischer Schock, Multiorgandysfunktionssyndrom, Lungenembolie.
Interessant an dieser Fallbeschreibung ist, dass nur 2 der 23 Beschäftigten Pneumologen waren, die speziell für die Behandlung von Patienten mit COVID-19 eingesetzt worden waren. Keiner der 23 verstorbenen Personen kam aus dem Bereich der Infektiologie oder arbeitete in Krankenhäusern, die sich auf Infektionskrankheiten spezialisiert hatten.
Die Infektionen bei diesen klinisch tätigen Personen können auf unzureichende Vorsichtsmaßnahmen und unzureichenden Schutz in den frühen Stadien der Epidemie zurückzuführen sein [4].
In der Fallanalyse wird exemplarisch verdeutlicht, wie wichtig präventivmedizinische Maßnahmen in der Verhütung und Bekämpfung von übertragbaren Infektionskrankheiten sind. Hierzu zählen u. a. die Expositions- und Dispositionsprophylaxe einschließlich Desinfektion, Sterilisation und andere hygienische Vorgehensweisen.
Diese Maßnahmen sind in der medizinischen Versorgung von SARS-CoV-2-Patienten überlebenswichtig und ihr Einsatz muss trainiert werden. Fehler können verhängnisvolle Folgen für die Betreuenden und andere Patienten nach sich ziehen. Für Beschäftigte im Gesundheitsdienst besteht bei der Betreuung von infektiösen Patienten grundsätzlich ein erhöhtes Infektionsrisiko, besonders bei Infektionen, die durch Tröpfchen übertragen werden können. Es muss dringend bei der Versorgung auf das Vorhandensein von ausreichender Schutzkleidung zum Eigenschutz an die Verantwortlichen appelliert werden.
Infektionsvermeidung ist oberstes Ziel
Die 23 verstorbenen Beschäftigten im Gesundheitswesen widmeten sich in Ausübung ihres Berufs der Rettung von Patientenleben [4]. Ihnen gebührt kollegiale Hochachtung und ihr Tod sollte uns die potenzielle Gefahr des SARS-CoV-2-Virus vor Augen führen.
Die Vermeidung einer Infektion ist oberstes Ziel in Gesundheitseinrichtungen. In Krankenhäusern, Pflegeeinrichtungen und in der ambulanten medizinischen Versorgung ist die hygienische Desinfektion die wichtigste Maßnahme gegen die Verbreitung von „Health care-associated infections“ (HAI) bzw. in Gesundheitseinrichtungen erworbenen Infektionen.
Eine der größten Herausforderungen während eines Ausbruchs besteht darin, Patienten und Mitarbeitende vor einer Infektion zu schützen. Die strikte Einhaltung der allgemein anerkannten Hygienemaßnahmen im Krankenhaus ist obligatorisch.
Aktuell wurde der erste nosokomiale SARS-CoV-2 Ausbruch in einer Universitätsklinik berichtet. Im Bereich der Onkologie des Universitätsklinikums Hamburg-Eppendorf (UKE) sind vor Ostern rund 20 Patienten sowie rund 20 Mitarbeitende unterschied-licher Berufsgruppen positiv auf SARS-CoV-2 getestet worden. Die zuständigen Behörden wurden unmittelbar informiert und die Hygienemaßnahmen sofort angepasst. 18 Patienten werden noch stationär betreut, darunter 3 intensivmedizinisch. Bei den Erkrankten handelt es sich um Menschen, die unter einer onkologischen Erkrankung leiden, hauptsächlich Leukämie- und Lymphomerkrankte. Die infizierten Mitarbeitenden befinden sich in häuslicher Isolation.
Derzeit werden unter Hochdruck die Infektionswege aufgearbeitet. Dabei wird auch geprüft, ob jemand womöglich unbewusst, weil er oder sie selbst keine Symptome einer COVID-19-Infektion gezeigt hatte, den Erreger weitergegeben haben könnte. Es ist davon auszugehen, dass die Infektionen nicht auf eine Einzelperson zurückzuführen sind. Das Personal arbeitet dort bis auf Weiteres unter den erforderlichen besonderen Schutzmaßnahmen. Auch diese Fallbeschreibung zeigt, wie kontagiös und schnell das Virus auf Patienten und Personal übertragbar ist.
In der Brandenburgklinik Berlin-Brandenburg hat es ebenfalls einen großen Corona-Ausbruch gegeben: 132 Mitarbeitende und Patienten wurden positiv getestet, 11 Infizierte sind verstorben. Die Kreisverwaltung weist darauf hin, dass alle verstorbenen Patienten unter schweren, teilweise unheilbaren Vorerkrankungen gelitten hätten. Der Grund für den Corona-Ausbruch ist nach wie vor unklar. Vermutet wird die Möglichkeit infizierter, aber auch asymptomatischer Patienten oder aber die Infektion von Mitarbeitenden, die zu dem Ausbruch geführt hat [22].
Das Robert Koch-Institut (RKI) hat am 17. April ein Papier zum Management von COVID-19-Ausbrüchen im Gesundheitswesen herausgegeben. Betont wird darin, dass nosokomiale Infektionen und Infektionen von Mitarbeitenden im Gesundheitswesen eine außerordentliche Herausforderung darstellen. Besondere Risikogruppen wie Patienten mit höherem Durchschnittsalter und Grunderkrankungen müssen besonders vor COVID-19-Infektion geschützt werden. Hier muss angemerkt werden, dass grundsätzlich alle Krankenhauspatienten vor jeglichen Sekundär- infektionen zu schützen sind. Bereits einzelne SARS-CoV-2-Nachweise im Gesundheitswesen können Auslöser für gezielte Maßnahmen zum Ausbruchsmanagement darstellen [12a].
Aus China wurde berichtet, dass sich 3,8 % der Beschäftigten nosokomial mit SARS-CoV-2 infizierten [2,9]. In italienischen Kliniken in der Lombardei wurden 10 % aller Ärzte und Pflegenden positiv auf SARS-CoV-2 getestet [10]. In Wuhan haben 29 % des medizinischen Personals und 12 % der stationären Patienten eine nosokomiale COVID-19-Infektion erworben; die Mehrzahl der in der Klinik erworbenen Infektionen wurde dabei auf den Normalstationen beobachtet. Ein Grund könnte darin liegen, dass aufgrund der höheren Kontagiosität und der Infektiosität von wenig symptomatischen Patienten und vermutlich auch symptomfreien Infizierten das Virus übertragen wurde [11]. In hochsensiblen klinischen Bereichen wie der Onkologie sollte zum Patientenschutz, um Tröpfcheninfektionen zu vermeiden, stets ein Mund-Nasen-Schutz getragen werden. Patienten in der Onkologie und auch der Intensivmedizin sind anfälliger für nosokomiale Infektionen als Patienten anderer Disziplinen: Kompromittierung des Immunsystems, Anwendung von invasiven Eingriffen wie Katheter und Umweltfaktoren werden als Hauptgründe genannt [6].
Sich des Risikos der beruflichen Exposition bewusst sein
Medizinisches und pflegerisches Personal muss sich des Risikos der beruflichen Exposition des neuen SARS-CoV-2 bewusst sein. Aufgrund der Übertragung per Tröpfcheninfektion steigt das Übertragungsrisiko bei allen Maßnahmen, die Aerosole erzeugen. Aufgrund der ersten Fallbeschreibung aus China vom 16. April lässt sich folgender Aspekt für die Pflegeberufe mit Vorerkrankungen (Lunge, Stoffwechsel, Immunsystem), Nikotinabusus, männliches Geschlecht und ein Lebensalter über 50 Jahre daraus deduzieren: Diese Personen – sofern möglich – sollten COVID-19-Patienten nicht pflegerisch betreuen, besonders dann nicht, wenn nicht ausreichende Personalschutzausrüstung (PSA) zur Verfügung steht!
Schwangere Mitarbeiterinnen sollten ebenfalls keine COVID-19-Patienten betreuen, da sich ihr Immunsystem während der Schwangerschaft verändert und generell ein höheres Infektionsrisiko besteht: Fehlgeburten, Frühgeburten, intrauterine Wachstumseinschränkungen können zu Komplikationen – bis hin zum Tod – bei der Mutter führen [14–16]. Postnatale Infektionen von Neugeborenen einer infizierten Mutter sind belegt [17].
Unterschiedliche Studien bestätigen, dass bestimmte Menschen in einem besonderen Maße durch eine COVID-19-Infektion gefährdet sind. So waren zwei Drittel der Patienten männlich, und praktisch alle hatten eine Vorerkrankung: 70 % litten unter Bluthochdruck, knapp 60 % an Diabetes mellitus und etwa die Hälfte litt an Erkrankungen der Atemwege [1–3, 9, 10]. In diesem Kontext möchte ich auf eine Kasuistik hinweisen, die dieses Faktum unterstreicht: Der Lebenspartner des ehemaligen Regierenden Berliner Bürgermeisters Klaus Wowereit ist mit 54 Jahren an der COVID-19-Infektion verstorben; er litt laut Medienangaben an einer chronisch obstruktiven Lungenerkrankung bei Nikotinabusus. Wie in diesem tragischen Fall wieder einmal mehr verdeutlicht wird: Rauchen schwächt die Atemwege, was eine Infektion mit COVID-19 begünstigt! Ein sowohl intaktes angeborenes Immunsystem als auch eine gesunde erworbene Immunabwehr sowie deren reibungsloses Zusammenspiel können dieses lebenswichtige und sensible Organ vor Infektionen schützen [13].
Auf dem Flugzeugträger „Charles de Gaulle“ hat es einen Coronavirus-Ausbruch gegeben: 1.081 der fast 2.000 Besatzungsmitglieder wurden positiv auf SARS-CoV-2 getestet, sagte der Stabschef der französischen Marine, Christophe Prazuck, der Zeitung „Journal du Dimanche“. Mehr als 500 zeigten Symptome: 24 von ihnen mussten im Krankenhaus behandelt werden, 2 liegen auf der Intensivstation. Auf dem US-amerikanischen Flugzeugträger „USS Theodore Roosevelt“ starb ein Besatzungsmitglied an der virusbedingten Lungenkrankheit COVID-19. Die 5.000 Besatzungsmitglieder seien jünger und gesünder als die durchschnittliche Bevölkerung. Diese aktuellen Fallbeschreibungen bestätigen, wie kontagiös und virulent das SARS-CoV-2 auch für junge und gesunde Menschen ist!
Auch außerhalb der direkten Versorgung von COVID-19-Patienten wird das generelle Tragen von Mund-Nasen-Schutz durch sämtliches Personal im Krankenhaus und anderen Gesundheits- und Pflegeeinrichtungen mit direktem Kontakt zu besonders vulnerablen Personengruppen aus Gründen des Patientenschutzes während der Pandemie empfohlen. Medizinischer Mund-Nasen-Schutz (MNS, OP-Masken) dient vor allem dem Fremdschutz und schützt andere Personen vor der Exposition mög- licherweise infektiöser Tröpfchen desjenigen, der den Mundschutz trägt [7, 8, 12].
Es wurde von medizinischen Disziplinen in China, die nicht direkt oder nur in vermindertem Umfang an der COVID-19-Patientenversorgung beteiligt waren, berichtet, dass es bei 10 Männern und 20 Frauen, darunter 22 Ärzte und 8 weibliche Pflegende, zu einer nosokomialen COVID-19-Infektion gekommen sei. Sie alle hatten engen Kontakt mit COVID-19-Patienten, die an einer virusinduzierten Pneumonie litten. Die durchschnittlichen Kontaktzeiten betrugen 12 [7, 16] und die durchschnittliche kumulative Kontaktzeit 2 [1, 2, 5, 7] Stunden [19]. Ein Grund kann sein, dass in diesen Disziplinen die Schutzmaßnahmen weniger strikt gehandhabt wurden. Alarmierend ist die Beobachtung, dass das durchschnittliche Lebensalter schwerer Verläufe in dieser Patientengruppe deutlich niedriger als in der Allgemeinbevölkerung lag [18].
Alle Beschäftigten im Gesundheitswesen sind dazu aufgefordert, Prozesse dahingehend kritisch zu hinterfragen und Sicherheitsvorkehrungen zu treffen. Präventive Maßnahmen sind gewissenhaft zu praktizieren, um Patienten und sich selbst bestmöglich vor dem Virus zu schützen.
Hinweis: Der Artikel basiert auf den Erkenntnissen vom 23. April 2020.
[1] Ruan Q, Yang K, Wang W, Jiang L, Song J. Clinical predictors of mortality due to COVID‑19 based on an analysis of data of 150 patients from Wuhan, China. Springer 2020; doi.org/10.1007/s00134–020–05991-x
[2] Amodio E, Vitale F, Cimino L, Casuccio A, Tramuto F. Outbreak of Novel Coronavirus (SARS-Cov-2): First Evidences From International Scientific Literature and Pending Questions. Healthcare 2020, 8, 51; http://https://doi:10.3390/healthcare8010051
[3] Panknin HT. Aktuelle Daten, Empfehlungen und Ausblick zur Coronavirus SARS-CoV-2-Pandemie. Deutscher Ärzteverlag. MTA Dialog 2020; 21 (4): 270–279
[4] Zhan M. Death from Covid-19 of 23 Health Care Workers in China. The New England Journal of Medicine [5] Pressemitteilung 15. April 2020: Onkologische Betreuung aller Patienten weiterhin gewährleistet. COVID-19-Infektionen in der Onkologie des UKE aufgetreten
[6] Guinan L, McGuckin M, Nowell PC. Management of Health-Care-Associated Infections in the Oncology Patient. Oncology. 2003; 17 (3): 415–420
[7] Robert Koch-Institut: Hinweise zum beispielhaften An- und Ablegen von PSA für Fachpersonal. Stand:16.4.2020
[8] Robert Koch-Institut Berlin: Hinweise zur Verwendung von Masken (MNS-, FFP- sowie Mund-Nasen-Bedeckung. Stand: 15.4.2020
[9] Yuefei J, Haiyan Y, Wangquan J, Weidong W, Shuaiyin C. et al. Virology, Epidemiology, Pathogenesis, and Control of COVID-19. Viruses. 2020; 12: 372. dx.doi.org/10.3390/v12040372
[10] Thomas-Rüddel D, Winning J, Dickmann P, Ouart D, Kortgen A. Janssens U, Bauer M. Coronavirus disease 2019 (COVID-19): Update für Anästhesisten und Intensivmediziner März 2020. Anaesthesist 2020; 69: 225–235; doi.org/10.1007/s00101–020–00758-x
[11] Bai Y, Yao L, Wei T, Tian F, Jin DY, Chen L, Wang M. Presumed asymptomatic carrier transmission of COVID-19. JAMA 2020. doi.org/10.1001/jama.2020.2565
[12] Empfehlungen des RKI zu Hygienemaßnahmen im Rahmen der Behandlung und Pflege von Patienten mit einer Infektion durch SARS-CoV-2 (Stand vom 14.4.2020)
[12a] Management von COVID-19-Ausbrüchen im Gesundheitswesen. Empfehlungen des RKI (Stand vom 17.4.2020)
[12b] SARS-CoV-2-Steckbrief zur Coronavirus-Krankheit-2019 (COVID-19). (Stand: 17.4.2020). Anmerkung: Der Steckbrief basiert auf der laufenden Sichtung der wissenschaftlichen Literatur, inklusive der methodischen Bewertung der entsprechenden Quellen!
[13] Langefeld TW, Mühling J, Enge J, Harbach H, Chakraborty T. Das Immunsystem (Teil 1–7). Teil 3: Das Immunsystem und die Lunge. Anästh Intensivmed 2009; 50: 132–141
[14] Le Gars M, Seiler C, Kay AW, Bayless NL, Starosvetsky E, Moore L, Shen-Orr SS, Aziz N, Khatri P, Dekker CL, Swan GE, Davis MM, Holmes S, Blish CA. Pregnancy-Induced Alterations in NK Cell Phenotype and Function. Front Immunol. 2019: 23; 10: 2469
[15] Alfaraj SH, Al-Tawfiq JA, Memish ZA. Middle East respiratory syndrome coronavirus (MERSCoV) infection during pregnancy: report of two cases & review of the literature. J Microbiol Immunol Infect 2019: 52; 501–503
[16] Guido M,·Ochmann U, Cranen R. Mutterschutz – auch im Zeitalter der Coronakrise. Med Klin Intensivmed Notfmed 26. März 2020 doi.org/10.1007/s00063–020–00677–0
[17] Kleinwechter H, Laubner K. Coronaviruserkrankung 2019 (COVID-19) und Schwangerschaft. Übersicht und Bericht des ersten deutschen Falls mit COVID-19 bei Gestationsdiabetes. Diabetologe 2020; doi.org/10.1007/s11428–020–00611–0
[18] Petersen W, Bierke S, Karpinski K, Häner M. Coronavirus-Pandemie und ihre Auswirkungen auf Orthopädie und Unfallchirurgie: Operationen, Risiken und Prävention? Knie Journal 2020; doi.org/10.1007/s43205–020–00052–1
[19] Liu M, He P, Liu HG et al. Clinicalcharacteristics of 30 medical workers infected with new coronavirus pneumonia. Zhonghua Jie He He Hu Xi Za Zhi. 2020: 43; 209–214
[20] Papachristofilou A, Finazzi T, Kohler G. et al. Schwerpunkt COVID- 19 und Krebs. Wie können sich onkologische Kliniken wappnen? InFo Hämatologie Onkologie 2020; 23 (4)
[21] Büchse N. Coronakrise: Das große Sterben in den USA. Stern Online 23.4.2020
[22] Rundfunk Berlin-Brandenburg: Corona-Ausbruch in Bernauer Brandenburgklinik weitet sich aus. 23.4.2020