In der neuen Leitlinie zur Lagerungstherapie wird empfohlen, Intensivpatienten kaum noch zu sedieren – selbst nicht bei Bauchlagerung. Dieser Forderung nachzukommen, stellt hohe Ansprüche an die Intensivpflege. Vor allem gewinnt die Frage der sicheren Tubusfixierung erheblich an Bedeutung.
Die im vergangenen Jahr veröffentlichte Revision der S2e-Leitlinie „Lagerungstherapie und Frühmobilisation zur Prophylaxe oder Therapie von pulmonalen Funktionsstörungen“ bringt für das multiprofessionelle therapeutische Team auf Intensivstationen zahlreiche Neuerungen mit sich. So sollen intubierte beatmete Patienten möglichst wach, ansprechbar und kooperativ sein. Laut aktueller Lagerungsleitline ist lediglich für den Vorgang des Drehmanövers des Patienten von der Rücken- in die Bauchlage – oder umgekehrt – eine vertiefende Analgosedierung erforderlich. Der RASS-Score (Richmond Agitation Sedation Scale) soll hierbei bei minus 2 oder darunter liegen. Eine 180-Grad-Lagerung, die sogenannte komplette Bauchlagerung, soll gegenüber der 135-Grad-Positionierung bevorzugt und für ein Intervall von mindestens 16 Stunden angestrebt werden.
Diese Empfehlung stellt erhöhte Ansprüche an viele pflegerischen Interventionen. Insbesondere die sichere Fixierung des Endotrachealtubus (ETT) rückt verstärkt in den Fokus fachpraktischer Überlegungen, da die Bauchlagerung ohnehin eine erhöhte Aufmerksamkeit zur Gewährleistung der Patientensicherheit erfordert.
In den letzten Jahren wurde die Fixierung des ETT bei Intensivpatienten verschiedentlich und bereits unter zahlreichen Aspekten betrachtet, wie zum Beispiel der Patientensicherheit, der Vermeidung material-assoziierter Schäden und des Patientenkomforts. Die Empfehlung eines veränderten Regimes von Analgesie und Sedierung – wobei intubierte, beatmete Patienten hierbei vornehmlich wach, kooperativ und schmerzfrei bleiben sollen – und des höheren Stellenwerts einer professionellen Mundhygiene zur Vermeidung Beatmungs-assoziierter Pneumonien rückt die ETT- Fixierung immer stärker in den Fokus fachpraktischer Arbeitsabläufe auf der Intensivstation.
Neben juristischen Aspekten bei der potenziellen Verwendung von nicht-zweckbestimmungsgemäßen Produkten zur Tubusfixierung oder im Rahmen von selbstentwickelten Fixierungsmethoden gilt es, die Patientensicherheit im Auge zu behalten. Bisherige Empfehlungen bezogen sich überwiegend auf die Fixierung des ETT in Rücken- und/oder Seitenlagerung. Die Fragestellung, welche Fixiersysteme oder -techniken zur Sicherung des ETT während der Bauchlagerung des Intensivpatienten verwendet werden sollten, wurde in der Fachliteratur bisher nicht eindeutig beantwortet. Unabhängig vom RASS und der Körperpositionierung des Patienten werden meistens dieselben Fixiermaterialien und -techniken beschrieben.
Schwierig durchführbar
Es gibt bisher keinen anerkannten Goldstandard für die Tubusfixierung in Deutschland. Eine ETT-Fixierung hatte bisher alleinig die Aufgabe, den Tubus sicher und fest zu positionieren, um eine versehentliche Dislokation oder Extubation, die mit erheblichen Risiken für den Patienten verbunden wären, zu vermeiden.
Neue Behandlungsstrategien, wie etwa angestrebte Patientenwachheitszustände und damit verbundene Kommunikationsmöglichkeiten bei der Versorgung beatmeter Intensivpatienten, führen zunehmend zu neuen Herausforderungen in der Intensivpflege. So sollte die optimale ETT-Fixierung den Patienten nur geringfügig in der Kommunikation, Mobilisation und vor allem nicht in der Durchführung der Mundhygiene oder eines Assessments des oropharyngealen Trakts beeinträchtigen. Dies erschien mit speziell für die ETT-Fixierung konzipierten Systemen am wirksamsten umsetzbar. Aus sicherheitstechnischen Gründen sollten Fixierungen verwendet werden, die einen Positionswechsel des Tubus im Mund ohne Lösen der Fixierung ermöglichen. Verfügbare Fixiersysteme bieten hierzu verschiedene Lösungen, mittels beweglicher Schienen oder Klettbandverfahren, die eine Umpositionierung des ETT im Mund des Patienten ermöglichen und dabei auch Schutz vor versehentlicher Dislokation oder Extubation bieten (Rothaug et al. 2013).
Die aktuell erschienene S2e-Leitlinie „Lagerungstherapie und Frühmobilisation zur Prophylaxe oder Therapie von pulmonalen Funktionsstörungen“ (Bein et al. 2015) macht insbesondere aufgrund der Empfehlungen zur Bauchlagerung eine zusätzliche Betrachtungsweise durchaus notwendig.
Die Leitlinie spricht sich deutlich für die 180-Grad-Lagerung aus, wobei das Lagerungsintervall mindestens 16 Stunden betragen sollte. Beide Aspekte stellen spezielle Herausforderungen für die Pflegenden dar. Als ein Beispiel sei hier die Umpositionierung des ETT zur Vermeidung Device-assoziierter Gewebeschädigungen genannt. Wissenschaftliche Empfehlungen zur Umpositionierungsfrequenz sind nur auf der Basis von Expertenmeinungen vorhanden. Eine generalisierbare zeitliche Empfehlung lässt sich aus der Literatur derzeit nicht begründen. Untersuchungen von Oakes und Pucker aus dem Jahr 2010 zeigen, dass eine vierstündliche Tubusumpositionierung im Vergleich zu einer 24-stündlichen die Inzidenz von Lippenulzerationen erheblich reduzieren kann. Expertenmeinungen gehen überwiegend von einer mindestens achtstündlichen Tubusumpositionierung aus. Bedarfsweise muss diese häufiger durchgeführt werden (Vollmann 2006).
Diese Empfehlungen beziehen sich allerdings auf Patienten in Rücken- und Seitenlagerung. Aus Sicht der Autoren ist eine sichere Umpositionierung des ETT in Bauchlage schwierig bis gar nicht durchführbar. Das bedeutet, dass der ETT während eines Bauchlagerungsintervalls über viele Stunden – laut Empfehlung 16 Stunden – punktuellen Druck auf Gewebeareale verursachen und damit zur Entwicklung von Gewebeschädigungen beitragen kann. Ob hier Mikrolagerungen des Tubus als ausreichende Prophylaxemaßnahme genügen, muss im Einzelfall entschieden werden.
Welche Technik?
Aufgrund dieser Sachlage entsteht die Notwendigkeit, eine Fixiertechnik und Materialien auszuwählen, bei der sowohl die Patientensicherheit und eine geringfügige Beweglichkeit des ETT in der Bauchlage, zum Beispiel durch die Mund-Zungenbewegung des Patienten, ermöglicht werden.
Es ist unklar, ob die (Bauch-) Lagerung als Maßnahme zur Senkung der Inzidenz nosokomialer Pneumonien geeignet ist (KRINKO 2013). Während der Bauchlagerung ist eine deutliche Sekretmobilisation beobachtbar. Sie ist sichtbar als Sekretabfluss über den nicht geschlossenen Mund. Dieser gesteigerte Sekretfluss geschieht auch am ETT entlang, was zudem zu schnellerer und erhöhter Durchfeuchtung der Fixationsmaterialien führt. Insbesondere Materialien mit hoher Saugeigenschaft, etwa manche Arten von Schaumstoffen, können übermäßig durchfeuchten. Dies kann die Sicherung des ETT deutlich einschränken, ohne dass dies primär erkannt wird. Findet in dieser Situation ein notwendiges Drehmanöver des Patienten zurück auf den Rücken statt, können akzidentielle ETT-Dislokationen oder eine Extubation auftreten. Ein weiterer Nachteil der Materialdurchfeuchtung von ETT-Fixierungen liegt in der Mazeration des anliegenden und feuchtigkeitsexponierten lokalen Gewebes. Dies geschieht aufgrund des andauernden Hautkontakts mit der Feuchtigkeit.
Die alternative Verwendung von Pflasterstreifen zur ETT-Fixierung bei Bauchlagerung – in der Praxis aufgrund der technischen Zugfestigkeit häufig mit starker Klebekraft und breiter Verfügbarkeit gewählt – ist zumindest aus juristischer Sicht kritisch zu betrachten. Handelsübliche Pflaster weisen keine entsprechende Zweckbestimmung zur ETT-Fixierung auf. Zinkoxidhaltige Pflasterfixierungen können zudem zu einer gesteigerten Rate von Haut- und Gewebeschädigungen führen (Tasota 1987).
Die Verwendung von industriellen Komplettsystemen (Schienensystemen) zur ETT-Fixierung kann konstruktionsabhängig bei Bauchlagerungen mit Einschränkungen im Patientenkomfort und gesteigerter Ulzerationsgefahr verbunden sein. So zeigte sich in Untersuchungen (Rothaug et al. 2012), dass ETT-Fixiersysteme, deren Kunststoffrahmen auf den Wangen des Patienten aufliegen, zu einer erhöhten Entwicklung von lokalen Gewebedefekten führen können. Bei Komplettsystemen mit integriertem Beißschutz in Form einer Schiene kann es durch den lokalen und konzentrierten Druck des Systems auf die Unterlippe zu entsprechenden Druckulzerationen kommen. In einem aktuellen Fall hatte eine 78-jährige Patientin nach abdominalchirurgischer Versorgung und anschließender Intensivbehandlung, mitunter in Bauchlagenbeatmung, juristisch erfolgreich einen Behandlungsfehler im Rahmen der genutzten ETT-Fixierung nachweisen können. Hierbei war der ETT mittels eines handelsüblichen zugfesten Pflasters an der Wangenhaut fixiert worden. Diese Fixierung wurde (bei jeweiligen ETT-Umlagerungen vom rechten zum linken Mundwinkel und umgekehrt) einmal pro Schicht erneuert. Ab dem zweiten Intensivbehandlungstag traten Oberhautdefekte an den Hautstellen der ETT-Fixierung auf. Diese Hautdefekte wurden durch das zusätzliche Aufbringen von Hydrokolloidverbänden unter den Pflasterstreifen behandelt. Sechs Monate nach Entlassung aus dem Krankenhaus wurden bei der Patientin deutliche livide Veränderungen und Narbeneinziehungen an beiden Wangen als Folgeschäden erkennbar. Nach Sachverständigensicht war die pflegerische Rechtfertigung, Pflasterstreifen zur ETT-Fixierung zu nutzen, nicht stichhaltig. Der Einwand, man sei aufgrund des Lagerungswechsels mit häufiger Bauchlagerung auf eine stabile ETT-Fixierung mit Pflaster angewiesen gewesen, wurde als falsch bewertet. Alternative zweckgebundene Fixiermaterialien gewährleisten ebenso eine korrekte Tubuslage und eine sichere Fixierung (Rothaug et al. in press).
Zur ETT-Fixierung stehen zahlreiche zweckbestimmte Befestigungssysteme oder Haltevorrichtungen zur Verfügung. Diese können Verletzungen der Gesichtshaut, Mundschleimhaut und Lippen systemabhängig vermeiden (Dubb et al. 2014). Zusätzlich werden damit unerwünschte Aspekte, wie zum Beispiel Durchfeuchtung, unerwünschte Zug- und Scherkräfte, Hautaffektionen am Mundwinkel, wirksam vermieden. Allerdings haben die Systeme teilweise konstruktionsbedingte Nachteile, wenn sie bei einer prolongierten Bauchlagerung oder bei spezifischer Anatomie des Patientengesichts angewendet werden (Rothaug et al. 2012). Eine sichere und zweckbestimmte Alternative, insbesondere zu einer Pflasterfixierung, können spezielle nicht dehnende, reißfeste und nicht saugfähige Gewebebänder zur ETT-Fixierung darstellen.
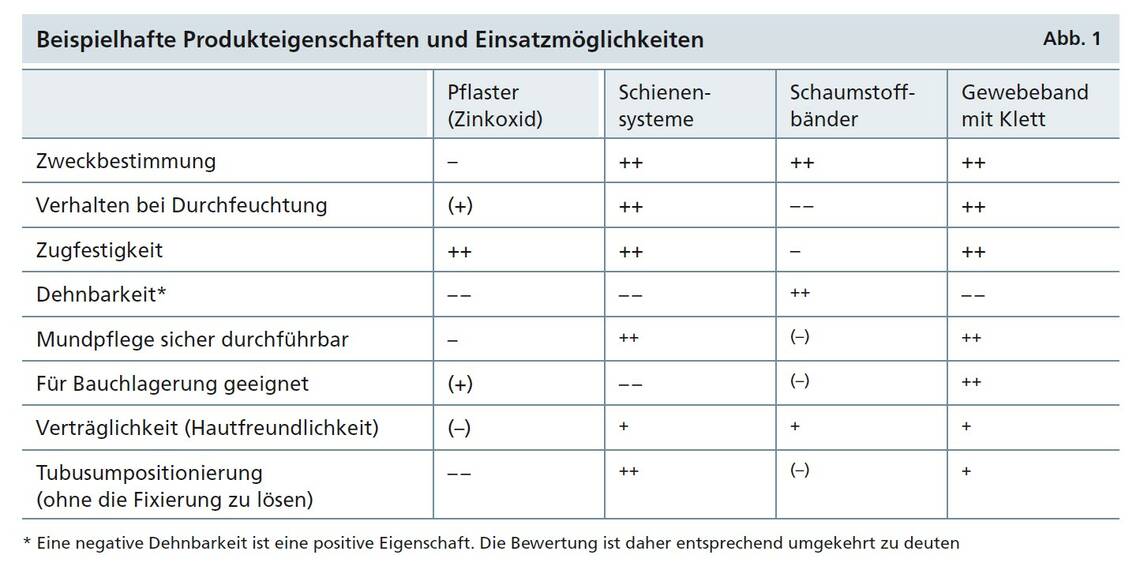
Der Anwender muss vor Anlage derartiger Fixierungen in der Handhabung geschult werden, um die verschiedenen Produkte hinsichtlich ihrer verschiedenen Eigenschaften und Einsatzmöglichkeiten (siehe Abb. 1 zu beispielhaften Produkteigenschaften und Einsatzmöglichkeiten aufgrund persönlicher Erfahrungswerte) zu unterscheiden. Reine Schaumstoffbänder neigen bei Durchfeuchtung zum Ablösen der Kontaktfläche vom ETT, dehnen sich stark aus und bieten dabei oft keinen ausreichenden Halt des ETT. Eine Kombination aus stark haftenden kolloidalen Basisplatten und zugfesten, hautverträglichen Gewebebändern mit Klebefläche und Klettverbindung sind eine sichere und in der Handhabung gut anwendbare Möglichkeit, den Tubus bei einer prolongierten Bauchlagerung professionell zu fixieren.
Algorithmus wäre sinnvoll
ETT-Fixierungen sollten eben hierzu und im Regelfall nur bei entsprechender Zweckbestimmung eingesetzt werden. Dies ist in Paragraf 3 des Medizinproduktegesetzes festgeschrieben. Dabei ist zu beachten, dass das Material der ETT-Fixierung als nicht aktives Medizinprodukt einzustufen ist. Wenn der begründete Verdacht besteht, dass Sicherheit und Gesundheit der Patienten über ein nach den Erkenntnissen der medizinischen Wissenschaft vertretbares Maß hinausgehend gefährdet wird, dürfen diese Produkte nicht eingesetzt werden. Der Anwender sollte verschiedene Techniken und Materialien zur ETT-Fixierung vorhalten und einsetzen, insbesondere wenn eine Bauchlagerungstherapie erfolgt.
Eine ETT-Fixierung kann bei deutlicher Indikationsstellung, in Ausnahmefällen und für möglichst kurze Anwendungszeiten – zum Beispiel in der Anästhesie während einer Narkose – mit einem hautverträglichen zinkoxidfreien Pflaster erfolgen. Spezielle ETT-Fixierungen, etwa zugelassene Komplettsysteme oder Gewebebänder, sind dann einzusetzen, wenn ein erstes Lösen der ursprünglichen Fixierung notwendig wird. Das kann im Rahmen der Mundpflege, bei der Inspektion der Mundhöhle oder beim Lagewechsel des ETT im Mund der Fall sein. Ein klarer Algorithmus, welche Tubusfixierung für welche Zwecke verwendet werden sollte, wäre für die Pflegepraxis hilfreich (Dubb et al. 2014).
Silikonbeschichtete Gewebebänder mit Klebeflächen und Kletthalterung oder die Kombination von kolloidalen Hautschutzplatten mit Klettadhäsionsfläche und zugfesten hautfreundlichen Gewebebändern mit Device-Klebefläche sind bei entsprechender Produktqualität gegenüber Komplett-Fixiersystemen (Schienensystemen) und reinen Schaumstoffbändern eine sicherere und komfortable Alternative bei der Fixierung des Endotrachealtubus in Bauchlagerung. Voraussetzung für die Vermeidung potenziell entstehender Verletzungen an Mundwinkel und Lippen aufgrund einer Fehlplatzierung ist eine Unterweisung durch den Hersteller in die sichere Handhabung dieser ETT-Fixiertechniken und -materialien.
Das organisatorische Vorhalten verschiedener ETT-Fixier- systeme und -materialien sowie deren indikationsspezifische Anwendung kann die Sicherheit des beatmeten Patienten und die Effektivität und Sicherheit pflegerischer Handlungen steigern. Somit ist zu empfehlen, verschiedene Fixiermaterialien auf Intensiveinheiten vorzuhalten, die jeweiligen Methoden zu schulen und indikationsspezifisch einsetzen zu können. Damit wird eine sichere, an jeweiligen Patientenbedarf angepasste und juristisch korrekte ETT-Fixierung für die meisten Patientenversorgungssituationen ermöglicht. Insbesondere können dadurch Lagerungsmanöver, Mobilisationsstrategien und weitere präventive Pflegeinterventionen unter Gewährleistung einer sach- und fachgerechten ETT-Fixierung beim beatmeten Patienten durchgeführt werden.
Bein T et al. S2e-Leitlinie: Lagerungstherapie und Frühmobilisation zur Prophylaxe oder Therapie von pulmonalen Funktionsstörungen. Anästh Intensivmed 2015; 56: 428–458
Dubb R et al. Fixierung des oralen Endotrachealtubus in der Intensivtherapie. IntensivNews 2014; 5: 19–22
Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO). Bundesgesundheitsbl 2013; 56: 1578–1590
Oakes, A. Pucker Up! How to Prevent Lip Pressure Ulcers from Endotracheal Tubes. 2010 [cited 2011 12–10]; Available from: www.nursinglibray.org/vhl/handle/10755/157026
Rothaug O et al. Fixierung des oralen Endotrachealtubus in der Intensivtherapie. Intensiv 2012; 20 (6): 296–302
Rothaug O et al. Praxis der Fixierung des Endotrachealtubus. Ergebnisse einer Umfrage unter Intensivpflegenden. Med Klin Intensivmed Notfmed 2013; 108 (6): 507–15
Rothaug O et al. Problematische Routine. PflegenIntensiv 2014; 1: 27–31
Rothaug O et al in Meybohm P et al. Fehler und Irrtümer in der Intensivmedizin.Thieme, Stuttgart (in press)
Tasota E et al (1987) Evaluation of two methods used to stabilise oral endotracheal tubes. Heart Lung 1987; 16 (2):140–146
Vollmann K. Oral Hygiene intubated Patient. Crit Care Nurse 2006; 26 (4): 54
Die Autorengruppe: Carsten Hermes, Fachkrankenpfleger für Anästhesie und Intensivpflege, Betriebswirt im Sozial- und Gesundheitswesen (IHK), HELIOS Klinikum Siegburg; Oliver Rothaug, Intensive Care Practitioner B.Sc., Fachkrankenpfleger für Intensiv- und Anästhesiepflege, Universitätsmedizin Göttingen; Rolf Dubb, Intensive Care Practitioner B.Sc., Fachkrankenpfleger für Anästhesie und Intensivpflege, Leiter Weiterbildung an den Bildungseinrichtungen der Kreiskliniken Reutlingen; Arnold Kaltwasser, Intensive Care Practitioner B.Sc., Fachkrankenpfleger für Anästhesie und Intensivpflege, Leiter Weiterbildung Intensiv an den Bildungseinrichtungen der Kreiskliniken Reutlingen GmbH; Tilmann Müller-Wolff, M.A., Akademieleitung, RKH-Akademie, Regionale Kliniken Holding RKH GmbH, Markgröningen