75 Prozent aller Fehler, die in Kliniken auftreten, werden von Menschen verursacht. Da die Arbeit auf einer Intensivstation und in der Anästhesie wegen des hohen Technisierungsgrads ohnehin sehr risikobehaftet ist, ist ein effektives Fehlermanagement unabdingbar.
Seit Einführung der Fallpauschalen wurden die Behandlungszeiten der Patienten zunehmend gekürzt und Pflegetage reduziert. Dadurch stieg die Zahl der Patienten bei gleichzeitigem Personalabbau. Die Komplexität und Dynamik der Versorgungsprozesse haben in der Folge deutlich zugenommen, sodass Intensivpflegende in weniger Arbeitszeit und weniger Personal mehr Leistungen erbringen müssen. Krankenhäuser in Deutschland stehen somit seit Jahren in einem ständigen Spannungsfeld zwischen Erlös- und Qualitätsorientierung.
Die Konsequenzen der enormen Arbeitsverdichtung liegen auf der Hand: Kommt es zu Fehlern und damit zu Komplikationen, steigen die Kosten aufgrund des medizinisch-pflegerischen Mehraufwands. Zeitgleich ist zu befürchten, dass die Patientensicherheit und -zufriedenheit sinken sowie ein Imageverlust droht. Damit stellt sich die Frage, wie diesen potenziellen Gefahren entgegenzuwirken ist und inwieweit Checklisten, Standard Operating Procedures (SOP) und optimierte Kommunikationsprozesse helfen können.
Angesichts der strukturellen Rahmenbedingungen im Klinikbereich und des Wissens, dass rund 75 Prozent aller auftretenden Fehler von Menschen verursacht werden, wurden Vergleiche mit der Luftfahrt unternommen. Hierbei wurde festgestellt, dass die Arbeitsbedingungen auf Intensivstationen und in der Anästhesie denen im Cockpit sehr ähnlich sind. Beide sind Arbeitsplätze mit einem hohen Technisierungsgrad, die eine Teamarbeit mit einem hohem Grad an Spezialisierung erfordern. Arbeitsintensitäten wechseln sich dabei schnell ab, wobei hohe Datenmengen unter hoher physischer und psychischer Belastung verarbeitet werden müssen. Die Konsequenz sind häufige Entscheidungssituationen und die ständige Gefahr, dass Fehler mit enormen Folgen auftreten.
Die zunehmende Etablierung von Fehlermanagement-Systemen in Gesundheitseinrichtungen ist als Folge der skizzierten Entwicklungen zu verstehen. Es wird damit das Ziel verfolgt, alle Strukturen und Prozesse im betrieblichen Alltag zu analysieren, um potenzielle Ursachen für unerwünschte Ereignisse, Beinahe-Fehler und Fehler aufzuspüren und zu sanieren. Das System insgesamt soll sicherer werden.
Verschiedene Arten von Fehlern
Unerwünschte Ereignisse: Dieser Begriff umfasst alle auftretenden Nebenwirkungen und Schädigungen, die nicht unmittelbar mit der Grunderkrankungen zusammenhängen. Dazu gehören Nebenwirkungen nach Applikation von Pharmaka wie zum Beispiel plötzlich auftretende Hypotonie oder Urticaria.
Beinahe-Fehler: Der Begriff Beinahe-Fehler entspricht der englischen Bezeichnung „Near-miss“ und bedeutet, dass ein Fehler wegen frühzeitiger Korrektur oder glücklicher Umstände zu keinem Schaden geführt hat.
Fehler: Der Begriff Fehler wird sehr unterschiedlich definiert. Dies liegt vor allem daran, dass es viele Auslegungen gibt und das Wort zudem meist negativ besetzt ist. Reason (2000) definiert Fehler als Fehlverhalten und damit als Oberbegriff, „der all die Ereignisse umfasst, bei denen eine geplante Abfolge geistiger oder körperlicher Tätigkeiten nicht zum beabsichtigten Resultat führt, sofern die Misserfolge nicht fremdem Einwirkens zugeschrieben werden kann.“
Aufmerksamkeitsfehler können durch Ablenkung, Übermüdung, Unterlassung oder Vertauschung entstehen. Auch eine Intervention mit falscher Abfolge von Maßnahmen oder zur falschen Zeit ist darunter zu verstehen.
Kommt es zu Gedächtnisfehlern, werden geplante Schritte ausgelassen und die ursprüngliche Absicht der Handlung wird vergessen. Aus beidem resultiert eine fehlerhafte Handlung.
Regelbasierte Fehler entstehen durch Informationsdefizite und können zu einer Fehleinschätzung führen, woraus ein richtiges Vorgehen zur falschen Zeit oder ein falsches Vorgehen zur richtigen Zeit resultiert. Die häufigste Ursache dafür liegt in der Unwissenheit des Handelnden.
Beabsichtigtes Fehlverhalten: Hierzu zählen der Routineverstoß, der Ausnahmeverstoß und die Sabotage. Während Sabotage in Kliniken wohl kaum vorkommt, sind Routine- und Ausnahmeverstöße häufiger anzutreffen.
Die Bereitschaft zur Missachtung von Regeln steht in Relation zur Berufserfahrung und hierarchischen Position eines Mitarbeiters. Auch die Größe der Abteilung spielt eine Rolle. Bei zunehmender Berufserfahrung scheint sich der Glaube zu entwickeln, komplexe Interventionen so zu überschauen und beurteilen zu können, dass „diese eine Ausnahme“ nicht sonderlich schlimm sein kann. Anders verhält es sich offenbar bei einer entsprechenden hierarchischen Position und Rolle, die eine Person einnimmt. Je weiter jemand in der Hierarchieebene gekommen ist, desto eher scheint es möglich, dass bestehende Regeln bewusst nicht eingehalten werden – frei nach dem Motto: „Hier bin ich der Chef und ich überschaue alles.“ Auch die Größe einer Abteilung scheint eine entscheidende Rolle zu spielen, da fehlerhaftes Verhalten beispielsweise in großen Bereichen länger unbeachtet bleibt (Reason 1995).
Paula (2007) stellt im Zusammenhang des Risikomanagements Fehler als geplante Vorgehensweise dar, die nicht planmäßig vollendet wurde. Bei aller Erkenntnis zum Thema Fehler scheint es laut Reason so zu sein, dass Menschen nicht glauben (können), dass das, was im Begriff ist sich zu ereignen, überhaupt möglich ist. Damit meint er auch, dass Fehler weniger durch Risikobereitschaft der handelnden Personen entstehen, sondern das Ergebnis komplexer Fügungen sind, also nicht vorhersehbar waren. Obwohl damit klar sein sollte, dass menschliches Verhalten fehlerhaft ist, besteht dennoch die Vorstellung, dass fehlerfreies Arbeiten prinzipiell möglich ist.
Wie häufig treten Fehler auf?
Wie häufig Fehler in allen klinischen Disziplinen auftreten, zeigen nationale und internationale Studien. Das US-amerikanische Institute of Medicine hat gezeigt, dass jährlich zwischen 49 000 bis 98 000 vermeidbare unnötige Todesfälle in den USA zu verzeichnen sind (Kohn et al. 1999).
In Deutschland kommt es bei fünf bis zehn Prozent der Krankenhausbehandlungen zu unerwünschten Ereignissen, wovon 30 bis 50 Prozent vermeidbar gewesen wären. Rall et al. (2001) haben 16 000 bis 40 000 vermeidbare Todesfällen aufgezeichnet. Die Wochenzeitung „Die Welt“ berichtete im April 2015, dass in Deutschland jährlich bis zu 3 000 Fremdkörper wie Tupfer und Bauchtücher nach einem operativen Eingriff unbeabsichtigt im Körper von Patienten zurückbleiben.
Auch das Bundesgesundheitsministerium und das Aktionsbündnis Patientensicherheit lieferten konkrete Zahlen, wobei die Anzahl von 17 000 Todesfällen (Aktionsbündnis Patientensicherheit) mit den Daten der Krankenkasse korreliert. Die vom Gesundheitsministerium geschätzten rund 140 000 Behandlungsfehler lassen in Kombination mit denen des Aktionsbündnisses die Befürchtung aufkommen, dass sich das Gesundheitssystem zumindest teilweise zu einem Hochrisikobereich entwickelt hat.
In diesem Zusammenhang hat Reason (2000) in einem Modell Schutzbarrieren beschrieben, die den Zusammenhang von betrieblich installierten Maßnahmen als Schutzschild und Schäden aufzeichnet. Weist eines dieser Schutzschilder Sicherheitslöcher auf – bildlich vergleichbar mit einem Käse –, sorgt die nächste Barriere zumeist dafür, dass vorhergehende Fehler keine negativen Auswirkungen haben. Versagen aber mehrere dieser Schutzschilder, versagt gesamte das Sicherheitssystem. Dann können aus vermeintlich kleineren Fehlern ernsthafte Schäden am Patienten entstehen.
Trotz des enormen Zeitdrucks werden aber oft genug nicht die konkreten Arbeitsbedingungen und Schutzschilder analysiert, obwohl hier am ehesten die Chance zur Beeinflussung von potenziellen Fehlern besteht. Insofern sollten Fragen zu den konkreten Arbeitsbedingungen beantwortet werden, um die Sicherheit in den Abteilungen zu erhöhen.
Standards erhöhen Patientensicherheit
Joint Commission International, eine Tochtergesellschaft der Joint Commission on Accreditation on Health Care, die unabhängig und nicht-profitorientiert Standards festlegt, nach denen die Qualität von Gesundheitseinrichtungen bewertet und zertifiziert wird, und die Weltgesundheitsorganisation (WHO) haben gemeinsam bereits 2007 Konzepte zur Optimierung der Patientensicherheit in klinischen Einrichtungen entwickelt und publiziert. Dazu gehören Standards und Checklisten, die die Verwechslung von Patienten, von Eingriffsarten und -orten sowie von Medikamenten vermeiden sollen. Allein für den OP- Bereich bestehen unterschiedliche Möglichkeiten, um mit Checklisten und anderen Maßnahmen die Patientensicherheit effektiv zu erhöhen (siehe Kasten auf Seite 10). Neben der Nutzung solcher Standards und Checklisten spielt auch die Einhaltung der bestehenden gesetzlichen Regelungen – Stichwort Medizinproduktegesetzes (MPG) und Hygienestandards – eine entscheidende Rolle, um die Sicherheit zu erhöhen.
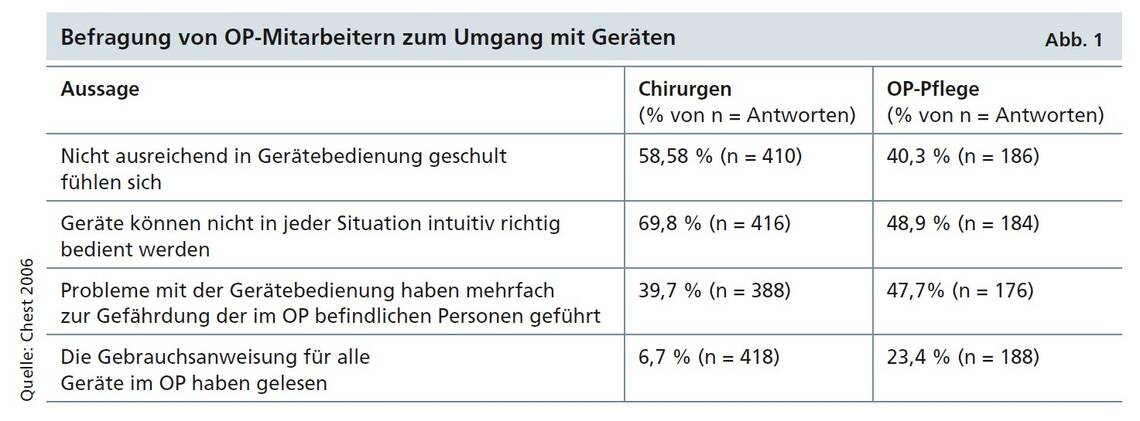
Neben den menschlichen Fehlern (78 %) rangieren technische Fehler an zweiter Stelle. Dabei sind nicht ausreichend geprüfte oder gewartete Ausrüstungen vielfach Ursache für fatale Folgen. Folglich sind Wartungspläne zu beachten. Trotz der Existenz des MPG und der Verpflichtung, danach zu arbeiten, scheinen viele Mitarbeiter in Gesundheitseinrichtungen keine sachgemäße Einweisung zu erhalten oder einzufordern und deshalb intuitiv mit Geräten umzugehen. Eine Befragung von OP-Mitarbeitern zum Umgang mit medizinischen Geräten zeigt deutliche Missstände (Chest 2006, Abb. 1).
Standard „Ausschluss von Eingriffsverwechslungen“: Auch wenn Eingriffsverwechslungen sehr selten vorkommen, haben sie schwerwiegende Auswirkungen für den Patienten und die verantwortlichen Personen. Der Standard „Ausschluss von Eingriffsverwechslungen“ des Aktionsbündnisses Patientensicherheit soll verhindern, dass Operationen an der falschen Körperstelle, die Durchführung falscher Operationen oder Eingriffe an der falschen Person vorkommen. Wichtig für die Wirksamkeit des Standards ist, dass alle Mitglieder des perioperativen Teams aufgeklärt und aktiv beteiligt sind. Die vom Aktionsbündnis Patientensicherheit publizierte Handlungsempfehlung beginnt bereits präoperativ.
Patientenarmbänder: Operationen stellen hochkomplexe Versorgungsprozesse dar, in der jederzeit und zuverlässig die Identität des Patienten gesichert sein muss – gerade auch dann, wenn er prämediziert oder narkotisiert ist. Spezielle Patientenarmbänder, die die Daten des Patienten enthalten, minimieren die Wahrscheinlichkeit von Verwechselungen.
Präoperative Identifikation: Der Operateur bespricht präoperativ mit dem Patienten und Angehörigen die Eingriffsart und den Eingriffsort. Die Daten werden abgeglichen und die zu operierende Körperstelle markiert.
Unmittelbare Identifikation am OP-Tag: Mit der Übernahme des Patienten vor dem OP-Saal ist die Befragung des Patienten mit offenen Fragen obligat (Wie heißen Sie? Wie ist Ihr Vorname? Wann sind Sie geboren? Was soll bei Ihnen gemacht werden?). Bei häufig vorkommenden Namen sollten weitere Kriterien abgefragt werden, sodass die Wahrscheinlichkeit einer Verwechslung ausgeschlossen werden kann. Im OP erfolgt durch eine weitere verantwortliche Person unmittelbar vor Einleitung der Narkose und vor Eintritt in den vorgesehenen Saal nochmals eine Identifikation mit allen Daten. Hier sollten die Patienten anschließen darüber aufgeklärt werden, warum das Personal so und schon wieder gefragt hat. Ansonsten besteht durchaus die Gefahr zur Meinung seitens des Patienten, dass „die nicht wissen, was zu tun ist“, wie zuletzt in der Tagespresse zu lesen war.
Team-Time-Out: Nach Einleitung der Narkose und noch vor Schnitt erfolgt ein letzter wichtiger Schritt, wozu wieder eine verantwortliche Person eine Richtigkeitsprüfung mittels Checkliste vornimmt. Erst wenn alle Punkte durch den Operateur und andere des Teams bestätigt sind, kann die OP beginnen. Die Durchführung des Team-Time-Out wird dokumentiert.
Die Effektivität hygienischer Standards wurde auf beeindruckende Weise durch eine multizentrische Studie belegt, in der die Auswirkungen einer ZVK-Anlage nach Checkliste auf 103 Intensivstationen in 67 Kliniken mit über 375 000 Kathetertagen untersucht wurden. Die Ergebnisse:
- Die Infektionsrate sank von 2,7 auf 0 per 1 000 Kathetertage (< 3 Monate).
- Die Zahl katheterassoziierter Infektionen sank um 66 Prozent (16–18 nach Insertion).
- Die Morbidität wurde im Vergleich zu einer nicht Checklisten-gestützten ZVK-Anlage deutlich reduziert.
- Prognose: Bei 80 000 katheterassoziierten Infektionen und hochgerechneten unnötigen Zusatzkosten (45 000 US-Dollar pro Patient) ließen sich bis zu 2,3 Milliarden US-Dollar einsparen (Pronovost/Needham 2006).
Medikamente: Verwechslungen vermeiden
Offen mit Fehlern umgehen
Cooper JB, Newbower RS, Long CD, McPeek B. Preventable anesthesia mishaps: A study of human factors. Anesthesiology 1978; 9: 399–406