Jeder zweite Erwachsene ist übergewichtig, 16 Prozent sogar stark übergewichtig – Tendenz steigend. Die anästhesiologische Versorgung dieser Menschen bringt besondere Herausforderungen mit sich. Neben besonderen Materialanforderungen muss auch das Vorgehen bei der Narkose an die Adipositas und deren Folgeerkrankungen angepasst werden.
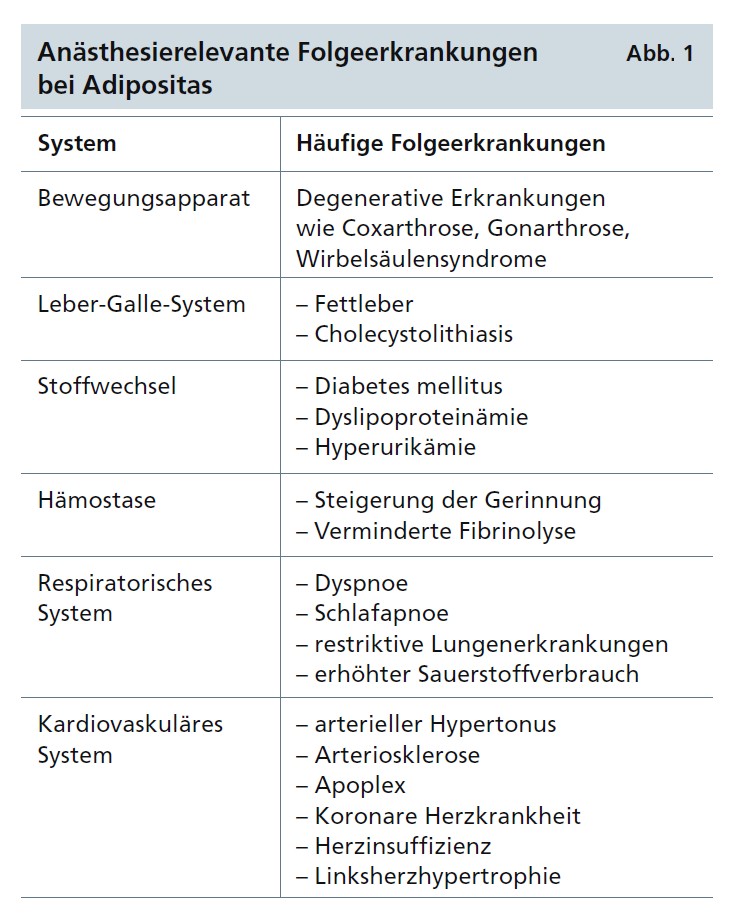
Adipositas geht mit zahlreichen Folgeerkrankungen einher, die Konsequenzen für das Vorgehen bei der Narkose haben. Das gesamte anästhesiologische Vorgehen muss daran angepasst werden.
Atemweg: Es wird kontrovers diskutiert, ob Adipositas einen Risikofaktor für eine erschwerte Intubation darstellt. Fakt ist jedoch, dass starkes Übergewicht häufig mit einem schwierigen Atemweg einhergeht: Aufgrund von Fett im Bereich des Unterkiefers und Nackens können die Mundöffnung und das Rückwärtsneigen des Kopfes stark eingeschränkt sein. Zudem weisen adipöse Patienten häufig Refluxerkrankungen auf, was das Aspirationsrisiko erhöht.
Für die Narkoseeinleitung und -ausleitung empfiehlt sich daher eine umgekehrte Trendelenburg-Lagerung. Die Schräglage soll dabei so gewählt werden, dass eine gedachte Linie zwischen Ohr und Sternum des Patienten horizontal verläuft. Dabei wird der Kopf mit Tüchern oder Ähnlichem erhöht gelagert („ramped position“). Material zur Durchführung einer schwierigen Intubation wie McCoy-Spatel und Videolaryngoskop sollten bereitstehen. Die Narkoseeinleitung sollte bei bestehender Refluxkrankheit zügig erfolgen und daher als Rapid Sequence Induction durchgeführt werden.
Beatmung: Fettgewebe ist kein totes Gewebe, sondern metabolisch aktiv. Die erhöhte metabolische Aktivität adipöser Patienten führt schon in Ruhe zu einer Steigerung des Sauerstoffbedarfs und zur Zunahme des Atemminutenvolumens. Gleichzeitig nimmt aufgrund der adipositasbedingten Steigerung der Atemarbeit der Anteil des Sauerstoffverbrauchs zur Bewältigung dieser Arbeit dysproportional zu.
Compliance und Resistance der Lunge verschlechtern sich aufgrund der zusätzlichen Körpermasse an Thorax und Abdomen, die intraabdominelle Drucksteigerung behindert das Absinken des Zwerchfells.
Die unteren Atemwege sind instabil und neigen zu Atelektasenbildung in den schwerkraftabhängigen Alveolen.
Die funktionelle Residualkapazität des adipösen Patienten, die die Apnoetoleranzzeit maßgeblich bestimmt, ist stark vermindert. Viele stark adipöse Patienten haben eine chronische Hypoxämie.
Viele adipöse Patienten leiden unter einem häufig undiagnostizierten Schlaf-Apnoe-Syndrom. In den nächtlichen Atempausen entstehen schwere Hypoxämien, die einen regelrechten Sympathikussturm induzieren, der zu letalen Arrhythmien führen kann. Bei adipös0en Patienten ist bis zum Beweis des Gegenteils davon auszugehen, dass sie ein Schlaf-Apnoe-Syndrom aufweisen. Von einer anxiolytischen Prämedikation mit Benzodiazepinen am Vorabend ist in jedem Fall abzuraten.
Bei der Narkoseeinleitung sollte der Patient unter leichtem Überdruck sorgfältig präoxygeniert werden. Es wird kontrovers diskutiert, ob der inspiratorische Sauerstoffanteil (FiO2) hierbei 1,0 betragen sollte oder etwas weniger – zum Beispiel 0,95 –, da das komplette Auswaschen des Stickstoffs aus der Lunge die Atelektasenbildung fördert. Nicht selten ist bei der Narkoseeinleitung eine Zwei-Hand-Maskenbeatmung erforderlich.
Die Atemwegsdrücke während der Narkose werden erhöht sein; der maximale Atemwegsdruck sollte am Narkosegerät auf 35 Millibar eingestellt werden.
Die Lunge wächst nicht mit dem Körpergewicht; daher orientiert sich das Atemzugvolumen am idealen Körpergewicht des Patienten (ideal body weight, IBW, 22 x Körpergröße in Metern zum Quadrat). Es sollte acht Milliliter pro Kilogramm IBW betragen.
Um eine Atelektasenbildung in der Lunge zu verhindern, ist ein positiv endexpiratorischer Druck (PEEP) von acht bis zehn Millibar erforderlich.
Zum Wiedereröffnen kollabierter Alveolen sollten intermittierende Recruitment-Manöver durchgeführt werden; dies erfolgt über ein kurzzeitiges Erhöhen von PEEP und Spitzendruck.
Patienten, bei denen ein Schlaf-Apnoe-Syndrom diagnostiziert ist, verfügen in der Regel über ein CPAP-Gerät und sollten dieses postoperativ benutzen.
Herz und Kreislauf: Perioperativ ist mit erhöhtem Blutdruck zu rechnen. Pro zehn Kilogramm Gewichtszunahme steigt der diastolische Blutdruck um 2,3 Millimeter Quecksilbersäule (mmHg), der systolische Blutdruck um 3 mmHg.
Mit zunehmendem Blutdruck steigt das Risiko einer koronaren Herzkrankheit – ab einem BMI von 30 ein 14-fach erhöhtes Risiko. Es steigt auch das Risiko, einen Apoplex zu erleiden. Ab einem BMI von 30 besteht hier ein 24-fach erhöhtes Risiko. Besonders betroffen sind Patienten mit vorwiegend abdominellem Fett.
Adipöse Patienten benötigen für jede Art von Anstrengung ein erhöhtes Herz-Zeit-Volumen (HZV); ein erhöhter Sympathikotonus steigert Herzfrequenz und -schlagvolumen. Pro BMI steigt so das HZV um 0,08 Liter pro Minute.
Ebenfalls erhöht ist bei adipösen Patienten das zirkulierende Blutvolumen. Dies belastet einerseits zusätzlich das Herz und ist andererseits relevant für die Berechnung von Volumenverschiebungen bei intraoperativen Blutverlusten und für die Abschätzung des Volumenbedarfs.
Hohe Nachlast, hoher Sympathikotonus und vergrößertes Blutvolumen führen zur Linksherzhypertrophie, die mit zunehmender Dauer der Adipositas in eine Herzinsuffizienz mündet.
Zur Vermeidung der Messung falsch-hoher Blutdruckwerte muss eine ausreichend breite Manschette zur nicht-invasiven Blutdruckmessung vorhanden sein. Die Indikation zur invasiven Blutdruckmessung ist großzügig zu stellen.
Die Venenverhältnisse adipöser Patienten sind bisweilen schwierig. Die Narkoseeinleitung kann über einen kleinen (20 oder 22 G) venösen Zugang erfolgen. Danach ist auch die Indikation für eine ZVK-Anlage großzügig zu stellen. Dabei sind die anatomischen Verhältnisse häufig unübersichtlich, sodass eine Punktion unter sonografischer Kontrolle häufig sinnvoll ist.
Stoffwechsel: In mehr als 95 Prozent aller Diabetes-mellitus-Typ-2-Erkrankungen ist Adipositas die Ursache. Das Risiko für die Entwicklung eines Diabetes mellitus korrelliert mit dem BMI.
Diabetes mellitus kann nicht nur zu Herz- und Gefäßkrankheiten, sondern direkt perioperativ zu Problemen führen: Die katabole Stoffwechsellage kann den Einsatz von Insulin erforderlich machen. Ein erhöhter Blutzuckerspiegel gefährdet darüber hinaus die Wundheilung. Daher sollte bei jedem adipösen Patienten präoperativ der Nüchtern-Blutzucker untersucht und gegebenenfalls ein oraler Glukose-Toleranztest durchgeführt werden.
Perioperativ sollte der Blutzucker unter 200 Milligramm pro Deziliter gehalten werden. Adipöse Patienten neigen zu postoperativer Übelkeit und Erbrechen. Auf den prophylaktischen Einsatz von Dexamethason sollte bei Patienten mit erhöhtem Blutzuckerspiegel verzichtet werden.
Ebenfalls haben adipöse Patienten meistens eine Fettstoffwechselstörung; es besteht eine gesteigerte Lipolyse. Eine Erhöhung des Triglycerinspiegels im Blut führt zu einer Absenkung des schützenden HDL-Cholesterins. Gleichzeitig werden Fettsäuren freigesetzt, die zu einer Zunahme des gefäßschädigenden LDL-Cholesterins führen. Diese Vorgänge haben zwar keine unmittelbaren Auswirkungen auf die Narkoseführung, erhöhen aber erheblich das Risiko für Arteriosklerose.
Dosierung der Narkosemedikamente: Bei der Dosierung der Narkosemedikamente sind einerseits das Verteilungsvolumen und andererseits die Elimination der Medikamente zu berücksichtigen.
Durch die Zunahme der Fettmasse vergrößert sich das Verteilungsvolumen lipophiler Pharmaka. Die hepatische Elimination ist entweder gesteigert oder bei Fettleber und Fibrosierung herabgesetzt; die renale Elimination ist entweder gesteigert bei relativer Zunahme der Nierendurchblutung oder herabgesetzt bei Hypertonie und Herzinsuffizienz.
Propofol als stark lipophiles Medikament reichert sich im Fettgewebe an. Sowohl Einleitungsdosis als auch die Erhaltungsdosis orientieren sich am tatsächlichen Totalen Körpergewicht (total body weight, TBW).
Ebenfalls stark lipophil verhalten sich Benzodiazepine. Die Initialdosis orientiert sich am TBW, die Repititionsdosen wegen der verlängerten Elimination am Idealen Körpergewicht (ideal body weight, IBW).
Die Dosisberechnung nicht-depolarisierender Muskelrelaxantien erfolgt nach dem IBW, nur das depolarisierende Succinylcholin wird wegen erhöhter Plasmacholinesteraseaktivität bei adipösen Patienten anhand des TBW dosiert. Bevorzugt sollten die durch Sugammadex vollständig antagonisierbaren Relaxantien Rocuronium oder Vecuronium angewendet werden. Ein neuromuskuläres Monitoring ist bei adipösen Patienten obligat.
Da Opiate ebenfalls lipophile Substanzen sind, muss die Initialdosis anhand des TBW berechnet werden. Die Erhaltungsdosis kann aufgrund der erhöhten Sensitivität adipöser Patienten für die sedierenden Eigenschaften von Opiaten meistens deutlich reduziert werden. Einzige Ausnahme ist hier das Remifentanil; es wird mittels Spaltung durch unspezifische Plasma-Esterasen in zwei inaktive Metaboliten abgebaut und kann anhand des IBW dosiert werden. Aufgrund seines Abbaumechanismus und der ultrakurzen Wirkdauer eignet sich Remifentanil besonders gut für die anästhesiologische Analgesie adipöser Patienten.
Die volatilen Anästhetika Sevofluran und Desfluran sind nur gering fettlöslich und eignen sich aufgrund ihrer kurzer Wirkdauer und Steuerbarkeit ebenfalls sehr gut für die Narkose adipöser Patienten.
Insgesamt ist die Datenlage zur Dosierung von Narkosemedikamenten bei adipösen Patienten eher schlecht. Auch wenn eine Awareness dadurch nicht sicher auszuschließen ist, empfiehlt sich die Überwachung der Narkosetiefe mittels einer modifizierten Elektroenzephalografie (EEG), zum Beispiel mittels eines Bispektralindex (BIS).
Vor der Extubation muss der Patient suffizient spontan atmen, vollständig unrelaxiert und wach sein.
Blutgerinnung: Etwa ein Prozent der adipösen Patienten entwickelt trotz prophylaktischer Therapie venöse Thrombosen.
Erhöhtes Fibrinogen, erhöhter Plasminogen-Aktivator-Inhibitor-1, vermindertes AT3 und eine herabgesetzte Fibrinolyse erhöhen in Kombination mit Immobilisierung und Polyzytämie aufgrund chronischer Hypoxie das Thromboserisiko. Damit ist auch das Lungenembolierisiko erhöht.
Zumindest Patienten mit Thromboseanamnese sollten bereits präoperativ eine subkutane Heparin-Prophylaxe erhalten. Bei allen adipösen Patienten sollte die Heparinisierung länger als üblich durchgeführt werden. Darüber hinaus sollten adipöse Patienten so früh wie möglich mobilisiert werden.
Ausrüstung: Zur adäquaten Behandlung adipöser Patienten gehört eine spezielle Ausrüstung. Vorhanden sein müssen ausreichend belastbare OP-Tische, ausreichend breite Blutdruckmanschetten sowie ausreichend lange Punktionsnadeln.
Wichtig ist auch ausreichende Manpower für Lagerungungsmaßnahmen und für Probleme bei der Ein- und Ausleitung der Narkose.
Aufwachraum: Zur Erleichterung der Ventilation werden adipöse Patienten postoperativ mit erhöhtem Oberkörper gelagert. Eventuell bereits präoperativ vorhandene CPAP-Heimbeatmungsgeräte müssen im Aufwachraum zur Anwendung kommen.
Um Opiate einzusparen, sollten adipöse Patienten eine multimodale postoperative Schmerztherapie erhalten. Wenn adipöse Patienten postoperativ Opiate erhalten haben, wird eine mindestens 24-stündige Monitorüberwachung empfohlen.
Adipositas ist definiert als eine über das normale Maß hinausgehende Vermehrung des Körperfetts. Berechnungsgrundlage für die Gewichtsklassifikation ist der Quotient aus Gewicht und Körpergröße zum Quadrat (Body-Mass-Index, BMI). Die Weltgesundheitsorganisation (WHO) unterteilt bei der Adipositas drei Schweregrade:
- Grad 1: BMI 30–34,9
- Grad 2: BMI 35–39,9
- Grad 3: BMI 40
Meißner: Anästhesie bei Patienten mit Adipositas-Besonderheiten des perioperativen Managements. AINS 2008, 43 (4), Thieme
Bein et al.: Anästhesie bei Adipositas. AINS 2009, 44 (9), Thieme
Fretschner: Anästhesie bei Patienten mit Adipositas. Trauma Berufskrankheiten, April 2010, Springer
Konrad et al.: Anästhesie bei bariatrischer Chirurgie. Anästhesist 2011, 60: 607–616, Springer
Josten: Schwerer als sonst? PflegenIntensiv, 1/2013, Bibliomed