Die neuen Hygienerichtlinien für Regionalanästhesien der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin verbessern den Infektionsschutz bei neuroaxialen und peripheren Verfahren. Sie basieren auf Expertenkonsens sowie internationalen Standards und bieten praxisnahe Orientierung.
Die in der überarbeiteten S1-Leitlinie „Hygieneempfehlungen für die Regionalanästhesie“ enthaltenen Empfehlungen gelten für stationäre und ambulante Kontexte sowie für präklinische Anwendungen. Die Leitlinie basiert auf einer selektiven Literaturrecherche und einem Delphi-Konsensprozess. Aufgrund der begrenzten Evidenzlage stützen sich viele Empfehlungen der Autorinnen und Autoren auf Analogien zu anderen invasiven Verfahren, insbesondere zur Anlage zentralvenöser Katheter.
In ihren Empfehlungen orientieren sie sich ferner an den Vorgaben der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) und berücksichtigen internationale Leitlinien wie jene der American Society of Anesthesiologists (ASA) und American Society of Regional Anesthesia & Pain Medicine (ASRA).
Hygienische Grundprinzipien
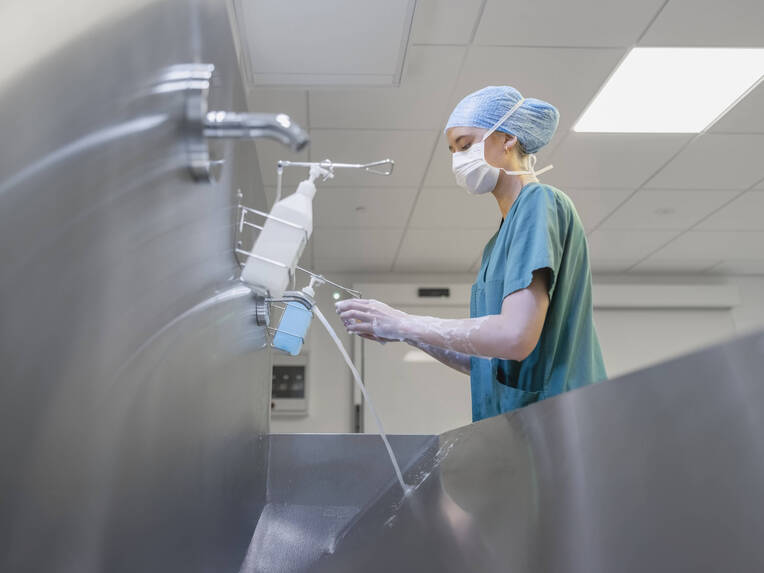
Eine der zentralen Botschaften der Leitlinie ist die unbedingte Bedeutung konsequenter hygienischer Vorsorgemaßnahmen, um das Risiko von Infektionen im Zusammenhang mit Regionalanästhesie-(RA-) Verfahren so niedrig wie möglich zu halten. Dazu zählt vor allem die persönliche Hygiene der Anwenderinnen und Anwender, insbesondere das gründliche und systematische Händewaschen gemäß den jeweils aktuell geltenden Empfehlungen.
Die Umsetzung dieser Vorsorgemaßnahmen soll im Rahmen eines einrichtungsspezifischen Hygieneplans erfolgen, der gemäß Infektionsschutzgesetz (§ 23) verpflichtend ist. Dieser Plan muss an die lokalen Gegebenheiten angepasst sein und sollte in enger Abstimmung mit den zuständigen Hygienebeauftragten erstellt werden.
Neuroaxiale Verfahren (zum Beispiel Spinal- und Epiduralanästhesie) ordnen die Autoren höheren Risikogruppen zu als periphere Blockaden. Dies spiegelt sich in den Anforderungen an Schutzmaßnahmen wider. Die Anwendung von RA-Techniken ist nicht auf OP-Räume beschränkt; auch andere geeignete Räume wie Kreißsaal, Intensivstation oder sonstige Behandlungsräume sind zulässig, sofern hygienische Mindeststandards eingehalten werden.
Eine spezielle Lüftungstechnik sehen die Autoren als nicht erforderlich an, jedoch müssen desinfizierbare Arbeitsflächen und eine begrenzte Personenzahl im Raum gewährleistet sein.
Vorbereitung von Patienten und Personal
Patienten. Das Tragen von Kopfhaube und Mund-Nasen-Schutz (MNS) bei der Anwendung von RA-Techniken wird auch für Patientinnen und Patienten empfohlen, wenn die RA im Kopfbereich erfolgt. Eine Haarentfernung an der Punktionsstelle ist nur bei Bedarf erforderlich und sollte mit einem chirurgischen Clipper erfolgen.
Die Hautreinigung im Bereich der vorgesehenen Punktion ist nur bei sichtbarer Verschmutzung notwendig. Allerdings betonen die Autoren, darauf zu achten, dass die Haut vor Beginn der Desinfektion komplett abgetrocknet ist. Für die Hautdesinfektion werden remanenzhaltige alkoholbasierte Lösungen wie Chlorhexidin, Octenidin oder PVP-Jod empfohlen. Rein alkoholbasierte Lösungen ohne Remanenzwirkung sollten daher nicht als Standard verwendet werden.
Wischdesinfektion ist bei neuroaxialen Verfahren Standard. Allerdings geben die Autoren an, dass unklar ist, ob eine Wischdesinfektion einer Sprühdesinfektion wirklich überlegen ist. Auch eine konkrete Wischtechnik können sie mangels Studienlage nicht empfehlen.
Für periphere Punktionen ist auch eine Sprühdesinfektion zulässig – unter Beachtung der Einwirkzeit. Dazu gelten laut Autoren die Empfehlungen der KRINKO für intravenöse und intramuskuläre Injektionen. Wichtig ist, dass Desinfektionsmittel nicht mit Kanülen oder Medikamenten in Kontakt kommen, um neurotoxische Reaktionen zu vermeiden.
Leitlinie
Die aktualisierte S1-Leitlinie „Hygieneempfehlungen für die Regionalanästhesie“ der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI) vom April 2025 [1] ersetzt die bisherigen Empfehlungen („Die 10 Gebote“) und wurde auf Basis eines strukturierten Expertenkonsenses erstellt, da auf empirischer Evidenz basierende Empfehlungen nur sehr begrenzt zu treffen sind. Sie richtet sich an Anästhesistinnen und Anästhesisten, Intensivmedizinerinnen und -mediziner sowie weitere medi- zinische Fachdisziplinen und Assistenzpersonal und verfolgt als praxisnahe Orientierungshilfe das Ziel, die Patientensicherheit durch verbesserte Hygienestandards bei zentralen und peripheren Regional- anästhesieverfahren zu erhöhen. Diese haben in den vergangenen Jahren erheblich an Bedeutung gewonnen, da sie gezielte Schmerztherapie erlauben und dabei systematische Nebenwirkungen häufig reduzieren.
Personal. Behandelndes Personal muss auf Schmuck, Uhren und künstliche Fingernägel verzichten. Die hygienische Händedesinfektion ist obligatorisch, eine chirurgische Händedesinfektion kann bei kontinuierlichen Verfahren sinnvoll sein. Die Autoren empfehlen eine lokale Risikoeinschätzung und entsprechende Festlegung der konkreten Maßnahme im organisationseigenen Hygieneplan. Händewaschen mit Seife wird zusätzlich nur bei Arbeitsbeginn und -ende sowie bei groben Verschmutzungen empfohlen.
Das Tragen von Kopfhaube und MNS wird für alle an neuroaxialen Prozeduren beteiligten Personen als obligatorisch betrachtet. Ebenso sind sterile Einmalhandschuhe und ein steriler OP-Mantel zwingend erforderlich. Auch für Assistenzpersonal schreibt die KRINKO einen MNS bei Spinal- und Epiduralanästhesie explizit vor. Für periphere Verfahren wird das Tragen dieser Materialien empfohlen.
Laut den Autoren reichen bei peripheren Einmalblockaden medizinische Einmalhandschuhe aus, sofern eine „non-touch“-Technik eingehalten wird. Bei peripheren Katheterverfahren sind dagegen sterile Handschuhe zwingend notwendig.
Materialien und Kathetermanagement
Für RA-Verfahren dürfen ausschließlich frisch angesetzte Medikamentenlösungen aus Einzeldosisbehältnissen verwendet werden. Die Verwendung von Partikelfiltern wird insbesondere bei intrathekalen Verfahren empfohlen, um das Risiko durch Glaspartikel aus Ampullen zu minimieren. Kunststoffampullen bieten hier keinen klaren Vorteil, so die Autoren.
Die maximale Laufzeit von Infusionslösungen zur kontinuierlichen Schmerztherapie beträgt in der Regel 96 Stunden. Mischinfusionen, etwa mit Lokalanästhetika und Opioiden, sollten möglichst unter aseptischen Bedingungen – idealerweise in der Krankenhausapotheke – hergestellt werden. In der Praxis erfolgt dies jedoch häufig durch ärztliches oder Assistenzpersonal unter sterilen Bedingungen im OP.
Ultraschallgestützte Punktionen. Ultraschallgestützte neuroaxile Punktionen und periphere Kathetertechnik erfordern nach Angabe der Autoren eine sterile Abdeckung des Schallkopfes. Auch bei Verwendung steriler Überzüge ist der Schallkopf vor und nach jeder Anwendung zu desinfizieren, da Mikroporen eine Keimübertragung nicht vollständig ausschließen. Bei bestimmten Techniken mit großem Abstand zwischen Schallkopf und Punktionsstelle kann laut Autorenschaft auf sterile Überzüge verzichtet werden, sofern eine sichere „non-touch“-Technik gewährleistet ist. Ultraschallgel sollte möglichst nicht in den Punktionskanal gelangen, da es Hinweise auf neurotoxische Effekte gibt.
Tunnelung, Fixierung und Verband. Katheter sollten möglichst untertunnelt werden, um die Fixierung zu verbessern und die Infektionsrate zu senken. Eine Annaht wird wegen möglicher lokaler Reizungen nicht empfohlen. Ein Verbandswechsel ist laut den Autoren nur bei Durchfeuchtung, Ablösung oder Infektionsverdacht erforderlich. Chlorhexidin-imprägnierte Verbände können bei längerer Liegedauer sinnvoll sein.
Infusionsfilter („Bakterienfilter“) gelten als optional, müssen aber regelmäßig gemäß Herstellerangaben gewechselt werden. Aspirationskontrollen sollten ohne Filter erfolgen, um Fehlfunktionen und falsch negative Testergebnisse zu vermeiden.
Verlaufskontrolle und Infektionsmanagement
Kontrolle der Einstichstelle. Die tägliche Kontrolle der Katheterlage und der Punktionsstelle ist essenziell, betonen die Autoren. Die Einstichstelle ist täglich visuell und palpatorisch von qualifiziertem Personal zu kontrollieren und zu dokumentieren. Transparente Verbände sollen die Inspektion erleichtern. Bei Missempfindungen oder Verdacht auf Infektion ist die Insertionsstelle visuell zu beurteilen und gegebenenfalls der Verband zu wechseln.
Diskonnektionen. Diskonnektionen von Kathetersystemen sind möglichst zu vermeiden, da jede Diskonnektion eine potenzielle Kontamination verursachen kann. Die Autoren unterscheiden zwischen geplanter und ungewollter Diskonnektion: Bei geplanter Diskonnektion ist eine Sprühdesinfektion mit einem alkoholischen Hautdesinfektionsmittel unter Beachtung einer adäquaten Einwirkzeit sinnvoll.
Bei versehentlicher Diskonnektion ist eine sofortige Desinfektion und gegebenenfalls sterile Resektion des Katheterendes mit anschließender Rekonnektion erforderlich – vorausgesetzt, die Trennung bestand weniger als vier Stunden. Bei längerer oder unklarer Diskonnektion sollte der Katheter entfernt werden.
Infektionen
Infektionen werden nach den Kriterien des Netzwerks Regionalanästhesie der DGAI (net-ra) in drei Schweregrade unterteilt:
- leichte (zum Beispiel Rötung, Schwellung),
- mittelschwere (zum Beispiel Eiter, Fieber, Anstieg der Entzündungsparameter) und
- schwere Infektionen (zum Beispiel chirurgischer Eingriff notwendig).
Bei neurologischen Symptomen oder meningealen Reizzeichen nach RA sind sofortige diagnostische Maßnahmen wie Magnetresonanztomografie, Computertomografie oder Liquorpunktion einzuleiten. Bei systemischer Infektion ohne lokale Infektionszeichen sollte der Katheter nach Autorenempfehlung nur entfernt werden, wenn keine andere Infektionsquelle vorliegt.
Als häufigste Erreger gelten grampositive Kokken, insbesondere Staphylococcus epidermidis und Staphylococcus aureus. Die initiale antibiotische Therapie sollte diese Erreger abdecken und sich an der lokalen Resistenzlage orientieren.
Besondere Risiken und Qualitätssicherung
Patienten-Risikogruppen. Bei bestimmten Patientengruppen ist eine besonders sorgfältige hygienische Vorgehensweise erforderlich. Dazu zählen immunsupprimierte Personen, Patienten mit Tumorerkrankungen, Adipositas oder Diabetes. Diese Gruppen zeigen ein erhöhtes Risiko für Infektionen im Zusammenhang mit RA-Verfahren.
Bei bestehenden Infektionen, etwa infizierten Gelenken, ist eine RA nach Autorenmeinung nicht grundsätzlich kontraindiziert, sofern ein ausreichender Abstand zur Punktionsstelle eingehalten wird. Einzeitige Verfahren sind in solchen Fällen zu bevorzugen. Auch bei Bakteriämie sollte die Indikation für einen Katheter streng gestellt werden.
Hygiene-Bundels und Infektionssurveillance. Zur Verbesserung der Umsetzung von Hygienemaßnahmen empfehlen die Autoren die Einführung eines sogenannten Hygiene-Bundles – also die Kombination mehrerer Hygienemaßnahmen in einem strukturierten Ablauf. Die Verwendung von Hygienesets, die alle für die Punktion benötigten Materialien enthalten, erleichtert die praktische Durchführung. Regelmäßige Fortbildungen und das vorbildhafte Verhalten erfahrener Kolleginnen und Kollegen fördern die Einhaltung der Standards.
Die Wirksamkeit der Hygienemaßnahmen sollte eine eigene Infektionssurveillance-Strategie überwachen, idealerweise elektronisch dokumentiert für den Vergleich mit anderen Einrichtungen, etwa über das net-ra-Register, ein zentrales, anonymisiertes Datenregister des Netzwerks zur Sicherheit in der Regionalanästhesie und Akutschmerztherapie. Dies ermöglicht ein Benchmarking und trägt zur kontinuierlichen Verbesserung der Hygienestandards bei.
[1] Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI): S1-Leitlinie „Hygieneempfehlungen für die Regionalanästhesie“. AWMF-Registernummer 001–014, Version 2.1 (08.04.2025). Im Internet: register.awmf.org/de/leitlinien/detail/001-014