Leitlinien empfehlen, beatmete Patienten auf Intensivstation möglichst wach zu halten. In der Praxis sieht es häufig anders aus. Und auf dem Weg zur sedierungsfreien Intensivstation sind viele Hürden wie eine dafür notwendige höhere Personalbesetzung zu überwinden. Ist eine sedierungsfreie Intensivstation vorstellbar? Welche Wünsche haben Pflegefachpersonen für sich selbst, falls sie auf einer Intensivstation beatmet und behandelt werden? Ergebnisse einer Umfrage.
In den vergangenen Jahrzehnten war ein Wechsel der Sedierungskonzepte zu beobachten. In den 1990er-Jahren galt die Vorgabe, Patientinnen und Patienten mittels tiefer Sedierung und Immobilisierung vor Stress und Überforderung zu schützen. Allerdings waren bei dieser körperlichen und kognitiven Ruhigstellung erhebliche Nebenwirkungen festzustellen. Überwiegend tief sedierte Patienten – entsprechend einem Richmond Agitation Sedation Scale (RASS) von –3 bis –5 – wiesen im Vergleich zu weniger tief sedierten Patienten eine längere Beatmungsdauer, ein späteres Weaning, mehr Delir, mehr Muskelverluste (ICU-AW) und eine höhere Mortalität sowohl im Krankenhaus als auch nach sechs Monaten auf [1].
Leichte oder tiefe Sedierung?
Entsprechend wurde der konzeptionelle Ansatz der Sedierung (um 1990) von „Analgesia first“ (Analgosedierung 2004) ersetzt, später erweitert auf Delir und Agitation (Leitlinie „Schmerz, Agitation, Delir“ 2015, Update 2020 [2]) und ergänzt um Immobilität und Schlaf (PADIS-Leitlinie 2016 [3]).
Eine leichte Sedierung mit einem RASS von 0 bis –2, entweder über tägliche Aufwach- und Spontanatmungsversuche oder eine kontinuierliche Wachheit, ermöglicht eine deutliche Reduzierung der Beatmungstage – auf Intensivstation und Tage im Krankenhaus –, eine geringere Mortalität nach zwölf Monaten, weniger Delir und weniger Fixierungen. Und die Rate an psychiatrischen Folgestörungen erhöht sich nicht. Allerdings führen vor allem die täglichen Aufwachversuche zu mehr Agitation und Selbstextubationen der Patienten und somit zu einer erhöhten Arbeitsbelastung des Personals [1].
Der Ansatz der tiefen Sedierung hat natürlich weiterhin seine Berechtigung, unter anderem bei Patienten mit erhöhtem Hirndruck, Status Epilepticus oder einer neuroprotektiven Kühlung. Heute sollten Patienten jedoch generell „wach, aufmerksam, schmerz-, angst- und delirfrei sein, um an der eigenen Behandlung und Genesung aktiv teilnehmen zu können“ [2]. Im Idealfall werden Patienten nicht mehr pauschal sediert, sondern bleiben wach und werden regelmäßig auf Symptome untersucht und behandelt [4].
Obwohl die Evidenz überzeugend ist, gibt es Möglichkeiten zur weiteren Verbesserung [5]. Zu den häufigsten Barrieren seitens des ärztlichen und pflegerischen Personals gegen Nichtsedierungsstrategien gehören ungünstige Personal-Patienten-Schlüssel, Bedenken hinsichtlich der Sicherheit der Patienten, Stress und andere. Ein anderer Faktor zur Verbesserung der Versorgungsqualität ist auch die Frage, ob die Mitarbeitenden die Qualitätsverbesserung als vorstellbar und für wünschenswert erachten [6].
Um deren Präferenzen im deutschsprachigen Raum (Deutschland, Österreich, Schweiz) zu untersuchen, nahm das Deutsche Netzwerk Frühmobilisierung im September 2023 eine Querschnittsbefragung unter den eigenen Mitgliedern vor [7]. Die Kernfrage lautete: „Für den Fall, dass Sie selbst Patient auf einer Intensivstation sind und beatmet werden müssten, möchten Sie dann sediert werden?“
Ergebnisse der Umfrage
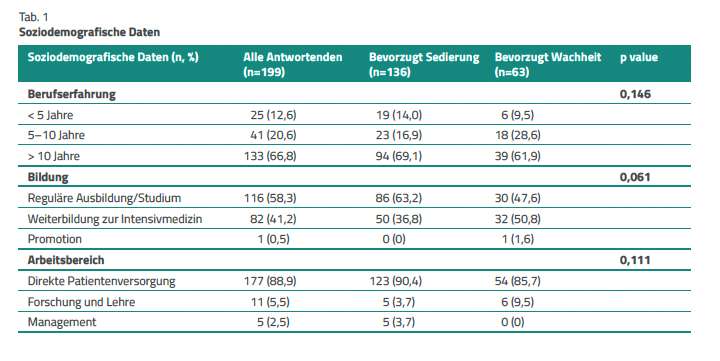
An der Umfrage nahmen 199 Pflegefachpersonen teil. 58,3 % (n=116) der Teilnehmenden verfügen über eine reguläre Ausbildung oder ein Studium, 66,8 % (n=133) über mehr als zehn Jahre Berufserfahrung und 88,9 % (n=177) arbeiten in der direkten Patientenversorgung (Tab. 1).
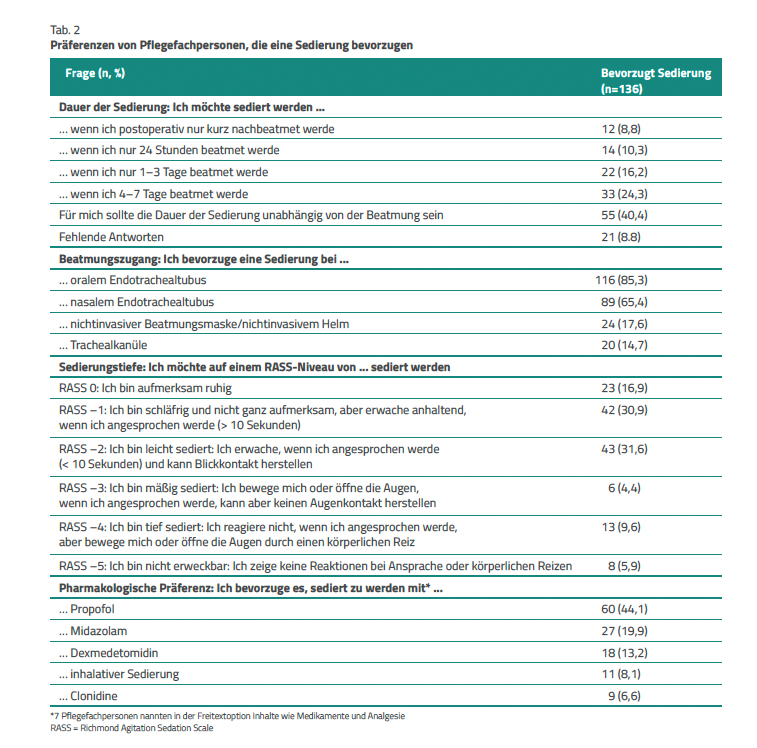
Generell möchten zwei von drei Pflegefachpersonen im Fall einer Behandlung mit Beatmung auf einer Intensivstation sediert werden (68,3 %, n=136). Die meisten (40,4 %, n=55) möchten dies für die gesamte Dauer der Beatmung, vor allem bei endotrachealem Tubus (85,3 %, n=116), bei einer Sedierungstiefe von RASS –2 (31,6%, n=43) und mit Propofol (44,1 %, n=60) (Tab. 2).
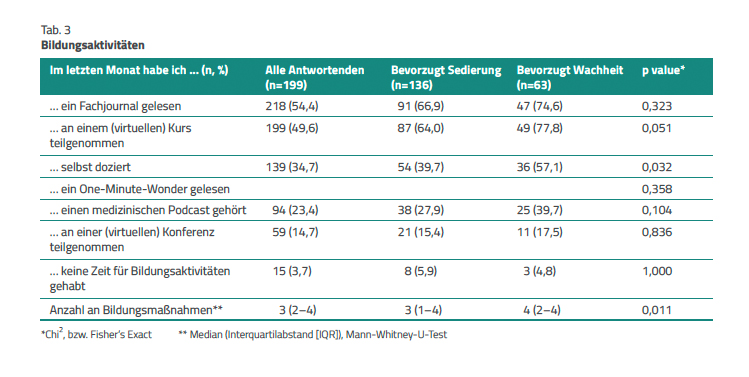
Zwischen den Teilnehmenden der Gruppe, die eine Sedierung bevorzugen, und jenen der Gruppe, die eine Sedierung ablehnen würde, waren keine statistisch signifikanten Unterschiede in der Spezialisierung, in der Berufserfahrung oder im Arbeitsbereich nachweisbar. Teilnehmende, die Wachheit bevorzugen, haben im vergangenen Monat an signifikant mehr Fortbildungen teilgenommen oder diese gegeben (Tab. 3). Die Teilnahme an mehr Bildungsaktivitäten ist also eher mit dem Wunsch assoziiert, unter Beatmung wach zu bleiben.
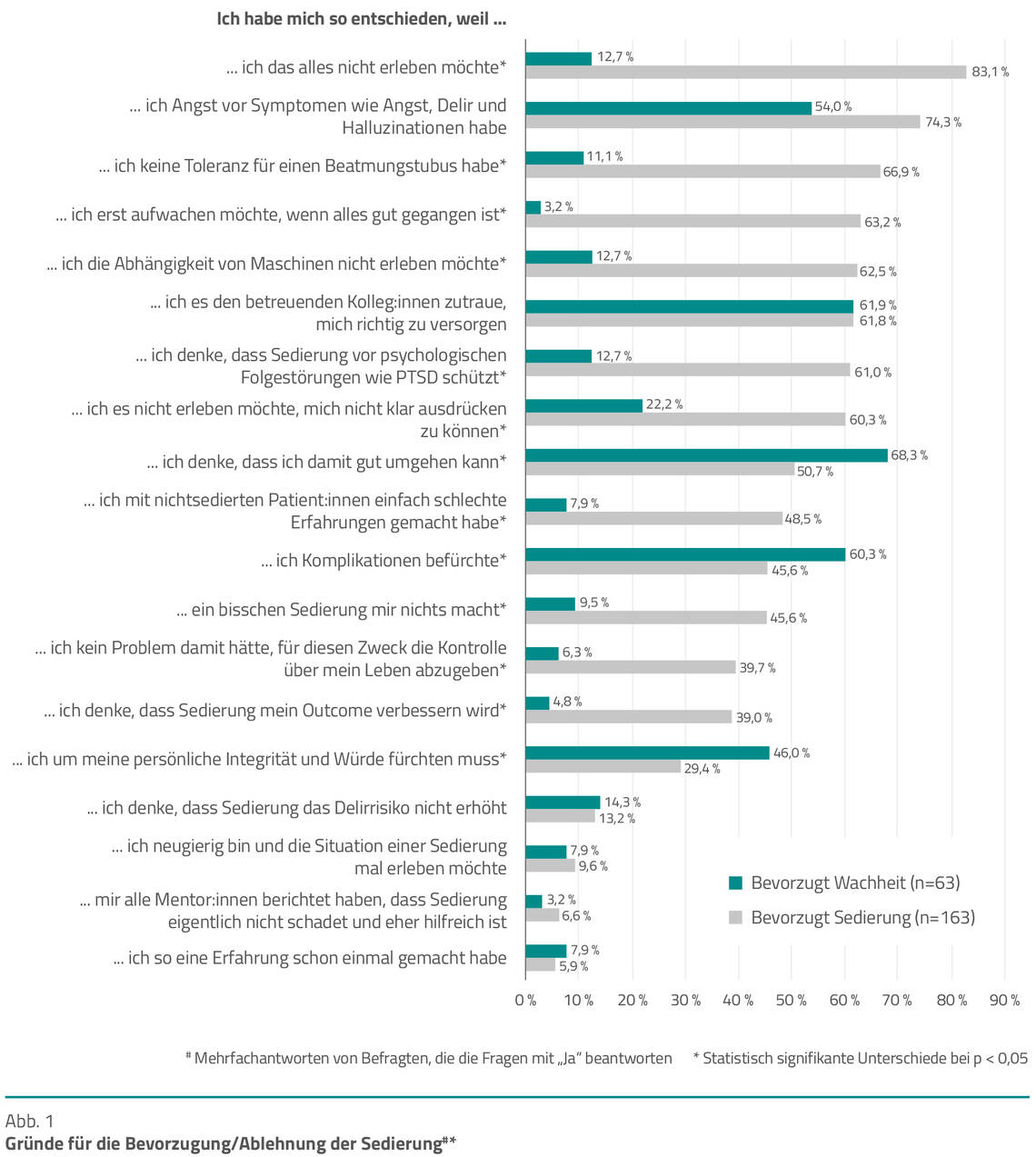
Die Gründe für oder gegen Sedierung waren vielschichtig (Abb. 1), unter anderem der Wunsch, dies alles nicht miterleben zu müssen, Intoleranz für den Tubus, Misstrauen gegenüber Kolleginnen und Kollegen oder auch Besorgnis über die eigene Integrität und Würde.
Wissen versus Wünsche
Zwei Drittel der 199 Pflegefachpersonen ziehen im Falle einer Behandlung auf einer Intensivstation mit Beatmung eine Sedierung vor. Die Teilnahme an mehr Bildungsaktivitäten im zurückliegenden Monat ist hingegen eher mit der Aussage verbunden, nicht sediert zu werden und wach zu bleiben. Das Thema kann unter vielen Gesichtspunkten kontroverse Diskussionen auslösen im Sinne der evidenzbasierten Pflege, des Theorie-Praxis-Transfers, des Paradigmenwechsels oder auch aus ethischer Sicht.
Natürlich gibt es Indikationen für eine tiefe Sedierung, unter anderem erhöhten Hirndruck. Aber sind pauschal alle beatmeten Patienten zu sedieren? Die Anfänge der Intensivmedizin beschrieben 1950 Bower et al. anhand der Erfolge maschineller Überdruckbeatmung an Patienten mit schwerer Poliomyelitis [8]. Die Geburtsstunde der „modernen Intensivtherapie“ war dann die Polioepidemie in Dänemark Anfang der 1950er-Jahre. Mittels der von Bower et al. publizierten Verfahren konnte Ibsen dann dank moderner Beatmungsverfahren (Eiserne Lunge) und der Etablierung von Intensivstationen die Sterblichkeit der Poliomyelitis-Erkrankten statistisch signifikant senken [9]. Obwohl in der ersten Phase Intensivpatienten wach und mobil blieben, galt es in den 1980er- und 1990er-Jahren mit den erweiterten Einsatzmöglichkeiten der Beatmungsgeräte als notwendig, Patienten tief zu analgosedieren oder sogar zu relaxieren [10].
Erst die Entwicklungen moderner Verfahren und Geräte, die immer besser werdende multiprofessionelle Zusammenarbeit und die Definition von Qualitätsindikatoren ermöglichten mehr Wachheit, mehr Mobilität und sind heute Standard geworden [11]. Diese jahrzehntelange Entwicklung hat zu verschiedenen Paradigmen wie Immobilisierung und Sedierung zum Schutz der Patienten geführt. Diese Paradigmen halten sich zum Teil bis heute. Ließen sich die Ergebnisse daher als zögerlicher Paradigmenwechsel erklären? Handelt es sich auch hier um ein kognitives „das haben wir schon immer so gemacht“ oder ist das Problem vielschichtiger?
Die pflegerische Versorgung gemäß § 5 Abs. 2, Satz 2 Pflegeberufegesetz (PflBG) soll dem aktuellen Stand der (Pflege-)Wissenschaft entsprechen. Das wiederum erfordert die Teilnahme an entsprechenden Bildungsmaßnahmen. Statistisch signifikante Verbindungen zwischen Bildungsmaßnahmen und der Präferenz für Sedierung waren insbesondere im Falle selbst organisierter Veranstaltungen festzustellen. Die eigene Lehrtätigkeit erfordert eine intensive Vorbereitung und kann zu einer Veränderung der persönlichen Denkweise führen [12].
Es bleibt dennoch unklar, was der Wunsch bedeutet, bestimmte Situationen nicht erleben zu müssen. Möglicherweise bezieht sich dies auf den Umgang mit Patienten oder auf die Befürchtung von Personalengpässen. Bildung könnte Pflegende befähigen, Einfluss auf Beatmungssituationen zu nehmen und mehr Argumente sowie Handlungsoptionen zu bieten. Es ist unklar, welche Kompetenzen neben Wissen und Können für die Betreuung wacher Intensivpatienten erforderlich sind.
Könnte eine mögliche Erklärung sein, dass einige eine Sedierung wünschen, weil sie die Herausforderungen des Wachseins auf der Intensivstation kennen und das nicht erleben möchten? Es gibt Intensivstationszimmer ohne Tageslicht, mit beschränkten Besuchszeiten, ohne Kommunikationsmöglichkeiten und heterogene Personalausstattungen. Auch das ist gegen die aktuelle Evidenz und dennoch real. Wird also davon ausgegangen, dass Wachheit – unter den heutigen Bedingungen auf deutschen Intensivstationen – mehr Schaden als Wohl bewirken könnte? Die Gründe sind vielfältig und bedürfen weiterer Diskussion und Forschung.
Diese Umfrage hat diverse methodologische Limitationen. Während die primäre Frage bewusst einfach und gezielt formuliert war, fehlte eine Pilotphase oder Validierung der sekundären Fragestellungen, was zu Unklarheiten geführt haben könnte. Daher sind die Gründe, warum eine überwiegende Mehrheit eine Sedierung – entgegen den Empfehlungen gegenwärtiger Leitlinien – bevorzugt, mit Vorsicht zu interpretieren und bedürfen weiterer Forschung.
Die Umfrage wurde mittels Schneeballsystems über das Netzwerk Frühmobilisation verteilt, das regelmäßig Newsletter mit evidenzbasierten Empfehlungen (inklusive leichter Sedierung) versendet, entsprechend sind die Antworten nicht repräsentativ.
Gemeinsame Haltung entwickeln
Ein tieferes Verstehen möglicher, vor allem psychologischer Bewegründe für den Wunsch nach Sedierung und Abschirmung im Falle eines Aufenthalts auf der Intensivstation in den verschiedenen Berufsgruppen ist dringend notwendig, um ein interprofessionelles Verständnis und eine gemeinsame Haltung zu evidenzbasierten und patientenindividuellen Sedierungsmodellen zu entwickeln. Auf diese Weise lassen sich Struktur-, Prozess- und Ergebnisqualität in der Therapie und Pflege kritisch kranker Menschen verbessern.
[1] Gitti N et al. Seeking the Light in Intensive Care Unit Sedation: The Optimal Sedation Strategy for Critically Ill Patients. Front Med (Lausanne) 2022; 9: 901343
[2] DAS-Taskforce et al. Evidence and consensus based guideline for the management of delirium, analgesia, and sedation in intensive care medicine. Revision 2015 (DAS-Guideline 2015) – short version. Ger Med Sci 2015; 13: Doc19
[3] Devlin JW et al. Clinical Practice Guidelines for the Prevention and Management of Pain, Agitation/Sedation, Delirium, Immobility, and Sleep Disruption in Adult Patients in the ICU. Crit Care Med 2018; 46 (9): e825–e873
[4] Eikermann M, Needham DM, Devlin JW. Multimodal, patient-centred symptom control: a strategy to replace sedation in the ICU. Lancet Respir Med 2023; 11 (6): 506–509
[5] Laerkner E et al. Negotiated mobilisation: An ethnographic exploration of nurse-patient interactions in an intensive care unit. J Clin Nurs 2019; 28 (11–12): 2329–2339
[6] Fuchita M et al. Perspectives on Sedation Among Interdisciplinary Team Members in ICU: A Survey Study. Crit Care Explor 2023; 5 (9): e0972
[7] Netzwerk Frühmobilisierung et al. International survey of intensive care clinicians: Would you like to be sedated in case of a critical care admission? Intensive and Critical Care Nursing 2023; 80: 103577
[8] Bower AG et al. Investigation on the care and treatment of poliomyelitis patients. II. Physiological studies of various treatment procedures and mechanical equipment. Ann West Med Surg 1950; 4 (11): 686–716
[9] Ibsen B. From anaesthesia to anaesthesiology. Personal experiences in Copenhagen during the past 25 years. Acta Anaesthesiol Scand Suppl 1975; 61: 1–69
[10] Ely WE. Every Deep-Drawn Breath: A Critical Care Doctor on Healing, Recovery, and Transforming Medicine in the ICU. 2021, New York: Scribner
[11] Kumpf O et al. Qualitätsindikatoren für die Intensivmedizin in Deutschland – ein Überblick. DIVI 2022; 13: 146–151
[12] Oelke U, Meyer H. Didaktik und Methodik für Lehrende in Pflege- und Gesundheitsberufen. 2014, Berlin: Cornelsen