Intensivstationen bieten schlechte Voraussetzungen für einen ungestörten Schlaf. Schlafstörungen können jedoch eine längere Verweildauer im Krankenhaus sowie eine erhöhte Morbidität und Mortalität bedingen. Dieser Artikel beschäftigt sich mit den Ursachen für eine schlechte Schlafqualität, deren Erfassung und möglichen schlaffördernden Interventionen.
„Ich kann nicht schlafen, … es ist furchtbar, man ist müde, man möchte schlafen, aber es geht nicht …“ Diese – schon fast verzweifelte – Aussage ist Teil einer Umfrage unter intensivpflichtigen Patienten zum Thema Schlaf auf der Intensivstation [1]. Schlafen ist ein elementares Grundbedürfnis des Menschen. Die maßgeblichen Strukturen des Schlafs unterscheiden sich nach
- NREM-Schlaf (non-rapid eye-movement) – mit den Stadien 1 und 2 (Ein- und Leichtschlaf), 3 (Tiefschlaf) und Stadium 4, dem sogenannten slow-wave sleep (SWS)
- REM-Schlaf (rapid eye-movement) – auch als Traumschlaf oder paradoxer Schlaf bezeichnet, da aufgezeichnete EEG-Wellen Ähnlichkeiten zum NREM-Stadium 1 aufweisen [2].
Ein erholsamer Schlaf ist essenziell zur physischen und psychischen Erholung und beinhaltet das mehrmalige Durchlaufen aller Schlafphasen.
Schlafstörungen
Schlafstörungen sind eine der häufigsten Begleiterscheinung kritisch kranker Patientinnen und Patienten während ihres Aufenthalts auf einer Intensivstation und gelten nach der ICU Environmental Stressor Scale als zweitwichtigster Stressor nach dem Schmerz [3]. Der Schlaf intensivpflichtiger Patienten stellt sich vielfach als stark fragmentiert dar. Diese Unterbrechungen des physiologischen Schlafablaufs zeigen sich in einem erhöhten Vorkommen der Schlafphasen 1 und 2, also einem eher oberflächlichen und nicht erholsamen Schlaf, bei gleichzeitigem Mangel an Tiefschlaf und REM-Schlafphasen, die für einen guten Schlaf unerlässlich sind [4].
Konsequenzen. Auswirkungen eines massiv beinträchtigen Schlafs auf der Intensivstation äußern sich häufig als eine verminderte physische und kognitive Rehabilitation der Patienten. Die Aufenthaltsdauer im Krankenhaus kann sich, ebenso wie das Weaning von der invasiven Beatmung, verlängern. Zudem steigt das Risiko, während des Aufenthalts auf der Intensivstation ein Delir zu entwickeln [5].
Auch besteht ein Zusammenhang zwischen einem gestörten Schlaf intensivpflichtiger Patienten und einer erhöhten Morbidität und Mortalität. Studienergebnisse zeigen, dass sich ein schlechter Schlaf deutlich auf die neuroendokrinen Stresssysteme auswirkt, neuroinflammatorische Prozesse in Gang setzt und die Immunabwehr herabsetzt [6].
Betroffene Patienten berichten weiterhin von vermehrten Stimmungsschwankungen und einer verminderten Lebensqualität, oft über den stationären Krankenhausaufenthalt hinaus [7].
Risikofaktoren. Laut Literatur lassen sich zahlreiche Risikofaktoren mit Schlafmangel und verminderter Schlafqualität auf einer Intensivstation assoziieren – insbesondere Umgebungsfaktoren und das gestörte individuelle Wohlbefinden [8].
Die am häufigsten genannten schlafstörenden Umgebungsfaktoren einer Intensivstation sind pflegerische und therapeutische Maßnahmen „rund um die Uhr“ sowie ein damit einhergehender und zusätzlich von Monitoralarmen ausgelöster hoher nächtlicher Lärmpegel.
Hell beleuchtete Patientenzimmer in der Nacht und heruntergelassene Jalousien während des Tages beinträchtigen den zirkadianen Rhythmus.
Weitere entscheidende Faktoren für Schlafstörungen sind die Schwere und Art der Erkrankung, oft in Kombination mit invasiver Beatmung, gestörte und verminderte körperliche Bewegung sowie potenzielle Nebenwirkungen pharmakologischer Therapien. Darüber hinaus ist bekannt, dass das Ausmaß des erlebten Stresses sowie empfundener Angst und Sorge den Schlaf in dieser Patientengruppe massiv beeinträchtigt und zu gestörten Schlafmustern beiträgt [9].
Schlaferfassung
Die Beurteilung der Schlafqualität und daraus folgende Interventionen zur Förderung und Verbesserung des Schlafs kritisch kranker Patienten bilden essenzielle Grundlagen für eine qualitativ hochwertige Versorgung in der Intensivpflege. Die Bewertung des Schlafs auf einer Intensivstation ist durchaus herausfordernd.
Bewerten und messen. Gegenwärtig gilt die Polysomnografie (PSG) als Goldstandard für die objektive Bewertung der Quantität und Qualität der Schlafarchitektur. Die PSG ist aber als Standardmessung aufgrund ihrer Komplexität im Setting einer Intensivstation nicht geeignet.
Eine weitere einfache und objektive Schlaferfassung, um den Wechsel von Ruhe- und Aktivitätsphasen zu messen, bietet die Aktigrafie. Die Messung mit dem Aktigrafen, wie eine Armbanduhr am Handgelenk getragen, überschätzt allerdings häufig die Gesamtschlafzeit und die Effizienz des Schlafs intensivpflichtiger, kritisch kranker Patienten [10].
Selbsteinschätzung. Somit ist die subjektive Einschätzung der Schlafqualität, wenn möglich der Patienten selbst, wichtig und hilfreich. Der international genutzte Fragebogen zur Schlaferfassung kritisch kranker Patienten ist der Richards Campbell Sleep Questionnaire (RCSQ), eine fünfstufige visuelle Analogskala für die Anwendung an ausreichend wachen kritisch kranken Patienten. Mit ihr lassen sich eigenständig bewerten: Schlaftiefe, Einschlafen, Anzahl des Erwachens, Umfang der Wachzeit und Schlafqualität [11].
Ein weiteres Erfassungsinstrument zur Eigeneinschätzung der Schlafqualität ist die numerische Rating-Skala Sleep (NRS-Sleep). Patienten können anhand dieser Skala die Schlafqualität der vergangenen Nacht von 0 = sehr schlecht bis 10 = sehr gut angeben. Der Cut-off-Wert der NRS-Sleep zur Einleitung schlaffördernder Maßnahmen – also der Grenzwert zwischen positivem und negativem Messergebnis – liegt bei < 5 [12].
Schlafförderung
Pharmakologisch. Soweit möglich sind die im Therapieplan angeordneten Medikamente und deren potenziellen Effekte und Nebenwirkungen auf die Schlafarchitektur zu überprüfen und unter Berücksichtigung von Wirkstoffwahl und Dosierung zu verordnen. Pharmakologisch unterstützende Maßnahmen sind ausschließlich zur kurzzeitigen Behandlung von Schlafstörungen empfohlen.
Ob das den Tag-Nacht-Rhythmus steuernde, oral zu gebende Hormon Melatonin die Qualität und Quantität des Schlafs der Patienten auf der Intensivstation verbessert, ließ sich im Rahmen einer Übersichtsarbeit nicht hinreichend nachweisen [13]. Allerdings listet diese Übersichtsarbeit auch nur wenige potenzielle Nebenwirkungen auf. Wünschenswert wäre der Einbezug von Krankenhausapothekerinnen und -apothekern – zum Beispiel im Rahmen interprofessioneller Visiten.
Nicht pharmakologisch. Eine andere Untersuchung hat sich mit zahlreichen nicht pharmakologischen schlaffördernden Interventionen beschäftigt [14]. In den eingeschlossenen Studien zu Ventilatoreinstellung, Ohrstöpseln, Schlafmasken, Massagen, Entspannungsübungen, Fußbädern, Anbieten von Musik, Baldriangabe, Akupressur, Aromapflege und dem Einsatz von „white noise“ (Sound masking) an intensivpflichtigen Erwachsenen fanden sich Hinweise auf positive Effekte einzelner Interventionen.
Es fehlt jedoch an methodisch angemessenen Studien mit ausreichenden Stichprobengrößen und relevanten Endpunkten zur Wirksamkeit, um evidenzbasierte Empfehlungen auszusprechen.
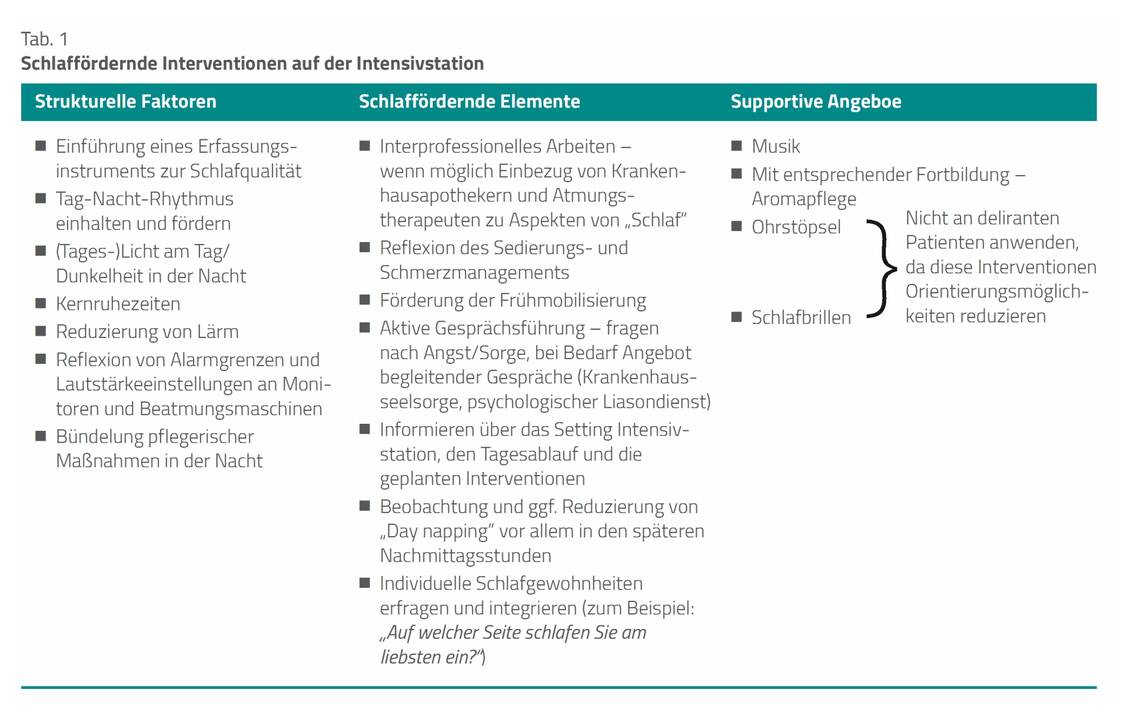
Trotzdem machen viele Pflegende und Patienten positive Erfahrungen mit nicht pharmakologischen Ansätzen (Tab. 1) und setzen diese in ihrer Versorgungspraxis ein. Absprachen zum Thema „Schlafkonzepte“ im Team sind ebenfalls möglich und begegnen den als besonders belastend angegebenen Aspekten der Schlafstörung, wie Lautstärke, (zu viel) Licht und ständige Unterbrechungen der Schlafenszeit.
So können qualitätsverbessernde Maßnahmen, wie Kernruhezeiten (etwa zwischen 23.00 und 5.00 Uhr) mit entsprechender Reduzierung von Lautstärke, individuell eingestellten Monitoralarmen, Nachtlicht in Patientenzimmern und Bündelung von pflegerischen und therapeutisch notwendigen Interventionen, den Schlaf kritisch Kranker strukturell unterstützen.
Zu den Themen Angst und Sorge auf der Intensivstation stehen weiterführende wissenschaftliche Forschungsergebnisse noch aus. Das zugewandte und erklärende Gespräch – „Warum alarmieren die Geräte? Was ist als Nächstes geplant? Sind andere Gesprächspartner wie Krankenhausseelsorge, psychologischer Liasondienst gewünscht?“ – kann helfen, Ängste zu mildern und Patienten das Gefühl von „Mitnahme“ zu geben.
Fazit
- Schlafversagen kritisch Kranker ist ein ernst zu nehmendes Problem, das in der pflegerischen Praxis verstärkt in den Fokus rücken sollte.
- Wissenschaftlich bewiesene Interventionen der Schlafförderung von Patienten auf der Intensivstation sind noch nicht durchgehend robust, weisen aber positive Tendenzen auf – mehr (Pflege-)Forschung ist notwendig.
- Veränderungen struktureller Störfaktoren (Licht, Lautstärke, Überdenken von Interventionen in der Nacht, Einführung von Ruhezeiten) – aber auch ein besserer Kommunikations- und Informationsfluss mit den Patienten sind möglich!
[1] Krotsetis S, Richards KC, Behncke A, Köpke S. The reliability of the German version of the Richards Campbell Sleep Questionnaire. Nursing in critical care 2017; 22 (4): 247–252
[2] American Academy of Sleep Medicine (Hrsg.). The AASM Manual for the Scoring of Sleep and Associated Events: Rules, Terminology, and Technical Specifications. AASM 2007; Westchester, Ill
[3] Analgesie, Sedierung und Delirmanagement in der Intensivmedizin. S3-Leitlinie der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI) und der Deutschen Interdisziplinären Vereinigung für Intensiv- und Notfallmedizin (DIVI); 2022. Im Internet: 001-012l_S3_Analgesie-Sedierung-Delirmanagement-in-der- Intensivmedizin-DAS_2021-08.pdf (awmf.org)
[4] Elliott R, McKinley S, Cistulli P, Fine M. Characterisation of sleep in intensive care using 24-hour polysomnography: an observational study. Critical Care 2013; 17: R46
[5] Friese RS. Sleep and recovery from critical illness and injury: a review of theory, current practice, and future directions. Critical care medicine 2008; 36 (3): 697–705
[6] Pulak LM, Jensen L. Sleep in the intensive care unit: a review. Journal of Intensive Care Medicine 2016; 31 (1): 14–23
[7] Shih CY, Wang AY, Chang KM et al. Dynamic prevalence of sleep disturbance among critically ill patients in intensive care units and after hospitalisation: A systematic review and meta-analysis. Intensive and Critical Care Nursing 2022; 103349.
[8] Aitken LM, Elliott R, Mitchell M et al. Sleep assessment by patients and nurses in the intensive care: An exploratory descriptive study. Australian Critical Care 2017; 30 (2): 59–66
[9] Miranda-Ackerma RC, Lira-Trujillo M, Gollaz-Cervantez AC. Associations between stressors and difficulty sleeping in critically ill patients admitted to the intensive care unit: a cohort study. BMC health services research 2020; 20 (1): 1–10
[10] Beecroft JM, Ward M, Younes M et al. Sleep monitoring in the intensive care unit: comparison of nurse assessment, actigraphy and polysomnography. Intensive care medicine 2008; 34: 2076–2083
[11] Richards KC, O’Sullivan PS, Phillips RL. Measurement of sleep in critically ill patients. Journal of Nursing Measurement 2000; 8: 131–144
[12] Rood P, Frenzel T, Verhage R et al. Development and daily use of a numeric rating score to assess sleep quality in ICU patients. Journal of critical care 2019; 52: 68–74
[13] Lewis SR, Pritchard MW, Schofield‐Robinson OJ et al. Melatonin for the promotion of sleep in adults in the intensive care unit. Cochrane Database of Systematic Reviews 2018; (5)
[14] Hu RF, Jiang XY, Chen J et al. Non‐pharmacological interventions for sleep promotion in the intensive care unit. Cochrane Database of Systematic Reviews 2015; (10)