Pflegefachpersonen in den Notaufnahmen der Krankenhäuser spielen eine entscheidende Rolle bei der frühzeitigen Erkennung septischer Zustandsbilder.
Die bakterielle Sepsis und der daraus folgende septische Schock gehören zu den weltweit führenden Todesursachen (Textkasten: Steckbrief Sepsis). In der Notaufnahme von Krankenhäusern sollten daher Infektionen mit Hinweisen auf eine septische Generalisierung so früh wie möglich erkannt werden. Eine Studie hatte bereits vor vielen Jahren gezeigt, dass jede Stunde, um die eine wirksame Antibiotikatherapie an Sepsispatienten verzögert wird, deren Letalität um sieben Prozent steigert [1].
Vor allem unter kleinen Kindern und hochbetagten Patienten können jedoch die klinischen Symptome einer Sepsis atypisch oder gering ausgeprägt sein. In diesen Altersgruppen gehen daher oft wertvolle Stunden verloren, bis schließlich der Verdacht auf eine Sepsis fällt und das spezifische Management einsetzt. In den Notaufnahmen sind Pflegefachpersonen die Ersten, denen Patienten mit akuten Erkrankungen ihre Symptome schildern. Sofern die Patienten bereits im Bewusstsein eingeschränkt sind, sind es oft die Pflegefachpersonen, denen die Angehörigen die ersten Informationen zur Vorgeschichte geben.
In einer Fragebogenstudie, erhoben in drei Krankenhäusern der Maximalversorgung im Stadtstaat Singapur, gingen die Autoren der Frage nach, was Pflegefachpersonen über die frühen Sepsissymptome wissen und inwieweit sie sich selbst als ausreichend fortgebildet auf diesem Themengebiet erachten [2].
Die Krankenhäuser verfügten über 326, 700 und 1.200 Betten. Bei dem größten Krankenhaus handelte es sich um ein Lehrkrankenhaus der Universität Singapur mit 50 medizinischen, chirurgischen und zahnmedizinischen Abteilungen. Alle drei Häuser waren Maximalversorger und verfügten über Notaufnahmen, in denen rund um die Uhr ambulante akute Patientenvorstellungen oder Einlieferungen durch den Rettungsdienst erfolgten.
Examinierte Pflegefachpersonen werden in Singapur als Fachkräfte staatlich registriert und tragen wie in den angelsächsischen Ländern die Berufsbezeichnung „Registered Nurse“ (RN). Sie haben entweder eine dreijährige Pflegeausbildung erfolgreich abgeschlossen oder einen Bachelorabschluss in Pflegewissenschaft erworben. Zusätzlich können sie sich in ihrer Klinik zur Spezialpflegefachperson, zum Beispiel für Intensivpflege, weiterbilden. Über ein pflegewissenschaftliches Aufbaustudium können sie einen weiteren Abschluss als „Master of Nursing Science“ erwerben. Daneben gibt es die Advanced Practice Nurses (APN), die über eine längere klinische Erfahrung verfügen.
Methodik und Ergebnisse der Studie
Die Studie lief im August 2021 als Online-Befragung mit einem vierteiligen elektronischen Fragebogen. Angeschrieben waren alle Pflegefachpersonen, die sich zuvor über die an den Infotafeln der Stationen ausgehängten Poster, die einen Studienplan und den Aufruf zur Teilnahme enthalten hatten, informieren konnten. Die vier Abschnitte des Fragebogens umfassten folgende Themen:
- Abfrage persönlicher und arbeitsplatzbezogener Daten,
- Abfrage des Weiterbildungsstands zur internationalen Sepsisdefinition und -diagnose sowie eigene Einschätzung des persönlichen Kenntnisstands,
- Multiple-Choice-Teil mit 15 Fragen zu Sepsissymptomen und Fragen zu beispielhaft beschriebenen klinischen Situationen,
- freies Textfeld zu Bedürfnissen der Weiterbildung und Wünschen nach organisatorischer Unterstützung seitens der Klinikleitung.
Steckbrief Sepsis
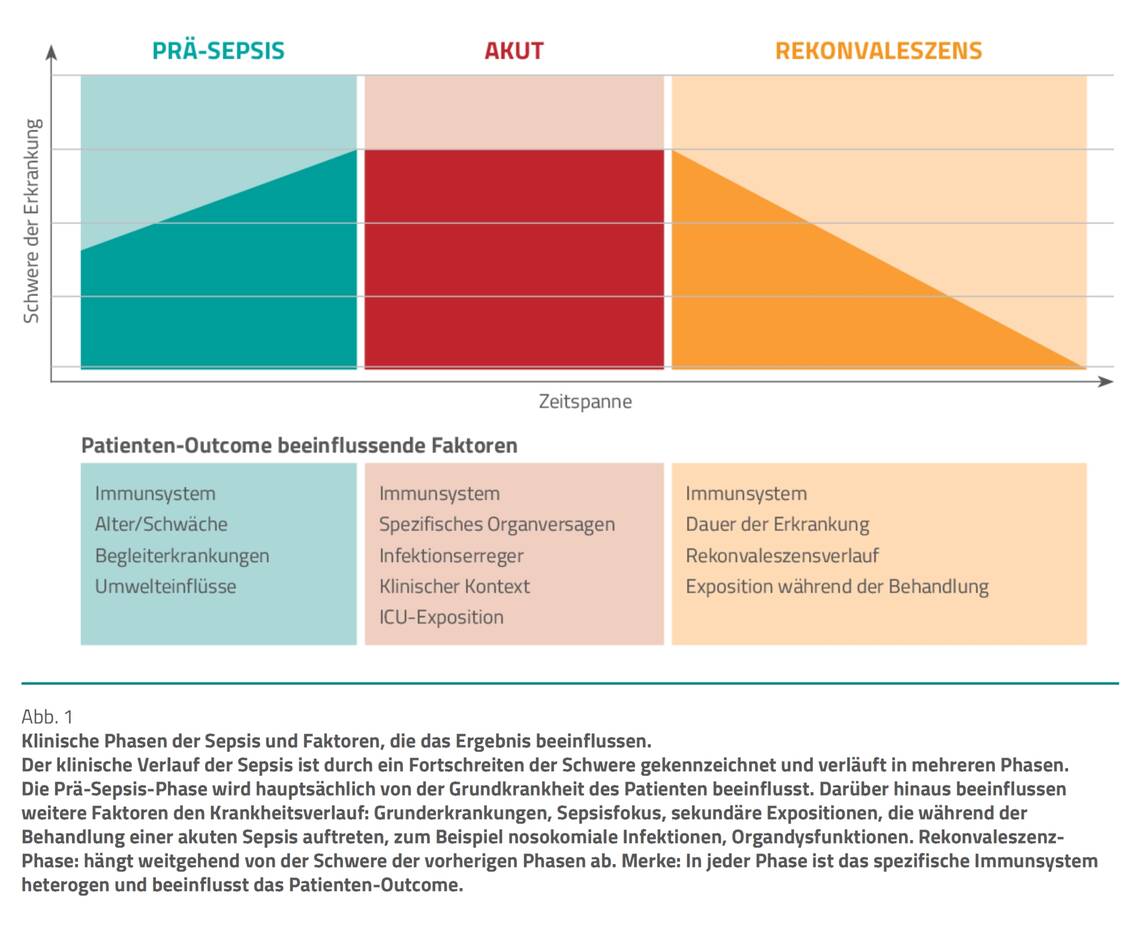
Mit einer jährlichen globalen Inzidenz von fast 50 Millionen Sepsisfällen und bis zu elf Millionen Todesfällen pro Jahr stellt dieses Krankheitsbild eine anhaltende Herausforderung für die Medizin dar [6]. Da die Sepsisletalität mit zunehmendem Alter linear ansteigt und 75 Prozent der über 65-jährigen Sepsispatienten versterben, ist infolge des demografischen Wandels mit einer signifikanten Steigerung der durch Sepsis verursachten Todesfälle zu rechnen. Aktuell existiert keine kausale Therapie der Sepsis. Überlebende Patienten leiden zudem an erheblichen Beeinträchtigungen aufgrund psychologischer, kognitiver und physischer Langzeitfolgen. Die Erkrankung der Sepsis ist definiert als ein lebensbedrohliches Organversagen, hervorgerufen von einer unkontrollierten Reaktion des Immunsystems auf eine Infektion. Neue Erkenntnisse beschreiben die Sepsis als immunologische Erkrankung mit fehlgeleiteter und außer Kontrolle geratener Immunantwort. Die Sepsis verläuft in verschiedenen Phasen (Abb. 1). Nach der ersten Phase einer überschießenden Inflammation folgt oft eine „immunologische“ Erschöpfung (Tage, Wochen). Die klinischen Phasen der Sepsis sind durch spezifische und dynamische Veränderungen des Immunsystems bedingt. Klinische Forschungsansätze zur Modulation der Hyperinflammation in der Initialphase der Sepsis mit dem Ziel eines verbesserten Outcomes sind bisher gescheitert. Die proinflammatorische Phase der Sepsis führt zu einer gestörten Endothelfunktion. Endothelzellen werden aktiviert und setzen unter anderem Stickstoffmonoxid (NO) frei, was eine Vasodilatation bewirkt. Die Permeabilität des Endothels wird größer, sodass Immunzellen nach extravasal wechseln – es kommt zum sogenannten „capillary leak“ mit großem Flüssigkeitsübertritt in das Gewebe, das klinisch in Form von Ödemen sichtbar wird. Trotz der Vasodilatation durch NO tritt eine Mikrozirkulationsstörung mit Minderperfusion der Gewebe auf. Ursächlich ist die Gerinnungsaktivierung durch die Immunreaktion selbst. Ein anderer Mechanismus beruht auf der Zerstörung der endothelialen Glykokalyx mit Übertritt von Flüssigkeit und Proteinen aus den Blutgefäßen ins Gewebe (Interstitium). Wird diese abgebaut, können sich Leukozyten oder Thrombozyten anlagern und ebenfalls die Mikrozirkulation stören. Mit Fortschreiten der Sepsiserkrankung sind die Patienten einem höheren Risiko für nosokomiale und opportunistische Infektionen ausgesetzt. Die Patienten befinden sich häufig in einem immunsupprimierten Zustand, der mit Defektsyndromen in der Immuntoleranz, der fehlenden Elimination von pathogenen Noxen und Apoptose einhergeht: 66 Prozent aller kritisch kranken Patienten entwickeln eine schwere Immunsuppression, die für 65 Prozent der Todesfälle der Sepsis verantwortlich gemacht wird [4].
Insgesamt nahmen 709 Pflegefachpersonen, entsprechend 23,1 % aller in den Häusern tätigen Pflegefachpersonen, an der elektronischen Befragung teil. Etwa ein Drittel der Teilnehmenden (30,6 %) verfügten über eine Berufserfahrung von mindestens sechs Jahren. 29 (4,1 %) hatten entweder einen zusätzlichen Masterabschluss oder eine Qualifikation als APN. 53,6 % der Teilnehmenden arbeiteten auf Allgemeinstationen, die übrigen in verschiedenen Notfall-, Intensiv- und Spezialbereichen. 13,5 % hatten im Jahr vor der Befragung an einer speziellen Sepsisfortbildung teilgenommen. 100 Teilnehmende wussten, welche Symptome bei Verdacht auf eine Sepsis aktiv abzufragen oder zu kontrollieren sind (Tab. 1).
Der Fragebogen ermittelte das subjektive Sicherheitsempfinden bei der Beurteilung von Sepsissymptomen in der Notaufnahme: Pflegefachpersonen mit einer Berufserfahrung von mehr als zehn Jahren und Pflegefachkräfte, die im Jahr zuvor eine Sepsisfortbildung absolviert hatten, schätzten sich selbst als relativ sicher in der Erkennung früher Sepsissymptome ein.
19 % der Teilnehmenden beantwortete zwölf der 15 Fragen zu den Sepsisverdachtssymptomen korrekt, weitere 0,8 % lagen bei allen Fragen richtig. Im Mittel wurden 10,56 Fragen korrekt beantwortet. Die häufigste Antwort zur Definition der Sepsis lautete „Nachweis von Bakterien im Blut“ oder „Infektion“. 91,1 % der Teilnehmenden wussten, dass mindestens eine Blutkultur vor dem Beginn einer Antibiotikatherapie unter Sepsisverdacht entnommen werden sollte. Demgegenüber wussten nur 53 %, dass auch so früh wie möglich ein Plasmalaktatwert zu bestimmen ist. Pflegefachpersonen mit Fachweiterbildung, Masterabschluss, höherer dienstlicher Position sowie Pflegefachpersonen, die in Notfallbereichen (Intensivstation, Notaufnahme, Intermediate-Care-Station) arbeiteten, zeigten insgesamt höhere Gesamtpunktwerte bei der korrekten Einschätzung von Sepsissymptomen als die übrigen Pflegefachpersonen (p < 0,001).
83,3 % der Teilnehmenden äußerten sich mit einem Freitextbeitrag. 450 Personen wünschten sich eine regelmäßige und formalisierte Sepsisfortbildung. E-Learning, Stationsfortbildungen oder separate Seminare führten sie dabei als geeignete Fortbildungsformen an. Einige Teilnehmende sahen das Aushängen von Postern mit einem Stufenplan zur Sepsiserkennung und zum Sepsismanagement als sinnvoll und wichtig an.
Wissen zahlt sich aus
Pflegefachpersonen mit langjähriger Berufserfahrung und einer kürzlichen Teilnahme an einer Sepsisfortbildung hatten ein höheres subjektives Sicherheitsgefühl bei der Einschätzung von Sepsissymptomen. In der objektiven Überprüfung anhand von konkreten Symptomfragen schnitten Pflegefachpersonen mit Fachweiterbildung, Masterabschluss, höherer dienstlicher Position und Pflegefachpersonen, die in Notfallbereichen (Intensivstation, Notaufnahme, Intermediate-Care-Station) arbeiteten, signifikant besser ab als andere.
Verpflichtende Qualitätssicherungsmaßnahmen nötig
Die Sepsis ist trotz aller medizinischen Fortschritte nach wie vor eine lebensbedrohliche Erkrankung mit annähernd gleichbleibender Letalität in Deutschland. Die Früherkennung mittels entsprechender Vigilanz für das Krankheitsbild mit nachfolgender klinischer Untersuchung durch Bestimmung von Vitalfunktionen und Rekapillarisierungszeit sowie von Laktat bleibt entscheidendes Kernelement zur Reduktion der Sterblichkeit. Dazu tragen auch die zügige Identifikation des Infektfokus mit dessen Sanierung und die frühzeitige antiinfektive Therapie sowie die zielgrößenorientierte Stabilisierung der Hämodynamik bei. Expertinnen und Experten sind sich einig: Sepsis ist ein Notfall und frühzeitiges Erken nen und Behandeln rettet Leben. Allerdings besteht im deutschen Gesundheitssystem nach wie vor eine verbreitete Unkenntnis zum Krankheitsbild der Sepsis und welche Frühsymptome darauf hinweisen können. Die Arbeit aus Singapur belegt, dass Berufsausbildung und -erfahrung von Pflegenden sowie die Teilnahme an Fortbildungen mit dem Wissen zur Einschätzung von klinischen Sepsissymptomen korrelieren. Wir benötigen in Deutschland regelmäßige Schulungen in den Krankenhäusern über (Früh-)Symptome einer Sepsis und zur Behandlung, sowohl für Ärztinnen und Ärzte als auch für Pflegende. Vor allem brauchen wir auch die Einrichtung von schnellen Reaktionsteams in unseren Krankenhäusern, die Mitarbeitende auf Normalstationen jederzeit anfordern können, um Notfälle zu verhindern und auch der Eskalation einer Sepsis mit Multiorgandysfunktionssyndrom und dem Tod vorzubeugen. Unser Ziel muss sein, kritisch kranke Patienten frühestmöglich zu identifizieren und diese möglichst rasch und standardisiert mit diagnostischen und therapeutischen Pfaden zu behandeln. Pflegende haben eine wichtige Funktion in der Früherkennung der Sepsis, da sie im Zuge ihrer Patientenkontakte, die häufiger als jene von Ärzten sind, diskrete klinische Veränderungen frühzeitig wahrnehmen können. In diesem Zusammenhang kann die Etablierung eines standardisierten, schnell zu erhebenden Scoring-Systems für die Detektion eines kritisch kranken Patienten hilfreich sein, zum Beispiel der qSOFA (quick Sequential Organ Failure Assessment Score). Der Score ist positiv, wenn zwei der drei Kriterien (Atemfrequenz ≥22/min, veränderte Bewusstseinslage, systolischer Blutdruck ≤100 mm Hg) erfüllt sind. Patienten mit positivem qSOFA sind umgehend ärztlich auf eine mögliche Sepsis zu evaluieren. Der qSOFA ist allerdings als alleiniges Screening-Instrument für das Erkennen einer Sepsis nicht geeignet. Ein positiver qSOFA ist ein Anzeichen für eine kritische klinische Situation. Bei Nachweis oder Verdacht auf eine Infektion ist im Falle eines positiven qSOFA eine Sepsis wahrscheinlich, ein negativer qSOFA schließt eine Sepsis jedoch nicht aus. Grundsätzlich sollten bei klinischem Verdacht auf eine Infektion sämtliche Vitalparameter (Blutdruck, Herzfrequenz, Sauerstoffsättigung, Atemfrequenz, Körpertemperatur und Vigilanz/Glascow Coma Scale) vollständig erhoben werden. Insbesondere eine akut aufgetretene Vigilanzminderung oder Verwirrtheit im Rahmen einer akuten Infektion ist ein häufiges und ernst zu nehmendes Warnsignal für eine Sepsis [5].
Kommentar Prof. Dr. med. Stefan Schröder
[1] Kumar A et al. Duration of hypotension before initiation of effective antimicrobial therapy is the critical determinant of survival in human septic shock. Crit Care Care Med. 2006; 34: 1589–1596. doi: 10.1097/01.CCM.0000217961.75225.E9
[2] Chua WL et al. Nurses‘ knowledge and confidence in recognizing and managing patients with sepsis: a multi-site cross-sectional study. J Adv Nurs 2023; 79: 616–629. doi: 10.1111/jan.15435. Epub 7. September 2022
[3] Evans A et al. Surviving sepsis campaign: international guidelines for management of sepsis and septic shock 2021. Intensive Care Med 2021; 47: 1181–1247. doi: 10.1097/CCM.0000000000005337
[4] Denstaedt SJ, Singer BH, Standiford TJ et al. Sepsis and Nosocomial Infection: Patient, Characteristics, Mechanisms, and Modulation. Front Immunol 2018; 9: 2446. doi: 10.3389/fimmu.2018.02446.eCollection 2018
[5] Bauer W, Galtung N, von Wunsch-Rolshoven Teruel I et al. Screening auf Sepsis in der Notfallmedizin – qSOFA ist uns nicht genug. Notfall Rettungsmed 2023. doi.org/10.1007/s10049–022–01078-w
[6] Rudd KE, Johnson SC, Agesa KM et al. Global, regional, and national sepsis incidence and mortality, 1990–2017: analysis for the Global Burden of Disease Study. Lancet 2020; 395 (10219): 200–211. doi.org/10.1016/S0140–6736(19)32989–7