Die Thoraxklinik Heidelberg hat gemeinsam mit Weaning-Zentren und Kooperationskliniken in Baden-Württemberg das Studienprojekt PRiVENT gestartet. Ziel ist es, ein Konzept zu evaluieren für die erfolgreiche Entwöhnung von der invasiven Beatmung und die Steigerung der Weaning-Kompetenz beteiligter Kliniken. Eine wichtige Rolle hierbei spielen Atmungstherapeuten.
Dank des medizinisch-technischen Fortschritts ist es möglich, mehr und mehr Patientinnen und Patienten (im Folgenden: Patienten) mit chronischer Atempumpschwäche auch außerklinisch über lange Zeit mit einem Beatmungsgerät und anderen apparativen Hilfsmitteln, z. B. Geräten zum Sekretmanagement bei Hustenschwäche, zu versorgen.
Eine außerklinische intensivmedizinische Versorgung invasiv langzeitbeatmeter Patienten ist sehr kostenintensiv. Bis zu 30.000 Euro und mehr pro Monat kommen für eine 24-Stunden-Betreuung in der Häuslichkeit zusammen. Aber auch diese wohl „exklusivste Versorgungsform“ von Schwerstkranken bedeutet sowohl für die betroffenen Patienten als auch für die Angehörigen eine eingeschränkte Lebensqualität, wobei auch strukturelle Versorgungsdefizite und der Fachpersonalmangel eine Rolle spielen.
Studie und Instrumente
Grundstein für die aktuell laufende PRiVENT-Studie ist die Erkenntnis, dass viele invasiv beatmete und außerhalb eines Weaning-Zentrums als nicht von der invasiven Beatmung entwöhnbar eingestufte Patienten nach ca. einem halben Jahr außerklinischer Versorgung in einem Weaning-Zentrum doch noch erfolgreich entwöhnt werden konnten [1]. PRiVENT steht für Prävention invasiver Ventilation durch Früherkennung und frühzeitige Intervention bei Risikopatienten.
Die PRiVENT-Studie ist eine multizentrische nichtrandomisierte und vom Innovationsfonds des Gemeinsamen Bundesausschusses geförderte Studie mit Kontrollgruppe, die für einen Zeitraum von vier Jahren (2020–2024) angelegt ist. Die Leitung der Studie hat die Thoraxklinik Heidelberg inne. Insgesamt nehmen vier Weaning-Zentren teil, denen jeweils zehn Kooperationskliniken in Baden-Württemberg zugeteilt sind.
Für die Studie haben vor allem Ärztinnen und Ärzte sowie Atmungstherapeutinnen und -therapeuten (im Folgenden: Atmungstherapeuten) auf Grundlage einer systematischen Literaturbewertung, klinischer Daten, Routinedaten einer gesetzlichen Krankenversicherung und der Einschätzungen des behandelnden Personals ein Weaning-Prognosemodell entwickelt und etabliert [2]. Dieses Instrument dient der Risikobewertung.
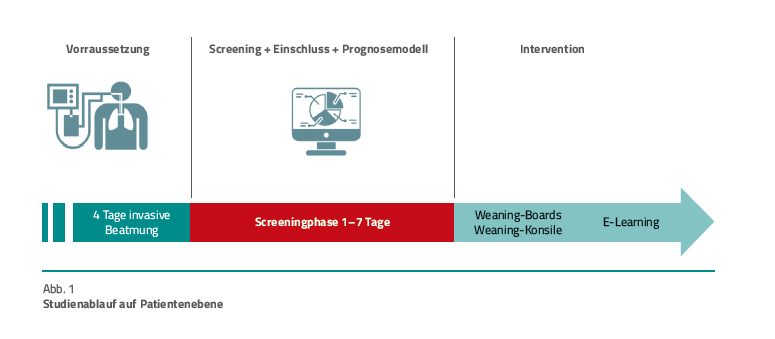
Alle Patienten mit einer vier- bis elftägigen invasiven Beatmungsdauer sind zunächst zu screenen. Erfüllen sie die Einschlusskriterien und willigen sie dem Studieneinschluss zu, nehmen sie an der PRiVENT-Studie teil und das Weaning-Prognosemodell wird angewandt. Daraus ergibt sich entweder ein niedriges oder ein hohes Risiko für eine invasive Langzeitbeatmung. Patienten mit einem hohen Risiko für eine invasive Langzeitbeatmung erfahren dann frühzeitig fallspezifische und interprofessionelle Interventionen (Abb. 1)
Die klinisch wichtigsten Elemente der Intervention sind Weaning-Boards, Weaning-Konsile und E-Learning-Programme.
Ziel dieser Studie ist zu evaluieren, ob sich mit den Interventionen die Zahl invasiv langzeitbeatmeter Patienten reduzieren lässt.
Elemente der Intervention
Im Rahmen der Studie unterstützt ein interdisziplinäres Team aus Pneumologinnen und Pneumologen (im Folgenden: Pneumologen) sowie Atmungstherapeuten der Weaning-Zentren die Betreuung der teilnehmenden Patienten in den Kooperationskliniken. Dies geschieht seither im Rahmen von Weaning-Konsilen und Weaning-Boards.
Weaning-Board. Weaning-Boards sind wichtige „Katalysatoren“ zur Verbesserung der Behandlungsqualität und Verkürzung des Entwöhnungsprozesses. Der Weaning-Prozess ist meist langwierig und erfordert eine konzentrierte multiprofessionelle Zusammenarbeit am Patientenbett. Auch kann eine multiprofessionalisiert besetzte retrospektive Besprechung von Patientenfällen die Behandlungsqualität und die Professionalisierung aller am Weaning-Prozess beteiligten Berufsgruppen steigern und ist ein wesentlicher Faktor der Personalbindung [3].
Das Weaning-Board im Rahmen der PRiVENT-Studie kommt direkt nach dem Einschluss der Patienten in die Studie zum Einsatz. Pneumologe und Atmungstherapeut diskutieren den Fall auf Grundlage des Stammdatenblatts [4]. Darin sind die wichtigsten Patientendaten erfasst: anamnestische Informationen zur aktuellen Beatmungssituation, zu führenden klinischen Problemen, zu Grunderkrankungen, Blutgasanalysen und Analgosedierung. Gegebenenfalls wird telefonisch Rücksprache mit der Kooperationsklinik gehalten. Als Ergebnis des Weaning-Boards erhält die Kooperationsklinik eine Therapieempfehlung. Oftmals schließt sich direkt die Vereinbarung eines Weaning-Konsils an.
Weaning-Konsil. Ein Weaning-Konsil erfolgt mindestens einmal pro Patient. Dabei visitieren Pneumologen sowie Atmungstherapeuten des Weaning-Zentrums die Studienpatienten vor Ort. Die Beatmung und das Weaning-Potenzial beurteilen die Atmungstherapeuten mit. Daraus resultieren die Statusfeststellung und etwaige Therapieempfehlungen.
Das atmungstherapeutische Assessment umfasst je nach Bedarf eine klinische atmungstherapeutische Untersuchung, die Beurteilung der Beatmungssituation anhand von Blutgasanalysen, Einstellparameter und Beatmungskurven. Ferner sind die inhalative Therapie, die Fähigkeit zu Spontanisierung an der Beatmung, das Sekretmanagement oder die Atemgasklimatisierung denkbar.
- Klinische atmungstherapeutische Untersuchung unter Beatmung und Spontanatmung: Im Zuge dieser initialen Untersuchung beurteilen Atmungstherapeuten visuell das Atemmuster des Patienten. Ein gesunder Mensch mit intaktem Zwerchfell atmet in der liegenden Position primär in den Bauch [5]. Mit intaktem Zwerchfell wölbt sich das Abdomen vor, und der Thorax wird in der Transversalebene sowohl nach lateral als auch nach ventral erweitert. Hilfsmuskulatur wird nicht benötigt und die Ausatmung erfolgt passiv. Abhängig von Zwerchfellschwäche und Einatemlast des Patienten verändert sich dieses Bild. Somit kann die reine Inspektion der Atembewegung schon Hinweise auf Atemlast sowie Kapazität geben und damit einen wichtigen Beitrag bei der Beurteilung der Entwöhnungsbereitschaft leisten [6].
- Blutgasanalyse: Blutgasanalysen (BGA) erlauben eine differenzierte Beurteilung von Gasaustausch und Säure-Basen-Haushalt. Mit der BGA lassen sich Einstellungen der Beatmung kontrollieren oder die Spontanatemfähigkeit der Patienten im Weaning-Prozess mitbewerten. Zudem ist es möglich, den Behandlungsverlauf akuter pulmonaler Erkrankungen mit Werten der BGA zu überwachen und den Zeitpunkt des Weaning-Beginns mit abzuschätzen.
- Beurteilung der Beatmungssituation: Anhand der Überprüfung der Beatmungseinstellungen lassen sich auch Rückschlüsse auf die Dauer des Weaning-Prozesses ziehen. Je höher die Beatmungsinvasivität ist und desto geringer die Dehnbarkeit von Lunge und Thorax (Compliance) ist, desto wahrscheinlicher ist es, ein Weaning-Versagen zu erleiden [7]. Die Beatmungsinvasivität ist bezüglich der Entwöhnung ein Marker für die atemmuskuläre Last, die ein Patient zu leisten hat, wenn er wieder ohne Beatmung atmen muss [8]. Neben der Bewertung des Weaning-Verlaufs können Atmungstherapeuten noch mitbeurteilen, ob eine Beatmungssituation potenziell schädlich für Lunge oder Zwerchfell ist, wie der Spontanisierungsprozess gestaltet werden sollte oder wie die Beatmung optimiert werden kann [9, 10].
- Beatmungskurven: Anhand von Beatmungskurven gewinnen Atmungstherapeuten zeitnah einen Überblick über die Atemmechanik von Patienten. Das bedeutet, dass gut erkennbar ist, ob die Atemwegswiderstände (Resistance) oder die Dehnbarkeit von Lunge und Thorax (Compliance) pathologisch verändert sind. Somit lassen sich Rückschlüsse auf obstruktive und restriktive Ventilationsstörungen, Lungenerkrankungen, z. B. COPD, und die Größe der tatsächlich ventilierten Lunge schließen. Auch lässt sich anhand der Beatmungskurven die Interaktion von Beatmungsgerät und Patient analysieren, bewerten und optimieren. Asynchrone Beatmung verursacht Angst und Atemnot. Neben der technischen Geräteanpassung haben auch manuelle therapeutische Maßnahmen zusätzliche positive Auswirkungen.
Sekretmanagement
Atmungstherapeuten evaluieren die Art der Atemgasklimatisierung, die optimale Inhalationstherapie und deren Applikationsmöglichkeiten – auch direkt über einen Tubus oder eine Trachealkanüle, z. B. bei chronischen Atemwegserkrankungen wie COPD oder Mukoviszidose.
Da Husten die effektivste Möglichkeit der bronchialen Reinigung darstellt, können zum Husten während der Beatmung Änderungen der Beatmungseinstellung an intubierten oder tracheotomierten Patienten hilfreich sein. Ebenfalls kann das Beatmungsgerät bei obstruktiven Erkrankungen als Tool für eine pulmonale Entblähungstherapie bei gleichzeitiger manueller Assistenz dienen. Einige apparative Hilfsmittel werden auf Intensivstationen unabhängig von der Mitarbeitsfähigkeit des Patienten oder vom Atemweg eingesetzt, sind aber außerhalb von Weaning-Zentren eher selten im Einsatz. Dazu gehören unter anderem mechanische Insufflatoren-Exsufflatoren (z. B. Cough Assist E70®, Philips Respironics), selten noch „Rüttelwesten“ (HFCWO, High Frequency Chest Wall Oscillation), Schallwellengeräte (z. B. Frequencer®, Novafon®) und oszillierende sowie Flow-PEP-Geräte (z. B. Ez-PAP®, Smiths Medical).
Tracheotomie
Für eine geplante chirurgische Tracheotomie ist im Vorfeld die gewünschte Tracheostomagröße interdisziplinär zu diskutieren. Die Auswahl der Trachealkanüle in Form und Größe ist entscheidend für den weiteren Entwöhnungsprozess [11]. Als Kriterien gelten die adäquate Lage in der Trachea, ob geblockt oder entblockt, Schmerzfreiheit sowie die Sprech- und Hustenfähigkeit bei entblockter Kanüle. Wichtig ist auch die Etablierung des therapeutischen Entblockens bei Vorliegen einer Schluckstörung.
Bei Bedarf ist es möglich, die Mitarbeitenden der behandelnden Teams direkt bettseitig zu schulen. Regelmäßig erfolgen in den Kooperationskliniken auch kurze Fortbildungsveranstaltungen. Daneben fand 2022 ein „Frühlings-Weaning-Symposium“ statt, 2023 ist ein weiteres Symposium im Mai in Planung. Neben dieser Art der Wissensvermittlung existiert auch ein umfassendes E-Learning-Angebot.
E-Learning für alle beteiligten Berufsgruppen
Die an der Studie beteiligten Atmungstherapeuten wirkten bei der Erstellung eines E-Learning-Programms mit, das den Mitarbeitenden der verschiedenen Berufsgruppen in allen Kooperationskliniken (und auch in den Weaning-Zentren) zur Verfügung steht. Die Visualisierung übernahm eine externe Firma.
In insgesamt sieben Modulen rund um den Beatmungs- und Weaning-Prozess behandelt das E-Learning-Programm in Theorie und mit vielen praktischen Empfehlungen diejenigen fachspezifischen Themen, die die Beatmungseinstellung optimieren wie auch den Entwöhnungsprozess kritisch kranker Patienten positiv beeinflussen und so ein Extubationsversagen verhindern bzw. die Entfernung einer Trachealkanüle ermöglichen sollen (Textkasten: Module des E-Learning-Programms).
Nach Absolvierung aller sieben Module können die Berufsgruppen insgesamt jeweils 23 Fortbildungspunkte erzielen – entweder als ärztliche Fortbildung bei der Landesärztekammer Baden-Württemberg oder als pflegerische Fortbildung bei der Registrierung beruflich Pflegender.
Als Zusatz zu den sieben Modulen erstellten die Atmungstherapeuten Fallbeispiele von Hochrisikopatienten, unter anderem das Beispiel eines Patienten mit vorbestehendem ventilatorischen Versagen, akut exazerbierter schwerer COPD und morbider Adipositas.
Die Fallbeispiele haben starken Praxisbezug und zeigen die tatsächliche Komplexität dieser Patienten präzise auf. Die Inhalte der einzelnen Module lassen sich anwenden und vertiefen. Das E-Learning-Angebot nutzen aktuell zahlreiche Mitarbeitende teilnehmender Kliniken. Diese loben die Qualität der Inhalte und die sinnige Struktur der Module [12].
Ausblick
Nach Beendigung der PRiVENT-Studie wird sich im Rahmen der statistischen Analysen, Prozessevaluation und der gesundheitsökonomischen Analyse zeigen, ob die beschriebenen Interventionen eine erhöhte Rate an erfolgreicher Beatmungsentwöhnung für Hochrisikopatienten zur Folge haben.
Weiter wird sich zeigen, ob diese Schulungsmaßnahmen die Weaning-Kompetenzen von Behandlungsteams in Krankenhäusern stärken können und ob ähnliche Modelle vielleicht in Zukunft zur Regel werden können.
Atmungstherapeuten nehmen im Weaning eine wichtige Rolle ein, die noch weiter gestärkt werden könnte. Das wichtigste Ziel bleibt es, die Lebensqualität Betroffener und deren Angehöriger bei gleichzeitiger Kostenreduktion zu verbessern.
[1] Bornitz F, Ewert R, Knaak C et al. Weaning from invasive ventilation in specialist centers following primary weaning failure – a prospective multicenter study of weanability in patients receiving prolonged domiciliary ventilation. Dtsch Arztebl Int 2020; 117: 205–210
[2] Trudzinski FC, Neetz B, Bornitz F et al. Risk factors for prolonged mechanical ventilation and weaning failure: a systematic review. Respiration 2022; 101 (10): 959–969
[3] Schlesinger A, Liesegang P, Volk G. Das Weaning Board als wichtiger Katalysator zur Verbesserung der Behandlungsqualität und Verkürzung des Entwöhnungsprozess – retrospektive Single Center ein Jahresanalyse; Pneumologie 2018; 72: S70
[4] von Schumann S, Ullrich C, Weis A et al. Interprofessional weaning boards for invasively ventilated patients in intensive care units: Qualitative interview study with healthcare professionals in Germany. Research in Nursing & Health 2023; 46 (1): 148–158
[5] Sharp JT, Goldberg NB, Druz WS, Danon J. Relative contributions of rib cage and abdomen to breathing in normal subjects. Journal of Applied Physiology 1975; 39 (4): 608–618
[6] Tobin MJ. Why physiology is critical to the practice of medicine. Clinics in Chest Medicine 2019 ;40 (2): 243–257
[7] Yan Y, Luo J, Wang Y et al. Development and validation of a mechanical poweroriented prediction model of weaning failure in mechanically ventilated patients: a retrospective cohort study. BMJ Open 2022; 12 (12): e066894
[8] Ghiani A, Paderewska J, Walcher S, Neurohr C. Mechanical power normalized to lung-thorax compliance predicts prolonged ventilation weaning failure: a prospective study. BMC Pulm Med 2021; 21 (1): 202
[9] Neetz B, Flohr T, Herth FJF, Müller MM. „Patient self-inflicted lung injury“ (P-SILI): Von der Pathophysiologie zur klinischen Evaluation mit differenziertem Management. Med Klin Intensivmed Notfmed 2021; 116 (7): 614–623
[10] Neetz B, Herth FJF, Müller MM. Behandlungsempfehlungen zur Beatmung von COVID-19-Patienten. Gefässchirurgie 2020; 25 (6): 408–416
[11] Iberl G, Müller M, Herth FJF. Die Relevanz der Anlagetechnik des Tracheostomas im Weaning – Eine Betrachtung aus atmungstherapeutischer Sicht. DIVI-Jahrbuch 2022 (EP/11/08): 103–104
[12] Trudzinski F, Schubert-Haack J, Neetz B. Prävention invasiver Ventilation (PRiVENT) – Erkenntnisse zur Nutzung des E-Learning-Angebotes „Invasive Langzeitbeatmung gemeinsam vermeiden“. DIVI-Jahrbuch 2022 (EP/11/07): 101–102