Frühmobilisierung gilt als eine der effektivsten Maßnahme, um bei Intensivpatienten ein Delir zu verhindern und zu behandeln. Doch scheint es Bedingungen zu geben, unter denen die Mobilisierung ein Delir möglicherweise nicht verhindern kann. Auch die Form der Mobilisierung kann ggf. einen Einfluss haben.
Das Delir ist eine akute zerebrale Dekompensation als Folge einer oder mehrerer pathophysiologischer Stressoren. Es ist gekennzeichnet durch akut auftretende Aufmerksamkeits- und Konzentrationsstörungen sowie kognitive Störungen im Gedächtnis, in der Orientierung, der Sprache und der Wahrnehmung. Die Störungen lassen sich nicht mit neurokognitiven Ursachen erklären, entwickeln sich rasch, fluktuieren im Tagesverlauf und sind eine direkte Folge einer körperlichen Störung bzw. eines Eingriffs [1].
Aufklärung über ein Delir
„Herr Krause, wir haben bei Ihnen ein Delir festgestellt. Man ist dann durcheinander, verwirrt, tüttelig. Das kommt von Ihrer Erkrankung, Entzündung und/oder den Medikamenten. Da können Sie nichts dafür und das kann jedem passieren. Das Gehirn spielt einem einen Streich. Manche haben Halluzinationen, andere können nicht schlafen, einige haben Angst oder wissen nicht, wo sie sind. Haben Sie solche Symptome an sich bemerkt?“ (Antwort)
„Meistens geht es schnell wieder weg. Wir werden oft nach Ihnen sehen und alles tun, damit die Symptome wieder verschwinden. Wir passen hier gut auf Sie auf. Sie sind hier in Sicherheit. Wenn es schlimmer wird, melden Sie sich bitte.“
Die Risikofaktoren für ein Delir sind im Intensivbereich sehr vielfältig. Im Regelfall ist von prädisponierenden Faktoren wie Demenz, Alter oder chronischen Gefäßerkrankungen wie Hypertonus, Diabetes mellitus oder peripherer arterieller Verschlusskrankheit auszugehen, die zusammen mit triggernden Faktoren (z. B. Schock) bzw. Umgebungsfaktoren (Lärm, Licht, Immobilität) ein Delir auslösen können. Ungefähr 80 Prozent der Delirien im intensivmedizinischen Bereich sind auf Hypoxie, Schock, Infektion, Elektrolytentgleisungen und andere Ursachen zurückzuführen [2].
Die Konsequenzen eines Delirs können sowohl für ältere als auch für jüngere Patientinnen und Patienten (im Folgenden: Patienten) schwerwiegend sein. Einer von vier Patienten weist nach einem Delir eine kognitive Beeinträchtigung auf, die in der Schwere mit einer leichten Alzheimer-Krankheit vergleichbar ist. Ein Delir ist oft mit einem verlängerten Krankenhausaufenthalt oder Entlassungen in ein Pflegeheim verbunden. Ebenso können langfristig psychische Probleme auftreten [1].
Delirmanagement
Ein modernes Delirmanagement hat zum Ziel, Patienten wach und aktiv zu halten, damit sie an ihrer Genesung mitarbeiten können [3]. Das Management beinhaltet verschiedene Stufen [4]:
Wenn das Risiko eines Delirs besteht:
- Patient auf Risiko für Delir überprüfen
- Täglich den mentalen Status des Patienten anhand valider Assessments überprüfen
Wenn ein Delir vorhanden ist:
3. Delir erkennen und handeln
4. Ursachen identifizieren und behandeln
5. Delir therapieren: pflege-/therapeutische Maßnahmen
6. Symptome behandeln: pharmakologische Maßnahmen
7. Komplikationen vermeiden
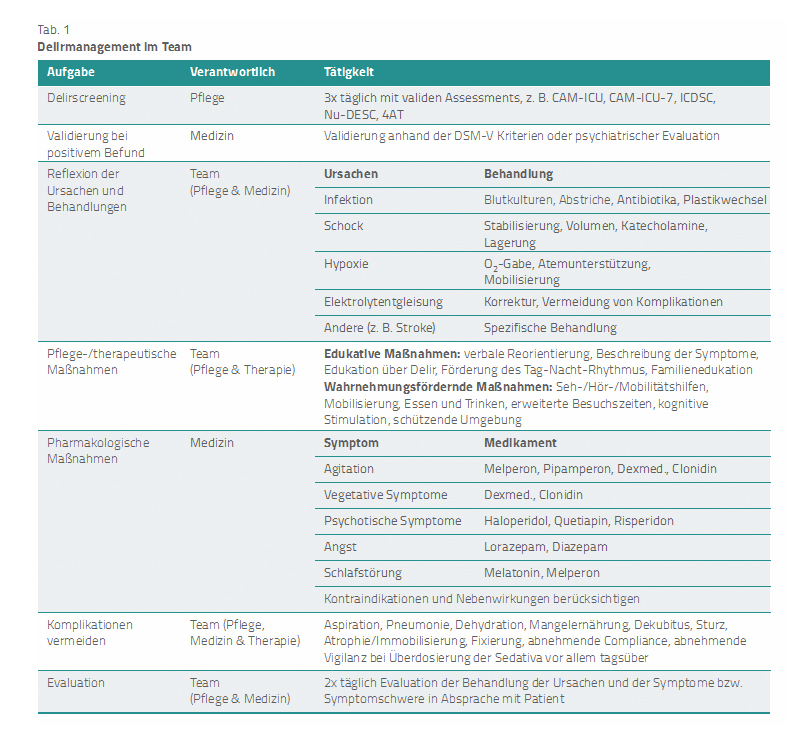
Es hat sich in der Praxis als sehr hilfreich gezeigt, die Verantwortungen für die einzelnen Stufen eindeutig im interprofessionellen Team zu verorten (Tab. 1).
Zur Prävention und Behandlung eines Delirs werden vor allem pflegetherapeutische Interventionen empfohlen. Hierzu gehören edukative Maßnahmen wie verbale Reorientierung und Beschreibung der Symptome (Textkasten: Aufklärung über ein Delir) und auch wahrnehmungsfördernde Maßnahmen wie Seh-/Hör-/Mobilitäts- und Kommunikationshilfen (Buchstabentabellen, Bilder), Lärm- und Lichtmanagement sowie Mobilisierung.
Weitere Maßnahmen betreffen die Schlafhygiene (Schlafmasken, Ohrstöpsel), den Einbezug der Familie, Videocalls oder Tonaufnahmen sowie die Information der Angehörigen über das Delirium (z. B. Broschüren) [5]. Schließlich ist eine adäquate Prävention und Behandlung der Co-Symptome wie Schmerz, Angst, Durst, Atemnot und Stress unabdingbar [6].
Erst wenn diese pflege-/therapeutischen Maßnahmen nicht ausreichen, sind pharmakologische Interventionen zu erwägen. Auch hier sollten diese Interventionen trotz der unzureichenden Zurechnungsfähigkeit gemeinsam mit dem jeweiligen Patienten abgesprochen werden, um eine Über-, Unter- oder Fehltherapie zu vermeiden (Textkasten 2: Pharmakologische Interventionen gemeinsam absprechen). Meistens können Patienten mit der Situation umgehen und ziehen es vor, wach (und mobilisierbar) zu bleiben. Medikamente werden symptomspezifisch anhand des Nebenwirkungsprofils und der möglichen Interaktion mit anderen Medikamenten ausgewählt.
Pharmakologische Interventionen gemeinsam absprechen
„Herr Krause, Sie wirken auf mich ängstlich und unruhig. Ich würde Ihnen gern ein Medikament anbieten. Das heißt Lorazepam. Es wirkt gut gegen Angst, macht auch müde und eine gleichgültige Haltung. Möchten Sie das Medikament bekommen oder können Sie mit der Situation umgehen? Das Medikament? Oder lieber nicht?“
Frühmobilisierung
Eine der effektivsten Möglichkeiten, ein Delir zu verhindern, ist Frühmobilisierung. Frühmobilisierung beinhaltet frühestmögliche (> 72 Stunden) und individuell angepasste Übungen zur Förderung der Aktivität und des höchstmöglichen Mobilisationsniveaus. Somit kann Frühmobilisierung verschiedene Formen annehmen, z. B. Bettaktivitäten (Gesäß anheben, Bettfahrrad fahren, auf die Seite drehen), funktionelle Übungen (Aufstehen/Absitzen, Glas zum Mund führen) und natürlich aktive Bewegung (Sitzen, Stehen, Gehen) [7].
In einer aktuellen Metaanalyse mit zwölf Studien moderater Qualität und 4.167 Intensivpatienten konnte die Frühmobilisierung im Vergleich zur üblichen Versorgung die Risiken für die Entwicklung eines Delirs fast halbieren (Odds Ratio 0,57, 95-%-Vertrauensintervall 0,42 bis 0,77, p < 0,001). Für die Reduzierung der Dauer bei bestehendem Delir war die Wirkung allerdings nicht so eindeutig (drei Studien, 702 Patienten: -1,25 Tage, 95-%-Vertrauensintervall -2,87 bis 0,36, p = 0,13) [8].
Die Analyse machte allerdings auch deutlich, dass zwischen den Studien erhebliche Unterschiede bestanden und Mobilisierung teilweise passiv oder aktiv, als eigene Intervention oder als Teil eines Maßnahmenbündels mit vergleichsweise geringer oder hoher Intensität umgesetzt war. Viele Studien zeigten bei deliranten Patienten Vorteile der Mobilisierung, aber nicht alle.
So stellt sich die Frage, ob eine Mobilisierung auch zu Nachteilen in der Prävention und Therapie eines Delirs führt. Ebenso ist zu fragen, wie die Mobilisierung an den Zustand eines Patienten anzupassen ist. Es ist einschlägig bekannt, dass bei Patienten nach einem schweren Schlaganfall eine zu frühe und lang andauernde Mobilisierung in den ersten 24 Stunden im Vergleich zu einer späteren Mobilisierung zu mehr Behinderungen und Mortalität führt [9]. Langes Sitzen könnte also bei Patienten mit vorbestehenden Gefäßschäden zu einer verminderten zerebralen Perfusion führen. Dies könnte ggf. ein Delir begünstigen. Bei anderen Patienten kann das Sitzen möglicherweise zur Beruhigung und Reorientierung führen.
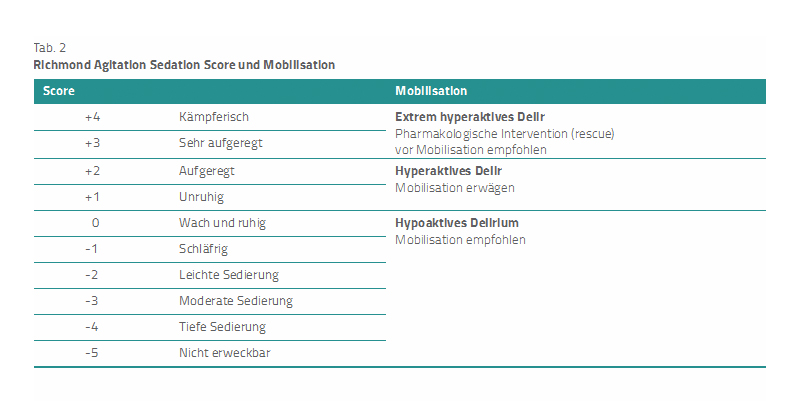
Ebenso ist die Delirform wichtig für die Auswahl der Mobilisierung. Für Patienten mit
- einem hypoaktiven Delir sind Mobilisierungen zu empfehlen,
- gemischten bis hyperaktiven Delirien sind Mobilisierungen zu erwägen,
- extrem hyperaktiven Delirien ist hingegen eine Rescue-Medikation zu empfehlen, nach der Patienten wach und ruhig werden, um sie dann koordiniert zu mobilisieren (Tab. 2).
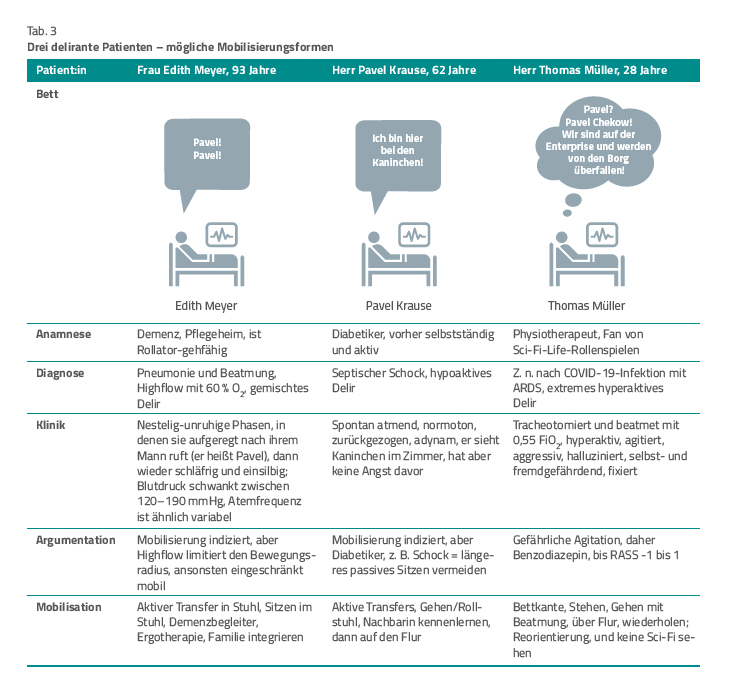
Die fiktiven Fallbeispiele in Tabelle 3 zeigen, wie in Relation verschiedener Faktoren eine individuelle Mobilisierung erfolgen kann (Fallbeispiele aus [10]). Insgesamt sind zwar nichtpharmakologische Interventionen zur Delirprävention und -therapie zu empfehlen, aber die Fallbeispiele betreffend ist noch ein Schritt weiterzugehen und genau zu reflektieren, welche Mobilisierung bei welchen Patienten indiziert ist, wann diese zu viel wird, wann sie einen Patienten unterfordert und unter welchen Bedingungen vielleicht eine andere Intervention effektiver ist. Darüber hinaus gilt es, andere Faktoren wie Schmerz, Angst, Magen-Darm-Atonie, Blutzuckerentgleisungen, Hypotonie bei delirgefährdeten Patienten im Blick zu behalten und effektiv zu therapieren.
Fazit
Delirmanagement ist Teamarbeit, und eine transparente Absprache der Aufgaben und Tätigkeiten scheint für die Implementierung essenziell zu sein. Frühmobilisierung gehört zu den effektivsten Präventionen des Delirs, sie kann ggf. auch ein Delir lindern. In der Praxis sollte Mobilisierung an die jeweilige Delirform und den Zustand der Patienten angepasst werden.
Auszug aus einem Vortrag anlässlich des Deutschen Fachpflegekongresses und OP-Tages am 22. September 2022 in Münster.
[1.] Wilson JE, Mart MF, Cunningham C et al. Delirium. Nature Reviews Disease Primers 2020; 6: 90
[2.] Girard TD, Thompson JL, Pandharipande PP et al. Clinical phenotypes of delirium during critical illness and severity of subsequent long-term cognitive impairment: a prospective cohort study. Lancet Respir Med 2018; 6: 213–222
[3.] DGAI. Analgesie, Sedierung und Delirmanagement in der Intensivmedizin (DAS-Leitlinie, 19.10.2021). Im Internet: www.awmf.org/leitlinien/detail/ll/001–012.html
[4.] Nydahl P, Baumgarte F, Berg D, Delius-Studiengruppe et al. Das Delir managen. Pflege Zeitschrift 2022; 72: 36–41
[5.] Pun BT, Balas MC, Barnes-Daly MA et al. Caring for Critically Ill Patients with the ABCDEF Bundle: Results of the ICU Liberation Collaborative in Over 15,000 Adults. Crit Care Med 2019; 47: 3–14
[6.] Devlin JW, Skrobik Y, Gelinas C et al. Clinical Practice Guidelines for the Prevention and Management of Pain, Agitation/Sedation, Delirium, Immobility, and Sleep Disruption in Adult Patients in the ICU. Crit Care Med 2018; 46: e825–e873
[7.] Bein T, Bischoff M, Bruckner U et al. S2e-Leitlinie: „Lagerungstherapie und Frühmobilisation zur Prophylaxe oder Therapie von pulmonalen Funktionsstörungen“. In: Editor (ed)^(eds) Book S2e-Leitlinie: „Lagerungstherapie und Frühmobilisation zur Prophylaxe oder Therapie von pulmonalen Funktionsstörungen“. AWMF 2018
[8.] Nydahl P, McWilliams D, Borzikowsky C et al. Kann Frühmobilisierung ein Delir vermeiden? Eine Meta-Analyse. DIVI 2022: 24–30
[9.] Bernhardt J, Churilov L, Ellery F et al. Prespecified dose-response analysis for A Very Early Rehabilitation Trial (AVERT). Neurology 2016; 86: 2138–2145
[10.] Eggmann S, Nydahl P. Frühmobilisierung. Stuttgart: Kohlhammer; 2023