Die S1-Leitlinie „Intensivpflegerische Versorgung von Patient:innen mit [infarktbedingtem], kardiogenen Schock“ ist ein Novum. Sie ist die erste deutsche intensivpflegerische Leitlinie, die nach dem Regelwerk der AWMF erstellt wurde. Sie dient als übersichtliche Hilfestellung für alle Mitarbeitenden im Krankenhaus, die an der (intensiv)pflegerischen Versorgung von Patienten mit infarktbedingtem kardiogenen Schock beteiligt sind.
Am 15. Mai dieses Jahres hat die Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) die Leitlinie „Intensivpflegerische Versorgung von Patient:innen mit [infarktbedingtem], kardiogenen Schock“ veröffentlicht. Sie ist die erste von der AWMF publizierte intensivpflegerische Leitlinie. In Anlehnung an die medizinische S3-Leitlinie „Infarkt-bedingter kardiogener Schock – Diagnose, Monitoring und Therapie“ und unter Leitung der Leitlinienkoordinatoren Carsten Hermes und Tobias Ochmann von der Deutschen Gesellschaft für Internistische Intensivmedizin und Notfallmedizin (DGIIN) haben sieben Pflegeexpertinnen und -experten (im Folgenden: Experten) aus sechs deutschen und österreichischen Fachgesellschaften und mit Unterstützung aus ihren jeweiligen Arbeitsgruppen diese Leitlinie erstellt.
Dank der Teilnahme aller am Versorgungsprozess von Patientinnen und Patienten (im Folgenden: Patienten) mit infarktbedingtem kardiogenen Schock beteiligten Fachgesellschaften erhält diese Leitlinie somit eine breite Legitimation und stellt eine fachpraktische Unterstützung für alle Gesundheitsfachberufe im Krankenhaus dar, die an der Versorgung von Patienten mit dem genannten Krankheitsbild beteiligt sind.
Hintergrund und Methodik der Leitlinie
Leitlinien der Wissenschaftlichen Medizinischen Fachgesellschaften sind in erster Linie systematisch entwickelte Hilfen für Ärzte zur Entscheidungsfindung in spezifischen Situationen. Dies ist nicht mehr „zeitgemäß“, wie die Pflegewissenschaftlerin Erika Sirsch 2020 in Die Schwester | Der Pfleger feststellte. Schließlich ist die gesundheitliche Versorgung ein Zusammenspiel aller an der Behandlung beteiligten Akteure, dem sog. therapeutischen Team.
Damit ist klar, dass Leitlinien neben Medizin auch andere Professionen, wie Pflege, Physiotherapie oder Hebammenkunde ansprechen und maßgeblich beteiligen sollten. In zahlreichen Leitlinien gibt es daher wichtige Impulse und Hinweise aus den Gesundheitsfachberufen außerhalb der Medizin. So sind viele Leitlinien – z. B. die S3-DAS-2020, die S2e-Lagerungsleitlinie oder auch die S3-Leitlinie „Invasive Beatmung und Einsatz extrakorporaler Verfahren bei akuter respiratorischer Insuffizienz“ – unter Einfluss und Beteiligung pflegerischer Expertise entstanden.
Auch bei der Erstellung der S3-Leitlinie „Infarktbedingter kardiogener Schock – Diagnose, Monitoring und Therapie“ waren ursprünglich Kolleginnen und Kollegen der Pflege beteiligt. Aus verschiedenen Gründen kam es im weiteren Verlauf der Novellierung jener Leitlinie zum Verzicht auf die pflegerische Expertise. Insbesondere Herrn Professor Dr. Karl Werdan, DGK/DGIIN, war es immer ein besonderes Anliegen, diese pflegerische Expertise nicht verloren gehen zu lassen. Dieser Umstand hat die DGIIN und hier im Speziellen die Sektion Pflege dazu veranlasst, mit einhelliger Zustimmung des Vorstands eine pflegerische S1-Leitlinie als Ergänzung auf den Weg zu bringen, bei der AWMF anzumelden und zu finanzieren. Somit ist die DGIIN die federführende und unabhängig finanzierende Fachgesellschaft der S1-Leitlinie „Intensivpflegerische Versorgung von Patient:innen mit [infarktbedingtem], kardiogenen Schock“. Darüber hinaus waren folgende Fachgesellschaften beteiligt:
- Deutsche Gesellschaft für Fachkrankenpflege und Funktionsdienste e. V. (DGF)
- Deutsche Gesellschaft für Interdisziplinäre Notfall- und Akutmedizin e. V. (DGINA)
- Deutsche Interdisziplinäre Vereinigung für Intensiv- und Notfallmedizin e. V. (DIVI)
- Deutsche Gesellschaft für Kardiologie – Herz- und Kreislaufforschung e. V. (DGK)
- Österreichische Gesellschaft für Internistische und Allgemeine Intensivmedizin und Notfallmedizin e. V. (ÖGIAIN)
Diese pflegerisch initiierte und geleitete Leitlinie setzt sich zum Ziel, wichtige pflegerische Aspekte in der fachpraktischen Umsetzung zu benennen; denn eine häufige Fragestellung ist, wie zuständige Gesundheitsfachberufe die (meist medizinischen) Empfehlungen einer Leitlinie in der Praxis umsetzen sollen.
Wichtig ist hierbei zu verstehen, dass Leitlinien einer anderen Logik und einem anderen Aufbau als Expertenstandards, so wie sie das Deutsche Netzwerk für Qualitätsentwicklung in der Pflege (DNQP) veröffentlicht, folgen. Beide geben Handlungsempfehlungen und sollen die konkrete Handlungskompetenz erweitern und insbesondere auf lokaler Ebene der Kliniken als sog. Standardarbeitsanweisung (Standard Operating Procedures, SOP) umgesetzt werden.
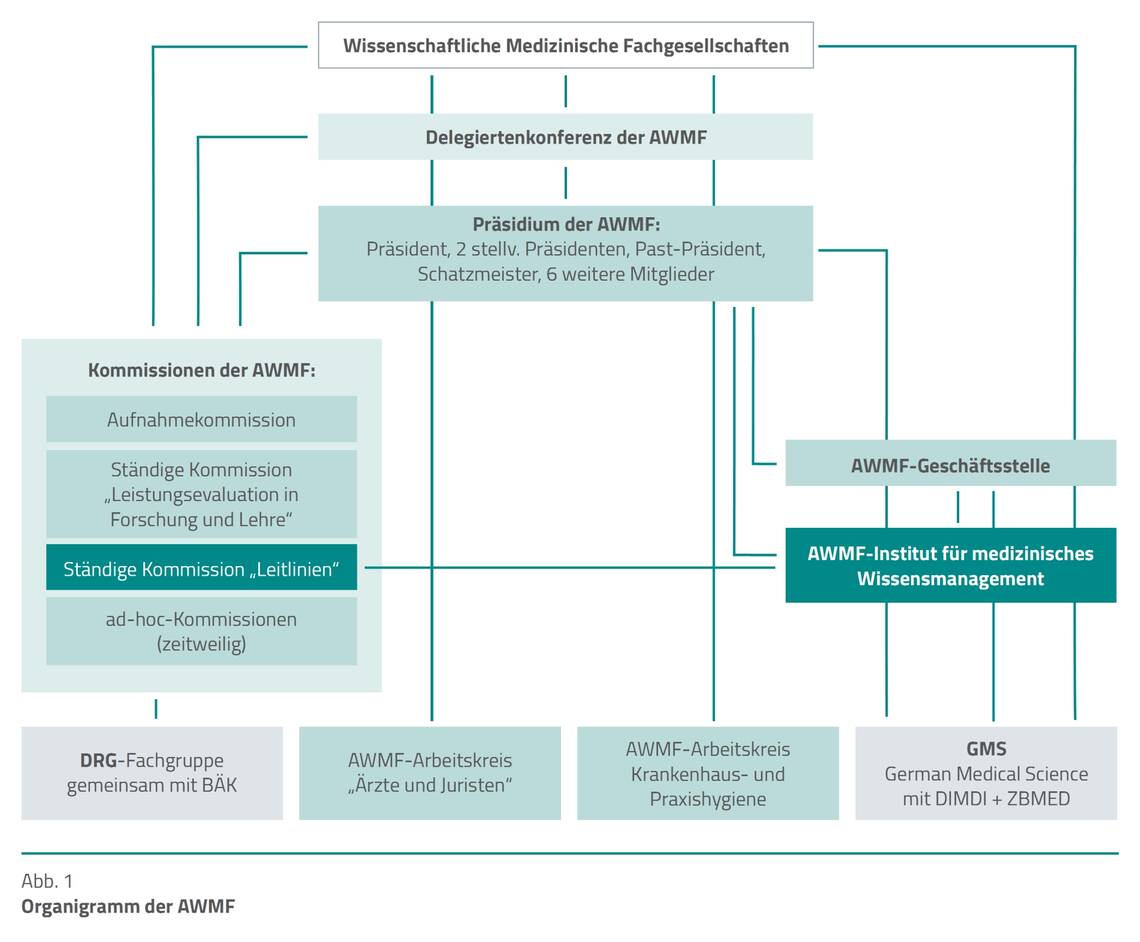
Dennoch folgen Leitlinien im Vergleich zu Expertenstandards eher einer Behandlungslogik. Sie fokussieren sich auf einen Behandlungs- oder Versorgungspfad und sind zumeist stark auf eine spezifische Erkrankung, Behandlung oder ein spezielles Arbeitsumfeld ausgerichtet. Beide Systeme ergänzen sich daher und stehen nicht in Konkurrenz zueinander. Die Leitlinien der AWMF haben zudem einen anderen und direkten Einfluss auf das Gesundheitssystem, wie dem Organigramm zu entnehmen ist (Abb. 1).
Klinische Entscheidungsfindung
In dieser S1-Leitlinie werden essenzielle Aspekte mit dem Fokus auf die (intensiv)pflegerische Versorgung von Patienten mit [infarktbedingtem] kardiogenem Schock aufgezeigt, um eine evidenzbasierte klinische Entscheidungsfindung als zentralen Bestandteil der täglichen Praxis von Pflegefachpersonen auf einer Intensivstation und in anderen Funktionsbereichen, z. B. in der zentralen Notaufnahme oder auf einer Chest Pain Unit (CPU), zu unterstützen. Diese basiert auf einer analytischen Beurteilung von klinischen und apparativ erhobenen Messwerten.
Klinische Entscheidungsfindung ist ein wesentlicher Bestandteil professioneller Pflege. Pflegende haben den häufigsten und intensivsten Patientenkontakt und stellen somit das bindende Glied im interprofessionellen Team dar. Die Leitliniengruppe legte bei ihrer konstituierenden Sitzung Themengebiete und Überschriften fest, die in der Leitlinie durch eine systematische Literaturrecherche in Peer-Review-Journalen bearbeitet wurden. Eine ausführliche Langversion ist unter www.awmf.org/leitlinien/ detail/ll/113-002.html abrufbar. Das methodische Vorgehen richtete sich nach dem AWMF-Regelwerk (http://www.awmf-leitlinien.de).
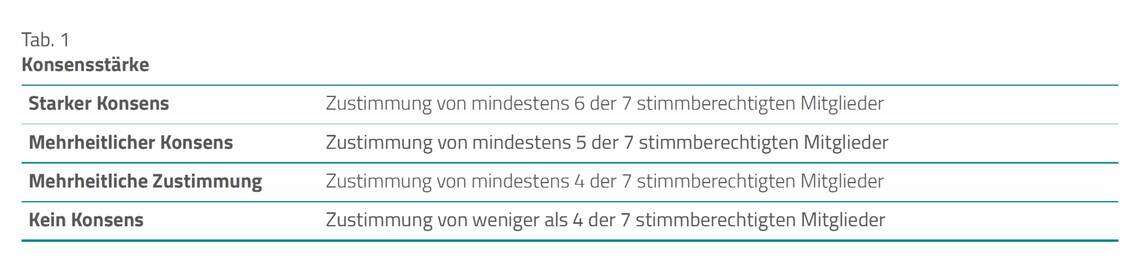
Die Empfehlungen innerhalb der Leitlinie wurden im Expertenkonsens (Tab. 1) formuliert.
Alle im Folgenden genannten Empfehlungen sind vollständig konsentiert und abgestimmt. Dabei wurden die durch die Recherche gefundenen geeigneten Studien in die Diskussion mit eingebracht. Die Sprache der Leitlinien verbietet ein „Muss“; diese Formulierung ist Gesetzestexten vorbehalten. Zudem darf von Leitlinien abgewichen werden, wenn dies gut begründet und dokumentiert ist und darüber hinaus für den Einzelfall die nachweislich geeignete oder zumindest gleichwertige Versorgung sicherstellt. Das kann z. B. der Fall sein, wenn während der Laufzeit einer Leitlinie neue Ergebnisse aus sehr hochwertigen Studien publiziert werden, die zu anderen Einschätzungen kommen könnten.
Kardiogener Schock – eine Herausforderung
Die Versorgung von Patienten mit Herz-KreislaufErkrankungen stellt eine große Herausforderung für die deutschen Krankenhäuser dar. Laut Statistischem Bundesamt sind im Jahr 2019 rund 330.000 Menschen an einer Herz-Kreislauf-Erkrankung – 44.000 davon an einem Myokardinfarkt – verstorben. Damit bilden diese Erkrankungen die häufigste Todesursache in Deutschland.
Der [infarktbedingte,] kardiogene Schock (IKS) ist ein häufiges Krankheitsbild auf Intensivstationen und geht mit einer hohen Letalität und Mortalität einher. Die intensivpflegerische und -medizinische Versorgung erfordert ein interprofessionelles und interdisziplinäres Team mit standardisierten Abläufen, um u. a. eine frühzeitige koronare Rekanalisation zu erreichen – mit dem Ziel, die Mortalität zu senken. Neben der Fähigkeit zu bereichsübergreifenden Tätigkeiten benötigen die professionell Pflegenden in den einzelnen Abteilungen zusätzlich spezifische Kompetenzen zur Versorgung der IKS-Patienten. Hieraus ergeben sich unterschiedliche Qualifizierungsmöglichkeiten für Pflegende.
Die vorliegende Leitlinie berücksichtigt sowohl die bereichsübergreifenden Aufgaben als auch die unterschiedlichen Qualifizierungen. Die Steuerungsgruppe hat sich auf folgende Unterscheidungen in der Qualifizierung der Pflegenden geeinigt, die in dieser Leitlinie eine Berücksichtigung finden:
- Pflegefachperson bzw. Pflegefachkraft: Pflegende mit einer dreijährigen Ausbildung oder primär qualifizierendem Studium mit Erlaubnis zur Führung der Berufsbezeichnung gemäß § 1 nach Pflegeberufegesetz (PflBG)
- Weitergebildete Pflegefachperson bzw. Pflegefachkraft: Pflegende, die nach der dreijährigen Ausbildung zusätzlich eine staatlich anerkannte bzw. den Empfehlungen der Deutschen Krankenhausgesellschaft entsprechende zweijährige berufsbegleitende Weiterbildung in Intensivpflege und Anästhesie oder Notfallpflege oder ein gleichwertiges Studium absolviert haben.
- Spezialisierte Pflegefachperson bzw. Pflegefachkraft: Pflegende, die nach der dreijährigen Ausbildung eine Zusatzqualifikation in Form einer zertifizierten, fachspezifischen Fortbildung, z. B. Pflegeexperte (CPU), absolviert haben.
Die Leitliniengruppe stimmt darin überein, dass eine akademische Qualifikation dieser Pflegefachpersonen im Sinne einer Advanced Nursing Practice (ANP) auf Masterniveau eine sinnvolle Ergänzung sein kann. ANP sollen entsprechend der internationalen Definition des International Council of Nurses (ICN) qualifiziert sein und über eine fachpraktische Spezialisierung im jeweiligen Fachbereich, in dem sie eingesetzt werden, verfügen. Wir empfehlen daher dringend, sich auch nach der Fachweiterbildung weiter zu spezialisieren und weiterzubilden. Mittlerweile gibt es dazu vielfältige Möglichkeiten, dies sowohl digital als auch anlog umzusetzen.
Neben den einzelnen Empfehlungen sind einige wichtige Aspekte der Leitlinie vorab zu nennen. Die Autoren haben sich bewusst dafür entschieden, sowohl Vorbehaltsaufgaben als auch „Pflichtfortbildungen“ als Themengebiete aufzunehmen. Darüber hinaus wird betont, dass Pflege eine eigenständige Profession ist und keine Disziplin der Medizin. Schließlich sind Pflegende schon längst mehr als Erfüllungsgehilfen und Assistenzpersonal. Sie üben ihre Heilkunden selbstständig und eigenständig im Rahmen ihrer Profession aus. So hat die Expertengruppe u. a. formuliert:
- Pflegefachpersonen, die in die Versorgung des IKS eingebunden sind, sollen sich mindestens einmal jährlich spezifischen Fortbildungen zum Themengebiet von in Summe nicht weniger als acht Unterrichtseinheiten unterziehen.
- Diese jährlichen Fortbildungen sollen zusätzlich zu der Reanimations- und Notfallfortbildung sowie den gängigen Pflichtfortbildungen erfolgen.
- Für die Versorgung von IKS-Patienten sollten bevorzugt weitergebildete Pflegefachpersonen eingesetzt werden.
- Ist die primäre Versorgung durch weitergebildete Pflegefachpersonen nicht möglich, soll in jeder Schicht unmittelbar eine entsprechende Expertise für die eingeteilten Kolleginnen und Kollegen einholbar sein, z. B. durch weitergebildete Pflegefachpersonen als freigestellte Schichtleitung und/oder im Leitungsdienst der Station.
Die pflegerische Versorgung des [infarktbedingten,] kardiogenen Schocks in der zentralen Notaufnahme erfordert ein Zusammenspiel verschiedener professionsgebundener Expertisen und somit ein besonders hohes Niveau in der multiprofessionellen und interdisziplinären Zusammenarbeit für eine adäquate Versorgung von IKS-Patienten. Aufgrund der hohen Komplexität in der Versorgung solcher Patienten in der ZNA, sollte mindestens eine Pflegefachperson über eine abgeschlossene Weiterbildung Notfallpflege verfügen.
Vorbehaltsaufgaben, selbstständiges und eigenständiges Arbeiten
Insbesondere Pflegefachpersonen nach abgeschlossener dreijähriger pflegerischer Grundausbildung und idealerweise auch mit einer zusätzlichen (Fach-)Weiterbildung sind in den intensiv- und notfallpflegerischen Versorgungsprozess integriert. Sie übernehmen pflegerische Vorbehaltsaufgaben im Rahmen des Pflegeprozesses und führen Aufgaben entsprechend ihrer erworbenen Fähigkeiten und Fertigkeiten selbstständig aus. Dazu gehört neben den Schritten des Pflegeprozesses und der Einschätzung der Pflegediagnosen auch die selbstständige Einleitung lebenserhaltender Sofortmaßnahmen sowie die eigenständige Durchführung ärztlich angeordneter Maßnahmen der medizinischen Diagnostik, Therapie oder Rehabilitation.
EMPFEHLUNG 3, Seite 24
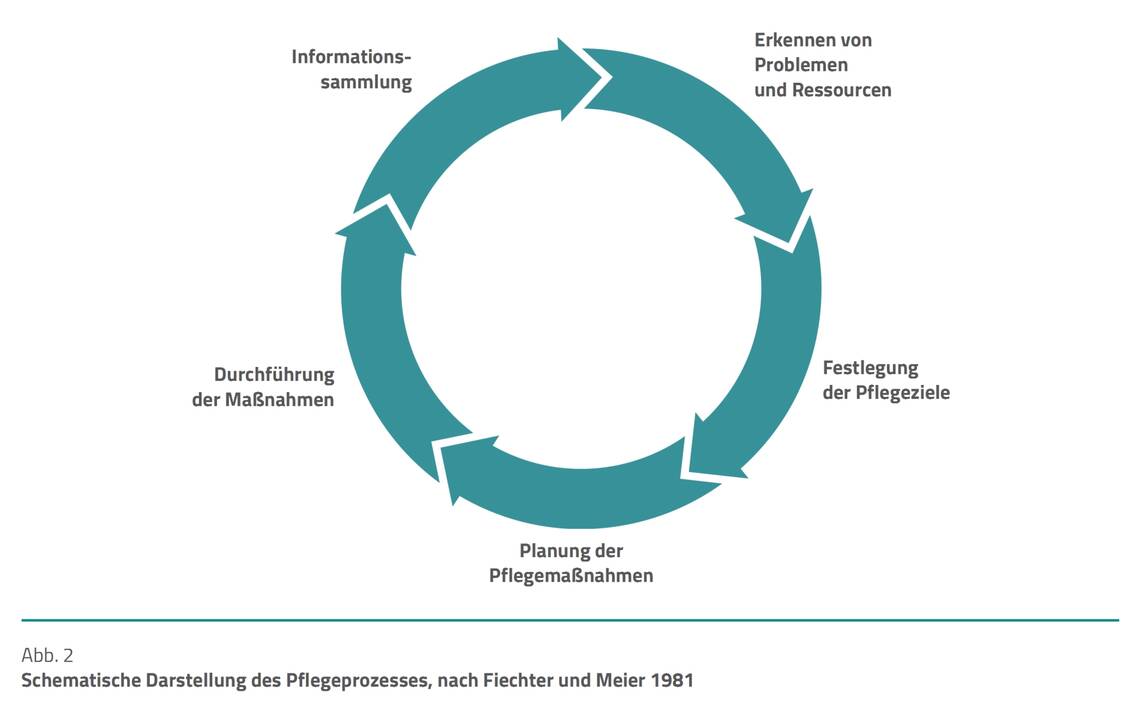
- Pflegefachpersonen sollen die Schritte des Pflegeprozesses (Abb. 2) als Vorbehaltsaufgabe der pflegerischen Profession selbstständig und zielorientiert ausführen.
- Pflegefachpersonen sollen die passenden Pflegediagnosen anhand der jeweiligen Definition innerhalb von 24 Stunden nach Aufnahme identifizieren und die Diagnosestellung mithilfe der bestimmenden Merkmale oder Kennzeichen einmal täglich überprüfen und entsprechend dokumentieren.
- Pflegefachpersonen sollen die ermittelten Pflegediagnosen priorisieren und die daraus resultierenden Maßnahmen gezielt in den intensivpflegerischen Versorgungsprozess einbringen.
- Pflegefachpersonen sollen im Notfall lebenserhaltende Sofortmaßnahmen einleiten und bis zum Eintreffen des ärztlichen Dienstes selbstständig durchführen.
- Pflegefachpersonen sollen ärztlich angeordnete Maßnahmen der medizinischen Diagnostik, Therapie und Rehabilitation eigenständig durchführen.
- Pflegefachpersonen sollen geeignete Assessmentinstrumente zur Einschätzung der Patientensituation adäquat und sicher anwenden und interpretieren sowie passende Handlungen daraus ableiten können.
Dieser in Abbildung 2 dargestellte Pflegeprozess ist nur eine Hilfestellung in der täglichen Entscheidungsfindung. Die Leitlinie kann professionell Pflegenden nicht vorgeben, wie dieser zu gestalten ist. Natürlich bedarf es der ärztlichen Anordnung spezifischer Maßnahmen. Jedoch ist es auch hier Pflegefachpersonen möglich, im vorgegebenen Rahmen eigenständig und selbstständig tätig zu werden, sofern sie über die jeweilige Expertise verfügen und diese regelmäßig über Fort- und Weiterbildungen auffrischen. In diesem Fall lassen sich auch die Steuerung der Katecholamine, Sedierung und des Weanings in die Hände der Pflegefachpersonen legen – so wie es heute schon gelebter Alltag ist.
Für Rechtssicherheit bedarf es dazu aber nicht nur gelebter Praxis, sondern auch Leitlinien wie dieser, in der durch mandatierte Fachexperten von Dach- und Fachgesellschaften ein Vorgehen im Konsens legitimiert wird. Pflegefachpersonen können sich also in der Praxis auf solche Leitlinien berufen, sodass sie z. B. angeordnete Maßnahmen der medizinischen Diagnostik selbstständig ausführen können. Schon heute gehören für spezialisierte und weitergebildete Pflegefachpersonen in manchen Kliniken bestimmte Ultraschalluntersuchungen ebenso wie das Bronchoskopieren zur Sekretdrainage dazu.
EMPFEHLUNG 4, Seite 26
- Im direkten Patientenkontakt sollen weitergebildete bzw. spezialisierte Pflegefachpersonen die Herz-Kreislauf-Situation und weitere Organfunktionen (z. B. Nierenfunktion, Lungenfunktion oder Bewusstseinslage) überwachen und beurteilen.
- Neben der Durchführung ärztlich angeordneter Diagnostik und Therapie sollen weitergebildete Pflegefachpersonen diese auch überwachen und situationsgerecht steuern (z. B. Katecholamintherapie, Beatmungstherapie, Ernährungstherapie, Sedierungs- und Schmerzmanagement).
- Fachpflegepersonen sollen zur Einschätzung auch das erweiterte hämodynamische Monitoring interpretieren und beurteilen können.
- Durch zusätzlich im Rahmen einer berufsbegleitenden Weiterbildung erworbenes Wissen, Fertigkeiten und Sozialkompetenz können fachweitergebildete Pflegefachpersonen evidenzbasierte, steuernde, klinisch einschätzende und therapieführende Aufgaben in der komplexen intensiv- bzw. notfallpflegerischen Versorgungssituation eigenverantwortlich und selbstständig übernehmen.
Patientenübernahme und Arbeit mit Scoringsystemen
Sollte einer Klinik oder Station eine stationsspezifische SOP zu einer Umsetzung einer Leitlinienempfehlung (z. B. Delir oder Schmerzerfassung) fehlen, bedarf es nach unserer Auffassung nicht zwingend einer zusätzlichen ärztlichen Anweisung, dies dennoch umzusetzen. Pflegefachpersonen sollen eigenständig Assessments zu Vigilanz/Agitation, Schmerz und Delir (siehe auch www.delir-news.de) erheben und adressatengerecht verarbeiten (siehe z. B. Katecholamine).
EMPFEHLUNG 6, Seite 28
- Zu jeder Patientenübernahme bzw. zu jedem Schichtbeginn soll eine protokollbasierte, standardisierte Antrittskontrolle im Zimmer und am Bett erfolgen.
- Im Rahmen der Antrittskontrolle sollen Assessments zu Vigilanz/Agitation, Schmerz und Delir durch die Pflegefachpersonen eigenständig erhoben werden.
- Die Patientenübergabe sollte sich an einem systematischen Übergabeprotokoll orientieren.
- Die Patientenübergabe sollte im Vieraugenprinzip am Bett durchgeführt werden.
EMPFEHLUNG 27, Seite 66
- Schmerz, Sedierung, Angst und Delir sollen mindestens einmal pro Schicht (in der Regel achtstündlich) mittels eines validierten Assessmentinstruments erfasst und dokumentiert werden.
- Fachpflegepersonen können eine zielorientierte Steuerung der Analgesie und Sedierung nach vorgegebenen Protokollen und ärztlicher Anordnung selbstständig einleiten und durchführen.
Im Rahmen der Antrittskontrolle soll eine klinische Untersuchung der Patienten vorgenommen werden. Diese soll mindestens alle acht Stunden und/oder bei Veränderung des Patientenzustands erfolgen. Ein strukturiertes, am besten stationsspezifisches, Vorgehen und die Verwendung von Scoringsystemen helfen den Pflegefachpersonen dabei, komplexe Situationen zu erfassen und geeignete Handlungen einzuleiten. Bei kritisch kranken Patienten ist eine klinische Untersuchung anhand des ABCDE(F)-Schemas zu empfehlen.
Beispiele aus dem Alltag: eigenständiges Agieren in vorgegebenen Zielbereichen
Andere Beispiele für eigenständiges, selbstständiges oder gar fast autarkes Handeln finden sich in den weiteren Empfehlungen. Diese berücksichtigen den Alltag auf deutschen Intensivstationen. Dort ist es bereits üblich, dass Pflegefachpersonen im Rahmen ärztlich vorgegebener Zielbereiche die Überwachung des Elektrolythaushalts und Blutzuckerspiegels sowie die bedarfsweise intravenöse Applikation von Elektrolyten, Insulin und Glukose eigenständig vornehmen. Diese Zielbereiche und Beschreibungen sollten aber auch stationsspezifisch schriftlich fixiert, vorhanden und legitimiert sein. Die Pflegefachpersonen sollten ihre Grenzen kennen und sich rechtzeitig Hilfe holen: Patienten kommen selten primär infolge von Sauerstoffmangel zu Schaden, sondern eher wegen der zahlreichen „Lösungsversuche“, während das Problem der Unterversorgung besteht. Daher sollten Pflegefachpersonen sofort und ohne Zögern entsprechende Hilfe und Hilfsmittel holen.
EMPFEHLUNG 8, Seite 30
- Eine Inspektion des Mundraums zur Erkennung einer Atemwegsverlegung, inkl. einer Mundpflege mit antiseptischen Lösungen, soll mindestens alle acht Stunden erfolgen.
- Eine vollständige bzw. partielle Verlegung der Atemwege soll schnellstmöglich identifiziert werden.
- Bei dem Verdacht auf eine Verlegung der Atemwege soll dem Patienten Sauerstoff verabreicht werden bzw. die Sauerstoffkonzentration bis zur Behebung des Problems erhöht werden (Zielwert: 94 bis 98 Prozent).
- Verlegungen/Okklusionen im Beatmungssystem sollen Pflegefachpersonen zügig beheben.
- Eine Inspektion des kompletten Beatmungssystems zur Vermeidung von Fehlfunktionen und zum Erkennen einer Okklusion soll mindestens alle acht Stunden erfolgen.
- Die eigenständige Entfernung eines Fremdkörpers kann in Erwägung gezogen werden.
EMPFEHLUNG 10, Seite 34
- Der Blutdruck soll mittels einer arteriellen Blutdruckmessung kontinuierlich erhoben werden. Bis zum Anlegen einer arteriellen Kanüle soll das Intervall der nichtinvasiven Blutdruckmessung (NIBP-Messung) auf drei bis fünf Minuten gestellt werden.
- Mittels EKG-Monitoring soll der Patient kontinuierlich überwacht werden. Bei Aufnahme der Patienten oder Zustandsveränderung sollen innerhalb der ersten zehn Minuten ein 12-Kanal-EKG sowie ggf. die EKG-Ableitungen V4r und V7–V9 geschrieben werden.
- Die Anlage eines zentralen Venenkatheters soll zeitnah erfolgen. Bis die Anlage erfolgt, sollen mindestens zwei periphere Verweilkanülen angelegt werden. Dies kann eine weitergebildete bzw. spezialisierte Pflegefachperson eigenverantwortlich durchführen.
- Die Flüssigkeitsgabe soll vorsichtig über einen definierten Zeitraum und unter kontrollierten Bedingungen (Infusionstechnik) erfolgen.
- Die klinische Ersteinschätzung der Kreislauffunktion sollte die Rekapillarisierungszeit, das Hautkolorit und das Feststellen einer Kaltschweißigkeit als erste Anzeichen einer Schocksymptomatik bzw. deren Verschlechterung beinhalten.
- Zur Verifizierung des Volumenstatus sollte die aktuelle Diurese, vorsichtig der „passive-leg-raising“-Test und die Blutgasanalyse (BGA) herangezogen werden.
- Eine erste Beurteilung des EKG sollten bereits weitergebildete bzw. spezialisierte Pflegefachpersonen vornehmen. Die sog. Sechs-Schritte-Methode kann hierbei Anwendung finden.
- Bei instabilen Patienten sollte ein Defibrillator in Reichweite positioniert werden.
- Bei Blutdruckwerten MAP < 65 mmHg (mittlerer arterieller Druck, mean arterial pressure) kann eine weitergebildete Pflegefachperson eine Katecholamintherapie selbstständig einleiten. Der Vasopressor der ersten Wahl soll dabei Noradrenalin sein. Die zuständige Ärztin bzw. der zuständige Arzt ist unverzüglich zu informieren.
EMPFEHLUNG 23, Seite 61
- Zur korrekten Erfassung der Urinausscheidungsmenge soll die Anlage eines transurethralen Blasenkatheters erfolgen.
- Die Überwachung des Elektrolyt- und Glukosehaushalts sowie die bedarfsweise intravenöse Substitution von Elektrolyten, Insulin und Glukose soll die Pflegefachperson im Rahmen ärztlich vorgegebener Zielbereiche eigenständig übernehmen.
- Es soll eine medikamentöse Aufweichung des Fäzes erfolgen.
EMPFEHLUNG 25, Seite 63
- Intensivpflegefachpersonen sollen die Überwachung und Pflege des Atemwegszugangs übernehmen.
- Die Pflegefachperson soll nach jeder Veränderung der Beatmungseinstellung und der klinischen und apparativen Parameter (SpO2, etCO2), mindestens aber alle acht Stunden, BGA-Werte kontrollieren und analysieren.
- Mindestens alle acht Stunden und nach Umlagerungen soll eine Lage- und Cuffdruckkontrolle des Beatmungszugangs erfolgen.
- Bei invasiv beatmeten Patienten sollen Intensivpflegfachpersonen dazu in der Lage sein, im Falle einer Tubusdislokation einen alternativen Atemweg sicherzustellen.
- Beim Einsatz apparativer atemunterstützender Systeme/Respiratoren soll eine entsprechende Geräteeinweisung der betreuenden Pflegefachperson nach dem Medizinproduktegesetz vorliegen.
- Zur Erweiterung der fachlichen Kompetenz der Pflegefachpersonen und Intensivfachpflegepersonen und als Sicherheitstraining im Umgang mit Beatmung und Weaningprozessen sollen regelmäßige, mindestens einmal jährliche, Schulungen zum Thema auf der Intensivstation erfolgen.
- Auf der Grundlage qualifizierter Fachkenntnisse sollten Intensivfachpflegepersonen die kontinuierliche Überwachung und Steuerung der Beatmungssituation und des Weaningprozesses übernehmen.
Management der Katecholamine
Neben der allgemeinen intensivpflegerischen Versorgung liegt, insbesondere in der frühen Behandlungsphase, ein besonderer Fokus auf dem Temperatur- und Komplikationsmanagement sowie der hämodynamischen Unterstützung bzw. Überwachung mit apparativen Hilfsmitteln. Dazu zählen eine differenzierte Katecholamintherapie sowie die Überwachung des Herzrhythmus und die Therapie ggf. auftretender Herzrhythmusstörungen. Daraus ergeben sich auch Herausforderungen im Management des Flüssigkeitshaushalts, in der Steuerung der Analgesie und Sedierung, der Ernährung, der Mobilisation, der Reduktion von Schmerz und Angst, der Vermeidung eines Delirs sowie der Vermeidung von Infektionen.
Die hämodynamische Stabilisierung nimmt einen zentralen Stellenwert in der Behandlung von Patienten im kardiogenen Schock ein. Wichtig ist eine Stabilisierung des Blutdrucks zur Aufrechterhaltung der Organperfusion. Der kontinuierliche Einsatz von Katecholaminen ist bei der Behandlung dieser Patienten jedoch nur unter einem engmaschigen Monitoring, inkl. arterieller Blutdruckmessung, und bei instabilen Patienten indiziert. Bei sog. „grenzwertig instabilen Patienten“ sollte keine Therapie mit Katecholaminen erfolgen.
Beim Umgang mit Katecholaminen ist äußerste Sorgfalt gefordert. Nur dafür ausgebildetes bzw. geschultes Pflegefachpersonal sollte die Katecholamintherapie nach ärztlich angeordneter Zielwertvorgabe steuern. Voraussetzung sind fundierte Kenntnisse in Pharmakodynamik und Pharmakokinetik inkl. das Beherrschen von Nebenwirkungen sowie das Einleiten adäquater Gegenmaßnahmen. Zur Verabreichung der Katecholamine ist ein zentraler Venenkatheter (ZVK) zu bevorzugen.
Die Verwendung einer Trägerlösung/eines Flows zur schnelleren Verabreichung der Katecholamine ist nicht empfohlen. Nur im äußersten Notfall und zur Überbrückung ist die kurzzeitige Verabreichung über einen peripheren oder intraossären Zugang indiziert. Die dauerhafte Applikation verschiedener Katecholamine über dasselbe Lumen ist möglich. Dabei sollte auf eine einheitliche Konzentration der einzelnen Medikamente am jeweiligen Schenkel geachtet werden. Für die Zuordnung der ZVK-Lumina wird die Entwicklung und Umsetzung eines einheitlichen, hausinternen Standards empfohlen, der die unterschiedlichen Anordnungen der Lumina sowie deren Durchflussmenge berücksichtigt. Eine klare evidente Zuordnung bestimmter Lumina zu spezifischen Medikamenten ist nicht möglich.
Zu beachten ist jedoch, dass am Katecholaminschenkel weder andere Medikamente verabreicht werden noch eine Zuspritzmöglichkeit vorhanden sein soll, um Bolusgaben zu vermeiden. Besonders beim Wechsel der Katecholaminspritzen ist die Fehler- bzw. Komplikationsrate sehr hoch. Daher wird ein überlappender Wechsel der Katecholaminspritzen empfohlen. Eine Kennzeichnung der Medikamente/Spritzenpumpen soll nach den Vorgaben der DIVI erfolgen. Sämtliche Medikamentenleitungen sollen zusätzlich separat und zugangsnah ebenfalls eindeutig gekennzeichnet werden.
EMPFEHLUNG 22, Seite 60
- Die Applikation von Katecholaminen soll über einen ZVK erfolgen.
- Die Katecholamine sollen über einen separaten Schenkel ohne Zuspritzmöglichkeit verabreicht werden.
- Der Wechsel der Katecholaminspritzen soll überlappend erfolgen.
- Die Verwendung eines „Flows“ durch zusätzliche Trägerlösungen soll nicht erfolgen.
- Für die Zuordnung der einzelnen ZVK-Lumina sollte ein einheitlicher hausinterner Standard entwickelt und umgesetzt werden.
- Die Kennzeichnung soll nach den Vorgaben der DIVI erfolgen.
- Die für die Patienten verantwortliche Pflegefachperson soll im Umgang mit Katecholaminen geschult sein.
- Auf eine engmaschige Dekubitusprophylaxe soll geachtet werden.
- Die eigenverantwortliche und selbstständige Steuerung der Katecholamintherapie sollte von weitergebildeten Pflegefachpersonen anhand ärztlich vorgegebener Zielparameter übernommen werden.
(Früh-)Mobilisation
Für die Koronarangiografie gibt es verschiedene Zugangswege, die die Mobilität der Patienten unterschiedlich beeinflussen. Im Falle eines IKS sollte derselbe Zugangsweg – transfemoral bzw. transradial – gewählt werden, der auch bei Patienten mit Akutem Koronarsyndrom (ACS) ohne Schock zum Einsatz käme. Im Hinblick auf die Mobilisierbarkeit ist bemerkenswert, dass verschiedene Berufsgruppen die gleichen Patientensituationen unterschiedlich einschätzen.
Der Satz „Eine Immobilisierung bzw. Bettruhe soll ärztlich angeordnet sein“ ist nicht so profan wie er klingt, denn er beinhaltet auch, dass für die Stationen wirklich stationsspezifische Protokolle und Assessments zu entwickeln sind, wie sie z. B. das Deutsche Netzwerk Frühmobilisation (http://www.fruehmobilisierung.de/Fruehmobilisierung/Start.html) untersucht, entwickelt, verbreitet und empfiehlt.
EMPFEHLUNG 29, Seite 70
- Eine Immobilisierung bzw. Bettruhe soll ärztlich angeordnet, zeitlich begrenzt und so kurz wie möglich sein (siehe DIVI-Qualitätsindikator).
- Fachpflegepersonen sollen die Mobilisierungsmaßnahmen nach individueller Nutzen-Risiko- Abwägung eigenständig einleiten und koordinieren, sofern keine Anordnung für eine Immobilisierung vorliegt.
- Frotteehandtücher und Felle sollen nicht für Lagerungsmaßnahmen verwendet werden.
Nachsorge und Rehabilitation
Obgleich es nicht der direkten (intensiv)pflegerischen Versorgung zuzuschreiben ist, gehört es nach Meinung der Leitlinienautoren unbedingt mit dazu, sich kurz-, mittel- und langfristige Gedanken über die Phase nach der Intensivbehandlung zu machen. Dabei liegt der Fokus der Nachsorge von Patienten mit [infarktbedingtem,] kardiogenen Schock, fokussiert auf den innerklinischen Bereich, in erster Linie auf der Vermeidung von postinterventionellen Komplikationen, wie z. B. einem Aneurysma spurium. Der Patientenbeobachtung seitens des Pflegefachpersonals kommt hier eine besondere Bedeutung zu, um auch mögliche erneute Zustandsverschlechterungen frühzeitig zu detektieren. Das Pflegefachpersonal soll Anzeichen eines Schockrezidivs oder einer kardialen Dekompensation (Hypotonie, Bradykardie, Blässe, Zyanose, Kaltschweißigkeit, Tachypnoe, Dyspnoe, rasselndes Atemgeräusch, Jugularvenenstauung, Oligurie, Bewusstseinseintrübung, AZ-Verschlechterung) frühzeitig erkennen sowie entsprechende therapeutische und diagnostische Maßnahmen (Herzbettlage, O2-Gabe, Info an ärztlichen Dienst, 12-Kanal-EKG) einleiten.
Für die Besetzung ist klar zu unterstützen, dass die kardiologische Regelpflegestation mit dreijährig ausgebildeten Pflegefachpersonen besetzt sein soll. Der Betreuungsschlüssel Pflegefachperson zu Patienten soll tagsüber 1:10 und nachts 1:22 nicht unterschreiten. Zusätzliches Hilfspersonal kann eingesetzt werden, wird aber auf den Betreuungsschlüssel nicht angerechnet.
Zur postintensivstationären Nachsorge der IKS-Patienten sollte zudem die Etablierung eines Nachsorgeprogramms in Form von Post-ITS-Visiten durch Critical-Care-Outreach-Teams (CCOT) oder andere medizinische Einsatzteams (MET, RRT) erwogen werden.
EMPFEHLUNG 31, Seite 72
- Pflegefachpersonen sollen frühzeitig Warnhinweise auf eine Zustandsverschlechterung der Patienten wahrnehmen und entsprechende Maßnahmen einleiten.
- Zur postintensivstationären Nachsorge und zur Früherkennung von Zustandsverschlechterungen kann die Etablierung eines Critical-Care-Outreach-Teams oder eines anderen medizinischen Einsatzteams erwogen werden.
- Die Teams sollen auf Grundlage eines etablierten Frühwarnscores agieren.
Patienten mit Zustand nach IKS sollten über die Risiken in der bisherigen Lebensführung aufgeklärt werden. Dazu gehört eine Schulung zur selbstständigen Umsetzung von Maßnahmen für eine gesündere Lebensführung durch qualifiziertes Pflegefachpersonal oder z. B. eine Ernährungsberatung. Erste Kliniken etablieren spezielle Qualifizierungen, z. B. zur Heart Failure Nurse. Die Patienten sollen auch über die Möglichkeit einer Rehamaßnahme informiert werden (Pflegefachpersonal, Sozialdienst, ärztlicher Dienst), in der die Alltagsbewältigung nach IKS intensiver eingeübt werden kann. Dabei sollte die stationäre Reha den Vorzug vor der ambulanten Maßnahme erhalten.
In Teilen Österreichs hat sich hierzu ein sehr interessantes System etabliert: das Konzept „HerzMobil Tirol“ (https://www.herzmobil-tirol.at). Dabei handelt es sich um ein umfassendes Versorgungsprogramm für Patienten mit schwerer Herzinsuffizienz mit dem Ziel der nachhaltigen Stabilisierung, der Optimierung der medikamentösen Therapie, der Verbesserung der Eigenkompetenz sowie eines sicheren Umgangs mit der Erkrankung und einer besseren Lebensqualität für Betroffene und deren Angehörige.
Fazit – Meilenstein in der Professionalisierung
Die S1-Leitlinie „Intensivpflegerische Versorgung von Patient:innen mit [infarktbedingtem], kardiogenen Schock“ ist ein Meilenstein in der Professionalisierung der Intensiv- & Notfallpflege. Sie trägt dazu bei, vorhandene pflegerische Evidenz in die Praxis zu überführen. Es wird jedoch auch deutlich, dass in vielen Bereichen der (intensiv)pflegerischen Versorgung in Deutschland eben diese notwendige Evidenz noch fehlt. Es wird deutlich, dass wir in der Praxis häufig nur denken, dass wir uns über das „Wie“ der Patientenversorgung einig sind. Eine solche Einigung zu verschriftlichen kann der Weiterentwicklung vor Ort in den Kliniken sehr dienlich sein und ist ein gutes Fundament für SOPs. Auffällig bei der Literaturrecherche war die, im Verhältnis zu anderen Ländern, sehr geringe Verbreitung deutscher (intensiv)pflegerischer Studienarbeiten in Peer-Review-Journalen, die konkrete Situationen und Handlungsempfehlungen beinhalten.
Dies sollte als künftiger Auftrag für die Pflegewissenschaft verstanden werden. Zudem sollte zunehmend mehr Pflegexpertise auch in den klassischen interprofessionellen Themen, Leitlinien und weiterhin in den Expertenstandards vertreten sein. Es ist immer wertvoll und eine Bereicherung, in einem interprofessionellen Team zu arbeiten, sich auszutauschen und Weiterentwicklungen voranzutreiben. So können Pflegefachpersonen anfangen, wirkliche pflegesensitive Qualität und Quantität zu beschreiben, aber auch messbar zu machen.
Danksagung
Die Autoren danken allen Mandatsträgerinnen und -trägern sowie Mitarbeitenden für ihre ehrenamtliche Arbeit. Für die unterstützende Arbeit und kritische orthografische Durchsicht bedanken sich die Autoren außerdem bei Grit Lommatzsch und Uwe Stelbrink.
Der Dank gilt außerdem ausdrücklich den folgenden Personen für ihren fachlichen Rat: Prof. Dr. Uwe Janssens, Eschweiler; Prof. Dr. Karl Werdan, Halle (Saale); Prof. Dr. Stefan John, Nürnberg; Univ.-Prof. Dr. Alexander Thiele, München; Prof. Dr. Reimer Riessen, Tübingen, Prof. Dr. Stefan Kluge, Hamburg, Dr. Monika Nothacker (AWMF), Florian Kudlacec, Passau; Prof. Dr. Volker Schächinger, Fulda; Stefan Lenkeit, Bonn; Prof. Dr. Uta Gaidys, Hamburg; Dr. Ingo Voigt, Essen; Dr. Marco Mighali, Essen; Karin Kaufmann, Essen; Jörg Leppuhner, Essen
Michael Jacobs nahm initial als stimmberechtigter Delegierter der Deutschen Gesellschaft für Kardiologie – Herz- und Kreislaufforschung (DGK) an den ersten Leitlinientreffen teil, hatte aber im Verlauf keine Möglichkeit zur weiteren Teilnahme an der Texterstellung und zu den Treffen. Im April 2021 wurde sein Mandat an Johannes Klausmeier übertragen.
Die Langversion der Leitlinie mit allen Empfehlungen ist auf der Homepage der AWMF frei verfügbar unter www.awmf.org/leitlinien/detail/ll/113-002.html. Das methodische Vorgehen richtete sich nach dem AWMF-Regelwerk (https://www.awmf-leitlinien.de).
Diese S1-Leitlinie dient als Ergänzung zur S3-Leitlinie „Infarkt-bedingter kardiogener Schock – Diagnose, Monitoring und Therapie“ – in der Vollversion abrufbar unter: www.awmf.org/leitlinien/detail/ll/019-013.html.