Die Deutsche Gesellschaft für Kinder- und Jugendmedizin hat eine Leitlinie zur Medikamentensicherheit bei Kindernotfällen vorgelegt. Ziel ist die Verbesserung der Sicherheit und Qualität bei der Medikamentengabe – in der Pädiatrie besonders bedeutsam, da Medikamentenfehler Kinder und Jugendliche besonders gefährden. Die Empfehlungen wurden so gewählt, dass sie möglichst kurzfristig und mit einfachen Mitteln angewendet werden können.
Im März 2021 veröffentlichte die Deutsche Gesellschaft für Kinder- und Jugendmedizin (DGKJ) als federführende Gesellschaft die S2k-Leitlinie „Medikamentensicherheit bei Kindernotfällen“ [1]. Zahlreiche weitere Fachgesellschaften, Verbände und Interessenvertretungen haben an der Erstellung mitgewirkt. Die Leitlinie hat einen Umfang von 66 Seiten und kann auf der Webseite der AWMF (Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften) kostenlos heruntergeladen werden.
Ziele der Leitlinie sind die Verbesserung der Sicherheit und Qualität der Pharmakotherapie und damit der Patientensicherheit bei Kindernotfällen. Die Autorinnen und Autoren (im Folgenden: Autoren) identifizieren pädiatrische Bedrohungen und Mechanismen, die zu Medikationsfehlern bei Kindernotfällen führen können, und leiten hieraus Empfehlungen ab, die zur Verbesserung der Arzneimitteltherapie- sicherheit bei Kindernotfällen beitragen können. Die Empfehlungen sind so formuliert, dass eine möglichst kurzfristige Umsetzung mit einfachen Mitteln möglich ist.
Die Leitlinie richtet sich vor allem an alle medikamentös behandelnden Personen prähospitaler oder innerklinischer Notfälle bei Kindern. Hierbei ist unerheblich, in welchem Versorgungsbereich diese auftreten oder zu welchem Fachbereich die Behandelnden gehören [1]. Der Begriff Kinder beinhaltet alle Altersstufen bis zur Pubertät. Die Leitlinie orientiert sich hier an den Leitlinien des European Resuscitation Council (ERC) zur Reanimation, in denen der Eintritt äußerlich erkennbarer Pubertätszeichen als Kriterium dafür definiert wird, wann die gleichen Empfehlungen wie für Erwachsene gelten sollen [1, 3].
Die Autoren weisen darauf hin, dass einige Aspekte nicht Gegenstand der Leitlinie sind. Dazu zählen lebensbedrohliche Erkrankungen, die keine unmittelbare Intervention erfordern, z. B. im Bereich der Kinderonkologie, -nephrologie und -kardiologie. Auch längerfristige Medikationen und Sedierungen, etwa im Bereich einer Kinderintensivstation, unterliegen speziellen Besonderheiten und sind nicht Gegenstand der Leitlinie. Auch die Analgesie und Analgosedierung, die außerhalb der Akutintervention bei Notfällen notwendig wird, wird in der Leitlinie nicht besprochen [1].
Medikamentenfehler: Kinder besonders gefährdet
Medikamentenfehler können Auswirkungen von erheblicher Tragweite haben und sie kommen häufig vor. Gerade injizierbare Medikamente gelten als riskant, sodass die Weltgesundheitsorganisation (WHO) diese in einer weltweiten Kampagne („High 5s“) auf Platz 1 der fünf bedeutsamsten sicherheits- relevanten Themen in der Medizin gesetzt hat [1, 4]. Zwar gibt es auch in der Notfallmedizin alternative Applikationswege, z. B. die intranasale Verabreichung über sogenannte Mucosal Atomization Devices [5], doch die Basis der Therapie vieler akut lebensbedrohlicher Zustände sind intravenös injizierbare Medikamente.
Gerade Kinder sind besonders gefährdet, weil bei ihnen die Dosis individuell berechnet wird, was in der Erwachsenennotfallmedizin oftmals nicht notwendig ist. Beispielhaft angeführt sei die pauschale Verwendung von 1 mg Adrenalin bei der Reanimation von Erwachsenen. In der Pädiatrie hingegen ist eine Spannweite von 3 kg Körpergewicht des Neugeborenen bis zu 100 kg Körpergewicht beim adipösen Jugendlichen möglich, weshalb es – anders als beim Erwachsenen – keine „typische“ Dosis gibt [1, 6]. So kommen im pädiatrischen Bereich selbst Überdosierungen im Bereich einer Zehnerpotenz nicht selten vor. Wichtig zu wissen: Daten zeigen, dass die Gabe von Adrenalin zur Reanimation eines Kindes mit einer Überdosierung im Zehnerpotenzbereich mit einer signifikanten Abnahme der Überlebenswahrscheinlichkeit einhergeht [6, 7].
Ein weiteres Problem besteht darin, dass Kindernotfälle auch durch nicht auf Kinder spezialisierte Behandlerinnen und Behandler (im Folgenden: Behandler) versorgt werden, z. B. im Rettungsdienst [1, 8].
Wichtige Empfehlungen
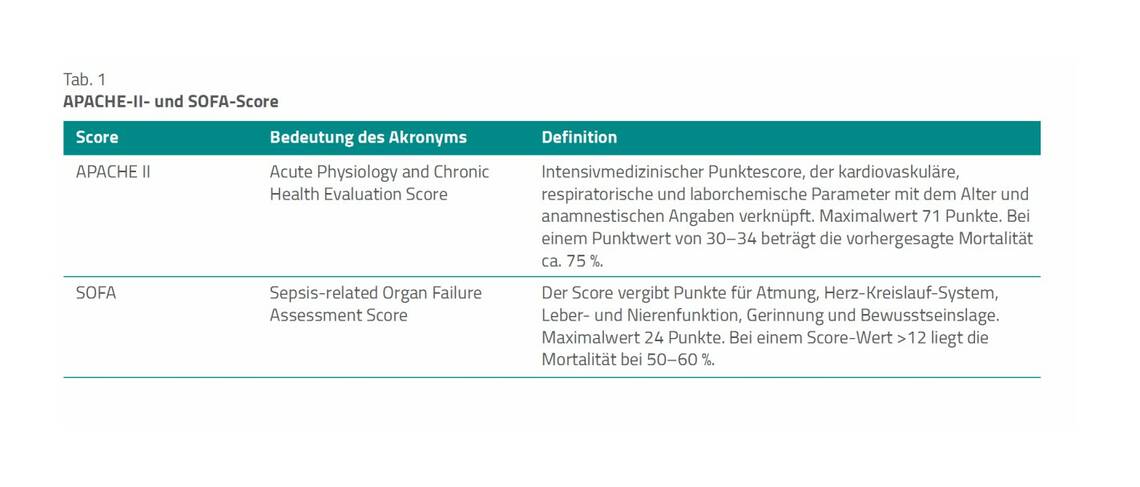
Die Empfehlungsgrade werden bei Leitlinien der AWMF häufig in A, B und 0 unterteilt. Alternativ können Formulierungen wie „soll/soll nicht“, „sollte/sollte nicht“ usw. vorgenommen werden, was in der hier besprochenen Leitlinie gemacht wurde (Tab. 1).
Wichtige Empfehlungen der Leitlinie werden nachfolgend in Fettdruck hervorgehoben und ggf. näher erläutert.
Ein Medikament, zu welchem dem Anwender hinreichende pharmakologische Kenntnis für die Notfallindikation fehlt, soll nicht verabreicht werden („primum non nocere“). Die Leitlinie betont diesen an sich selbstverständ- lichen Aspekt. Anwender benötigen gründliche Kenntnisse, um Arzneimittel sachgemäß verwenden zu können. Es sollte außerdem gewährleistet sein, dass Anwender sich Informationen zur Risikobewertung von Arzneimitteln beschaffen und sich auf dem aktuellen Stand halten. Die Quelle dieser Informationen wählen Anwender eigenverantwortlich.
Vor jeder Medikamentengabe soll im Vier-Augen-Prinzip überprüft werden, dass es sich um das richtige Medikament, in der richtigen Dosis, zum richtigen Zeitpunkt, mit dem richtigen Verabreichungsweg und für den richtigen Patienten handelt (Anwenden der 5-R-Regel).
Für die prähospitale und innerklinische Behandlung von Notfällen bei Kindern sollen Therapieentscheidungen auf wissenschaftlicher Evidenz und Erfahrung basieren und nicht allein aufgrund des Zulassungsstatus erfolgen. Ein „Off-Label-Use“ ist nicht unsachgemäß, illegal oder kontraindiziert, sondern kann die bestmögliche Therapie darstellen. Off-Label-Use bezeichnet die Verordnung eines Arzneimittels, das im jeweiligen Land zugelassen ist, allerdings nicht für die beabsichtigte Indikation oder Patientengruppe. Ein Off-Label-Use ist ein zulassungsüberschreitender Einsatz, z. B. [9]:
- außerhalb genehmigter Anwendungsgebiete, also z. B. nicht für die Krankheit,
- außerhalb genehmigter Patientengruppen, also beispielsweise nicht für die Altersgruppe,
- außerhalb der genehmigten Dosierung.
In bestimmten Fällen kommt somit eine Verschuldenshaftung des verordnenden Arztes in Betracht, wenn dieser einen Off-Label-Use vornimmt. Deshalb wird der Off-Label-Use von Anwendern mitunter voller Sorge betrachtet oder gar abgelehnt. Auf der anderen Seite gilt jedoch: Wenn der Off-Label-Use den aktuellen fachlichen Standard erfüllt, wird er möglicherweise als bestimmungsgemäßer Gebrauch anerkannt. Mitunter hat der Arzt sogar die Pflicht zum Off-Label-Use. Beispielsweise wurde im Jahr 1990 ein Krankenhaus verurteilt, weil die Ärzte dort bei einer Herpesenzephalitis die wissenschaftlich anerkannte Off-Label-Behandlung mit Aciclovir zu spät begonnen hatten [9]. Eine Stellungnahme des Bundesverbandes ärztlicher Leiter Rettungsdienst in Deutschland trägt diesbezüglich zur Entlastung des Rettungsfachpersonals bei [10]. Die Leitlinie führt hierzu aus: „Der erhebliche Nutzen von Medikamenten, die entsprechend einem Off-Label-Use eingesetzt werden (…), ist in vielen Notfallsituationen unzweifelhaft und ohne alternative Option. Durch den sachgemäßen Gebrauch von Off-Label-Use ist kein Schaden zu erwarten. Hingegen ist zu erwarten, dass durch eine kategorische Vermeidung von Off-Label-Use Kinder zu Schaden kommen würden“ [1]. Falls jedoch für bestimmte Altersgruppen zugelassene gleichwertige Medikamente existieren, sollten diese bevorzugt werden. Wichtig zu wissen: Insbesondere in der Pädiatrie und Kinderanästhesie ist der Off-Label-Use tägliche Realität, denn die bewährten Medikamente sind nicht für alle Altersgruppen zugelassen [11].
Vor jeder Therapie die Indikation hinterfragen und überprüfen. Kinder haben einen Anspruch auf eine adäquate medikamentöse Behandlung. Diese erfordert Erfahrung bei der Durchführung und setzt das Beherrschen möglicher Komplikationen voraus. Dennoch soll die Indikation vor der Therapie hinterfragt werden. So ist beispielsweise zu prüfen, ob es Alternativen zur Medikamentengabe gibt.
Die Leitlinie weist darauf hin, dass ein empathischer und altersgerechter Umgang nicht selten eine medikamentöse Behandlung unnötig macht oder zumindest reduzieren kann [1].
Die Leitlinie betont die Bedeutung einer thermoregulatorischen Neutralumgebung, die bei der Versorgung von Kindernotfällen stets eine hohe Priorität hat. Sie trägt zum Wohlbefinden und zur Aufrechterhaltung der Homöostase bei [1]. Einige Grunderkrankungen können bei bestimmten Medikamenten ein deutlich erhöhtes Risikoprofil bedeuten oder sogar Kontraindikationen für gewisse Medikamente darstellen.
Es kann auch erforderlich sein, die sonst übliche Dosierungsempfehlung abzuändern. Die Leitlinie führt hier den komplikationsträchtigen Einsatz von Opioiden bei Kindern an, die sich mit Schlafapnoen oder Erkrankungen mit eingeschränkter Muskelkraft präsentieren (Tab. 2). Die richtige Konsequenz ist der Leitlinie zufolge nicht etwa eine Verabreichung von „zu wenig“ Opioiden, sondern vielmehr eine gründliche Überwachung der Kinder, damit Komplikationen – etwa Atemdepressionen – zuverlässig beherrscht werden können.
Eine Analyse von Fällen, bei denen Kinder infolge postoperativer Atemdepressionen verstarben oder schwerwiegende Behinderungen erlitten, zeigte, dass dieser fatale Ausgang bei rund 19 Prozent der Kinder durch eine bessere Überwachung vermeidbar gewesen wäre [12]. Die Überwachung sollte mindestens die Herzfrequenz sowie die Pulsoxymetrie und, wenn möglich, das exspiratorische Kohlendioxid umfassen. Für das Vorgehen bei Komplikationen verweist die Leitlinie auf eine Stellungnahme sowie eine weitere Leitlinie [13, 14].
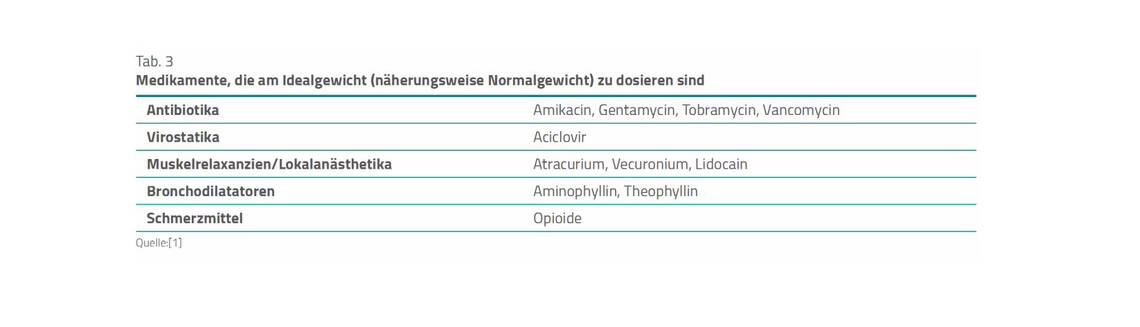
Medikamente mit geringem Verteilungsvolumen und geringer therapeutischer Breite sollen bei deutlicher Adipositas am Normalgewicht dosiert werden. Die vorgenannten Medikamente sollen bei ausgeprägter kindlicher Adipositas nach dem Idealgewicht dosiert werden und nicht nach dem „gewogenen Gewicht“. Dies gilt generell für Sedativa und Analgetika, da eine Dosierung nach dem gewogenen Gewicht bei adipösen Kindern eine Überdosierung verursachen kann. Kinder, die diesbezüglich gemäß Leitlinie ein stark erhöhtes Risiko aufweisen, sind in Tabelle 2 aufgeführt. Weitere Medikamente, die anhand des Idealgewichts dosiert werden sollen, zeigt Tabelle 3 [1].
Eine „Übertherapie“ soll vermieden werden (so wenig wie möglich und so viel wie nötig). Gemäß Leitlinie kommt es vor, dass pädiatrische Patienten eine stärkere medikamentöse Therapie erhalten, als die Situation es erfordert hätte. Hier spielen unterschiedliche äußere Umstände eine Rolle. Die Leitlinie möchte dazu ermutigen, eine Übertherapie zu vermeiden [1].
Die Verordnung von Notfallmedikamenten soll unter Kenntnis und Verwendung pädiatrisch-pharmakologischer Referenzen bzw. kognitiver Hilfsmittel erfolgen. Um für jeden Einzelfall die richtige Medikamentendosis zu ermitteln, ist insbesondere pädiatrisch-pharmakologisches Fachwissen erforderlich, das hinreichend und ohne Zeitverzug zuverlässig abrufbar sein soll. Dennoch können zur Unterstützung Hilfesysteme, etwa ein Buch, eine Tabelle, eine App und Ähn-liches, genutzt werden. Untersuchungen haben gezeigt, dass die Verwendung von analogen oder digitalen Unterstützungssystemen meistens eine effektive Verhinderung von Medikationsfehlern ermöglicht [15–18].
Vor jeder medikamentösen Therapie soll das Gewicht des Kindes ermittelt und dokumentiert werden. Bei Kindernotfällen wird fast ausnahmslos anhand des Gewichts dosiert; dabei ist dieses jedoch häufig unbekannt. Dies geht mit dem Risiko einer Über- oder Unterdosierung einher, vor allem bei Verwendung hochpotenter Medikamente.
Da es häufig nicht möglich ist, das Kind zu wiegen, stellt sich die Frage, ob es andere Methoden für eine möglichst exakte Gewichtsschätzung gibt. Grundsätzlich können natürlich die Eltern gefragt werden, weitere Möglichkeiten sind altersbezogene und längenbezogene Methoden und Berechnungsformeln.
Der Leitlinie zufolge zeigt die Studienlage, dass längenbezogene Schätzungen im Vergleich mit altersbezogenen eine höhere Genauigkeit aufweisen (siehe nächste Empfehlung) [1, 19]. Sofern Eltern das Gewicht des Kindes kennen, sind diese Angaben aber genauer als die eindimensionalen längenbezogenen Schätzungen [19].
Wenn kein genanntes Gewicht verfügbar ist, soll eine längenbezogene Gewichtsschätzung erfolgen. Angaben der Eltern bieten das beste Ergebnis und sollen daher primär zugrunde gelegt werden. Längenbezogene Schätzmethoden lassen sich in ihrer Zuverlässigkeit steigern, wenn der körperbezogene Habitus integriert wird. Dabei werden die Kinder zusätzlich bezüglich ihrer Körperkonstitution beispielsweise zwischen „sehr dünn, dünn, normal, dick und sehr dick“ eingeteilt. Diese längenbezogene und habitus-adaptierte Gewichtsschätzung trägt auch die Bezeichnung „zweidimensionales System“. Laut Leitlinie ist jedoch umstritten, ob die hierdurch erreichbare höhere Genauigkeit eine klinische Relevanz aufweist [20, 21]. Erst dann, wenn die als überlegen eingestuften Möglichkeiten zur längenbezogenen Gewichtsschätzung nicht zur Verfügung stehen, kann die Nutzung altersbezogener Formeln erwogen werden [1].
Die Gaben von Medikamenten, die eine geringe therapeutische Breite aufweisen oder bei Fehldosierung großen Schaden anrichten können (z. B. Adrenalin, Analgetika) sollen nicht ohne vorherige Überprüfung durch ein unterstützendes System (z. B. Tabelle, Lineale) erfolgen. Die Leitlinie betont, dass die Berechnung der Dosis bei der Pharmakotherapie bei Kindernotfällen der Schritt ist, bei dem am häufigsten bedrohliche Fehler auftreten. Außerdem kommt es regelhaft zu Zehnerpotenzfehlern, die lebensgefährliche Auswirkungen haben können, etwa bei Verwendung von Adrenalin bei der Reanimation [22]. Eine Übersichtsarbeit zeigte, dass alle Maßnahmen, die die kognitiven Anforderungen reduzieren, die Rate und Intensität an Dosisfehlern senkt [23]. Egal ob eine einfache Tabelle, eine elektronische Dosisberechnung oder ein System mit längenbezogener Dosierungsempfehlung zur Anwendung kam: In jedem Fall konnten Dosierungsfehler in erheblichem Maße gesenkt werden [17, 20, 24, 25].
Längenbezogene Systeme zur Gewichtsschätzung mit Dosisempfehlung sollten v. a. prähospital bevorzugt eingesetzt werden. Es gibt viele unterschiedliche Maßbänder und Lineale. Da diese die Therapie beeinflussen, handelt es sich um ein Medizinprodukt, das – sofern es als solches zugelassen ist – an einem CE-Siegel erkennbar ist. Auf viele der kognitiven Hilfsmittel, die erhältlich sind, trifft dies allerdings nicht zu. Die Autoren bemängeln, dass es bislang keine klaren und eindeutig nachvollziehbaren Siegel gibt, welche die Richtigkeit der Inhalte bestätigen. Anwender müssen sich daher klarmachen, dass seitens der Hersteller keine Gewähr für die Richtigkeit der gemachten Angaben übernommen wird.
Mündliche Verordnungen sollen eine klare Struktur haben, eindeutig und vollständig sein sowie schnellstmöglich schriftlich dokumentiert werden; Verordnungen sollen primär schriftlich erfolgen. Am besten sollte die Übermittlung einer Verordnung immer schriftlich erfolgen, aber dies ist in Notfallsituationen oft nicht möglich. Wird eine Verordnung mündlich gegeben, soll sie strukturiert erfolgen. Die Leitlinie betont, dass viele Einzelfallberichte zu Medikamentenfehlern existieren, die durch eine strukturierte mündliche Übermittlung hätten vermieden werden können [26].
Jede Verordnung soll durch alle Beteiligten laut wiederholt und bestätigt werden. Laut Leitlinie bestehen unterschiedliche Anforderungen an die Art der Kommunikation. So sei es ausreichend, wenn erfahrene Mitarbeitende, die sich gut kennen und mit der aktuellen medizinischen Situation vertraut sind, lediglich das Medikament und die vorgesehene Dosis nennen. In jedem Fall soll die verabreichende Person aber das Medikament und die zu verabreichende Menge wiederholen. Stimmt der Verordnende dann zu, kann das Medikament verabreicht werden. Dieses Vorgehen ist binnen Sekunden durchführbar und verursacht keine zusätzlichen Kosten, erhöht aber die Sicherheit. Zudem soll das Hinterfragen einer Anordnung vollständig unbeeinflusst durch die Hierarchie der Beteiligten möglich sein.
Jede aufgezogene Spritze soll vorzugsweise mit einem Etikett nach ISO 26825 längs so beklebt werden, dass die Skalierung weiter lesbar bleibt. Studien zeigten schon vor Jahren, dass Medikationsfehler häufig sind. Laut einer europäischen Studie kam es beispielsweise in der Intensivmedizin zu beinahe einem „Ereignis“ je Patient und intensivmedizinischem Behandlungstag. Infolgedessen stellte sich die Deutsche Interdisziplinäre Vereinigung für Intensiv- und Notfallmedizin (DIVI) die Aufgabe, Medikationsfehler bei der parenteralen Medikamentengabe deutlich zu reduzieren. Erstes Ergebnis der hierfür gegründeten „Kommission Arzneimittelsicherheit“ war eine Empfehlung zur bundesweit einheitlichen Gestaltung von Spritzenetiketten [27–29]. Die ISO 26825 ordnet einzelne Medikamente bestimmten Wirkungsgruppen mit einer Kennfarbe zu (z. B. Hypnotika: gelb, Opioide: blau, Vasopressoren: violett). Grund hierfür ist die Überlegung, dass Verwechslungen innerhalb einer Wirkungsgruppe weniger schwerwiegende Folgen haben als Verwechslungen zwischen den Gruppen, z. B. die Verabreichung eines Hypnotikums anstatt eines Muskelrelaxans.
[1] S2k-Leitlinie „Medikamentensicherheit bei Kindernotfällen“. www.awmf.org/leitlinien/detail/ll/027–071.html; letzter Zugriff: 05.04.2021
[2] AWMF. Entwicklung, Formulierung und Graduierung von Empfehlungen. www.awmf.org/leitlinien/awmf-regelwerk/ll-entwicklung/awmf-regelwerk-03-leitlinienentwicklung/ll-entwicklung-formu lierung-und-graduierung-von-empfehlungen.html; letzter Zugriff: 05.04.2021
[3] Van de Voorde P et al. European Resuscitation Council Guidelines 2021: Paediatric Life Support. Resuscitation, Volume 161: 327–387
[4] Leotsakos A, Zheng H, Croteau R et al. Standardization in patient safety: the WHO High 5s project. International Journal for Quality in Health Care 2014; 26: 109–116
[5] Dönitz S. Intranasale Medikamentengabe. Nützliche Alternative zum venösen Zugang. PflegenIntensiv 1/2019
[6] Kozer E, Scolnik D, Keays T et al. Large errors in the dosing of medications for children. N Engl J Med 2002; 346: 1175–1176
[7] Otero P, Leyton A, Mariani G et al. Medication errors in pediatric patients: prevalence and results of a prevention program. Pediatrics 2008; 122: e737–743
[8] Hoyle JD, Davis AT, Putman KK et al. Medication dosing errors in pediatric patients treated by emergency medical services. Prehosp Emerg Care 2012; 16: 59–66
[9] Rojahn J, Stute A. Off-Label-Use: Zwischen Freiheit und Pflicht. Lege artis 2012; 2: 10–15
[10] Stellungnahme des Bundesverbandes der ärztlichen Leiter Rettungsdienst Deutschland e.V. „Off-Label-Use“ in der Notfallmedizin. Stand: 19.09.2017
[11] Landsleitner B, Schroth M. Analgesie und Anästhesie bei Kindernotfällen. Notfall Rettungsmed 2014;17: 95–104
[12] Cote CJ, Posner KL, Domino KB. Death or neurologic injury after tonsillectomy in children with a focus on obstructive sleep apnea: houston, we have a problem! Anesth Analg 2014; 118: 1276–1283
[13] Hoffmann F, Keil J, Urban B et al. Interdisziplinär konsentierte Stellungnahme: Atemwegsmanagement mit supraglottischen Atemwegshilfen in der Kindernotfallmedizin. Larynxmaske ist State-of-the-art. Anästh Intensivmed 2016; 57: 377–386
[14] Timmermann A, Böttiger BW, Byhahn C et al. S1-Leitlinie Prähospitales Atemwegsmanagement. Anästh Intensivmed 2019; 60: 316–336
[15] Pramann O, Gärtner A, Albrecht U-V. Medical Apps: Mobile Helfer am Krankenbett. Dtsch Arztebl 2012; 109: A-1201
[16] Wirtz S, Eich C, Becke K et al. Use of cognitive aids in pediatric emergency care: Interdisciplinary consensus statement. Anaesthesist 2017; 66: 340–346
[17] Kaufmann J, Engelhardt T, Steinwegs I et al. Der Einfluss von Ausbildung und Erfahrung auf Dosierungsfehler bei pädiatrischen Notfallmedikamenten – eine interventionelle Fragebogen-Studie mit tabellarischer Hilfe. Anästh Intensivmed 2019; 60: 164–172
[18] Park JW, Kwon H, Jung JY et al. „Weighing Cam”: A New Mobile Application for Weight Estimation in Pediatric Resuscitation. Prehospital Emergency Care 2019: 1–10
[19] Wells M, Goldstein LN, Bentley A. The accuracy of emergency weight estimation systems in children – a systematic review and meta-analysis. Int J Emerg Med 2017; 10: 29
[20] Kaufmann J, Roth B, Engelhardt T et al. Development and Prospective Federal State-Wide Evaluation of a Device for Height-Based Dose Recommendations in Prehospital Pediatric Emergencies: A Simple Tool to Prevent Most Severe Drug Errors. Prehosp Emerg Care 2018; 22: 252–259
[21] Kaufmann J, Engelhardt T, Steinwegs I et al. Der Einfluss von Ausbildung und Erfahrung auf Dosierungsfehler bei pädiatrischen Notfallmedikamenten – eine interventionelle Fragebogen-Studie mit tabellarischer Hilfe. Anaesth Intensivmed 2019; 60: 164–172
[22] Perondi MB, Reis AG, Paiva EF et al. A comparison of high-dose and standard-dose epinephrine in children with cardiac arrest. N Engl J Med 2004; 350: 1722–1730
[23] Kaufmann J, Laschat M, Wappler F. Medication errors in pediatric emergencies: a systematic analysis. Dtsch Arztebl Int 2012; 109: 609–616
[24] Bernius M, Thibodeau B, Jones A et al. Prevention of pediatric drug calculation errors by prehospital care providers. Prehosp Emerg Care 2008; 12: 486–494
[25] Kirk RC, Li-Meng Goh D, Packia J et al. Computer calculated dose in paediatric prescribing. Drug Saf 2005; 28: 817–824
[26] Calhoun AW, Boone MC, Porter MB et al. Using simulation to address hierarchy-related errors in medical practice. The Permanente journal 2014; 18: 14–20
[27] Sybrecht GW, Prien T. Arzneimittelsicherheit: Standard-Spritzenaufkleber in der Akutmedizin. Dtsch Arztebl 2010; 107: A-1031–1032
[28] Valentin A et al. Fehler bei der parenteralen Medikamentenverabreichung auf Intensivstationen. Dtsch Arztebl 2009; 106 (16): A 771–777
[29] Prien T: Empfehlung der DGAI zur farbigen Kennzeichnung von Spritzen. Anästh Intensivmed 2009; 50: 333–334