Obwohl bis zu 30 Prozent aller pädiatrischen Intensivpatienten ein Delir entwickeln, ist das Phänomen – anders als bei Erwachsenen – weitgehend unerforscht. Dabei sind präventive und behandelnde Interventionen essenziell, um das Krankheitsgeschehen zu verringern und Folgekomplikationen zu vermeiden.
Ein Fallbeispiel aus der Praxis: Luca ist ein dreijähriger Junge, der wegen einer signifikanten Verschlechterung des Allgemeinzustands auf die Intensivstation eines Universitätsspitals verlegt wird. Der respiratorische Zustand von Luca verschlechtert sich aufgrund eines Lungenödems so stark, dass das Kind intubiert und künstlich beatmet werden muss.
Insgesamt bleibt Luca sechs Tage intubiert und 13 Tage auf der Intensivstation. Im Laufe des Aufenthalts erhält er Analgetika und Sedativa zur Schmerzbehandlung und zur Tubustoleranz, starke Diuretika zur Behandlung des Lungenödems und Vasoaktiva zur Kreislaufunterstützung. Luca hat viele Katheter (Magensonde, Blasendauerkatheter, Arterienkatheter, zentralvenöser Katheter, peripherer venöser Katheter) und ist an verschiedene Geräte angeschlossen (Sättigungs- und Herz-Kreislauf-Monitoring).
Schon intubiert verhielt sich Luca sehr unruhig, eine optimale Analgosedation gestaltete sich schwierig. Der Junge erhielt zahlreiche Medikamente (Analgetika, Sedativa, Hypnotika, Muskelrelaxianten), deren Dosierung regelmäßig angepasst wurde. Die Ernährung erfolgte über eine Magensonde; die Flüssigkeits- und Elektrolytebilanz wurde aufgrund der Diuretika streng überwacht.
Im Zuge der Extubation wurde die Analgosedation stark reduziert. Bei Luca trat ein schwerer Verwirrtheitszustand mit visuellen Halluzinationen („Ich sehe einen bösen Wolf im Zimmer“) auf. Hinzu kamen Ruhelosigkeit, Schlaflosigkeit, zeitliche und räumliche Desorientierung, Kaltschweißigkeit, eine inkohärente Ausdrucksweise, Hypersensibilität auf Geräusche, ein unerklärliches Weinen und Untröstlichkeit, willkürliche und unkoordinierte Bewegungen sowie Dysphagie. Aufgrund dieser Symptomatik bestand der starke Verdacht eines Delirs.
Delir: bei Erwachsenen gut erforscht, bei Kindern neues Thema
Delir ist eine akute neurologische Störung, das als Veränderung der Aufmerksamkeit und des Bewusstseins in Erscheinung tritt [1]. Die Aufmerksamkeits- und Bewusstseinsänderungen entwickeln sich über einen kurzen Zeitraum – über Stunden bis Tage – und haben einen fluktuierenden Verlauf. Drei Delirtypen werden unterschieden: das hypoaktive, hyperaktive und gemischte Delir [1].
Die Ursachen sind sehr vielfältig; oft führt ein Zusammentreffen verschiedener Risikofaktoren zum Delir. Das Delir kann schwerwiegende Folgen für die Patientinnen und Patienten (im Folgenden: Patienten) und ihre Familien haben, z. B. häufigere unerwünschte Ereignisse, längere Hospitalisationsdauer, erhöhte Morbidität und Mortalität, anhaltende kognitive Einschränkungen und posttraumatische Belastungsstörung.
Während das Delir bei Erwachsenen gut erforscht ist, handelt es sich in der Pädiatrie um ein eher neues Thema. So fehlt es im klinischen Alltag noch an Wissen und Bewusstsein für das bei Kindern auftretende Delir. Trotz der hohen Prävalenz von bis zu 30 Prozent [2] bleibt das Delir daher häufig unerkannt [3].
Die frühe Erkennung des Delirs ist wichtig, um zeitnah eine gezielte Behandlung einzuleiten und Komplikationen zu vermeiden.
Risikopatienten früh erkennen
Das Universitäts-Kinderspital in Basel und die Kinderkliniken des Inselspitals Bern haben daher ein Dokument erstellt, das aktuelle literatur- und expertengestützte Erkenntnisse und Empfehlungen zum pädiatrischen Delir beinhaltet. Es soll pädiatrische Intensivstationen dabei unterstützen, ein abteilungsspezifisches Delirmanagement zu erarbeiten.
Die Risikofaktoren des Delirs haben mit der Patientenumgebung, den Medikamenten, dem Kind und seiner medizinischen Situation sowie mit Prozeduren zu tun (Abb. 1) [2]. Kinder sind während eines Aufenthalts auf einer pädiatrischen Intensivstation meist verschiedenen Delirrisikofaktoren ausgesetzt und es wird eine hohe Prävalenz zu Delir beschrieben [3, 4]. Deshalb empfiehlt es sich, jedes Kind auf einer pädiatrischen Intensivstation als delirgefährdet zu betrachten. Patientengruppen können sich auf pädiatrischen Intensivstationen stark unterscheiden. Zu empfehlen ist, die typischen Risikofaktoren bzw. die Risikopatienten der Station präzise zu definieren.
Besonders bei kleinen Kindern oder Kindern mit eingeschränktem Bewusstsein ist es schwierig, ein Delir zu erkennen. Bei der Wahl eines passenden Assessment-Instruments ist auf die Praktikabilität zu achten. Zudem muss das Instrument neben dem hyperaktiven auch das hypoaktive Delir erfassen, in der eigenen Landessprache validiert sein und alle Altersgruppen abdecken. Gut beschrieben sind das Cornell Assessment of Pediatric Delirium (CAPD), die Sophia Observation withdrawal Symptoms-scale and Pediatric Delirium (SOS-PD) und die Pediatric Confusion Assessment Method for Intensiv Care Units (pCAM-ICU).
Ein erstes Delir-Assessment sollte spätestens 48 Stunden nach der Aufnahme erfolgen. Schmerz, Sedationstiefe, Medikamentenentzug und Delir sind zeitgleich und mindestens einmal pro Schicht zu erheben. Positive Ergebnisse bei einem Delir-Assessment sollten mit den Angehörigen und im Behandlungsteam besprochen werden. Entscheidungen sind gemeinsam zu treffen.
Prävention und Behandlung
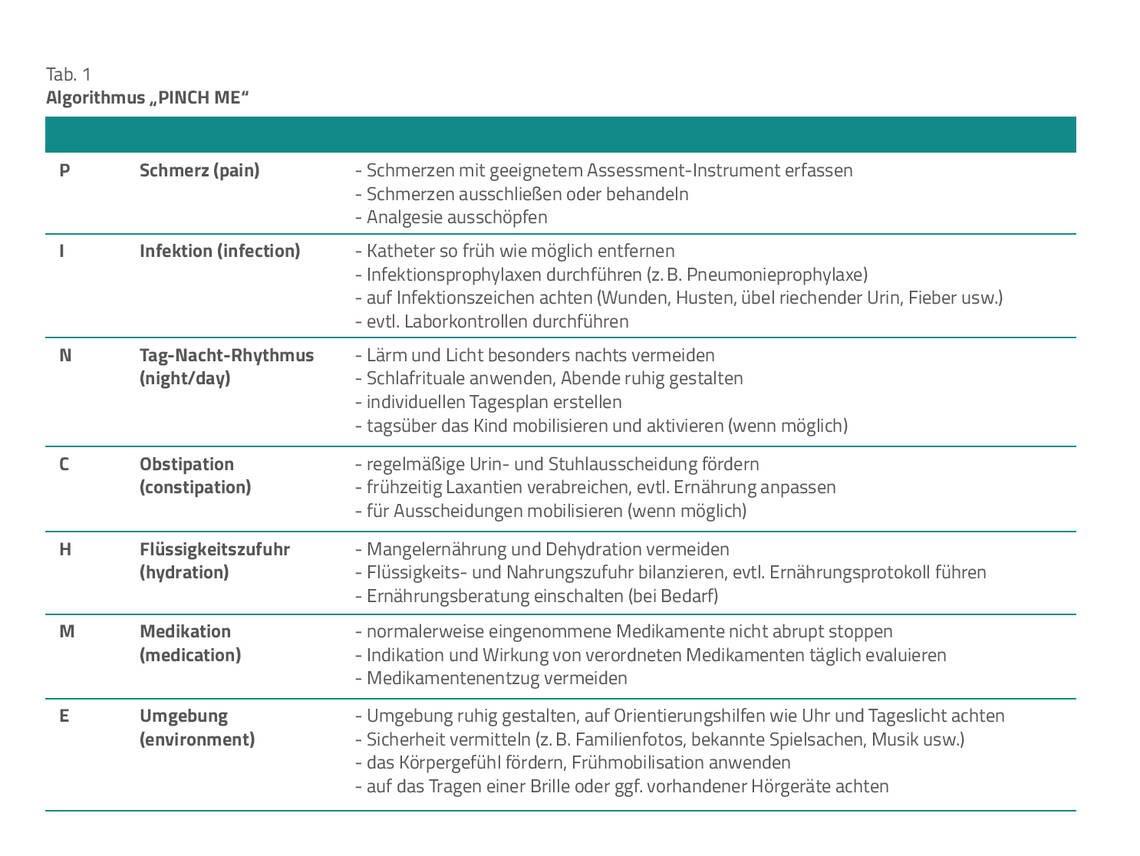
Präventive Maßnahmen sind zeitnah und umfassend einzuleiten. Auch wenn sich ein Kind bereits im Delir befindet, gilt es, auslösende Faktoren zu erkennen und ihnen entgegenzuwirken. Maßnahmen zur Prävention und zur nichtmedikamentösen Therapie bei Kindern im Delir ähneln sich sehr. Der Algorithmus „PINCH ME“ zeigt, auf welche Aspekte im Klinikalltag zu achten sind (Tab. 1).
Für eine medikamentöse Therapie eines Delirs im Kindesalter gibt es in der Literatur keine Empfehlungen. Bislang sind daher keine Medikamente zugelassen. Sollten pharmakologische Maßnahmen dennoch notwendig sein, sind diese fallspezifisch zu besprechen. Zur Senkung des Delirrisikos ist grundsätzlich empfehlenswert, bestehende Konzepte wie Basale Stimulation anzuwenden und verständliche Informationen für Eltern zu erstellen, damit diese ein Delir besser verstehen und erkennen. Zudem ist das interdisziplinäre Team frühzeitig zu involvieren. Pharmakologische Interventionen sollten gemeinsam abgewogen werden.
Eltern sind wertvolle Ressource
Die Pflege eines Patienten im Delir, ob erwachsen oder Kind, ist eine große Herausforderung. Umso wichtiger ist es, dass das ganze Behandlungsteam an einem Strang zieht. Der Einbezug von Physiotherapie, Ernährungsberatung, Psychiatrie oder Seelsorge ist zu empfehlen. Fallbesprechungen im interprofessionellen Team sollten stattfinden, um aus durchlebten Situationen zu lernen und das Delirmanagement kontinuierlich zu verbessern.
Der Einbezug von Eltern und Familie in die Pflege sollte besonders in der Pädiatrie eine Selbstverständlichkeit sein. Diese sind beim Delirmanagement von Kindern eine wertvolle Ressource. Sind die Eltern informiert und instruiert, unterstützen sie die Pflegefachpersonen bei der Einschätzung mittels Assessment-Instrument. Sie sind am Bett anwesend, sichern Katheter oder schützen vor Stürzen. Vor allem aber sind sie als Bezugspersonen der „sichere Hafen“ für das Kind.
Empfehlenswert ist es, Information für Eltern in Form eines Flyers oder einer Informationsbroschüre zu erstellen (Abb. 2). So können die wichtigsten Interventionen zur Delirbehandlung beschrieben sowie Hinweise zur möglichen Mitwirkung der Familie gegeben werden. Zudem sollten Möglichkeiten für einen Austausch mit den Eltern und der Familie geschaffen werden.
Weitere hilfreiche Maßnahmen
Neben der Umsetzung präventiver Maßnahmen, dem Einsetzen von Assessment-Instrumenten, einer interprofessionellen Herangehensweise und dem Einbezug der Eltern ist auf folgende Aspekte zu achten:
- eine ruhige Kommunikation mit klaren und kurzen Sätzen, sich wiederholende Aufforderungen sind zu vermeiden
- dem Kind erklären, wo es sich befindet, wer man ist und was gemacht wird
- bei Halluzinationen sollte darüber nicht diskutiert, sondern beschrieben werden, was man selber sieht und hört – hilfreich ist in solchen Situationen, über real existierende Personen zu sprechen
- einen individuell gestalteten Tagesplan erstellen, Ruhepausen einplanen und nächtliche Interventionen vermeiden
- freiheitsbeschränkende Maßnahmen vermeiden (sind sie nötig, sind sie auf ein absolutes Minimum zu reduzieren; besser ist, eine Sitzwache zu organisieren)
- persönliche Gegenstände des Kindes wie Musik, Kleider, Fotos und Spiele einbeziehen
Interprofessionalität ist das A und O
Zurück zum Fallbeispiel aus der Praxis: Leider wurde bei Luca das Delir spät erkannt und den Eltern nicht klar kommuniziert. Dies verursachte bei den Eltern Angst und Unsicherheit und sorgte für Frustration im Behandlungsteam. Dennoch konnten gemeinsam zielführende Maßnahmen ergriffen werden.
Die Pflege zog etwa einen Psychologen hinzu, wodurch auf die Halluzinationen des Kindes besser reagiert werden konnte. Ebenso erwies es sich als vorteilhaft, die italienische Muttersprache von Luca bei der Patienteneinteilung zu berücksichtigen. Gleichzeitig wurde für eine Kontinuität beim Pflegefachpersonal gesorgt. Luca wurde zudem in ein Einzelzimmer verlegt, um Licht und Lärm einzuschränken und störende Reize zu reduzieren. Es wurden Bilder aufgestellt sowie Kuscheltiere und Spielzeug beschafft. Die Eltern durften darüber hinaus rund um die Uhr bei ihrem Kind bleiben und bei den täglichen Verrichtungen mithelfen.
Diese Maßnahmen trugen dazu bei, dass sich Lucas Zustand kontinuierlich besserte. Das Behandlungsteam wiederum hat verstanden, dass das Thema Delir beim pädiatrischen Patienten genauso relevant ist wie bei Erwachsenen sowie dass eine interprofessionelle Herangehensweise das A und O ist.
[1] American Psychiatric Association. Diagnostic and statistical manual of mental disorders (5th ed.). Washington, DC: American Psychiatric Association, 2018
[2] Traube C, Silver G, Reeder RW et al. Delirium in Critically Ill Children: An International Point Prevalence Study. Crit Care Med 2017; 45 (4): 584–590. doi: 10.1097/CCM.0000000000002250
[3] Cano Londono EM, Mejia Gil IC, Uribe Hernandez K et al. Delirium during the first evaluation of children aged five to 14years admitted to a paediatric critical care unit. Intensive Crit Care Nurs 2018; 45: 37–43. doi:10.1016/j.iccn.2017.12.010
[4] Patel AK, Bell MJ, Traube C. Delirium in Pediatric Critical Care. Pediatr Clin North Am 2017; 64 (5): 1117–1132. doi:10.1016/j.pcl.2017.06.009