Bei allen Patienten, die mit einer Allgemein- oder rückenmarksnahen Regionalanästhesie versorgt werden, besteht das Risiko einer perioperativen Hypothermie. Diese kann zu gravierenden Komplikationen führen: Die Letalität, kardiale Morbidität und der perioperative Transfusionsbedarf nehmen zu, ebenso die Häufigkeit von Wundinfektionen und Wundheilungsstörungen. Evidenzbasierte Empfehlungen zur Prävention der perioperativen Hypothermie sind der kürzlich veröffentlichten aktualisierten S3-Leitlinie zu entnehmen.
Im August 2019 veröffentlichte die Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) die aktualisierte S3-Leitlinie „Vermeidung von perioperativer Hypothermie“. Sie wurde unter Federführung der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI) unter Mitwirkung weiterer Fachgesellschaften erstellt [1]. Die Leitlinie hat einen Umfang von 97 Seiten und kann auf der Website der AWMF (www.awmf.org) kostenlos heruntergeladen werden.
Es handelt es sich um eine Weiterentwicklung der S3-Leitlinie aus dem Jahr 2014. Diese war die erste international publizierte Leitlinie, in der die Autoren präoperative Vorwärmung chirurgischer Patienten, das sog. Prewarming, empfahlen [2, 3]. Die Autoren der aktualisierten Leitlinie grenzen sich ausdrücklich von der aus therapeutischen Erwägungen bewusst herbeigeführten Hypothermie für spezielle Krankheitsgruppen ab.
Die Empfehlungen der Leitlinie (LL) richten sich an Ärzte und Angehörige anderer Berufsgruppen, die mit der perioperativen Versorgung von Patienten befasst sind. Die Ziele der LL sind:
- Verbesserung des Wissens über die negativen Folgen und pathophysiologischen Mechanismen einer perioperativen Hypothermie
- Verringerung der Inzidenz von unbeabsichtigter Hypothermie
- Optimierung der Erkennung und Therapie einer unbeabsichtigten perioperativen Hypothermie
- Verringerung der Hypothermiemorbidität und -letalität
- Erhöhung der Lebensqualität der betroffenen Patienten
- Verbesserung und Qualitätssicherung der gesamten perioperativen Versorgungskette chirurgischer Patienten
Normalen Körpertemperaturbereich perioperativ erhalten
Die Körpertemperatur ist ein wichtiger Vitalparameter; sie soll daher perioperativ gemessen werden. Doch welche Körpertemperatur ist „normal“?
Die Körpertemperatur unterliegt Schwankungen im Tagesverlauf: Frühmorgens ist sie am niedrigsten, am frühen Abend am höchsten. Bei Frauen ist die Temperatur etwas höher als bei Männern. Daher ist nicht von einer normalen Körpertemperatur zu sprechen, sondern von einem normalen Temperaturbereich. Dieser liegt in Ruhe beim Erwachsenen zwischen 36 und 37,5° C. Diesen Bereich gilt es perioperativ zu erhalten. Dementsprechend gilt eine unbeabsichtigte Körperkerntemperatur niedriger als 36° C als komplikationsträchtige Hypothermie.
Warum hält der Mensch auch in unterschiedlichsten Umgebungsbedingungen seine Körperkerntemperatur ziemlich konstant? Der Grund ist, dass der Ablauf biochemischer Reaktionen und speziell die Funktionsfähigkeit von Enzymen am optimalsten um die 37° C Körperkerntemperatur funktionieren.
Da jede Körperregion eine eigene Temperatur hat und auch die Messmethode eine Rolle spielt, empfiehlt die LL, die Köperkerntemperatur perioperativ möglichst am gleichen Ort und mit der gleichen Methode zu messen. Von den nichtinvasiven Methoden ist die sublinguale Temperaturmessung am verlässlichsten.
Um zu einem zuverlässigen Ergebnis zu kommen, sind einige Aspekte zu beachten. Die LL weist darauf hin, dass beim wachen Patienten eine Kooperation erforderlich ist. Es muss dem Patienten möglich sein, mit geschlossenem Mund zu atmen; er soll etwa 20 Minuten vor der Messung nicht intensiv gekaut und keine heißen oder kalten Getränke zu sich genommen haben. Außerdem muss das Thermometer in der hinteren Sublingualtasche platziert werden, da der Unterschied zu der Temperatur hinter den Unterkieferfrontzähnen bis zu 1° C betragen kann. Diese Methode ist vor allem in der prä- und postoperativen Phase geeignet. Sie kann aber auch intermittierend intraoperativ beim intubierten Patienten angewendet werden [1].
Aus Gründen der Praktikabilität wird man im Rahmen von Allgemeinanästhesien andere Techniken bevorzugen. Laut LL stellt die kontinuierliche intraoperative oro-/nasopharyngeale Messung eine akzeptable Alternative zur sublingualen Messung dar. Ab Naseneingang ist die Messsonde in 10–20 cm Tiefe zu platzieren [1]. Darüber hinaus listet die LL mehrere weitere alternative Verfahren zur Temperaturmessung auf. Wichtig zu wissen: Die rektale Temperaturmessung ist bei Erwachsenen gemäß der LL perioperativ nicht geeignet.
Problematik der perioperativen Hypothermie zu wenig im Bewusstsein der Mitarbeitenden
Untersuchungen belegen, dass die Problematik der perioperativen Hypothermie noch nicht ausreichend im Bewusstsein der beteiligten Berufsgruppen verankert ist. Eine Umfrage aus 13 europäischen Ländern zeigte, dass nur bei 25 % der Patienten während Allgemeinanästhesie regelhaft eine Körpertemperaturmessung durchgeführt wird, bei Patienten während Regionalanästhesie nur in 16 % der Fälle. Bei der intraoperativen aktiven Wärmung ist ebenfalls noch erhebliches Verbesserungspotenzial sichtbar: Die Körpertemperaturmessung erfolgte nur bei 39 % der Patienten während Allgemeinanästhesie und nur bei 19 % der Patienten während Regionalanästhesie [1].
Welche Faktoren verursachen Hypothermie?
Die LL führt patienten-, anästhesie-, operations- und umgebungsbezogene sowie pharmakologische Risikofaktoren für eine unerwünschte perioperative Hypothermie auf [1]. Diese sind in den Tabellen 1–5 wiedergegeben.
Die Häufigkeit postoperativer Hypothermie wird in aktuellen Erhebungen mit bis zu 70 % angegeben [1, 6–10]. Doch warum kommt es dazu? Im Rahmen der Allgemeinanästhesie spielen vor allem zwei Faktoren eine Rolle: Mechanismen der Wärmeumverteilung (Redistribution) innerhalb des Körpers und die Wärmeabgabe an die Umgebung.
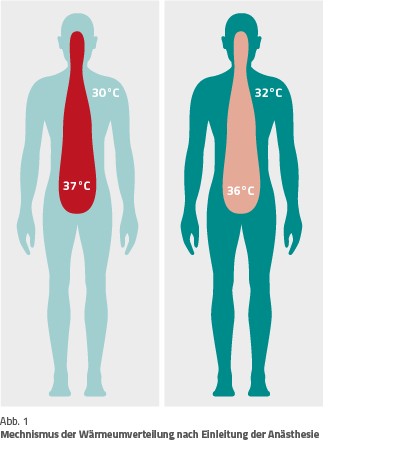
Die Temperaturen im Körperkern und der Körperschale (Peripherie) sind deshalb unterschiedlich, weil jedes Körperteil eine eigene Temperatur aufweist, die von der Durchblutung und Stoffwechselaktivität abhängt [1]. Normalerweise ist der Körperkern warm (um die 37° C) und die Körperschale deutlich kühler (etwa 30° C) [11]. Beim wachen Menschen regelt der Hypothalamus als „Steuerzentrale“ die Temperatur. Genauer: Es ist heute bekannt, dass es kein einzelnes anatomisch abgrenzbares Zentrum gibt, sondern dass es sich um ein funktionelles Zentrum im Sinne eines Netzwerks von Neuronen verschiedener Abschnitte, u. a. des Hypothalamus, handelt [11].
Die Medikamente, die zur Einleitung und Aufrechterhaltung einer Allgemeinanästhesie verwendet werden, bewirken eine periphere Vasodilatation und Sympathikolyse. Die Vasodilatation führt zu einer Umverteilung von warmem Blut aus dem Körperkern in die kühlere Körperschale und umgekehrt.
Wichtig zu wissen: Diese Wärmeumverteilung (Redistribution) führt zu einem raschen Absinken der Körperkerntemperatur um 1–1,5° C innerhalb der ersten Stunde nach Narkoseeinleitung [4] (Abb. 1). Danach hält der Temperaturverlust – wenn auch etwas langsamer – an. Der Grund hierfür ist, dass der Wärmeverlust größer ist als die körpereigene Wärmeproduktion [1].
Hypothermie ist lebensbedrohlich
Die LL listet die in Tab. 6 genannten schwerwiegenden Folgen einer perioperativen Hypothermie auf. Alle Angehörigen von Berufsgruppen, die chirurgische Patienten perioperativ versorgen, müssen sich klar- machen, dass eine Hypothermie nicht nur einen Komfortmangel darstellt („Dann friert der halt ein bisschen“).
Laut LL zeigt ein neues systematisches Review inklusive Metaanalyse (18 Studien, ca. 160.000 überwiegend chirurgische Patienten), dass eine Hypothermie bei kritisch kranken Patienten auf der Intensivstation einen unabhängigen Risikofaktor für eine erhöhte Mortalität darstellt [1].
Der LL zufolge kommt es insbesondere bei kardial vorerkrankten Patienten bei Vorliegen einer perioperativen Hypothermie vermehrt zu kardialen Komplikationen wie einer instabilen Angina pectoris, Herzinfarkt, Herzrhythmusstörungen und Herzstillstand.
Aufgrund der Auswirkungen auf die Lebensqualität der Patienten und der zusätzlichen Kosten bei kardialen Komplikationen wie Reanimation oder Maßnahmen im Herzkatheterlabor sollte auf eine konsequente Vermeidung der perioperativen Hypothermie geachtet werden.
Im Rahmen einer perioperativen Hypothermie treten höhere Blutverluste und eine gesteigerte Transfusionsrate auf. In vielen Bereichen beeinflusst die Körperkerntemperatur die Gerinnungskaskade einschließlich der Thrombozytenfunktion [1]. Die Erklärung für vermehrt auftretende Wundheilungsstörungen durch perioperative Hypothermie ist die periphere Vasokonstriktion und Reduktion der Gewebssauerstoffverfügbarkeit [1].
Die Ergebnisse einer Untersuchung zeigten eindeutig die positiven Effekte der Wärmung auf die Wundheilung innerhalb der untersuchten Patientenpopulation [5].
In Abhängigkeit von einer perioperativen Hypothermie ist im Anschluss an die Operation bei zunehmendem Wirkungsverlust der Anästhetika gelegentlich postoperatives Kältezittern, das sog. Shivering, zu beobachten. Shivering ist ein physiologischer Mechanismus zur Wärmeproduktion, wird aber von den Patienten oftmals als sehr unangenehm empfunden, außerdem wird dadurch der Sauerstoffverbrauch um ca. 40 % erhöht [1].
In der Folge wird dadurch auch das Risiko für unerwünschte kardiale Ereignisse erhöht. Daher sollte der LL zufolge die Ausleitung einer Allgemeinanästhesie in Normothermie erfolgen. Wichtig zu wissen: Postoperatives Shivering soll mit aktiver Wärmung behandelt werden. Bis zum Erreichen der Normothermie kann ergänzend eine medikamentöse Therapie, z. B. mit Clonidin oder Pethidin, erfolgen.
Wärmemanagementkonzept einführen
Ein Wärmemanagementkonzept umfasst weitaus mehr als aktive Wärmung der Patienten im OP. Es sollte mit einer Schulung der Mitarbeiter beginnen, gefolgt von regelmäßigen Fortbildungen. Verantwortlichkeiten sollten festgelegt sein, am besten durch feste Ansprechpartner. Abläufe sind schriftlich zu hinterlegen, eine kontinuierliche Betreuung und Kontrolle muss erfolgen.
Einen lesenswerten Artikel zur Implementierung eines Wärmemanagementkonzepts in der BG Unfallklinik Murnau hat Zidek veröffentlicht [12].
Wichtig zu wissen: Auch die dem OP vor- und nachgeschalteten Einheiten – Normalstation, präoperativer Bereich, Aufwachraum und Intensivstation – sollen in ein derartiges Konzept integriert werden.
Die LL empfiehlt, dass in der vorgeschalteten Einheit ein bis zwei Stunden vor Durchführung der Anästhesie die Temperatur gemessen wird. Die Patienten sollen über das Hypothermierisiko aufgeklärt und angehalten werden, sich vor der OP warmzuhalten. Die Patienten sollen möglichst im Bett zugedeckt bleiben und beispielsweise nicht barfuß herumgehen.
Es ist unerheblich, ob präoperativ auf der Station, im OP-Wartebereich oder im Operationssaal gewärmt wird. Entscheidend ist, dass es gemacht wird; das Prewarming ist extrem wichtig. Es erhöht die Temperatur in der Haut und Körperschale (Abb. 1).
Wichtig zu wissen: Vorwärmung trägt wirksam zur Vermeidung des Abfalls der Körpertemperatur nach Einleitung bzw. Durchführung der rückenmarksnahen Regionalanästhesie bei. Die LL empfiehlt, präoperativ 30 Minuten lang mit 40–44° C warmer Luft möglichst die gesamte Körperoberfläche der Patienten zu wärmen. Laut LL sind aber auch kürzere präoperative Wärmeperioden zwischen 10 und 30 Minuten zur Reduktion der Inzidenz der perioperativen Hypothermie geeignet. Weitere empfohlene Maßnahmen im OP sind:
- die kontinuierliche Messung der Körperkerntemperatur, alternativ alle 15 Minuten
- eine OP-Saaltemperatur von mindestens 21° C
- eine intraoperative Infusionswärmung bei höheren Infusionsraten als 500 ml/h, bevorzugt mit der sog. Inline-Wärmung
- die Vorwärmung intraoperativ verwendeter Spüllösungen auf 38–40° C, wobei dies bei Spüllösungen für Gelenkspülungen nicht notwendig ist
- die Ausleitung einer Allgemeinanästhesie in Normothermie
Die Autoren empfehlen zudem die Isolation der größtmöglichen nicht aktiv gewärmten Körperoberfläche, parallel zur aktiven Wärmung. Dazu gehört beispielsweise ein Umdenken hinsichtlich der Abläufe. So sollte erst unmittelbar vor OP-Beginn das Operationsfeld frei gemacht werden. Je länger der Patient zugedeckt bleibt, umso besser ist dies, um Auskühlung zu vermeiden.
Die nachversorgende Einheit soll laut LL bei Aufnahme des Patienten die Körperkerntemperatur messen. Ist ein Patient zu diesem Zeitpunkt hypotherm, soll er bis zum Erreichen der Normothermie gewärmt werden. Außerdem soll bei postoperativ hypothermen Patienten die Körperkerntemperatur regelmäßig, z. B. alle 15 Minuten, gemessen werden.
Zusammenfassung
- Die Körperkerntemperatur ist ein Vitalparameter, der perioperativ zu überwachen ist.
- Zu den durch eine perioperative Hypothermie hervorgerufenen schwerwiegenden Komplikationen gehören Gerinnungsstörungen mit vermehrten Blutverlusten bzw. erhöhtem Transfusionsbedarf, Wundinfektionen bzw. Wundheilungsstörungen, kardiale Komplikationen sowie postoperatives Kältezittern (Shivering).
- Wichtig ist, dass die Wärmung der Patienten vor Beginn der Allgemein- oder Regionalanästhesie erfolgt und nicht früher als ca. 120 Minuten präoperativ begonnen wird.
- Das sog. Prewarming (Minimum 10 Minuten, Optimum 30 Minuten) minimiert den durch Umverteilung hervorgerufenen Temperaturabfall der ersten Stunde nach Narkoseeinleitung.
- Zeitspannen, in denen die aktive Wärmezufuhr unterbrochen wird oder die Patienten nicht zugedeckt sind, sollen so kurz wie möglich gehalten werden.
- Da auch Patienten im Rahmen einer Regional-anästhesie hypotherm werden können, sollen sie ebenfalls gewärmt und isoliert werden.
- Zu den Auswirkungen des postoperativen Kältezitterns gehören die Erhöhung des Sauerstoffverbrauchs und Steigerung der Schmerzempfindung.
- Shivering soll neben medikamentöser Behandlung vor allem durch Wärmezufuhr therapiert werden.
[1] Torossian A et al. S3-Leitlinie „Vermeidung von perioperativer Hypothermie“ – Aktualisierung 2019. www.awmf.org uploads/tx_szleitlinien/001–018l_S3_Vermeidung_perioperativer_ Hypothermie_2019–08.pdf
[2] Torossian A, Bräuer A, Greif R et al. S3-Leitlinie „Vermeidung von perioperativer Hypothermie“; 2014. www.awmf.org/leitlinien/ detail/II/001– 018.html
[3] Grote R, Wetz AJ, Bräuer A et al. Vorwärmung entsprechend der „S3-Leitlinie Vermeidung von unbeabsichtigter perioperativer Hypo-thermie 2014“. Anaesthesist 2018; 67: 27
[4] Iden T, Höcker J. Vermeidung unbeabsichtigter perioperativer Hypothermie: ein Leitfaden. Anästhesiol Intensivmed Notfallmed Schmerzther 2017; 52 (07/08): 554–562
[5] Melling AC et al. Effects of preoperative warming on the incidence of wound infection after clean surgery: a randomised controlled trial. Lancet 2001; 358: 876–80
[6] Menzel M, Grote R, Leuchtmann D et al. Implementation of a thermal management concept to prevent perioperative hypothermia: Results of a 6-month period in clinical practice. Anaesthesist 2016; 65: 423–429
[7] Rosenkilde C, Vamosi M, Lauridsen JT et al. Efficacy of prewarming with a self-warming blanket for the prevention of unintended peri- operative hypothermia in patients undergoing hip or knee arthroplasty. J Perianesth Nurs 2017; 32: 419–428
[8] Torossian A, van Gerven E, Geertsen K et al. Active perioperative patient warming using a self-warming blanket (BARRIER Easy Warm) is superior to passive thermal insulation: a multinational, multicenter, randomized trial. J Clin Anesth 2016; 34: 547–554
[9] Emmert A, Franke R, Brandes IF et al. Comparison of conductive and convective warming in patients undergoing video-assisted thoracic surgery: A prospective randomized clinical trial. Thorac Cardiovasc Surg 2017; 65: 362–366
[10] Emmert A, Gries G, Wand S et al. Association between perioperative hypothermia and patient outcomes after thoracic surgery: A single center retrospective analysis. Medicine 2018; 97: e0528
[11] Pape H, Kurtz A, Silbernagl S. Physiologie. 8. Auflage. Stuttgart: Thieme; 2018
[12] Zidek C. Wer friert, verliert. Im OP 2015; 05 (04): 177-183