Wenn es nicht gelingt, offene Atemwege und einen ausreichenden Gasaustausch zu gewährleisten, sind alle weiteren Therapiemaßnahmen vergebens. Die Sicherung der Atemwege und eine suffiziente Beatmung haben in der Notfallmedizin daher einen zentralen Stellenwert. Mit den Anforderungen des prähospitalen Atemwegsmanagements beschäftigt sich eine neue Leitlinie. Auch für innerklinische Teams enthält sie zahlreiche wissenswerte Informationen.
Im März 2019 veröffentlichte die Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) die S1-Leitlinie „Prähospitales Atemwegsmanagement“. Sie wurde unter Federführung der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI) unter Mitwirkung weiterer Fachgesellschaften erstellt. Die Leitlinie (LL) hat einen Umfang von 84 Seiten und kann auf der Website der AWMF (www.awmf-org) kostenlos heruntergeladen werden [1].
Bei der neuen LL handelt es sich um eine Weiterentwicklung der Handlungsempfehlung aus dem Jahr 2012. Sie beruht auf einem fachlichen Konsens der beteiligten Organisationen und enthält insgesamt 39 Empfehlungen [1]. Die LL richtet sich an qualifiziertes Rettungsdienstfachpersonal und Notärzte. Gleichwohl sind die Empfehlungen auch für Mediziner und Pflegepersonen in den Kliniken interessant, da das präklinische und innerklinische Atemwegsmanagement einige Parallelen aufweisen.
Indikationen zur invasiven Atemwegssicherung
Die LL empfiehlt, die Dringlichkeit zur invasiven Atemwegssicherung in 2 Kategorien zu unterteilen: in sofortige (z. B. Patient mit anhaltendem Atemstillstand) und dringliche (z. B. Patient mit starker Atemnot) Intervention. Ist die Intervention dringlich, steht meist noch Zeit für eine Präoxygenierung des Patienten, für eine orientierende Untersuchung (Hinweise auf schwierigen Atemweg?) und zur Vorbereitung z. B. des Materials für einen schwierigen Atemweg zur Verfügung. Im Einzelfall sollte u. a. auch die Erfahrung des Anwenders einbezogen werden.
Vorbereitende Maßnahmen
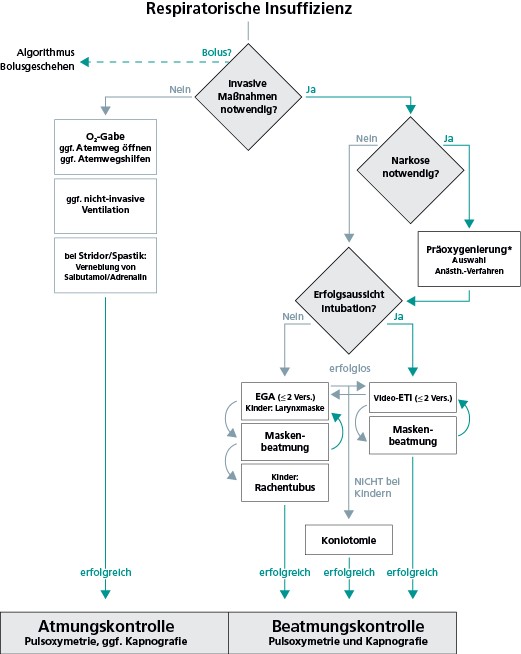
Vor dem Hintergrund, dass das benötigte Material zur Sicherung der Atemwege unbedingt vollständig und funktionstüchtig sein muss, empfiehlt die LL, dass die Funktionsfähigkeit bei Übernahme des Dienstes sowie vor Beginn von Maßnahmen zur Sicherung der Atemwege kontrolliert werden soll. Die notwendigen Schritte sollen mit dem gesamten Team kommuniziert werden. Dabei, so wird betont, sollte ein genereller Standard in Form eines Algorithmus (Abb. 1) zum Vorgehen nicht nur etabliert sein, sondern auch regelmäßig interprofessionell trainiert werden. Hierbei sollten nicht nur Trainings in den praktischen Fertigkeiten erfolgen, sondern im Rahmen der „Full-Scale-Simulation“ auch Teamtrainings nach den Prinzipien des Zwischenfallmanagements stattfinden.
Nicht-invasive Atemwegsfreihaltung
Das Spektrum der ersten Maßnahmen zum Schaffen freier Atemwege umfasst den Esmarch-Handgriff, die Fremdkörperentfernung mittels Laryngoskop und Magillzange, das Absaugen von Mageninhalt, Blut oder Sekreten aus den oberen Atemwegen sowie den Einsatz von Guedel- bzw. Wendl-Tuben. Guedel-Tuben sind gut geeignet für die Unterstützung der Maskenbeatmung, erfordern aber einen ausreichenden Bewusstseinsverlust, da sie anderenfalls Würgen und Erbrechen auslösen können.Sauerstoffapplikation und Präoxygenierung
Die LL empfiehlt, bei jedem Notfallpatienten mit erhaltener Spontanatmung – auch, wenn diese insuffizient ist – möglichst viel Sauerstoff anzubieten. Dies wird erreicht durch Verwendung einer dichtsitzenden Sauerstoffmaske mit Nichtrückatemventil und Reservoir und einem Sauerstofffluss von 15 l/min. Alternativ kann ein sogenanntes Demandventil verwendet werden, um eine hohe inspiratorische Sauerstoffkonzentration zu gewährleisten. Ist eine Narkoseeinleitung geplant, dient die Präoxygenierung, die möglichst bis zu 4 Minuten dauern soll, der Verhinderung eines Sauerstoffsättigungsabfalls. Eine Nasensonde gilt als vergleichsweise ineffektiv. Beim Präoxygenieren sollte auch die exspiratorische Sauerstoffsättigung gemessen werden. Dies ist heutzutage mit den verfügbaren mobilen Geräten weitgehend nicht realisierbar, sodass die LL dies als Anforderung an künftige technische Entwicklungen betrachtet. Bei speziellen Patienten (z. B. Adipositas) ist CPAP (Continuous Positive Airway Pressure) eine effektive Form der Präoxygenierung, weil hierdurch die ventilierten Lungenabschnitte zunehmen.Nicht-invasive Beatmung
Die nicht-invasive Beatmung (non invasive ventila- tion, NIV) ist in der Klinik etabliert, erfährt jedoch auch im Rettungsdienst eine zunehmende Verbreitung. Bei bestimmten Indikationen sollte die NIV genutzt werden, um die Komplikationen einer invasiven Beatmung zu vermeiden. Dies gilt insbesondere bei der hyperkapnischen akuten respiratorischen Insuffizienz (COPD). Für Einzelheiten dazu wird auf die S3-Leitlinie „Nicht-invasive Beatmung als Therapie der akuten respiratorischen Insuffizienz“ verwiesen [2].Gesichtsmaskenbeatmung
Für die Beatmung und Oxygenierung von Notfallpatienten ist die Maskenbeatmung ein weltweit verbreitetes Verfahren. Andererseits ist die Technik anspruchsvoll und wird oft insuffizient durchgeführt. Dies kann zur Magenbelüftung mit Regurgitation und Aspiration führen. Hilfreich ist es, wenn ein Helfer die Maske mit beiden Händen hält (doppelter C-Griff); der Esmarch-Handgriff und die Verwendung eines Wendl- oder Guedel-Tubus tragen zur Optimierung bei. Ein weiteres Problem besteht darin, dass häufig ein viel zu hohes Atemminutenvolumen verabreicht wird, Beatmungsfrequenzen bis 40/min sind beschrieben. Das ist nicht nur ein „Schönheitsfehler“ in einer Stresssituation, sondern reduziert den venösen Rückstrom zum Herzen und bewirkt bei bestimmten Patienten einen schlechteren Behandlungserfolg [3, 4]. Empfohlen wird eine Beatmung mit Normoventilation; dabei soll das Beatmungsvolumen ca. 6 ml/kg KG (Idealgewicht) betragen.Endotracheale Intubation
Obwohl die endotracheale Intubation (ETI) ein anspruchsvolles und komplikationsträchtiges Verfahren ist, gilt sie aufgrund verschiedener Vorteile als Goldstandard der Atemwegssicherung. Die LL listet folgende Vorteile gegenüber einer Gesichtsmaske oder einem extraglottischen Atemweg (EGA) auf:- Möglichkeit zur Applikation eines höheren inspiratorischen und positiven endexspiratorischen Beatmungsdrucks
- niedrigere Leckage
- geringere Insufflation von Luft in den Magen
- Möglichkeit der trachealen und bronchialen Absaugung
- bessere Effektivität von unterbrechungsfreien Thoraxkompressionen durch asynchrone Beatmung während der kardiopulmonalen Reanimation (CPR)
- effektiverer Aspirationsschutz
- „Zur Optimierung der Einstellbarkeit der Stimmbandebene und des Intubationserfolges im ersten Versuch soll primär ein Videolaryngoskop mit Macintosh-ähnlichem Spatel zur endotrachealen Intubation eingesetzt werden.“
- „Hyperangulierte Spatel können zusätzlich durch den geübten Anwender in besonders schwierigen Situationen verwendet werden.“
- „Die optimale Oberkörperhochlagerung und verbesserte Jackson-Position des zu intubierenden Patienten sollen unter Berücksichtigung von Kontraindikationen angewendet werden, wenn es die Umgebungsbedingungen ermöglichen.“
- „Die endotracheale Intubation soll nur dann angewendet werden, wenn am Patienten mindestens 100 Intubationen zum Erlernen der Technik unter Aufsicht durchgeführt und dokumentiert sowie nachfolgend mindestens 10 ETI pro Jahr durchgeführt wurden.“
Extraglottische Atemwege
EGA, so die LL, haben den Vorteil, leichter als die ETI erlernbar und effektiver als die Gesichtsmaskenbeatmung zu sein. EGA sollen als primäre Strategie eingesetzt werden, wenn der Anwender keine ausreichende Erfahrung im Intubieren hat. Als sekundäre Strategie kommen sie zum Einsatz, wenn auch dem erfahrenen Anwender die Intubation misslingt. Wichtig zu wissen: Grundsätzlich kann man 2 Gruppen von SGA/EGA unterscheiden:- Die Gruppe vom Larynxmaskentyp (Laryngeal Mask Airway, LMA). LMA dichten die Trachea mit einem Cuff um den Larynxeingang ab und ermöglichen so eine Beatmung. Sie werden auch als supraglottische Atemwege (SGA) bezeichnet.
- Die Gruppe der ösophagealen Verschlusstuben (z. B. Larynx-Tubus, LT bzw. LTS-D). Die Verschlusstuben platzieren je einen Cuff im Ösophagus und im Rachen. Eine Beatmungsöffnung (oder mehrere) zwischen diesen Cuffs ermöglicht die Beatmung.
- „Für das prähospitale Atemwegsmanagement sollen wegen der Möglichkeit der Einlage einer Magensonde EGA der 2. Generation verwendet werden.“
- „Bei der Verwendung von Larynxmasken der 2. Generation sollen Lagetests durchgeführt werden.“
Maßnahmen nach Atemwegssicherung
Dieser Abschnitt der LL behandelt die Lagekontrolle von Endotrachealtubus bzw. EGA und geht auf die Beatmung und Überwachung mittels Pulsoxymetrie ein. Die LL empfiehlt [1]:- „Nach invasiver Atemwegssicherung soll bei allen Patienten obligat neben der Auskultation auch die Kapnografie unmittelbar angewendet werden.“
- „Die Oxygenierung soll mittels der Pulsoxymetrie überwacht und entsprechend angepasst werden.“
- „Der maschinellen Beatmung sollte im Vergleich zur manuellen Beatmung per Beatmungsbeutel der Vorrang gegeben werden.“
Ausbildung und Training
Dieser Abschnitt der LL macht deutlich, dass Vorträge, Simulationstrainings und Phantomübungen nicht ausreichen, um die Fertigkeiten der Atemwegssicherung in Notfallsituationen zu erwerben. Die entsprechende Anzahl von durchgeführten Maßnahmen soll am Patienten unter Anleitung, in Ergänzung zu vorgenannten Ausbildungsmaßnahmen, durchgeführt werden. Die LL macht an dieser Stelle nochmals deutlich, dass zum Erlangen einer grundlegenden Fertigkeit für die endotracheale Intubation deutlich über 50 supervidierte Anwendungen und für extraglottische Atemwege in einer Untersuchung über 40 supervidierte Anwendungen notwendig sind [9]. Weitere Themen der LL sind die Notfallkoniotomie und die Besonderheiten bei Kindern. Um den Rahmen hier nicht zu sprengen, sei auf den Originaltext verwiesen.Algorithmus zum Vorgehen bei respiratorischer Insuffizienz
Die Empfehlungen der LL sind in einem Algorithmus zusammengefasst worden (Abb. 1). Die Autoren der LL haben ihn bewusst vereinfacht dargestellt. Besonders hervorgehoben werden die 3 Entscheidungswege, die in den grauen Rauten enthalten sind:- Sind invasive Maßnahmen notwendig? (Kritisches Hinterfragen)
- Narkose notwendig? (Abhängig vom neurologischen Status des Patienten.) Ziel: Verbesserung der Atemwegssicherungs- und Ventilationsmaßnahmen.
- Erfolgsaussicht Intubation? (Hängt von mehreren Faktoren ab, z. B. Kompetenz des Anwenders, patientenbezogene Faktoren).
Zusammenfassung
Dem zentralen Stellenwert der Sicherung der Atemwege und einer suffizienten Beatmung in der Notfallmedizin widmet sich die neue S1-Leitlinie. Übertragt man die Empfehlungen, die ja für die Präklinik erstellt wurden, auf die innerklinische Notfallmedizin, beispielsweise im Rahmen von Einsätzen medizinischer Notfallteams, stellen sich hohe Anforderungen an das bevorratete Material sowie Ausbildung und Training der Mitarbeiter. Gerade Teams, die nicht aus der Anästhesiologie kommen, verfügen wahrscheinlich oft nicht über das in der LL geforderte Profil. Auch das mitgeführte Material, beispielhaft sei die Videolaryngoskopie genannt, entspricht wahrscheinlich vielerorts nicht den Empfehlungen. Jeden falls sollte es nicht sein, dass die innerklinische Notfallmedizin weniger Expertise und Material beim Notfall bereitstellt als die Kollegen „auf der Straße“. Wahrscheinlich ist ein 1:1-Übertragen der LL auf die Klinik nicht möglich. Dennoch lohnt sich auch aus „Sicht der Klinik“ ein Blick in die LL.[1] S1-Leitlinie „Prähospitales Atemwegsmanagement“. https:// www.awmf.org/uploads/tx_szleitlinien/001–040l_S1_Praehospitales-Atemwegsmanagement_2019–03_1.pdf
[2] Westhoff M, et al. (2015) Nicht-invasive Beatmung als Therapie der akuten respiratorischen Insuffizienz. Pneumologie 69: 719–756
[3] Apfelbaum JL, Hagberg CA, Caplan RA, Blitt CD, Connis RT, Nickinovich DG, Benumof JL, Berry FA, Bode RH, Cheney FW, Guidry OF, Ovassapian A (2013) Practice guidelines for management of the difficult airway: an updated report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Anesthesiology 118: 251–270
[4] Davis DP (2008) Early ventilation in traumatic brain injury. Resuscitation 76: 333–340
[5] Knapp J et al. First-Pass Intubation Success. Bedeutung und Umsetzung in der Notfallmedizin. Notfall Rettungsmed 2016;19:566–573
[6] Lewis SR, Butler AR, Parker J. et al. Videolaryngoscopy versus direct laryngoscopy for adult patients requiring tracheal intubation: a Cochrane Systematic Review. BJA 2017;119: 369–383
[7] Knacke, P. Videolaryngoskopie – der Blick nach vorn. Rettungsdienst 01.2015, 56–60
[8] Keil J et al. (2016) Interdisziplinar konsentierte Stellungnahme zum Atemwegsmanagement mit supraglottischen Atemwegshilfen in der Kindernotfallmedizin: Larynxmaske ist State-of-the-art. Anaesthesist 65: 57–66
[9] Mohr S et al. (2013) Developing the skill of laryngeal mask insertion: prospective single center study. Anaesthesist 62: 447–452