Nosokomiale Infektionen erhöhen die Mortalität von Intensivpatienten. Das hat eine internationale Studie, die vor einigen Jahren publiziert wurde, eindeutig gezeigt. In einer Folgeanalyse der gleichen Daten wurde nun untersucht, ob dies auch mit organisatorischen Faktoren wie Personalschlüssel, Bettenzahl und Art der Intensivstation zusammenhängt.
Die 1995 publizierte erste EPIC-Studie (European Prevalence of Infection in Intensive Care) sorgte seinerzeit für großes Aufsehen (1). Es handelte sich um die erste große europäische Prävalenzstudie, mit der die Häufigkeit nosokomialer Infektionen auf Intensivstationen ermittelt und analysiert werden sollte. Die Ergebnisse wurden in den Folgejahren vielfach auf Kongressen vorgestellt und in zahlreichen medizinischen Publikationen diskutiert.
Im Rahmen der Studie wurde die Prävalenz nosokomialer Infektionen an einem einzigen Stichtag im Jahr 1992 nach festgelegten Kriterien abgefragt. Da die Ergebnisse der mikrobiologischen Infektionsdiagnostik in der Regel erst verzögert eintreffen, wurden die Kulturergebnisse nach einer Woche nochmals abgefragt und nachgetragen. Dadurch konnte zum ersten Mal das Spektrum infektionsrelevanter Erreger auf europäischen Intensivstationen dargestellt werden (1).
Im Mai 2007 fand eine noch umfangreichere, weltweite Fragebogenaktion auf Intensivstationen statt. Das Akronym EPIC wurde für diesen Zweck uminterpretiert und stand nunmehr für „Extended Prevalence of Infection in Intensive Care“. Die Studie wurde in der Kurzform als EPIC-II bezeichnet (2). Die im Jahr 2009 publizierten Ergebnisse zeigten, dass 51 Prozent aller am Erfassungstag auf den Stationen liegenden Patienten eine Infektion aufwiesen. 71 Patienten aller Patienten erhielten Antibiotika. Atemwegsinfektionen waren mit einem Anteil von 64 Prozent genauso häufig vertreten wie in der Primärstudie. Bei Patienten mit Infektion war die Mortalität mit 33 Prozent mehr als doppelt so hoch wie bei Patienten ohne Infektion.
In einer Folgeauswertung der gleichen Daten wurde jetzt geprüft, ob die nach wie vor hohe Mortalität nosokomialer Infektionen möglicherweise auch mit organisatorischen Faktoren der Intensivstationen zusammenhängt (3).
1 265 Intensivstationen nahmen weltweit teil
Insgesamt nahmen 1 265 Intensivstationen aus 75 Ländern an der EPIC-II-Studie teil. Es handelte sich um 667 Intensivstationen aus Westeuropa, 210 aus Zentral- und Südamerika, 137 aus Asien, 97 in Osteuropa, 83 aus Nordamerika, 54 aus Ozeanien und 17 aus Afrika. Am Erhebungstag lagen auf diesen Stationen 14 414 Patienten, von denen 13 796 älter als 18 Jahre waren und in die Analyse aufgenommen wurden. 62 Prozent der Patienten waren männlich, ebenfalls 62 Prozent hatten eine chirurgische Behandlungsindikation, 52 Prozent der Patienten hatten mindestens eine Begleitkrankheit. Die Mortalität auf der Intensivstation lag im Mittelwert bei 18,2 Prozent, die Mortalität im Krankenhaus bei 24,2 Prozent. Die mediane Aufenthaltsdauer auf der Intensivstation lag bei neun Tagen.
Methodik der Folgeanalyse
Die Folgeanalyse griff erneut auf die Daten der Eintagesprävalenzstudie aus dem Jahr 2007 zurück. Damals wurden, soweit bekannt, alle Intensivstationen weltweit angeschrieben und zur Teilnahme aufgefordert. Intensivstationen, die sich zur Mitwirkung bereit erklärten, erhielten einen detaillierten elektronischen Fragebogen, mit dem Patientencharakteristika, Krankheitsdaten und Behandlungsvariablen abgefragt wurden. Neben patientenbezogenen Faktoren wurden auch organisatorische Faktoren wie Bettenkapazität des Krankenhauses, Versorgungsstufe, Art der Intensivstation, Bettenzahl der Station, Personalschlüssel für Ärzte und Pflegepersonal sowie Versorgung von Traumapatienten abgefragt. Der ausgewertete Outcome-Parameter war die Mortalität im Krankenhaus.
Organisatorische Charakteristika der Intensivstationen: Bei 60 Prozent der teilnehmenden Krankenhäuser handelte es sich um Universitätskliniken. Auf Intensivstationen in Nordamerika war im Vergleich zu europäischen und lateinamerikanischen Intensivstationen signifikant häufiger ein Rund-um-die-Uhr-Bereitschaftsdienst des mikrobiologischen Labors verfügbar. Umgekehrt waren in den Krankenhäusern in Nordamerika seltener Intermediate-Care-Stationen vorhanden. Die mediane Bettenzahl der teilnehmenden Häuser lag bei 485 Betten; davon handelte es sich im Median um zehn Intensivbetten. 82,9 Prozent der Intensivstationen waren geschlossene Intensivstationen, der Rest offene. Geschlossen versus offen wurde wie folgt definiert: Eine geschlossene Station verfügt über ein eigenes, fest auf der Station eingeteiltes und meist auch speziell intensivmedizinisch qualifiziertes Ärzteteam. Bei einer offenen Station werden die Patienten dagegen von den gleichen Ärzten mitbetreut, die sie auf der Normalstation aufgenommen beziehungsweise operiert haben. Die behandelnden Ärzte einer offenen Station „pendeln“ somit zwischen verschiedenen Zuständigkeitsbereichen. Diese Organisationsstruktur birgt aus krankenhaushygienischer Sicht die Gefahr einer stärkeren Keimverschleppung. Geschlossene Stationen waren vor allem in Westeuropa (88,6 %) und in Ozeanien (92,6 %) anzutreffen.
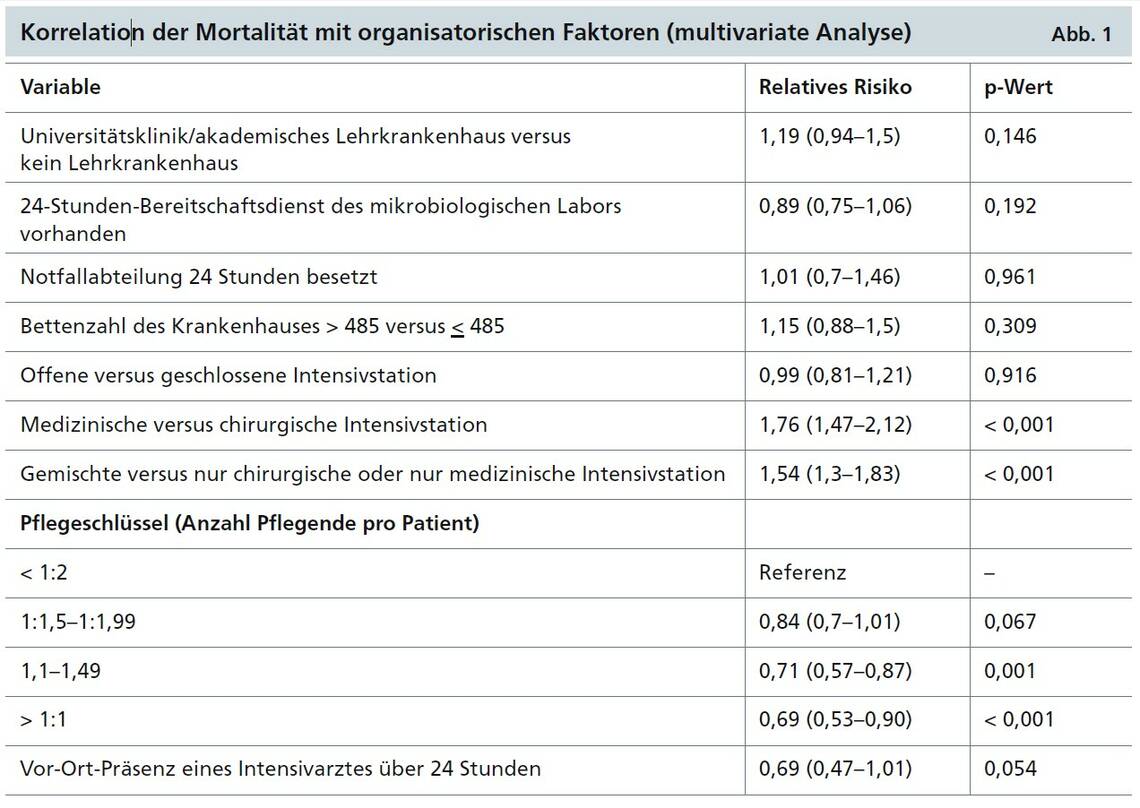
Korrelation organisatorischer Faktoren mit der Mortalität: In einer multivariaten Analyse wurde die Mortalität für die Einflussfaktoren geografische Region, sequenzieller Organversagens-Score (SOFA), Alter, Geschlecht und Begleitkrankheiten adjustiert. Daraus ergaben sich die in Abbildung 1 dargestellten Korrelationen.
Organisation hat Einfluss
Die Nachauswertung der EPIC-II-Studie zeigte, dass bestimmte organisatorische Faktoren einer Intensivstation auch bei Adjustierung für einige Basisvariablen mit der Mortalität von Intensivpatienten im Krankenhaus korrelieren.
Ein günstigerer Pflegeschlüssel war mit einer geringeren Letalität assoziiert, wobei jede schrittweise Verbesserung über den Wert von eins zu zwei das Sterberisiko senkte.
Die Rund-um-die-Uhr-Präsenz eines spezialisierten Intensivarztes senkte das Risiko im gleichen Maße, allerdings erreichte diese Korrelation keine Signifikanz. Dass ein Rund-um-die-Uhr-Bereitschaftsdienst des mikrobiologischen Labors nicht mit der Mortalität korrelierte, spricht dafür, dass vermutete Infektionen mit ausreichender Treffsicherheit empirisch behandelt werden konnten.
(1) Vincent JL et al. The prevalence of nosocomial infection in intensive care units in Europe. Results of the European Prevalence of Infection in Intensive Care (EPIC) study. EPIC study international advisory committee. JAMA 1995; 274: 639–644
(2) Sakr Y, Moreira CL, Rhodes A et al. The impact of hospital and ICU organizational factors on outcome in critically ill patients: results from the extended prevalence of infection in intensive care study. Crit Care Med 2015; 43: 519–526
(3) Vincent JL et al. International study of the prevalence and outcomes of infection in intensive care units. JAMA 2009; 302: 2323–2329