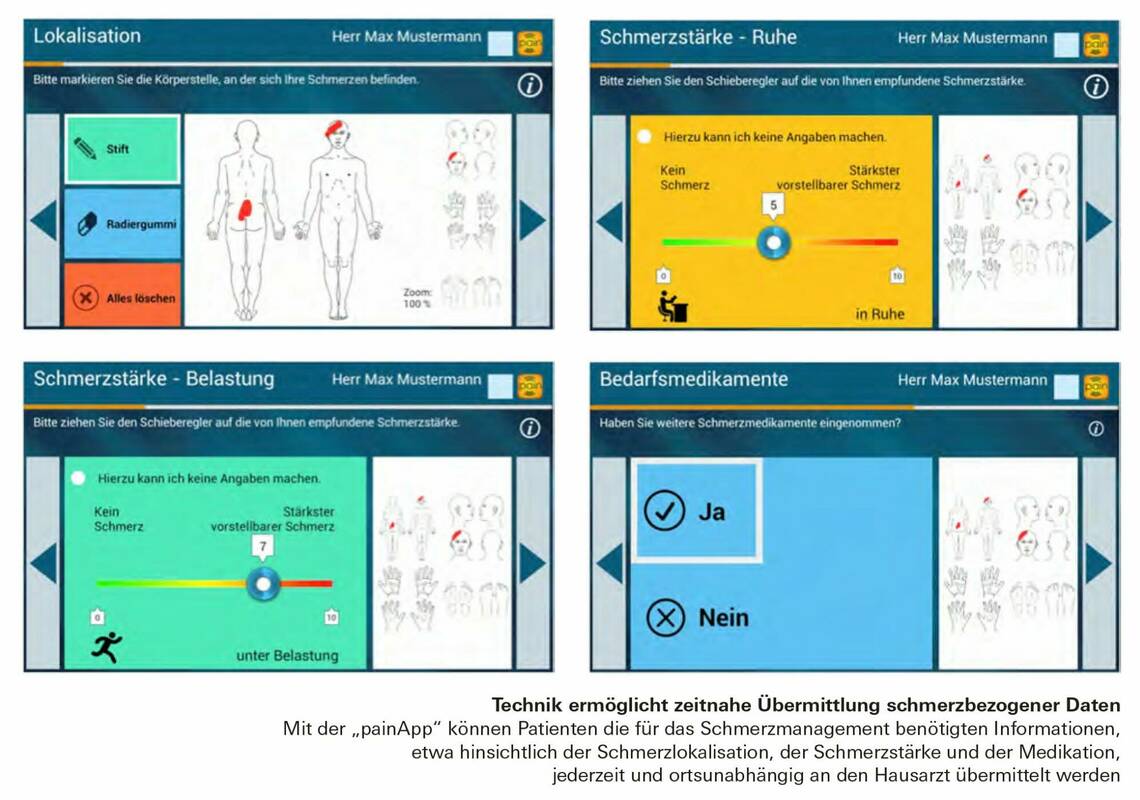
Pflegewissenschaftler der Paracelsus Medizinischen Privatuniversität und einer Bochumer Softwarefirma haben eine App entwickelt, mit der schmerzbezogene Patientendaten jederzeit und ortsunabhängig erfasst werden können. Dies ermöglicht eine zeitnahe Anpassung des Schmerzmanagements.
Schmerz ist ein weltweit verbreitetes Gesundheitsproblem, das Menschen jeden Alters in allen gesellschaftlichen Schichten betrifft (DNQP 2011, Brennan et al. 2007). Die Umsetzung eines Schmerzmanagements beruht vor allem auf dem Zusammenspiel zwischen Medizin und Pflege.
Digitale Lösung ermöglicht Informationsfluss
In der häuslich-ambulanten Versorgung liegt die Schmerzprävalenz international bei etwa 70 Prozent (Leiske et al. 2015). Belastbare Daten zum Thema Schmerz in der häuslich-ambulanten Versorgung für Deutschland liegen bislang nur regional begrenzt vor (PMU 2014).
Hierzulande gibt es fünf bis acht Millionen Schmerzpatienten, von denen rund 700 000 einer individuellen Schmerztherapie bedürfen (Frießem et al. 2010). Das Schmerzmanagement im häuslich-ambulanten Bereich liegt vornehmlich in den Händen von Medizin und Pflege. Gemeinsam mit dem Patienten entsteht dabei ein Dreiecksverhältnis zwischen Arzt, Patient und Pflege, in dem jede dieser einzelnen Säulen zur Sicherstellung des größtmöglichen Behandlungserfolgs auf das Zusammenspiel mit den jeweils anderen Akteuren zwingend angewiesen ist.
Die Aufgaben des Hausarztes im Schmerzmanagement bestehen vornehmlich darin, eine Fehl- oder Unterversorgung von Schmerzen zu vermeiden und damit einer Chronifizierung von Schmerzen entgegenzutreten. Haus- und Fachärzte verfügen in der Regel über keine schmerztherapeutische Ausbildung (Kopf et al. 2014), wodurch ein Großteil der Patienten unter- oder fehlversorgt sind (Leiske et al. 2015).
In Deutschland werden mehr als 500.000 Pflegebedürftige von etwa 13.000 ambulanten Pflegediensten in der häuslichen Umgebung betreut (Leiske et al. 2015). Patienten und Angehörige verzichten im häuslichen Bereich in den ersten Phasen einer schweren Erkrankung zunächst auf die Hilfestellung eines ambulanten Pflegedienstes (Osterbrink et al. 2013). Die Einleitung eines Schmerzmanagements zu einem späten Zeitpunkt senkt allerdings die Aussichten auf eine suffiziente Behandlung um ein Vielfaches und bedeutet für den Patienten in der Regel ein deutlich höheres Maß an Schmerz und Leid. Der Medizinische Dienst des Spitzenverbandes Bund der Krankenkassen geht zudem davon aus, dass ein Drittel der ambulanten Pflegedienste im Schmerzmanagement auf die Anwendung jeglicher Kriterien der Expertenstandards zum Schmerzmanagement verzichten (MDS 2011).
Ein suffizientes Schmerzmanagement im häuslich-ambulanten Bereich ist in einem hohen Maß von der Kommunikation zwischen Medizin und Pflege abhängig. In der Regel berichtet der Patient dem Hausarzt über seine Schmerzsymptomatik. Sofern der Patient von einem ambulanten Pflegedienst versorgt wird, kann davon ausgegangen werden, dass er seine Schmerzen auch dort kommuniziert.
Der Informationsfluss zwischen Patient und Hausarzt sowie zwischen ambulantem Pflegedienst und Hausarzt erfolgt in der Regel zeitversetzt. Zudem fehlt eine gemeinsame Dokumentation zum Schmerzmanagement, die für beide Professionen in eine nachvollziehbare Chronik des Schmerzverlaufs mündet. Bei einer synchronen Kommunikation erfolgt die Weitergabe der Informationen zur Schmerzsituation des Patienten direkt und zeitgleich an beide Professionen.
Voraussetzung dafür ist die digitale Eingabe, Speicherung und Sendung der Informationen zum Schmerzmanagement vom Patienten selbst über eine entsprechende App an einen zentralen Server oder in das Praxisverwaltungssystem der Hausarztpraxis. Die so generierten Informationen sind für die Akteure im Schmerzmanagement sofort verfügbar und können im Sinne eines Verlaufs nachvollzogen werden. Anpassungen des Schmerzmanagements sind zum Beispiel durch Einbestellungen des Patienten beim Hausarzt zeitnah möglich.
mHealth auf Selbstmanagement fokussiert
Eine solche digitale Lösung fällt in den Bereich des sogenannten „mHealth“, kurz für „mobile Health“ (dt. „mobile Gesundheit“), das vorrangig auf das Selbstmanagement chronischer Krankheitsbilder ausgerichtet ist. Es fokussiert auf die Realisierung flexibler, zeitlich und örtlich unabhängiger Kommunikationsstrukturen, die Förderung der Kommunikation sowie die nachhaltige Dokumentation von Informationen (Fiordelli et al. 2013).
Die Europäische Kommission (2014) sieht in der Nutzung von mHealth-Systemen unter anderem die positive Unterstützung der Angehörigen der Gesundheitsberufe in der effizienteren Behandlung der Patienten sowie die Stärkung der Mitwirkung der Patienten durch die eigene aktive Gestaltung ihrer Gesundheit. Aus diesem Grund ist der Ansatz des mHealth nahezu prädestiniert für den flächendeckenden Einsatz im häuslich-ambulanten Bereich des Gesundheitswesens, vor allem im Schmerzmanagement.
Im Forschungsprojekt „Aktionsbündnis Schmerzfreie Stadt Münster“ konnten vor allem drei Eckpunkte in der Schmerzversorgung im häuslich-ambulanten Bereich herausgearbeitet werden (PMU 2014):
- Es mangelt an einer flächendeckenden Nutzung der vorhandenen pflegerischen und medizinischen Standards und Leitlinien zum Schmerzmanagement.
- Es besteht keine flächendeckende Expertise der Hausärzte und Pflegenden ambulanter Pflegedienste zum Schmerzmanagement.
- Es zeigen sich deutliche Kommunikationsdefizite der Akteure im Schmerzmanagement.
Betrachtet man die beschriebene Situation in der Kommunikation zwischen Medizin und Pflege im häuslich-ambulanten Bereich und die heutzutage zur Verfügung stehenden technischen Möglichkeiten, vor allem in der Entwicklung entsprechender Apps, kann eine Vernetzung der Akteure im Schmerzmanagement weitaus nachhaltiger erfolgen als dies bisher der Fall ist.
Gesundheits-Apps gelten heutzutage als integraler Bestandteile von mHealth-Systemen. Dabei fokussieren sie direkt oder indirekt auf positive Verhaltensweisen, die die Lebensqualität und das Wohlbefinden individueller Anwender fördern. Allerdings ist die freie Verfügbarkeit von Gesundheits-Apps aus mehreren Gründen auch als problematisch zu betrachten:
- Die Bedürfnisse der Nutzerinnen werden in der Regel außer Acht gelassen (Reynoldson et al. 2014).
- Die Evidenz in Bezug auf den Nutzen der App ist nicht ausreichend belegt (Free et al. 2013).
- Es zeigen sich qualitative Mängel in Bezug auf deren Usability und gesundheitsbezogene Informationen (Kernebeck et al. 2014).
- Es herrscht eine mangelnde Transparenz in Bezug auf den Schutz personenbezogener Daten (de la Vega/Miro 2014).
- Die Innovation und die Veröffentlichung von Apps hat Vorrang vor deren Qualität und Nutzen (Martinez-Perez et al. 2013).
- Es liegen keine Aussagen zu Reliabilität und Validität ihrer Inhalte vor (Rosser/Eccleston 2011).
- Die Anzahl der verfügbaren Applikationen mit Schmerzbezug wird in den fünf größten App-Stores – iPhone, Android, Blackberry, Nokia/Symbian, Windows Mobile – mit insgesamt 283 Applikationen angegeben (de la Vega/Miro 2014). Davon wurde jedoch keine App unter wissenschaftlicher Begleitung entwickelt.