Das neue Pflegekompetenzgesetz droht Pflege als bloße Assistenz darzustellen – obwohl Pflegefachpersonen längst eigenverantwortlich handeln und komplexe medizinische Aufgaben übernehmen. Nur mit klaren Berufsbezeichnungen, rechtlicher Absicherung und einer echten Einbindung der Pflegeorganisationen lässt sich professionelle Pflege stärken und modern gestalten.
Wie spricht ein Gesetz über einen Beruf? Mal sachlich, mal unklar, mal mit einem Zungenschlag, der mehr verrät, als ihm lieb sein dürfte. Beim neuen Referentenentwurf zum Pflegekompetenzgesetz ist genau das der Fall: Da wird die „Beteiligung an ärztlicher Behandlung“ eingeführt – eine Formulierung, die auf den ersten Blick unscheinbar wirkt, tatsächlich aber zur Achillesferse des gesamten Vorhabens werden könnte, Pflege endlich zu stärken.
„Pflege“ ist ohnehin ein schwieriges Wort. Was ist gemeint? Autopflege? Tierpflege? Klar, gemeint sind professionelle, beruflich Pflegende, die ihre Profession ausüben. Doch selbst innerhalb der Berufsgruppe wird der Begriff oft unscharf verwendet – viele verstehen darunter alle pflegerischen Tätigkeiten und Beteiligten: Pflegefachpersonen, Pflegeassistenz, pflegende Angehörige. Alles wichtige Akteure – aber nicht das, worum es in diesem Gesetz geht. Und schon gar nicht, wenn aus dem Pflegekompetenzgesetz ein berufsrechtlicher Anspruch abgeleitet werden soll.
Korrekte Berufsbezeichnungen notwendig
Besonders wichtig erscheint mir in diesem Zusammenhang, den Begriff „Pflegekraft“ konsequent gegen „Pflegefachperson“ zu ersetzen. Er ist juristisch unscharf und führt regelmäßig zu Missverständnissen. Das Bundesinstitut für Berufsbildung (BIBB) [1] weist hierzu klar darauf hin: „Pflegefachkraft“ ist keine Berufsbezeichnung mit bestimmten beruflichen Befugnissen. Die vorbehaltenen Tätigkeiten nach § 4 Pflegeberufegesetz (PflBG) sind ausschließlich denjenigen Personen vorbehalten, die eine der gesetzlich geregelten Berufsbezeichnungen führen: Pflegefachfrau oder Pflegefachmann, Gesundheits- und Kinderkrankenpflegerin und -pfleger oder Altenpflegerin und -pfleger – ebenso wie die früheren Berufsbezeichnungen Krankenschwester und Krankenpfleger beziehungsweise Gesundheits- und Krankenpflegerin und -pfleger. Heilerziehungspflegerinnen und -pfleger gehören explizit nicht dazu, auch wenn sie im Kontext der ambulanten Behindertenhilfe als „Pflegefachkraft“ bezeichnet werden.
Pflegefachpersonen nach dem PflBG arbeiten nicht nur in Kliniken. Deshalb sollte im gesamten Gesetz und allen folgenden Gesetzen konsequent die Formulierung „Pflegefachperson“ verwendet werden.
Idealerweise gelingt es uns darüber hinaus, die fachliche Stufung und Ausgestaltung der Pflege analog zur Differenzierung bei Fachärztinnen und Fachärzten einzubringen – entweder im SGB V und XI oder (besser noch) zusätzlich auch über das Pflegekompetenzgesetz. Nur so lassen sich Klarheit und Eindeutigkeit in Bezug auf Qualifikation, Befugnisse und Verantwortlichkeit schaffen.
Bestehende Realitäten rechtssicher abbilden
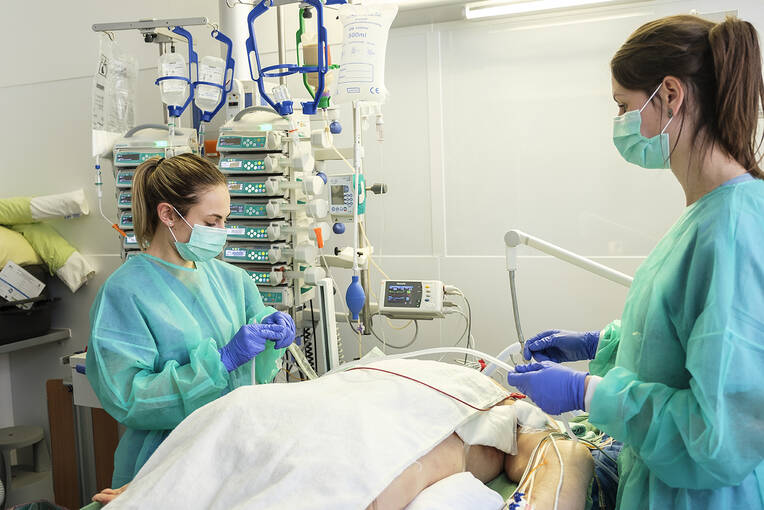
Unsere Profession ist längst nicht mehr auf Handreichungen und Assistenz am Krankenbett beschränkt. In der Intensiv-, OP- und Anästhesiepflege unterstützen wir die Hochleistungsmedizin, übernehmen Verantwortung, treffen Entscheidungen – oft Minuten oder länger vor der ärztlichen Konsultation. Wir steuern Sedierungsstrategien, entwickeln Mobilisationspläne, beurteilen Pharmakodynamik und -kinetik. Und das auf fachlich-wissenschaftlicher Grundlage – mit hoher Verantwortung und reflektierter Professionalität.
Du darfst mitmachen – wenn andere entscheiden
Warum also dieser sprachliche Rückschritt? Denn die „Beteiligung an ärztlicher Behandlung“ meint: Du darfst mitmachen – wenn andere entscheiden: über ob, wie, wann und was. Kurzum: Wenn du angefragt wirst. Das ist das Gegenteil von dem, was gebraucht wird: Pflegefachpersonen, die selbstständig entscheiden. Pflegefachpersonen, die Verantwortung übernehmen – und rechtlich abgesichert sind. Im Kern geht es darum, längst bestehende Realitäten im Arbeitsalltag endlich rechtssicher abzubilden.
Die Deutsche Gesellschaft für Internistische Intensiv- und Notfallmedizin (DGIIN) hat sich in ihrer Stellungnahme klar positioniert. Diese interprofessionelle und interdisziplinäre Fachgesellschaft spricht vielen Kolleginnen und Kollegen aus der Intensivpflege aus der Seele. Gefordert wird eine Rückkehr zur Formulierung „(erweiterte) heilkundliche Aufgaben“ – nicht als politische Worthülse, sondern als Ausdruck dessen, was Pflegefachpersonen heute leisten. Es geht um die Einführung eines „Scope of Practice“, wie er international längst Standard ist. Es geht darum, Qualifikationen anzuerkennen: Wer einen Abschluss in der Fachpflege hat und/oder einen akademischen Grad, zum Beispiel einen Master in Advanced Practice Nursing (APN), absolviert hat, muss mit entsprechender Berufserfahrung auch eigenständig in seinem Kompetenzrahmen [2] tätig werden dürfen – ohne Rückgriff auf eine ärztliche Delegation.
Was dabei oft übersehen wird: Diese fachliche und rechtliche Klarheit entsteht nicht im Alleingang. Sie erfordert die konsequente Einbindung der maßgeblichen Organisationen der Pflegeberufe – insbesondere der Bundespflegekammer, des Deutschen Pflegerats sowie der relevanten Berufsverbände. Nur sie vertreten die beruflich Pflegenden in ihrer gesamten Breite, Tiefe und Verantwortung. Dass sie im Gesetz bislang kaum konkret benannt werden, ist ein struktureller Fehler, der dringend korrigiert werden muss. Wer den Pflegeberuf stärken will, muss dessen Gremien konsequent und aktiv einbinden – nicht bloß anhören.
Kompetenz braucht Rückhalt
Ja: Auch innerhalb der Pflege ist ein Spannungsfeld spürbar. Während Pflegefachpersonen in Fach- und Funktionsbereichen, zum Beispiel auf Intensivstationen, im OP und in der Anästhesie, tagtäglich Verantwortung übernehmen, Entscheidungen treffen und komplexe Prozesse eigenständig steuern, zeigt sich im größeren Feld ein anderer Trend.
Unsere Profession – so unangenehm es klingen mag – hat in nicht unerheblichen Teilen Angst vor der damit verbundenen Verantwortung. Es gibt viel Wissen, viel Können – aber nicht immer den Wunsch, auch die letztliche Verantwortung mit allen rechtlichen Konsequenzen selbst zu tragen. Zwischen denen, die wollen, können und handeln, und denen, die sich fachlich sicher fühlen, aber keine abschließende Verantwortung übernehmen möchten, entsteht eine Kluft. Eine Kluft, die insbesondere zwischen klinischer und Langzeitversorgung sichtbar wird – und weiter wächst.
Was bedeutet das konkret für die Intensivpflege? Es bedeutet, dass zum Beispiel ein Weaning-Konzept von einer APN mit intensivpflegerischem Masterabschluss entwickelt, gesteuert und evaluiert werden kann. Dass Delirprävention keine ärztlich delegierte Nischenaufgabe ist, sondern Teil einer eigenverantwortlichen pflegerischen Versorgung. Dass Telepflege in der Intensivüberleitung nicht mehr vom „ob“, sondern vom „wie gut“ bestimmt wird und der konsequenten Einbindung in die Fachpflege bedarf.
In der Realität unserer Stationen wird diese Verantwortung längst gelebt. Was fehlt, ist rechtliche Klarheit. Wer handelt, muss absichern dürfen. Wer steuert, darf dies nicht nur auf Anweisung, sondern auf Grundlage der eigenen Kompetenz und der vorhandenen Evidenz tun. Das bedeutet auch: Wir brauchen einheitliches und einschlägiges curriculares Wissen – insbesondere an Hochschulen, mit verpflichtenden fachpraktischen Fertigkeitsnachweisen.
Das braucht Personen, die diese Curriculare erstellen, sowie das Verständnis auch der Teilnehmenden in Fachpflege und Hochschule. Das geht nicht nur online: Die professionelle (Fach-)Pflege ist eben auch eine Handwerkskunst.
Dafür braucht es Rückhalt – aus den eigenen Reihen. Pflege findet nicht immer am Bett, aber immer für und mit Menschen statt. Ebenso wichtig wie die direkte Versorgung ist das Engagement in Berufsverbänden. Wer Verantwortung fordert, muss auch bereit sein, andere zu stärken – durch Mitgliedsbeiträge, durch Zeit, durch Haltung. Zeit ist nicht elastisch und nun mal eine Ressource. Und die wenigen, die ihre Freizeit in Funktionen und Ehrenamt einbringen, verdienen nicht nur Respekt – sie benötigen ein solidarisches Miteinander, ein gemeinsames Ziel und, ja, auch mehr Mitglieder sowie in Teilen eine Finanzierung – auch das ist professionelles Handeln.
„Wie soll das denn abgerechnet werden?“ – Diese Frage begegnet uns oft. Tatsache ist: Es gibt bislang keine eigene Gebührenordnung für pflegerische Leistungen. Genau deshalb braucht es gesetzliche Grundlagen für eine eigenständige Abrechenbarkeit. Auch das gehört zur Professionalisierung. Dafür braucht es eine Selbstverwaltung.
Verantwortung gestalten
Das Pflegekompetenzgesetz hat das Potenzial, all das anzustoßen. Aber nur, wenn es nicht bei halbherzigen Formulierungen bleibt. Nur, wenn Pflege nicht zur Assistenz zurückgestuft wird, sondern als eigenständiger Heilberuf mit eigenen Aufgaben, Standards und Leistungen etabliert wird und sich selbst so sieht und darstellt. Nur, wenn nicht der kleinste gemeinsame Nenner verhandelt wird, sondern das große gemeinsame Ziel: eine sichere, effektive, moderne Versorgung – mit starker professioneller Pflege an vorderster Stelle.
Ob wir dieses Ziel erreichen, hängt nicht allein vom Gesetzgeber ab. Es hängt auch von uns ab – von unserer Stimme, unserer Klarheit und unserer Bereitschaft, Verantwortung zu übernehmen. Jeden Tag – auf Station und darüber hinaus.
[1] Bundesinstitut für Berufsbildung. Pflegeberufe. Stand 17. April 2025. Im Internet: www.bibb.de/de/82236.php
[2] Hermes C. Hämodynamisches Monitoring – (K)eine Aufgabe der Pflege?! [Hemodynamic monitoring – (NOT) a nursing task?!]. Medizinische Klinik, Intensivmedizin und Notfallmedizin 2024; 119 (8): 629–633. Im Internet: doi.org/10.1007/s00063-024-01192-2