Nosokomiale Infektionen sind auch in Zeiten der modernen Hygiene ein nicht zu unterschätzendes Problem. Im Krankenhaus erworbene Infektionen verlängern den Krankenhausaufenthalt und erzeugen zusätzliche Kosten für Medikamente wie Antiinfektiva und Diagnostik. Patienten können viel zur Einhaltung der Hygienestandards beitragen.
Studien zufolge sind Harnwegsinfektionen die häufigste Ursache für nosokomiale Infektionen (NI), gefolgt von Atemwegs-, Blutstrom- und Wundinfektionen. In einem Bericht der Weltgesundheitsorganisation (WHO) über 55 Krankenhäuser in 14 Ländern waren 8,7 Prozent der hospitalisierten Patientinnen und Patienten von NI betroffen, die im östlichen Mittelmeerraum häufiger und im westlichen Pazifikraum weniger häufig auftraten. Die Prävalenzrate dieser Infektionen wurde für Nordamerika und einige andere Länder auf fünf Prozent geschätzt. In Teilen Europas und in einigen Ländern Asiens, Lateinamerikas und Afrikas lag die Prävalenzrate bei etwa 40 Prozent.
Hygienestandards – das A und O
Als Gründe für diese hohen Raten gelten schlechte Hygienestandards oder mangelnde Krankenhaushygiene, schlechte persönliche Hygiene des Personals und der Patienten. Als Hauptursache für NI spielt die Nichteinhaltung von Hygieneempfehlungen im Krankenhaussektor eine bedeutende Rolle. Nosokomial sind Infektionen, die sich 48 bis 72 Stunden nach Krankenhausaufnahme oder Behandlungsbeginn manifestieren.
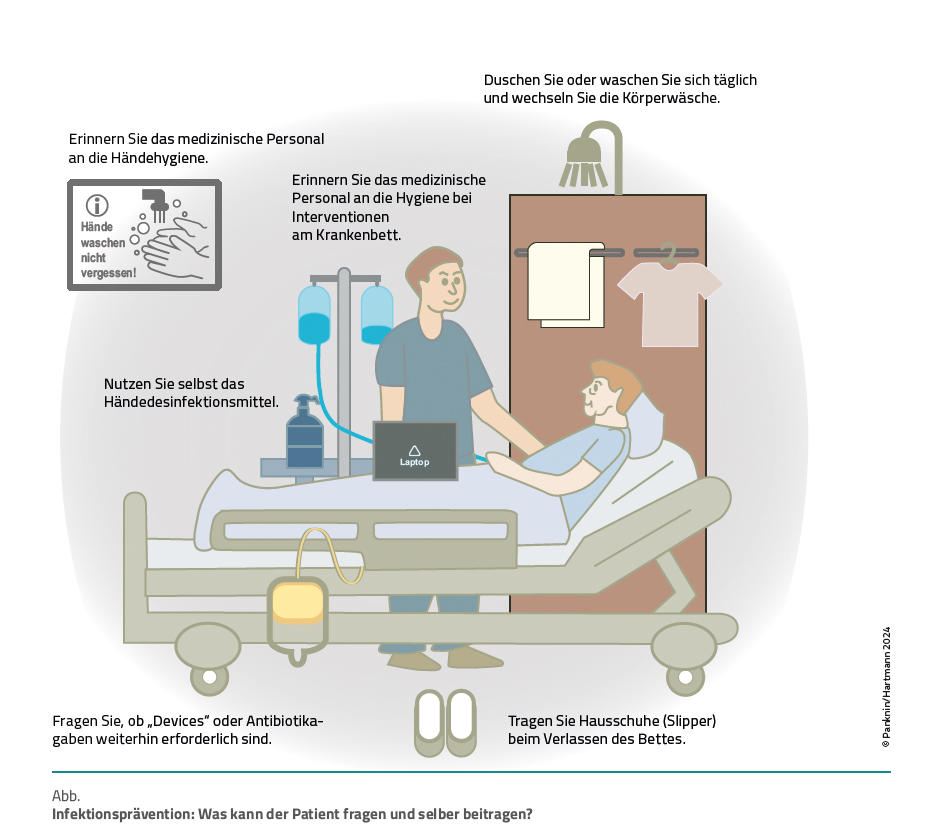
Trotz aller Hygienestandards und Leitlinien lassen sich nicht alle NI vermeiden [1]. Die Veränderung der Patientenpopulation mit zunehmend älteren und multimorbid vorerkrankten Menschen, die zunehmende Invasivität moderner Therapieverfahren und die fortschreitende Technisierung des Gesundheitswesens haben sowohl die Erscheinungsformen als auch das Erregerspektrum der NI in den zurückliegenden Jahrzehnten erheblich beeinflusst und ihre Behandlung erschwert (Abb.).
Der breite Einsatz von Antiinfektiva zur Prophylaxe und Therapie von Infektionen hat zur Selektion bestimmter Erregergruppen und zu einer besorgniserregenden Zunahme von Resistenzen geführt. Bei der NI-Prävention ist der Patient entscheidend auf die Sorgfalt Dritter bei der Durchführung medizinischer Maßnahmen angewiesen.
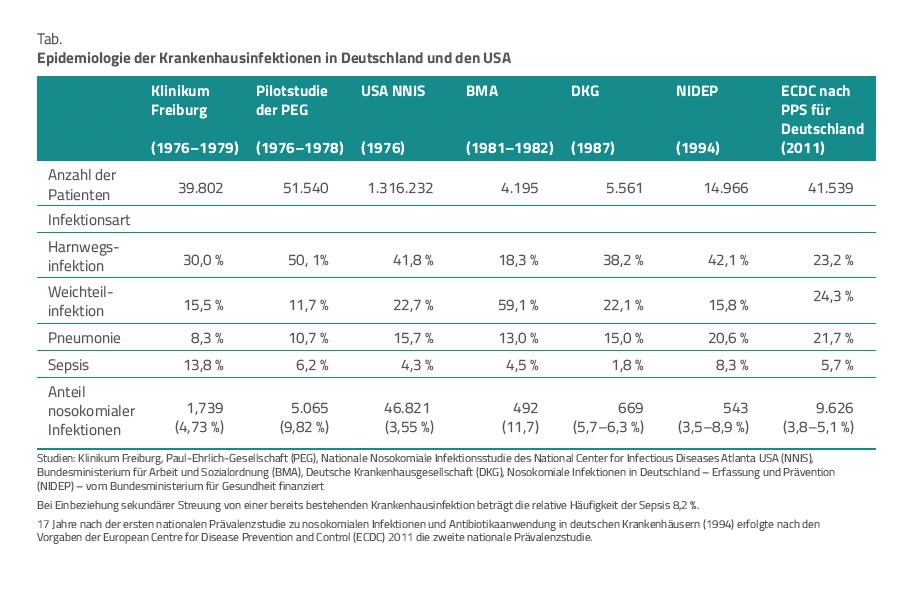
Die Deutsche Nationale Punkt-Prävalenzstudie zu nosokomialen Infektionen und Antibiotikaanwendung hat im Zeitraum zwischen 2011 und 2012 (ECDC in Tab.) eine Stichprobe in 132 Krankenhäusern mit 41.539 Patienten erhoben. Die Prävalenz von NI, die Patienten während des stationären Aufenthalts erworben hatten, lag bei 3,8 Prozent. Mit Berücksichtigung der während vorangegangener Krankenhausaufenthalte erworbenen Klinikinfektionen betrug die Prävalenz 5,1 Prozent. Auf Intensivstationen war eine Verbreitung von 18,6 Prozent zu beobachten.
In Deutschland erkranken laut dieser Prävalenzerhebung bis zu 600.000 Patienten jährlich an im Krankenhaus erworbenen Infektionen. Aufgrund methodischer und definitorischer Grenzen lässt sich die NI-Gesamtzahl weder für Deutschland noch für andere vergleichbare Länder annähernd exakt angeben (Tab.).
In der jüngeren Vergangenheit hat sich zunehmend die Erkenntnis durchgesetzt, dass auch die Patienten selbst und ihre Angehörigen zu einer effektiven Infektionsprävention beitragen können. Eine kürzlich publizierte Übersichtsarbeit aus den USA fasste die bisher vorliegende internationale Literatur zu dem Themenkomplex zusammen [2].
In den 1990er-Jahren versuchte als Erste die amerikanische Mikrobiologin und Krankenhausepidemiologin Maryanne McGuckin, die Patienten in puncto Hygiene zu einer aktiveren Teilnahme an ihrem medizinischen Behandlungsprozess zu motivieren.
Händehygiene des Personals
Der Patient erkennt Versäumnisse am besten. Die Patienten sollten das Personal, das sich medizinisch und pflegerisch um sie sorgte, zur korrekten Durchführung der Händehygiene ermahnen. Wie in den angelsächsischen Ländern damals – und zum Teil heute noch – üblich, betraf dies vor allem das Händewaschen. McGuckin und ihre Mitarbeiter entwickelten ein Programm unter der Schlagzeile „Partner in Pflege und Behandlung“.
Konkret sollten die Patienten die Ärztinnen, Ärzte und Pflegenden, die zu ihnen ins Zimmer traten, um medizinische oder pflegerische Maßnahmen vorzunehmen, mit folgender Frage konfrontieren: „Haben Sie sich, bevor sie zu mir ins Zimmer kamen, die Hände gewaschen?“
Da sich herausstellte, dass viele Patienten Hemmungen hatten, eine so direkte Frage zu stellen, erhielten sie im Rahmen der Kampagne Poster, die sie im Patientenzimmer aufstellen konnten und die die Frage „Did you wash your hands – Haben Sie Ihre Hände gewaschen?“ schriftlich in einer gut erkennbaren Schriftgröße stellten (Abb.).
Studienergebnisse. In einer randomisierten, offenen Studie teilten McGuckin und ihre Mitarbeitenden 98 Patienten in zwei Gruppen auf. Eine Gruppe (59 Patienten) diente zur Kontrolle – die Patienten sollten sich verhalten wie immer. Die andere Gruppe (39 Patienten) sollte dem medizinischen Personal, das für Behandlungs- oder Pflegemaßnahmen zu ihnen kam, die Frage stellen: „Haben Sie sich die Hände gewaschen?“
Die Auswertung am Studienende ergab, dass 62 Prozent der Patienten keine Probleme damit gehabt hatten, die Frage tatsächlich mündlich zu stellen. Die Patienten befragten 100 Prozent der eintretenden Pflegekräfte, aber nur 35 Prozent der eintretenden Ärzte. Dies zeigte, dass Patienten eine deutlich höhere Hemmschwelle gegenüber Ärzten hatten. Für genau diese Situation waren die Poster gedacht.
Im Ergebnis zeigte sich, dass der Verbrauch von Waschlotion durch das medizinische Personal in der zweiten Gruppe um 50 Prozent zunahm. Dieser Effekt wurde erzielt, obwohl 78 Prozent der Eintretenden antworteten, dass sie der Händehygiene bereits außerhalb des Zimmers nachgekommen waren [3].
Händehygiene der Patienten
Zahlreiche Studien haben gezeigt, dass die eigenen Hände des Patienten ein relevantes Reservoir resistenter oder pathogener Keime sein können.
Regelmäßiges Händewaschen. Etwa die Hälfte aller mit MRSA und Clostridium difficile besiedelten Patienten weist in Studien positive Handabklatschkulturen auf. Aber auch Patienten, die noch gar nicht kolonisiert sind, können durch regelmäßiges Händewaschen und Händedesinfektion dazu beitragen, dass sich Krankenhauskeime gar nicht erst auf ihren Händen und nachfolgend auf ihrem Körper niederlassen. Oft werden die Patienten in dieser Hinsicht aber gar nicht informiert und erhalten keine entsprechende Anleitung.
Studien zur Senkung der Handkolonisationsrate. Eine prospektive, offene, randomisierte Studie der medizinischen Abteilung der Universitätsklinik von Cleveland, Ohio, USA, zeigte, dass Patienten, die eine Schulung zur korrekten Durchführung der Händehygiene erhielten, nur in zwei Prozent der Fälle bei späterem Handabklatschen potenziell pathogene Krankenhauskeime an den Händen aufwiesen. Bei nicht geschulten Kontrollpatienten war es 34 Prozent der Fälle.
In einer anderen randomisierten Studie wurden die Patienten aufgefordert, sich jedes Mal bei Eintreten des medizinischen Personals selbst die Hände zu desinfizieren. Dadurch entstand für die Eintretenden ein gewisser Zugzwang, dies ebenfalls zu tun. Die Desinfektionsmittelanwendung stieg dadurch insgesamt signifikant. Insgesamt zeigten fünf von 13 ausgewerteten klinischen Studien (38 Prozent) eine Verminderung der Handkolonisationsrate der Patienten oder eine Verringerung neuer klinischer Kolonisationsereignisse oder NI.
Duschen mit Chlorhexidin. Die Anwendung von Chlorhedixin-getränkten Waschtüchern zur kombinierten Hautreinigung und -desinfektion ist auf vielen US-amerikanischen Intensivstationen weitverbreitet. Mit dieser sogenannten Chlorhexidin-Waschung („chlorhexidine bathing“), die eigentlich ein Abreiben ist, ließ sich in klinischen Studien eine Verminderung der Verbreitung resistenter Krankenhauskeime in der Patientenumgebung sowie eine Verringerung von Gefäßkatheter-assoziierten Septikämien erreichen.
Der Eigenbeitrag mobiler Patienten zur Chlorhexidinanwendung könnte darin bestehen, dass diese sich regelmäßig, falls nötig mit Unterstützung des Pflegepersonals, selbst mit einer chlorhexidinhaltigen Waschlotion duschen. Der Autor der vorliegenden Übersichtsarbeit, Dr. Donskey, betont jedoch, dass hierzu noch keine Studien vorliegen. Insbesondere ist auch nicht bekannt, ob ein tägliches Duschen mit Waschlösung ohne Chlorhexidin nicht den gleichen Effekt erzielt.
Bei Kolonisation der Haut mit Clostridioides-Sporen dürfte beispielsweise das Chlorhexidin nicht viel ausrichten, da es keine sporizide Wirkung besitzt. Die rein mechanische Hautreinigung unter fließendem Wasser dürfte vielmehr entscheidend sein, um auf der Haut kolonisierende Clostridioides-difficile-Sporen abzureichern. Mobile Patienten, die an einer Clostridioides-difficile-Infektion leiden, sollten deshalb zu einem täglichen Duschen mit reichlich Wasser und normaler Waschlotion angehalten werden.
Rezidiv-Vermeidung bei durchgemachter Clostridioides-difficile-Infektion. Für Patienten, die nach einer Durchfallepisode aufgrund einer nachgewiesenen Clostridioides-Infektion bereits wieder nach Hause entlassen wurden, liegt das Risiko eines Rezidivs der Erkrankung bei etwa 20 Prozent – oftmals mit dem gleichen Erregerklon wie bei der vorangegangenen Erkrankung. Die Ursache für das Rezidiv kann ein „Überwintern“ der Erregersporen im eigenen Darm sein. Aber auch die häusliche Umgebung kann als Erregerquelle eine Rolle spielen.
Die Patienten werden bei der Entlassung häufig nicht darüber aufgeklärt, dass Alkohole und übliche Flächendesinfektionsmittel die Clostridioides-difficile-Sporen nicht abtöten. Eine Befragungsstudie an betroffenen Patienten in drei Krankenhäusern ergab, dass 50 Prozent von ihnen keine Informationen zum Übertragungsweg des Erregers, zur Rolle auslösender Antibiotika und zur sporiziden Flächendesinfektion, zum Beispiel mit Mitteln auf Chlorbasis, erhalten hatten. Die Autoren sehen hier Nachholbedarf.
Die Patienten sollten darüber aufgeklärt werden, dass die Kontaktflächen im eigenen Haushalt, vor allem im Badezimmer, in den Wochen nach der akuten Infektion regelmäßig sporizid gereinigt werden müssen. Für Deutschland empfehlen sich im Handel verfügbare Flächendesinfektionsmittel auf Peroxid- oder Peressigsäure-Basis, die – auch dies ist den Patienten zwingend mitzuteilen! – frisch anzusetzen und mit Einweghandschuhen anzuwenden sind. Neuerdings gibt es auch sporizide Einwegtücher im Softpack, zum Beispiel Incidin Oxy Wipes®, Mikrozid PAA wipes® und andere Produkte.
[1] Raoofi S, Kann FP, Rafie S et al. Global prevalence of nosocomial infection: A systematic review and meta-analysis. PLoS One 27. Januar 2023; 18 (1): e0274248. doi: 10.1371/journal. pone.0274248
[2] Donskey CJ. Empowering patients to prevent healtcare-associated infections. Am J Infect Control 2023; 51: A107-A113
[3] McGuckin M et al. Evaluation of a patient-empowering hand hygiene programme in the UK. J Hosp Infect 2001; 48: 222–227
[4] Panknin HT. Nosokomiale Infektionen gestern und heute. Führende Infektionskrankheit – schicksalhaft? MTA im Dialog 2017; 18 (1)
Patienten als Präventionspartner
Der Autor der vorliegenden Übersichtsarbeit, Dr. Curtis Donskey aus Cleveland, USA, hat selbst an mehreren Studien zur Einbeziehung von Patienten in die Hygiene und Infektionsprävention mitgewirkt. Zum Teil hat er die Studien selbst geplant und als Erstautor veröffentlicht. Donskey spricht nicht nur von Einbeziehung der Patienten, sondern verwendet den Begriff „Empowerment“, der sich wörtlich mit „Ermächtigung“ übersetzen lässt. Dieser Begriff drückt mehr als eine Beteiligung der Patienten an ihrer eigenen Behandlung aus. Vielmehr sollen die Patienten zu gleichberechtigten Partnern des Arztes und der Pflegenden in der Infektionsprävention werden. In die gleiche Denkrichtung zielt auch der Begriff „Partner in Pflege und Behandlung“ (Partners in Your Care), den die Krankenhausepidemiologin McGuffin für ihr Programm geprägt hatte. Die Programme und Initiativen zur Einbeziehung der Patienten und ihrer Angehörigen in die Infektionsprävention setzen allerdings voraus, dass die Patienten wach sind, die Problemstellung verstehen und aktiv werden können. Für das selbstständige Duschen müssen die Patienten auch mobil sein. Ein Fokus der Studien sind daher Programme auf Normalstationen oder in Pflegeheimen für mobile, geistig orientierte Patienten. Für Patienten auf Intensivstationen, die beatmet und/oder sediert sind, dürften solche Initiativen nicht geeignet sein. Leider spielt sich allerdings gerade in diesem Setting der Hauptteil nosokomialer Infektionen ab.
Kommentar Prof. Dr. med. Stefan Schröder