Notfälle gehören zu den herausforderndsten Situationen auf Intensivstationen. Der Autor beschreibt, welche Faktoren die individuelle oder teambezogene Leistung beeinflussen, und stellt Unterstützungsmöglichkeiten sowie Hilfsmittel vor, um Problemsituationen künftig erfolgreich zu bewältigen.
Trotz aller technischen und medizinischen Fortschritte ist eines der wichtigsten Ziele der Patientenversorgung, die Rate der Schädigungen infolge unvermeidbarer und teils gefährlicher sowie belastender Eingriffe möglichst gering zu halten. Dies gilt insbesondere für Patientinnen und Patienten auf den Intensivstationen. Dennoch sind krankheits- und behandlungsbedingte Beeinträchtigungen nie vollständig vermeidbar.
Umso mehr bedarf es daher im Krankenhaus der Implementierung entsprechender Sicherheitsbarrieren auf verschiedenen Ebenen, sodass nicht bereits ein einzelner Fehler zu einem Patientenschaden führen kann [1].
Voraussetzung für die Entstehung eines solchen Systems ist die Etablierung einer entsprechenden Sicherheitskultur, die eine sanktionsfreie Meldung von Fehlern und (Beinahe-)Zwischenfällen fördert. Die weitere Anpassung der Organisationsstrukturen und des eigenen Handelns können das Risiko für eine Wiederholung desselben Fehlers minimieren [2].
Sicherheitskultur etablieren
Die Berücksichtigung der physischen, psychischen, kognitiven und sozialen Eigenschaften von Menschen (Human Factors) und deren Interaktion mit der Umgebung kann ein System gegenüber unerwarteten Ereignissen widerstandfähiger machen [3]. Zudem sind unveränderbare individuelle Faktoren – etwa körperliche Belastungsgrenzen, Funktionsweisen des Gedächtnisses, die Aufmerksamkeitsspanne, das Schlafbedürfnis oder auch psychophysiologische Vorgänge des Menschen – zugunsten der Fehlervermeidung zu respektieren und die Arbeitssysteme anzupassen. Denn nicht der Mensch soll sich Systemen anpassen, sondern Systeme sind dahingehend zu verändern, dass sie die darin tätigen Personen in ihrer Arbeit unterstützen und nicht überfordern [4].
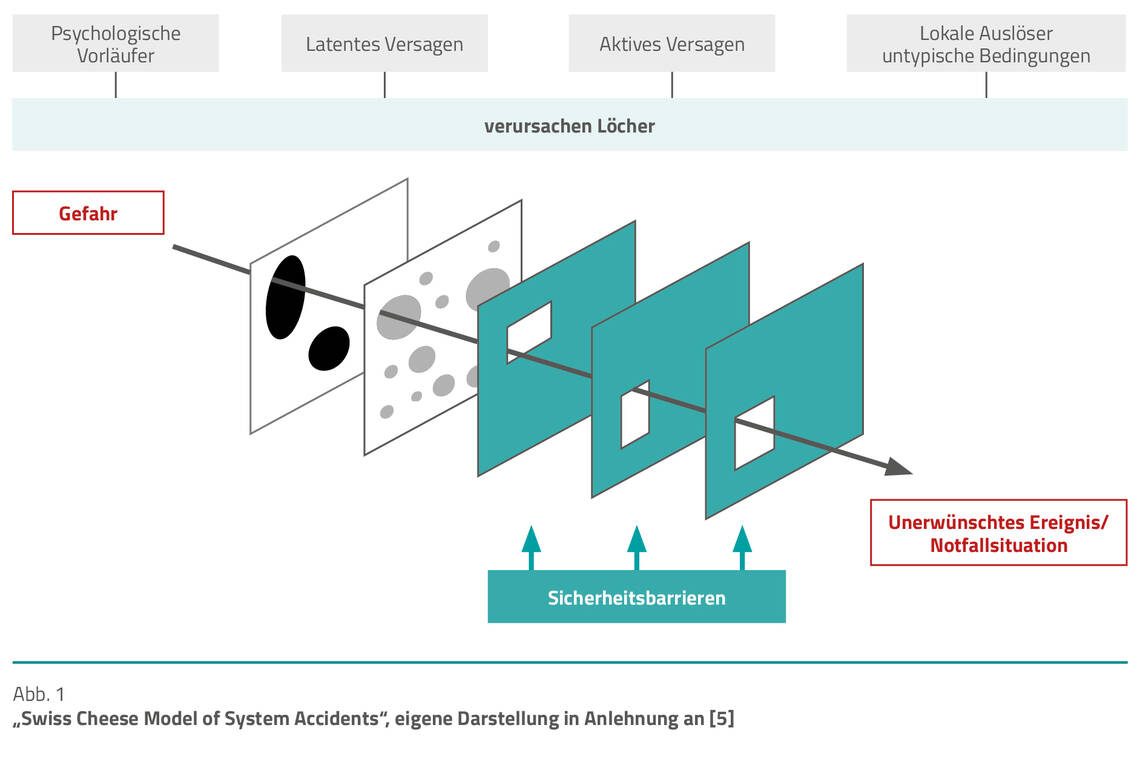
Diese Art der Systemanpassung oder der Sicherheitsarchitektur ist charakteristisch für Hochsicherheitsorganisationen und -bereiche wie Einrichtungen des Gesundheitswesens [4]. Das in diesem Zusammenhang häufig genutzte „Swiss Cheese Model of System Accidents“ [5] (Abb. 1) veranschaulicht die Verkettung verschiedener Einzelschritte zu einem unerwünschten Ereignis. In Anlehnung an dieses Modell bedarf es, zur Schaffung des Fehlerverständnisses, einer Differenzierung zwischen aktivem und latentem Versagen.
Entsteht das latente Versagen häufig aufgrund von Entscheidungen auf höheren Ebenen der Organisation, zum Beispiel in Prozessen (Ausbildung, Dienstplangestaltung), und sind in ihren Auswirkungen nicht unmittelbar sichtbar, so treten im Gegensatz dazu die Auswirkungen des aktiven Versagens unmittelbar und an der entsprechenden Schnittstelle auf. Aktives Versagen verursachen Ärztinnen und Ärzte, Pflegepersonal oder anderes medizinisches und therapeutisches Personal. Dennoch können Gefahren nur dann zu einem unerwünschten Ereignis führen, wenn aktives und latentes Versagen gemeinsam auftreten [6].
Mit Einführung entsprechender Sicherheitsbarrieren, um aktives oder latentes Versagen zu vermeiden, lässt sich zwar die Zahl vermeidbarer unerwünschter Ereignisse reduzieren, jedoch nicht in allen Fällen gänzlich verhindern [7]. So treten nach Schätzungen des Aktionsbündnisses Patientensicherheit (APS) bei rund 400.000 bis 800.000 Patienten pro Jahr in Deutschland unerwünschte Ereignisse auf [8]. In der retrospektiven Fehleranalyse ist in 60 bis 70 Prozent der Fälle der Fehler im Bereich Human Factor zu verorten [1, 9, 10, 11].
CRM entschärft Risiken
Das Crew Ressource Management (CRM) versteht sich infolgedessen als Mittel, um Fehler zu reduzieren und potenzielle Gefahren zu entschärfen. Es soll sicherstellen, dass sich auch unter ungünstigen und unübersichtlichen Bedingungen in der Realität eines medizinischen Notfalls effektive Maßnahmen umsetzen lassen [12].
Notfälle als gravierendste Manifestion eines unerwünschten Ereignisses gehören zu den herausforderndsten Situationen, mit denen das medizinische Fachpersonal im Arbeitsalltag konfrontiert ist. In der Intensiv- und Notfallmedizin sind hierfür regelhaft Teams aus unterschiedlichen Berufsgruppen in oft wechselnder personeller Zusammensetzung für die Versorgung des hochgradig vital bedrohten Patienten zuständig.
Das Ausmaß an emotionaler und körperlicher Belastung sowie der meist rasch wechselnde Gesundheitszustand des Patienten erfordern zudem ein hohes Maß an Professionalität von allen Beteiligten [13]. So haben auf die erfolgreiche Situationsbewältigung beziehungsweise die menschliche Leistung in diesem Zusammenhang nicht nur die rein fachlichen und manuellen Kompetenzen Einfluss, sondern auch die Human Factors, die die Interaktionsfähigkeit im Team, die menschliche Wahrnehmung oder die kognitive Verarbeitung von Informationen beeinflussen [14].
Nur ein Teil der individuellen Human Factors, zum Beispiel Handlungsmuster und Gewohnheiten, Strategien des Denkens und zur Problemlösung oder auch Reaktionen auf bestimmte Situationen oder Reize, sind überhaupt durch Training zugänglich oder willkürlich adaptierbar.
Potenzial kognitiver Ressourcen ausschöpfen
Die Verfügbarkeit kognitiver Ressourcen ist notwendig, um das volle Potenzial der eigenen Leistungsfähigkeit innerhalb einer kritischen Situation abrufen zu können. Diese Ressourcen bilden die Grundlage für ein gutes Führungsverhalten sowie für eine Entscheidungs- und Durchsetzungskompetenz. Sie ermöglichen zudem den Zugriff auf relevante Fähigkeiten, wie eine objektive Wahrnehmung, die Priorisierung von Aufgaben und Maßnahmen oder auch die Antizipation weiterer Ereignisse. Jedoch können sich physische und psychische Einflussfaktoren wie Müdigkeit, Stress oder auch eigene gesundheitliche Einschränkungen teils negativ auf die persönliche Leistungsfähigkeit auswirken und so zu Konzentrationsstörungen, einer erhöhten Risikobereitschaft oder auch zu einer Kommunikation auf der Beziehungsebene führen [15, 16].
Somit gilt der Verlust kognitiver Ressourcen unter hoher Anspannung als eine der größten Herausforderungen bei der Bewältigung einer vorliegenden kritischen Situation [14]. Daher lohnt es, optionale Einflussfaktoren auf die eigene Leistungsfähigkeit im Rahmen einer bewussten Selbstreflexion zu evaluieren (zum Beispiel vor Schichtbeginn oder vor Beginn einer anspruchsvollen Intervention). Als empfehlenswert erscheint das „I’M SAFE“-Konzept, das als Akronym (Illness – Medication – Stress – Alcohol – Fatigue – Emotions/Eating) eine Übersicht über gängige limitierende Faktoren darstellt [17].
Unabhängig von dem Ergebnis der vorherigen Selbstreflexion und den daraus resultierenden Folgen für das eigene Leistungsvermögen haben Komplexität und Dynamik der jeweiligen Notfallsituation weitere Einflüsse auf die Leistung des Teams und der einzelnen Teammitglieder. Die große Zahl wahrgenommener Reize und die Masse an Informationen, die in Notfallsituationen auf den Menschen einströmen, belasten die verfügbaren kognitiven Ressourcen stark. Dies führt im schlimmsten Fall zu einem Verlust des Gesamtüberblicks über die jeweilige Situation. Zahlreiche Adapter- und Schnittstellenkomplikationen sowie die Vielfalt an unterschiedlichen optischen und akustischen Signaltönen beeinflussen dieses unübersichtliche Arbeitsumfeld in der Notfallmedizin zusätzlich negativ [18].
Vor diesem Hintergrund steigt die Wahrscheinlichkeit, dass falsche Annahmen zum Zustand des Patienten getroffen oder wichtige Faktoren übersehen werden. Weitere zu berücksichtigende Faktoren sind jene Wechselbeziehungen zwischen den verschiedenen veranlassten Maßnahmen, die in Form von Fern- und Nebenwirkungen auftreten und im Verlauf entweder zu gar keinem erkennbaren Erfolg oder zu unliebsamen Überraschungen führen.
Ursächlich dafür ist eine zu starke Fixierung auf einen Teilbereich der komplexen Situation, sogenannte Fixierungsfehler [13]. Auch die Entwicklung einer hohen situativen Eigendynamik, etwa durch eine weitere Zustandsverschlechterung des Patienten ohne Zutun des Behandlungsteams, kann den zuvor noch sicher eingeplanten Handlungsspielraum drastisch verkleinern und so zu provisorischen Lösungen unter Zeitdruck führen. Die Fähigkeit, in dieser Situation eine Entscheidung zu treffen, und die Qualität der dann getroffenen Entscheidung sind daher im Wesentlichen von der verfügbaren Zeit, den bisherigen Erfahrungswerten der handelnden Personen sowie deren Fachwissen abhängig [19].
Ohne entsprechende Konzepte oder Rahmenbedingungen kann jede kritische Situation oder jeder Notfall in kürzester Zeit eine sich selbst verstärkende Eigendynamik entwickeln.
Problemsituationen bewältigen
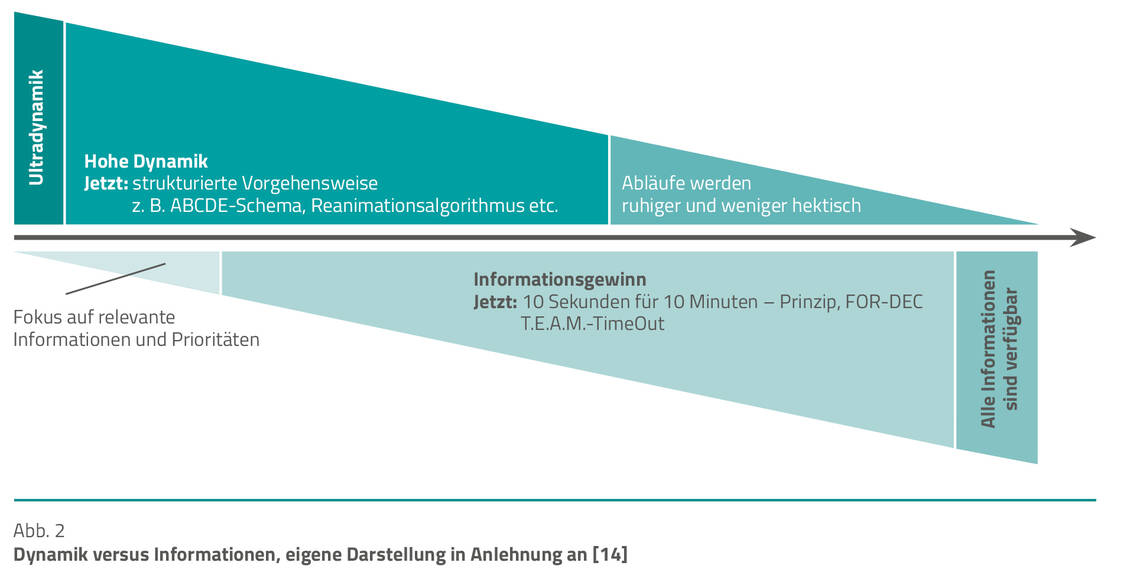
Im Notfall ist anfänglich noch eine hohe Eigendynamik vorhanden und die Menge an Informationen, zum Beispiel zum Patientenhintergrund oder zum Ereignis, das die Zustandsverschlechterung womöglich ausgelöst hat, gering. Mit der Zeit nimmt diese Dynamik ab und der Informationsgehalt wächst stetig (Abb. 2). Vor allem aber birgt die (Ultra-)Dynamik zu Beginn, neben den bereits beschriebenen Auswirkungen auf die kognitiven Ressourcen der Teammitglieder, das Risiko für Impulshandlungen in sich, die weniger auf Grundlage eines Abwägungsprozesses oder konkreter Informationen beruhen.
Stresslevel senken. Um solche Impulshandlungen zu vermeiden und eine geordnete und oftmals verbesserte Patientenversorgung zu ermöglichen, ist der Fokus zunächst darauf zu legen, den Stressfaktor aus der kritischen Situation herauszunehmen. Hilfestellung bieten das „10-Sekunden-für-10-Minuten-Prinzip“ [20] oder das „T.E.A.M.-TimeOut (TimeOut-Evaluation-Antizipation-Maßnahme)“ [17].
Beiden Konzepten ist gemein, dass alle Teammitglieder für einen kurzen Zeitraum zuhören und ihre Aktivitäten (die kardiopulmonale Reanimation ausgenommen) unterbrechen. Das „10-für-10-Prinzip“ sollte zeitnah erstmalig zu Beginn der Behandlung und im Verlauf dann erneut erfolgen, wenn eine neue Diagnose zu stellen ist, die Behandlung nicht den erwarteten Erfolg zeigt, wenn das Gefühl besteht, im Ablauf festzustecken, oder ein Teammitglied das Gefühl hat, ein erneutes TimeOut wäre notwendig [21].
Diese Zeitfenster schaffen die Möglichkeit für einen einheitlichen Informationsstand unter allen beteiligten Teammitgliedern. Inhalte für den Austausch bieten beispielsweise Informationen zur vermuteten Einsatzdiagnose, zum vordergründigen Hauptproblem und zu den unmittelbar im Anschluss geplanten Maßnahmen sowie zur entsprechenden Aufgabenverteilung im Team [21]. Auch die Benennung eines Gesamtziels ist in dem Zusammenhang sinnvoll, um im Verlauf das Risiko einer individuellen Zielanpassung/ -setzung innerhalb des Teams vorzubeugen [14].
Entscheidungen regelbasiert treffen. Eine konkrete Strategie dient dazu, auf Grundlage solider Informationen gute und strukturierte Entscheidungen zugunsten des vereinbarten Gesamtziels zu treffen. Hilfestellung dazu bietet eine gut etablierte Entscheidungsstruktur aus der Luftfahrt, das FOR-DEC-Prinzip. FOR-DEC ist ein Akronym:
- F – Facts: Was sind die Fakten?
- O – Options: Welche Optionen gibt es, um auf die aktuelle Situation zu reagieren?
- R – Risks and Benefits: Welche Risiken und Vorteile haben die einzelnen Optionen?
- D – Decision: Welche Entscheidung ist daraufhin zu treffen?
- E – Execution: Wie gestaltet sich die Ausführung, wer übernimmt welche Aufgaben?
- C – Check: Wie haben die Maßnahmen gewirkt?
Dieses Prinzip eines geschlossenen Regelkreises berücksichtigt Entscheidungsanpassungen infolge stetiger Veränderungen [22]. Unter Berücksichtigung der vorliegenden Fakten lässt sich so eine entsprechende (Handlungs-)Option in Erwägung ziehen und hinsichtlich ihrer erwartbaren Risiken bewerten.
„FOR“ kennzeichnet die Phase der Situationsanalyse, „DEC“ beschreibt die Phase des Entscheidungsprozesses. Zwischen diesen beiden Phasen besteht eine „Denkpause“, um kurz zu reflektieren, ob sich die Entscheidung richtig anfühlt. Kommt es zur Entscheidung (Decision) für die Option mit den geringsten Risiken und den besten Erfolgsaussichten, wird die Verantwortung für die auszuführende Aufgabe (Execution) an ein Teammitglied übertragen und unmittelbar im Anschluss überprüft (Check), um die tatsächliche mit der erwarteten Wirkung abzugleichen.
Nachfolgend lässt sich dieses Prinzip wiederholen, um die vorliegenden Fakten neu zu interpretieren. Diese Vorgehensweise ermöglicht ausgewogene und vermeidet Ad-hoc-Entscheidungen. Zudem haben alle Teammitglieder die Möglichkeit, das gleiche Prinzip im Zuge der eigenen Entscheidungsbildung und im Handeln zu nutzen. Auf diese Weise gestaltet sich die Sammlung von Informationen, die Entwicklung von Handlungsoptionen und die Bewertung vorliegender Risiken als Teamarbeit [23].
Zielführend kommunizieren. Ein weiterer wesentlicher Bestandteil in der Bewältigung kritischer Situationen ist eine gute Kommunikation. Sie ist Voraussetzung für eine erfolgreiche Teaminteraktion und Entscheidungsfindung sowie Bindeglied zwischen den unterschiedlichen Aspekten des menschlichen Handelns [24, 25, 26]. Kommunikation kann aber auch aus vielerlei Gründen scheitern, denn gesagt heißt nicht gehört und gehört heißt noch längst nicht verstanden. Daher empfiehlt es sich zur Eliminierung von Missverständnissen, als Empfänger einer Nachricht die Inhalte mit dem Sender abzugleichen, indem er die Kommunikationsschleife schließt.
Am Beispiel einer Notfallsituation könnte es wie folgt ablaufen: Der Arzt gibt der Pflegefachperson die Anweisung zu einer Medikamentengabe („Gib bitte 1 mg Adrenalin i.v.“). Die Pflegefachperson wiederholt das Gehörte (readback: „1 mg Adrenalin i.v.“), sodass der Arzt feststellen kann, welche Anweisung tatsächlich bei der Pflegefachperson angekommen ist. Im Falle der Übereinstimmung der zurückgegegeben mit der ursprünglichen Information bestätigt der Arzt der Pflegefachperson den Inhalt (hearback: „Ja, 1 mg Adrenalin i.v.“). Erst nach Schließen dieser Kommunikationsschleife ist das Medikament zu verabreichen [23]. Auch wenn die Anwendung der sogenannten Closed-Loop-Kommunikation zunächst ungewohnt und unnatürlich wirkt, so wissen alle beteiligten Personen, dass die Informationen richtig verstanden worden sind.
In Notfallsituationen sollte Kommunikation stets wertfrei, kurz, prägnant und zielführend geschehen. Nur so lässt sich sicherstellen, dass sich jedes Teammitglied traut, etwas einzubringen und uneingeschränkt (Nach-)Fragen stellen kann. Die Organisation der Kommunikation obliegt hierbei im Regelfall dem Teamleiter, der nicht nur die Informationen strukturiert, sondern auch abschließend weitere Aufgaben verteilt, die das jeweilige Teammitglied mündlich annimmt und nochmals bestätigt [23].
Notfallsituationen trainieren
Auch wenn sich Notfallsituationen oftmals unterschiedlich darstellen, so vereinen sie unter anderem die vorgestellten Merkmale bestehend aus der Dynamik der Akutsituation und den daraus resultierenden Einflüssen auf die eigene Leistungsfähigkeit beziehungsweise auf die mögliche Situationsbewältigung. Gelingt es, die vorgestellten Hilfen in den persönlichen Arbeitsalltag oder auf die Intensivstation zu übertragen, kann dies als Handlungsgrundlage und Ausgangsbasis für weitere CRM-Ausbildungsinhalte dienen. Ein sinnvoller Weg, da in Stresssituationen ein kognitiver Zugriff auf diese Inhalte nur möglich ist, wenn sie durch vorheriges Training als vertraute Handlungsmuster zur Verfügung stehen.
[1] Rall M. Patientensicherheit: Daten zum Thema und Wege aus der Krise. Urologe 2012; 51 (11): 1523–1532
[2] Buerschaper C. Organisationen – Kommunikationssystem und Sicherheit. In: Badke-Schaub P, Hofinger G, Lauche K (Hrsg.). Human Factors – Psychologie sicheren Handelns in Risikobranchen, 2. Aufl. Berlin, Heidelberg: Springer; 2012
[3] St. Pierre M, Hofinger G. Fehler und menschliches Versagen. In: St. Pierre M, Hofinger G (Hrsg.). Human Factors und Patientensicherheit in der Akutmedizin. 4. Aufl. Berlin, Heidelberg: Springer; 2020: 39–63
[4] St. Pierre M, Hofinger G. Risikofaktor Mensch? „Human Factors“ und Patientensicherheit. In: St. Pierre M, Hofinger G (Hrsg.). Human Factors und Patientensicherheit in der Akutmedizin. 4. Aufl. Berlin, Heidelberg: Springer; 2020: 3–21
[5] Reason J. Understanding adverse events: human factors. Quality in Health Care 1995; 4: 80–89
[6] Wachter R. Basisprinzipien der Patientensicherheit. In: Koppenberg J, Gausmann P, Henniger M (Hrsg.). Fokus Patientensicherheit: Fehler vermeiden, Risiken managen. Berlin: ABW; 2010: 11–17
[7] Paula H. Patientensicherheit im Krankenhaus. In: Paula H (Hrsg.). Patientensicherheit und Risikomanagement in der Pflege. Für Stationsleitungen und PDL. 2. Aufl. Berlin: Springer; 2017: 2–6
[8] Schrappe M. APS-Weißbuch Patientensicherheit. Herausgegeben vom Aktionsbündnis Patientensicherheit e. V. Berlin: MWV; 2018
[9] Rall M, Lackner CK. Crisis Resource Management (CRM). Notfall- und Rettungsmedizin 2010; 13: 349–356
[10] Hofinger G. Human Factors für Simulatortrainings. Grundlegende Konzepte – klinische Anwendung. In: St. Pierre M, Breuer G (Hrsg.). Simulation in der Medizin. Berlin, Heidelberg: Springer; 2018
[11] Lang B, Ruppert M, Schneibel W, Urban B. Teamtraining in der Luftrettung. Notfall- und Rettungsmedizin 2010; 13: 368–374
[12] Rall M, Gaba DM. Human performance and patient safety. In: Miller RD (Hrsg.). Miller’s Anesthesia. Philadelphia, PA: Elsevier, Churchhill Livingstone; 2009: 93–150
[13] Böll B, Naendrup JH, Reifarth E, Garcia Borrega J. Interdisziplinäre und interprofessionelle Kommunikation im Team. Med Klein Intensivmed Notfmed 2022; 117: 588–594
[14] Marx D, Lange P. Entscheidungsfindungen in der Akut- und Notfallmedizin. Notfallmedizin up2date 2019; 14 (1): 71–87
[15] Undre S, Koutantji M, Sevdalis N et al. Multidisciplinary crisis simulations: the way forward for training surgical teams. World J Surg 2007; 31: 1843–1853
[16] Walker S, Brett S, Mckay A et al. Observational skill-based clinical assessment tool for resuscitation (OSCAR): development and validation. Resuscitation 2011; 82: 835–844
[17] Marx D. Faktor Mensch. Sicheres Handeln in kritischen Situationen. 2. überarb. Aufl. Kiel: Medi-Learn; 2017
[18] National Patient Safety Agency (NPSA). Design for patient safety: A guide to the design of electronic infusion devices (2010). Im Internet: www.rca.ac.uk/documents/401/NPSAIn-fusion_devicesSallyHalls.pdf
[19] Kahneman D. Schnelles Denken, langsames Denken. München: Siedler; 2012
[20] Rall M, Glavin R, Flin R. The ‘10-seconds-for-10-minutes principle’ – Why things go wrong and stopping them getting worse. Bulletin of The Royal College of Anaesthetists – Special human factors issue 2008; 51: 2614–2616
[21] Rall M, Langewand S, Op Hey F. Crew Resource Management: Mehr als gute Kommunikation. Retten 2017; 6: 354–359
[22] Hörmann HJ. FOR‑DEC. A prescriptive Model for aeronautical Decision Making. In: Fuller R, Johnson N, McDonald N (Hrsg.). Human Factors in Aviation Operations. Farnham: Ashgate Publishing; 1995
[23] St. Pierre M, Hofinger G. Risikofaktor Mensch? Kommunikation: Reden ist Gold. In: St. Pierre M, Hofinger G (Hrsg.). Human Factors und Patientensicherheit in der Akutmedizin. 44. Aufl. Berlin, Heidelberg: Springer; 2020: 235–265
[24] Schmutz J, Manser T. Do team processes really have an effect on clinical performance? A systematic literature review. Br J Anaesth 2013; 110 (4): 529–544
[25] Manser T. Teamwork and patient safety in dynamic domains of healthcare: a review of the literature. Acta Anaestesiol Scand 2009; 53 (2): 143–151
[26] Weaver SJ, Rosen MA, DiazGranados D et al. Does teamwork improve performance in the operating room? A multilevel evaluation. Jt Comm J Qual Patient Saf 2010; 36 (3): 133–142