Ketamin ist seit über 50 Jahren auf dem Markt. Seine Weiterentwicklung Esketamin (Ketanest®-S) ist seit 1997 in Deutschland erhältlich. Zwei außerordentlich interessante Medikamente mit einem sehr vielfältigen Wirkspektrum, die auch außerhalb der Anästhesie, Intensivmedizin und Notfallmedizin für Therapien geeignet sind.
Ketamin (Ketalar®, Ketanest®) und Esketamin (Ketanest®-S) sind bekannte Medikamente, die wahrscheinlich auf jeder Intensivstation, in jeder Anästhesieabteilung oder Notaufnahme und auf allen Notarztwagen bevorratet sind. Sie ermöglichen eine Schmerzbehandlung, eine Analgosedierung und sogar eine Narkoseeinleitung.
Als einzigartige Eigenschaft ist hervorzuheben, dass trotz der potenten analgetischen bzw. analgosedierenden Wirkung von Ketamin und Esketamin die Spontanatmung und die Schutzreflexe erhalten bleiben. Herausragend ist auch, dass sie keine Kreislaufdepression hervorrufen, selbst bei Patientinnen und Patienten (im Folgenden: Patienten) mit Volumenmangel.
Jedoch ist immer wieder davon zu hören, dass Patienten dadurch Albträume oder Angstzustände bekommen. Manche Anwenderinnen bzw. Anwender (im Folgenden: Anwender) sind daher der Ansicht, dass die Medikamente zwar ihren berechtigten Platz in der prähospitalen Notfallmedizin haben, aber in der Notaufnahme oder Anästhesie keinen besonderen Stellenwert besitzen.
Auch finden sich in der Fachliteratur Kontraindikationen, die jedoch nicht der aktuellen Studienlage entsprechen.
Zudem gibt es erstaunliche Anwendungsgebiete für dieses „Narkosemedikament“, etwa die therapierefraktäre Depression. Die Intention dieses Beitrags ist es, einerseits den Leserinnen und Lesern, die an Grundlagen interessiert sind, einen Einstieg zu vermitteln und andererseits weniger Bekanntes zu präsentieren.
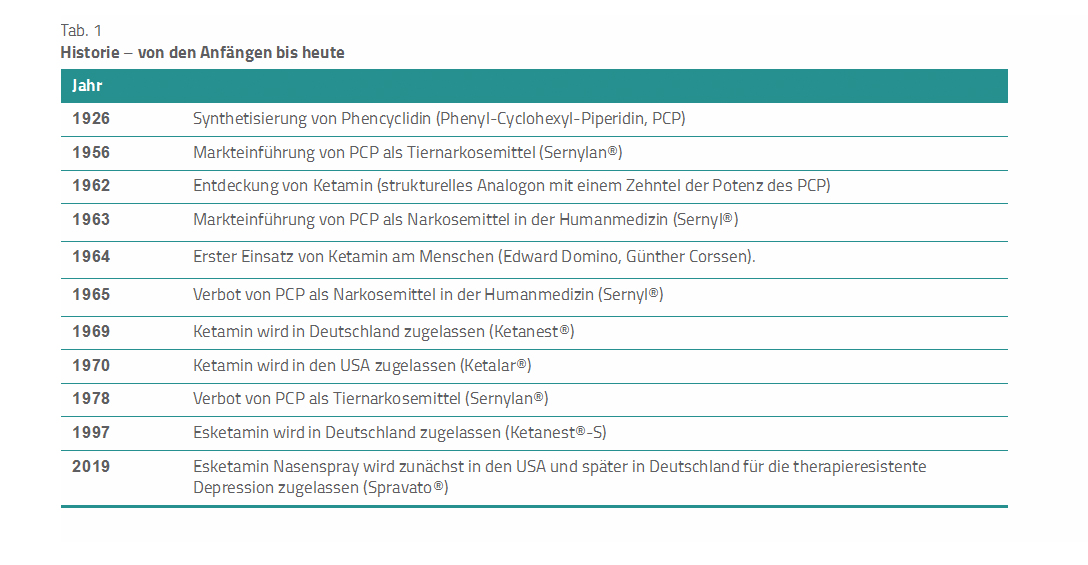
Von den Anfängen bis heute
Ketamin und Esketamin gehen auf das Phencyclidin (PCP) zurück, das bereits 1926 synthetisiert wurde (Tab. 1). Phencyclidin ist der internationale Freiname, die Abkürzung PCP basiert auf der chemischen Bezeichnung Phenyl-Cyclohexyl-Piperidin. 1956 kam es als Tiernarkosemittel unter dem Namen Sernylan® auf den Markt. Schon bald wurde PCP an Menschen getestet, um es als Anästhetikum in der Humanmedizin einzuführen. Erste klinische Tests offenbarten jedoch schwerwiegende Nebenwirkungen wie Desorientierung, Angstzustände und Halluzinationen.
Erstaunlicherweise erhielt das Medikament 1963 trotzdem die Zulassung für die Anwendung am Menschen (Handelsname Sernyl®). Aufgrund der erwähnten Nebenwirkungen wurde es jedoch bereits 1965 wieder vom Markt genommen.
Wichtig zu wissen: Eine legale PCP-Anwendung am Menschen war fortan nicht mehr möglich. Da sich ab Mitte der 1970er-Jahre ein steigender PCP-Missbrauch abzeichnete, durfte Sernylan® ab 1978 auch nicht mehr in der Veterinärmedizin zur Anwendung kommen.
Trotz der psychomimetischen Nebenwirkungen galt PCP als vielversprechende Ausgangssubstanz für weitere Forschungen. Diese führten 1962 in den USA zur Entwicklung des Ketamins. Ketamin ist ein strukturelles Analogon mit einem Zehntel der PCP-Potenz [1]. Es wurde für Versuche am Menschen ausgewählt und 1970 in den USA von der Food and Drug Administration unter dem Handelsnamen Ketalar®, unter dem das Medikament auch heute noch in der Schweiz erhältlich ist, zugelassen [2].
Nahezu zeitgleich war Ketamin Berichten zufolge bereits in der Drogenszene bekannt – gängige Bezeichnungen sind „Special K“, „K“, „Super K“, „Kate“ und andere.
Obwohl Ketamin strukturell verwandt mit PCP ist, weist es zwar deutlich weniger Nebenwirkungen auf, kann aber aufgrund seiner strukturellen Ähnlichkeit ebenfalls Ängste und unangenehme Erlebnisse auslösen.
Wichtig zu wissen: Aus diesem Grund wird Ketamin oft mit Midazolam oder einem anderen Benzodiazepin kombiniert.
1969 kam Ketamin in Deutschland unter dem Handelsnamen Ketanest® auf den Markt, ein Jahr früher als in den USA selbst. Die Weiterentwicklung Esketamin (Ketanest®-S) wurde in Deutschland 1997 eingeführt – ein sog. Razemat [11, 12].
Wichtig zu wissen: Im Vergleich zu Ketamin genügt für die Behandlung mit Esketamin etwa die halbe Dosierung. Zudem treten Ängste und andere unangenehme Wahrnehmungen seltener und in abgeschwächter Form auf [3–6].
Unter dem Handelsnamen Spravato® erhielt Esketamin als Nasenspray 2019 in den USA und in Deutschland für die therapieresistente Depression die Zulassung [7–10].
Wichtig zu wissen: Erkrankte gelten als therapieresistent depressiv, wenn an ihnen zwei Medikamente in Folge trotz korrekter Dosierung und Einnahme keine Wirkung zeigen.
Pharmakologische Grundlagen
Zentrales Nervensystem. Das zentrale Nervensystem (ZNS) benötigt, wie auch andere Organe, hemmende und erregende Transmitter (Botenstoffe), um ausgewogen arbeiten zu können. Zwei Aminosäuren spielen für diese unterschiedlichen Aufgaben eine wesentliche Rolle:
- Glutaminsäure (meist als Glutamat bezeichnet). Glutamat besitzt im ZNS eine erregende (exzitatorische) Funktion. Es existieren mehrere Untertypen (Subtypen) von Glutamat-Rezeptoren: NMDA-, Kainat- und AMPA-Rezeptoren.
- Gamma-Amino-Butter-Säure (GABA). GABA wirkt im ZNS hemmend (inhibitorisch).
NMDA-Rezeptor. Der NMDA-Rezeptor (NMDA = N-Methyl-D-Aspartat) ist ein Untertyp der Glutamat-Rezeptoren – auch bezeichnet als Glutamat- Rezeptor vom NMDA-Typ. Genau hier docken Ketamin bzw. Esketamin (und auch PCP) im ZNS an. Der NMDA-Rezeptor ist ein postsynaptischer sog. Ionenkanal-Rezeptor (auch als ionotroper Rezeptor bezeichnet). Er stellt einen Kanal in die Zelle dar und ist bei Aktivierung für Natrium-, Kalium- und Calcium-Ionen durchlässig.
NMDA-Rezeptoren kommen überall im ZNS vor, wobei die Häufigkeit variiert. Die Wissenschaft nimmt an, dass etwa 50 Prozent der Neuronen im ZNS glutamerge Synapsen haben. In einigen Bereichen des Gehirns findet sich eine besonders hohe Dichte. Vermutlich ist Glutamat der wichtigste zentralnervöse Transmitter.
Wichtig zu wissen: Ketamin/Esketamin wirken am NMDA-Rezeptor antagonistisch (als Gegenspieler). Sie erzeugen dort eine Kanalblockade. Dieser Mechanismus gilt als Ursache für die anästhetischen Wirkungen: Amnesie, Analgesie, sedierende Effekte, Hypnose [3–6].
Sympathomimetische Effekte. Ketamin und Esketamin haben die einzigartige Eigenschaft, trotz ihrer (dosisabhängigen) analgetischen, sedierenden und anästhetischen Wirkung keine Kreislaufdepression hervorzurufen. Im Gegenteil: Sie gelten als hervorragendes Analgetikum bzw. Anästhetikum bei Traumapatienten mit (potenziellem) Volumenmangel bzw. Schock und vergleichbaren Konstellationen (z. B. Sepsis).
Zugleich gelten sie daher aber auch als ungeeignet, um eine Schmerzlinderung im Falle eines akuten Koronarsyndroms zu erzielen. Einer der Transmitter im Sympathikus ist das Noradrenalin. Wird Noradrenalin im Körper ausgeschüttet, um an den Erfolgszellen bestimmte Effekte auszulösen, sollen die postsynaptischen Rezeptoren natürlich nicht dauerhaft stimuliert werden. Das freigesetzte Noradrenalin soll rasch wieder aus dem synaptischen Spalt verschwinden. Der Abbau von Noradrenalin erfolgt auf verschiedenen Wegen. Von diesen sind zwei an dieser Stelle interessant, weil Ketamin und Esketamin diese Abbauwege beeinflussen:
- der Noradrenalintransporter (NAT). Er sorgt für die Rückaufnahme von Noradrenalin in das Neuron, das zuvor das Noradrenalin freigesetzt hat.
- der extraneuronale Monoamintransporter (EMT). Er befindet sich u. a. in der Membran der postsynaptischen Zelle. Er hat nur einen kleinen Anteil daran, dass das Noradrenalin aus der Synapse eliminiert wird. Dafür hat er jedoch eine große Bedeutung für die Entfernung von zirkulierenden Katecholaminen aus dem Blut.
Ketamin bzw. Esketamin hemmen NAT und EMT. Somit wird Noradrenalin langsamer abgebaut, was die Wirkungen im Sinne einer Sympathikusaktivierung erklärt [3–6]. Die Herzfrequenz und der Blutdruck steigen etwas an bzw. bleiben stabil.
Wichtig zu wissen: Ketamin bzw. Esketamin wirken im Organismus übrigens auch noch auf verschiedene weitere Rezeptoren, die nicht Gegenstand dieses Beitrags sind.
Anwendungsgebiete
Ketamin und Esketamin sind vielfältig einsetzbar, u. a. für bzw. als
- Analgesie bzw. Analgosedierung in der Notfallmedizin (laut Fachinformation). Intravenöse oder intramuskuläre Gabe. Ein Off-Label-Use ist hingegen die intranasale Verabreichung für diesen Zweck.
- Narkoseeinleitung und -aufrechterhaltung (laut Fachinformation). Intravenöse oder intramuskuläre Gabe.
- Narkoseeinleitung beim Status asthmaticus, wenn andere spezifische Maßnahmen nicht erfolgreich waren (laut Fachinformation). Intravenöse oder intramuskuläre Gabe. Grund ist, eine Bronchodilatation zu fördern.
- verfahrensbezogene (prozedurale) Sedierung, z. B. für die Reposition einer Fraktur, Anlage einer Thoraxdrainage, Verbandwechsel bei brandverletzten Patienten (laut Fachinformation, wenngleich nicht wörtlich erwähnt). Intravenöse oder intramuskuläre Gabe.
- Ergänzung bei Regionalanästhesien (laut Fachinformation). Nur intravenöse Gabe.
- Narkoseeinleitung beim septischen Schock (Off-Label-Use).
- Verstärkung der analgetischen Wirkung von Opioiden, wenn (z. B.) ein Traumapatient nach Opioidgabe immer noch Schmerzen hat und eine erneute Gabe des Opioids vermieden werden soll, etwa aus Sorge vor einer Atemdepression (Off-Label-Use).
- Narkoseeinleitung bei Patienten mit katecholaminpflichtigem kardiogenen Schock (Off-Label-Use).
- akute Agitation, wenn die Patienten gegenüber sich selbst oder anderen aggressiv sind (Off-Label-Use). Neben der Möglichkeit, Ketamin oder Esketamin intravenös zu verabreichen, ist es gerade bei dieser Indikation sehr hilfreich, dass eine intramuskuläre bzw. intranasale Verabreichung möglich ist.
- diverse Schmerzsyndrome, z. B. bei Nervenschäden im Zusammenhang mit onkologischen Erkrankungen, dem komplexen regionalen Schmerzsyndrom, Phantomschmerzen und Migräne (Off-Label-Use).
- Behandlung von Erwachsenen mit schwerer Depression (Spravato® Nasenspray, laut Fachinformation). Der genaue Wirkmechanismus ist unklar, aber nicht das Esketamin selbst, sondern sein Metabolit Hydroxynorketamin gilt als dafür verantwortlich. Letzterer hemmt nicht den NMDA-Rezeptor, sondern wirkt am AMPA-Rezeptor (ein anderer Glutamat-Rezeptor-Typ) aktivierend.
Die Auflistung zeigt verschiedene Anwendungsgebiete laut Fachinformation des Herstellers. Zugleich sind zahlreiche Anwendungsmöglichkeiten aufgelistet, die in der Fachinformation nicht enthalten sind – sie fallen unter den Begriff „Off-Label-Use“. Darunter wird die Verordnung eines Arzneimittels verstanden, das zwar in Deutschland zugelassen ist, jedoch nicht für die beabsichtigte Indikation oder Patientengruppe – z. B.
- für die „falsche“ Krankheit,
- in einer „falschen“ Altersgruppe,
- in der „falschen“ Dosierung,
- mittels eines „falschen“ Applikationsweges [13].
Zwar kommt beim Off-Label-Use in bestimmten Fällen eine Verschuldenshaftung der verordnenden Ärztin bzw. des verordnenden Arztes in Betracht. Erfüllt der Off-Label-Use den aktuellen fachlichen Standard, wird er evtl. als „bestimmungsgemäßer Gebrauch“ anerkannt. Ein Off-Label-Use ist nicht automatisch verboten, wie gelegentlich unzutreffend behauptet wird. Gerade in der Pädiatrie und Kinderanästhesie ist der Off-Label-Use tägliche Realität, weil die bewährten Medikamente nicht für alle Altersgruppen zugelassen sind. Landsleitner führt dazu aus: „Der Anwender muss sich dessen bewusst sein, sich jedoch keinesfalls von der Anwendung bewährter Medikamente oder Applikationswege abhalten lassen“ [14].
Das Ketamin-Gehirn-Kontinuum
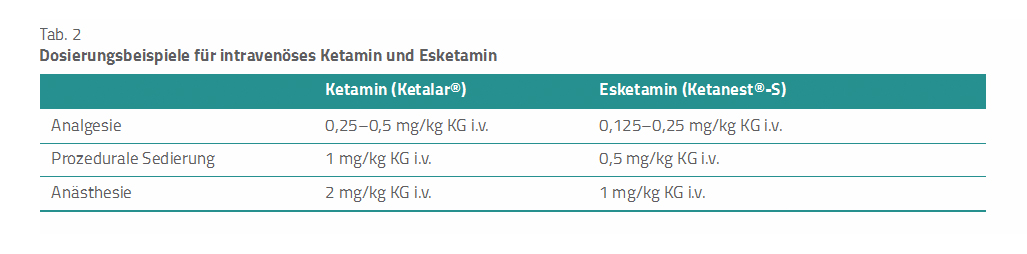
Die in den Tabellen 2 und 3 aufgelisteten Dosierungsangaben vermitteln den Eindruck, als würde eine bestimmte Dosierung immer zu einem vorhersehbaren Effekt führen. Tatsächlich überschneiden sich die Dosisbereiche und können von Patient zu Patient unterschiedlich sein. Strayer hat das als „Ketamine Brain Continuum“ (Ketamin-Gehirn-Kontinuum) beschrieben [30]. Demzufolge gibt es vier Dosisbereiche:
- Eine niedrige Dosierung von 0,1–0,3 mg Ketamin/kg KG (Kilogramm Körpergewicht), die vorwiegend analgetisch wirkt. Die psychomimetischen Effekte sind dem Autor zufolge minimal oder gar nicht vorhanden, aber möglicherweise ist die analgetische Wirkung nicht ausreichend.
- Eine etwas höhere Dosierung von 0,2–0,5 mg Ketamin/kg KG, die eine ausgezeichnete Analgesie bewirkt, den Patienten aber auch „high“ macht. Den meisten Patienten werden die Wahrnehmungsverzerrungen gefallen, anderen nicht. Aber die Patienten wissen, was vor sich geht, wo sie sind und wer sie sind.
- Eine teilweise dissoziative Dosis von 0,4–0,8 mg Ketamin/kg KG, bei der die Patienten noch ein gewisses Maß an Bewusstsein haben. Einige von ihnen können zielgerichtete Handlungen ausführen, manche können aber weder sehen noch hören, sprechen oder sich bewegen. Obwohl die meisten Patienten diese Situation gut verkraften, empfinden sie einige als beängstigend – eine partielle Dissoziation ist kein für Patienten erwünschter Zustand.
- Die dissoziative Dosis von mehr als 0,7 mg Ketamin/kg KG isoliert den Patienten von allen äußeren Reizen. Dies stellt den gewünschten Zustand dar, um Ketamin für eine bestimmte Prozedur oder endotracheale Intubation einzusetzen. Es können zwar Bewegungen und ein Nystagmus auftreten, aber die Patienten sind zu keiner willentlichen Handlung fähig. Das dissoziierte Gehirn ist nicht bei Bewusstsein und baut keine Erinnerungen auf, die Patienten erinnern sich somit im Allgemeinen nicht an diese Zeit. Die Atmung bleibt erhalten.
Ein US-amerikanisches Positionspapier empfiehlt, Ketamin zum Zwecke der prozeduralen Sedierung nicht mit weniger als 1 mg/kg KG einzusetzen [17]. Die Autoren schreiben: „Wir sind der Meinung, dass intravenöse Ketamin-Dosen zwischen 0,5 und 0,9 mg/kg KG für die Sedierung nicht wirksam sind und den Patienten ein Gefühl der Unwirklichkeit vermitteln können, was Probleme bei der Patientenführung hervorrufen kann.“
Wichtig zu wissen: Obige Dosierungsangaben beziehen sich auf Ketamin und müssen in etwa halbiert werden, um sie auf das in Deutschland verwendete Esketamin übertragen zu können.
Kontraindikationen bzw. Warnhinweise
Die folgende Auflistung erhebt keinen Anspruch auf Vollständigkeit. Als Kontraindikationen bzw. Warnhinweise gelten:
- Analgesie beim akuten Koronarsyndrom (ACS), da eine Steigerung des Sauerstoffverbrauchs am Herzen resultiert. Nur vorsichtige Anwendung bei instabiler Angina pectoris oder Myokardinfarkt in den zurückliegenden sechs Monaten.
- schlecht eingestellte oder unbehandelte Hypertonie, dies entspricht laut Fachinformation einem systolischen Blutdruck ≥ 180 mmHg bzw. einem diastolischen Blutdruck ≥ 100 mmHg. Liegen die gemessenen Blutdruckwerte nicht darüber, gilt ein Einsatz von Ketamin bzw. Esketamin als vertretbar.
- drohende Uterusruptur und Nabelschnurvorfall, weil der Tonus des Uterus erhöht wird.
Nicht eingesetzt werden sollten Ketamin und Esketamin
- in der Schwangerschaft und Stillzeit (bzw. nur bei strenger Indikationsstellung),
- bei nicht oder ungenügend behandelter Schilddrüsenüberfunktion (Hyperthyreose),
- an Patienten, die unter Alkoholeinfluss stehen oder eine Alkoholintoxikation haben (Sorge vor einer Atemdepression). Die Studienlage deutet jedoch darauf hin, dass in den allermeisten Fällen auch bei alkoholisierten Patienten keine Atemdepressionen auftreten.
Veraltete Kontraindikationen
Perforierende Augenverletzungen. Früher galten perforierende Augenverletzungen als Kontraindikation in der Annahme, dass Ketamin den Augeninnendruck steigert. Halstead et al. zeigten, dass Ketamin den intraokularen Druck bei pädiatrischen Patienten ohne Augenverletzung nicht steigert [15].
Drayna et al. kamen zum gleichen Ergebnis und wiesen nach, dass Dosierungen bis zu 4 mg Ketamin/kg KG keine klinisch relevante Steigerung des intraokularen Drucks hervorrufen [16].
Ein aktuelles Positionspapier von Morgan et al. führt aus, dass Ketamin-induzierte Veränderungen des intraokularen Drucks gemäß Studienlage sehr gering und klinisch nicht signifikant sind [17]. Auch die aktuellen Tactical Combat Casualty Care Guidelines schließen den Einsatz von Ketamin bei bekannten oder vermuteten offenen Verletzungen des Augapfels nicht aus [18].
Wichtig zu wissen: Allerdings sollte Ketamin nicht zur Sedierung für eine Augenuntersuchung zum Einsatz kommen, da ein Nystagmus eine der bekannten Nebenwirkungen ist.
Narkoseeinleitung oder -aufrechterhaltung beim SHT. Studien aus den 1970er-Jahren befürchteten einen Ketamin-bedingten Anstieg des intrakraniellen Drucks. Sie bildeten die Wurzel des Mythos und sind aus heutiger Sicht methodisch und qualitativ von geringer Aussagekraft. Die Bedenken gegen die Verwendung von Ketamin bei Patienten mit Schädel-Hirn-Trauma (SHT) konnten jedoch eine Reihe weiterer Studien widerlegen. Gerade die Einleitung einer Notfallnarkose mit Ketamin weist aufgrund der günstigen Kreislaufeigenschaften des Medikaments Vorteile für Patienten mit SHT auf, weil Blutdruckabfälle hier prognostisch ungünstig sind. Möglicherweise hat Ketamin bei diesen Patienten sogar einen hirnprotektiven Effekt [19–22].
Psychiatrische Erkrankungen. Laut Fachinformation soll Esketamin bei schweren psychischen Störungen, auch in der Anamnese, nur mit besonderer Vorsicht zur Anwendung kommen. Grund ist wohl das potenzielle Risiko möglicher Halluzinationen und irrationalen Verhaltens. Nach Ansicht von Fachleuten schließen psychiatrische Erkrankungen den Einsatz von Ketamin nicht aus. Ein australischer Luftrettungsdienst verwendete Ketamin, um Patienten mit akuten psychiatrischen Erkrankungen gefahrlos transportieren zu können. Die allermeisten Patienten in der Studie hatten als primäre Wiederaufnahmediagnose eine Exazerbation der Schizophrenie. Studien, die den Einsatz von Ketamin an Patienten mit Schizophrenie untersuchten, konnten keine langfristigen schädlichen Auswirkungen oder durch Ketamin ausgelöste Rückfälle feststellen. Ketamin als Notfallsedierung bei akuter Erregung beschrieben das Militär, die Notaufnahme und andere Bereiche von Krankenhäusern [23–27]. Nicht zuletzt dient auch Esketamin-Nasenspray zur Behandlung der Depression.
Psychomimetische Effekte
Laut einer Umfrage haben fast 90 Prozent der befragten Anwender Vorbehalte gegen die Medikamente, weil sie im Ruf stehen, Ängste und andere unangenehme Wahrnehmungen hervorzurufen. Es kursieren auch Geschichten über Patienten, die im Aufwachraum lagen und das Gefühl hatten, über ihrem eigenen Körper zu schweben. Wahrscheinlich kommen die Medikamente in verschiedenen Situationen daher nicht zur Anwendung, obwohl sie sinnvoll einzusetzen wären.
Zunächst einmal ist zu bedenken, dass die Beliebtheit in der Drogenszene nicht von ungefähr kommt. Manche Anwender mögen die „Out-of-body“-Erfahrungen: Sie gaben an, sie glaubten sich selbst aus der Ferne zu beobachten. Andere beschrieben Empfindungen wie „durch einen Tunnel gehen“, „Wahrnehmen einer Lichtquelle“ oder „Eintreten in das Licht“. Einige Anwender sahen bunte, kontrastreiche oder kaleidoskopartige Farben. Manchmal sind sie nicht mehr fähig, sich an Dinge zu erinnern. Oder Dinge fühlen sich unwirklich an – wie in einem Traum oder in einem Film. Diese Wahrnehmungen sind erwünscht und angenehm. Und vielleicht empfindet es der Patient im Aufwachraum ebenfalls als schön, über seinem eigenen Körper zu schweben.
Jedoch gibt es auch eine Kehrseite der Medaille: Manche Menschen nehmen ein Taubheitsgefühl wahr. Dies kann es schwierig oder sogar unmöglich machen, zu sprechen oder sich zu bewegen. Verständlicherweise genießt nicht jeder dieses Gefühl der Hilflosigkeit. Auch Panik und Angstzustände oder Albträume können auftreten. Patienten können nach Ketamin-Anwendung unruhig, verwirrt oder aggressiv sein (Stadium 3 des Ketamin-Gehirn-Kontinuums). Gerade dies bereitet Anwendern Sorge und führt zu Vorbehalten gegenüber den Medikamenten.
Was Anwender tun können
Gerade in den USA wird Ketamin häufig verwendet und es gibt Studien mit teils recht großen Patientenzahlen, aus denen wir einiges lernen können. In einer US-amerikanischen Studie von Ahern und Kollegen bekamen 500 Patienten in der Notaufnahme bei akuten Schmerzen niedrig dosiertes Ketamin (0,1– 0,3 mg/kg KG) [28]. Hiervon hatten 3,5 Prozent eine dokumentierte psychomimetische oder ängstliche Reaktion innerhalb einer Stunde nach der Ketamin-Verabreichung. Lediglich drei Patienten benötigten Lorazepam zur Sedierung, bei den anderen waren die Reaktionen leicht und besserten sich ohne Intervention oder mit Beruhigung durch das Personal der Notaufnahme.
Die Studie führt zu einer wichtigen Erkenntnis: Die Autoren vermuten, dass einige Patienten die Auswirkungen v. a. deshalb als negative Erfahrungen angaben, weil sie überrascht wurden. Mit wachsender Erfahrung mit niedrig dosiertem Ketamin gelangten die Autoren zu der Ansicht, dass die Aufklärung der Patienten über die Möglichkeit psychomimetischer Nebenwirkungen die Wahrscheinlichkeit verringert, diese als negativ zu empfinden, wenn sie auftreten. Die Autoren erachten es daher als sinnvoll, Patienten vor der Verabreichung routinemäßig zu informieren und ihnen zu versichern, dass jedes „komische Gefühl“ von kurzer Dauer sein wird. Zudem betonen sie, eine möglichst ruhige Umgebung zu schaffen. Auch andere Anwender haben festgestellt, dass eine günstige Beeinflussung der Patienten durch eine positive Suggestion möglich ist [29].
Die Traumqualität ließ sich bei Verwendung von Ketamin (ohne Benzodiazepin) erheblich verbessern, wenn Patienten vor der Anwendung die Info erhielten, nach Gabe dieses Medikaments würden sie sehr schöne Träume haben. Wie schon erwähnt, sollte Ketamin im Rahmen einer prozeduralen Sedierung mit mind. 1 mg/kg KG verwendet werden, Esketamin entsprechend mit mind. 0,5 mg/kg KG [17].
Zusammenfassung
Ketamin und Esketamin sind faszinierende Medikamente, die dosisabhängig das gesamte Spektrum von Analgesie über prozedurale Sedierung bis hin zur Narkoseeinleitung ermöglichen. In unterschiedlichen Situationen ist es von großem Vorteil, dass die Medikamente auch intranasal oder intramuskulär verabreichbar sind. Zu den herausragenden Vorteilen gehören die erhaltene Atmung und Schutzreflexe im niedrigen und mittleren Dosisbereich sowie die Kreislaufstabilität aufgrund einer sympathomimetischen Wirkung. Letztere ist zugleich der Grund, warum die Medikamente z. B. beim akuten Koronarsyndrom nicht verabreicht werden sollen.
Psychomimetische Nebenwirkungen sind oftmals angenehmer Art und unangenehme Wahrnehmungen treten nicht so häufig auf, wie in früheren Studien vermutet. Anwender können die Wahrnehmung seitens der Patienten günstig beeinflussen, indem sie vor der Medikamentengabe Aufklärungsarbeit leisten und angenehme Träume suggerieren. Die Verabreichung von Midazolam oder Propofol tut ihr Übriges, um Patienten abzuschirmen.
Abseits der Empfehlungen gemäß Fachinformation kommen Ketamin und Esketamin heutzutage für unterschiedlichste Indikationen zum Einsatz, z. B. die akute Agitation. Manche vermeintliche Kontraindikation aus früheren Zeiten hält einer aktuellen wissenschaftlichen Überprüfung nicht mehr stand. Trotz der ausführlichen Besprechung der Medikamente in diesem Beitrag bleibt vieles noch unerwähnt. Interessierte Leserinnen und Leser sollen sich daher ermutigt fühlen, sich mit der weiterführenden Literatur zu beschäftigen.
[1] Wikipedia. Analogon (Chemie). Im Internet: de.wikipedia.org/wiki/Analogon_(Chemie); Zugriff: 03.10.2022
[2] U.S. Food & Drug Administration. Drugs@FDA: FDA-Approved Drugs. Im Internet: www.accessdata.fda.gov/scripts/cder/daf/index.cfm. Zugriff: 01.10.2022
[3] Li L, Vlisides PE. Ketamine: 50 Years of Modulating the Mind. Front. Hum. Neurosci. 29.11.2016. Im Internet: doi.org/10.3389/fnhum.2016.00612; Zugriff: 03.10.2022
[4] Lüllmann H, Mohr K, Wehling M, Hein L (Hrsg). Pharmakologie und Toxikologie. Arzneimittelwirkungen verstehen – Medikamente gezielt einsetzen. 18. Aufl. Stuttgart: Thieme; 2016
[5] Thiel H. Anästhesiologische Pharmakotherapie. 3. überarb. Aufl. Stuttgart: Thieme; 2014
[6] Faller A, Schünke M. Duale Reihe Pharmakologie und Toxikologie. 17. überarb. Aufl. Stuttgart: Thieme; 2016
[7] Ettl A. Ein Nasenspray wird zum Hoffnungsträger für Schwerstdepressive. Welt online 14.02.2019. Berlin: Springer. Im Internet: www.welt.de/wirtschaft/article188825589/Spravato- Nasenspray-wird-Hoffnungstraeger-fuer-Schwerstdepressive.html; Zugriff: 03.10.2022
[8] Goldschmidt D. FDA approves ketamine-like nasal spray for depression. CNN health 6.3.2019. Im Internet: edition.cnn.com/2019/03/05/health/esketamine-depression-nasal-spray- fda-bn/index.html; Zugriff: 03.10.2022
[9] Im Internet: www.gesundheitsinformation.de/esketamin-spravato-bei-depression.html; Zugriff: 03.10.2022
[10] Janssen-Cilag GmbH. Leitfaden für die sichere Anwendung für Patienten – SPRAVATO® (Esketamin Nasenspray). Version 2. Februar 2021. Im Internet: www.bfarm.de/SharedDocs/Downloads/DE/Arzneimittel/Pharmakovigilanz/Risikoinformationen/EducationMaterial/ Anlagen/esketamin-spravato-patienten.pdf?__blob=publicationFile; Zugriff: 03.10.2022
[11] Die Chemie-Schule. Ausführungen zum Racemat. Im Internet: www.chemie-schule.de/KnowHow/Racemat; Zugriff: 02.10.2022
[12] SCINEXX – das wissensmagazin. Ein Spiegelbild mit tragischen Folgen – Contergan und seine (Neben-)wirkung (30.05.2000). Im Internet: www.scinexx.de/dossierartikel/ein-spiegelbild-mit- tragischen-folgen; Zugriff: 03.10.2022
[13] Rojahn J, Stute A. Off-Label-Use: Zwischen Freiheit und Pflicht. Lege artis 2012; 2: 10–15
[14] Landsleitner B, Schroth M. Analgesie und Anästhesie bei Kindernotfällen. Notfall Rettungsmed 2014; 17: 95–104. doi: 10.1007/s10049–013–1810-y; Zugriff: 07.10.2022
[15] Halstead SM, Deakyne SJ, Bajaj L et al. The effect of ketamine on intraocular pressure in pediatric patients during procedural sedation. Acad Emerg Med 2012 Oct; 19 (10): 1145–1150. doi: 10.1111/j.1553–2712.2012.01450.x; Zugriff: 07.10.2022
[16] Drayna PC, Estrada C, Wang W et al. Ketamine sedation is not associated with clinically meaningful elevation of intraocular pressure. Am J Emerg Med 2012 Sep; 30 (7): 1215–1218. doi: 10.1016/j.ajem.2011.06.001: Zugriff: 07.10.2022
[17] Morgan MM et al. Ketamine Use in Prehospital and Hospital Treatment of the Acute Trauma Patient: A Joint Position Statement. Prehosp Emerg Care 2021 Jul-Aug; 25 (4): 588–592. doi: 10.1080/10903127.2020.1801920. Epub 27.08.2020. PMID: 32776812; Zugriff: 07.10.2022
[18] Tactical Combat Casualty Care. TCCC guidelines for medical personnel; 01.08.2019. Im Internet: www.naemt.org/docs/default- source/education-documents/tccc/ tccc-mp-updates-190801/tccc- guidelines-for-medical-personnel-190801.pdf?sfvrsn=cc99d692_2; Zugriff: 07.10.2022
[19] Sehdev RS, Symmons DA, Kindl K. Ketamine for rapid sequence induction in patients with head injury in the emergency department. Emerg Med Australas 2006 Feb; 18 (1): 37–44. doi: 10.1111/j.1742–6723.2006.00802.x. PMID: 16454773; Zugriff: 07.10.2022
[20] Filanovsky Y, Miller P, Kao J. Myth: Ketamine should not be used as an induction agent for intubation in patients with head injury. CJEM 2010 Mar; 12 (2): 154–157. doi: 10.1017/s1481803500012197; Zugriff: 07.10.2022
[21] Hill GJ et al. Prehospital ketamine administration to pediatric trauma patients with head injuries in combat theaters, American Journal of Emergency Medicine 2018. doi.org/10.1016/j.ajem.2018.10.046; Zugriff: 07.10.2022
[22] Green SM, Andolfatto G, Krauss BS. Ketamine and intracranial pressure: no contraindication except hydrocephalus. Annals of Emergency Medicine 2015; 65 (1), 52–54. Im Internet: doi:10.1016/ j.annemergmed.2014.08.025; Zugriff: 07.10.2022
[23] Le Cong M, Gynther B, Hunter E, Schuller P. Ketamine sedation for patients with acute agitation and psychiatric illness requiring aeromedical retrieval: Table 1. Emergency Medicine Journal 2011; 29 (4), 335–337. doi:10.1136/emj.2010.107946; Zugriff: 07.10.2022
[24] Carpenter W Jr. The schizophrenia ketamine challenge study debate. Biol Psychiatry 1999; 46: 1081e91
[25] Melamed E, Oron Y, Ben-Avraham R et al. The combative multitrauma patient: a protocol for prehospital management. Euro J Emerg Med 2007; 14: 265e8
[26] Roberts J, Geeting J. Intramuscular ketamine for the rapid tranquilization of the uncontrollable, violent and dangerous adult patient. J Trauma 2001; 51: 1008e10
[27] Hick J, Ho J. Ketamine chemical restraint to facilitate rescue of a combative „jumper“. Prehosp Emerg Care 2005; 9: 85e9
[28] Ahern TL, Herring AA, Anderson ES et al. The first 500: initial experience with widespread use of low-dose ketamine for acute pain management in the ED. Am J Emerg Med. 2015; 33 (2): 197–201. Epub 2014/11/15. doi:10.1016/j.ajem.2014.11.010; Zugriff: 07.10.2022
[29] Richards JR, Rockford RE. Low-dose ketamine analgesia: patient and physician experience in the ED. Am J of Emerg Med. 2013; 31 (2): 390–394
[30] Strayer RJ. The Ketamine Brain Continuum. emergency medicine updates 25.12.2013. Im Internet: emupdates.com/the-ketamine-brain-continuum; Zugriff: 07.10.2022