Die beatmungsassoziierte Pneumonie ist nach wie vor eine der häufigsten Komplikationen einer länger dauernden maschinellen Beatmung. Eine überarbeitete Leitlinie des US-amerikanischen Gesundheitsministeriums nennt neue Handlungsempfehlungen zur Prävention einer nosokomialen Beatmungspneumonie.
Im Spektrum der auf Intensivstationen vorkommenden nosokomialen Infektionen steht die beatmungsassoziierte Pneumonie (kurz: Beatmungspneumonie) in allen Statistiken an vorderer Stelle. Die erforderliche, breit wirksame Antibiotikatherapie kann zur Selektion antibiotikaresistenter Erreger führen, die sich leicht auf andere Patientinnen und Patienten (im Folgenden: Patienten) und in die unbelebte Umgebung der Station ausbreiten können. Damit verändert sich auch das mikrobiologische Umfeld einer Station.
Die primäre Vermeidung einer Beatmungspneumonie hat daher unter Intensivmedizinerinnen und -medizinern sowie Hygienefachpersonal einen hohen Stellenwert.
Aufgrund zahlreicher neuer Publikationen und Metaanalysen haben die US-amerikanischen Fachgesellschaften für Hygiene und Infektiolologie zusammen mit den Zentren für Krankheitskontrolle und -prävention des Ministeriums für Gesundheitspflege und Soziale Dienste der Vereinigten Staaten (Centers for Disease Control and Prevention, CDC) und weiteren Expertengruppen ihre frühere Empfehlung [1] zur Prävention der Beatmungspneumonie jetzt aktualisiert [2].
Bedeutung und Diagnose der Beatmungspneumonie
Eine Beatmungspneumonie führt zu einer Verdopplung der durchschnittlichen Liegedauer auf Intensivstationen. Studien zeigen eine im Mittel 10%ige Mortalitätssteigerung im Vergleich zu Patienten ohne Pneumonie. Die dadurch entstehenden Kosten für das Gesundheitswesen und speziell die Krankenhäuser sind erheblich.
Die Diagnose der Beatmungspneumonie beruht üblicherweise auf neu aufgetretenen Infiltraten im Lungenröntgenbild zusammen mit Fieber und vermehrtem bzw. eitrigem Trachealsekret. Allerdings sind diese Diagnosekriterien erwiesenermaßen relativ unscharf, sodass verschiedene beteiligte Klinikerinnen und Kliniker ggf. zu abweichenden Einschätzungen kommen.
Neuer Parameter. In den USA findet daher heute als Parameter für alle Komplikationen einer Beatmung das „beatmungsassoziierte Ereignis“ (Ventilator-associated event, VAE) zur Erfassung der Rate beatmungsassoziierter Komplikationen Anwendung. Diese Messgröße lässt sich anhand des Anstiegs der am Beatmungsgerät messbaren Parameter wie des benötigten Sauerstoffanteils in der Beatmungsluft oder des endexpiratorischen Drucks ablesen.
Die in Deutschland maßgebliche Kommission für Krankenhaushygiene und Infektionsprävention beim Robert Koch-Institut (KRINKO) hält allerdings gemäß ihrer aktuell noch gültigen Empfehlung aus dem Jahr 2013 nach wie vor an der Verwendung des Begriffs „Beatmungsassoziierte Pneumonie“ fest [3].
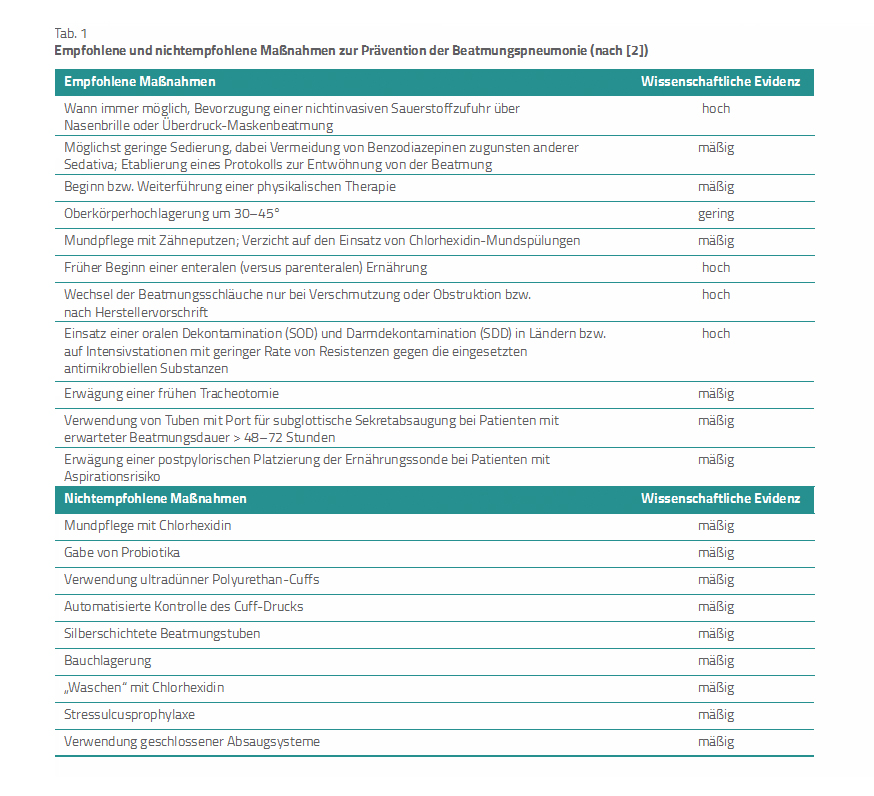
Aktualisierte Präventionsempfehlungen. Einen Überblick über die wichtigsten Empfehlungen der neuen US-amerikanischen Leitlinie und die nicht oder nicht mehr empfohlenen Maßnahmen gibt Tabelle 1.
Unterschiede zur früheren Empfehlung
Neu ist die Empfehlung, wann immer möglich einer Intubation zunächst nichtinvasive Beatmungsmethoden vorzuschalten. Die Empfehlung, Beatmungstuben mit subglottischer Sekretabsaugung zu bevorzugen, ist aufgrund neuerer Daten zwar beibehalten, aber nur noch als mögliche zusätzliche Maßnahme bei Patienten mit einer erwarteten Beatmungsdauer von > 48–72 Stunden klassifiziert. Sowohl eine intermittierende als auch eine kontinuierliche subglottische Sekretabsaugung sind möglich.
Zur Mundhygiene empfiehlt die US-amerikanische Leitlinie jetzt ausschließlich die tägliche mechanische Zahnreinigung; die tägliche Spülung mit dem Schleimhautdesinfektionsmittel Chlorhexidin ist inzwischen nicht mehr angeraten. Grund sind neuere Daten, die eine Mortalitätserhöhung infolge des in die Mundhöhle eingebrachten Chlorhexidins zeigen.
Ebenfalls neu ist gemäß Leitlinie, bei Patienten mit bestehendem Aspirationsrisiko die Verlegung der Ernährungssonde hinter den Pylorus, also ins Duodenum, zu erwägen. Trachealtuben mit ultradünnen Polyurethan-Cuffs, die insbesondere zur Vermeidung von Mikroaspirationen dienen sollten, empfiehlt die Leitlinie jetzt nicht mehr. Hintergrund ist eine im Jahr 2021 erschienene Metaanalyse, die keine klinischen Vorteile derartiger Cuffs gezeigt hatte.
Kommentar
Beatmungsassoziierte Ereignisse (VAE) korrelieren stark mit schlechten klinischen Ergebnissen – einschließlich längerer Intensiv- und Krankenhausverweildauern sowie einem erhöhten Mortalitätsrisiko. Studien zeigten, dass die Minimierung der Sedierung, regelmäßige konsequente Aufwachversuche im Rahmen von Protokollen zur Beatmungsentwöhnung sowie ein restriktives Flüssigkeitsmanagement VAE-Raten senken und die Beatmungsdauer verkürzen. Weitere Strategien mit vorteilhaften Auswirkungen auf die Komplikationsrate im Rahmen der Beatmungstherapie umfassen Programme zur Frühmobilisation, lungenprotektive Beatmung und restriktive Transfusionsschwellenwerte.
Die jetzt aufgrund aktueller Publikationen und Metaanalysen überarbeiteten Empfehlungen seitens der US-amerikanischen Fachgesellschaft in Kooperation mit CDC zeigen eine veränderte Gewichtung einzelner Maßnahmen zur Prävention von VAE, bleiben aber dabei, dass sich die Einführung ausgewählter, evidenzbasierter Maßnahmen in einem Bündel besonders bewährt. Die in dem Bündel zusammengefassten Maßnahmen sollten sich als Einzelmaßnahmen bereits als effektiv erwiesen haben. Wichtig ist dabei die Anpassung der Einzelmaßnahmen an die lokalen Besonderheiten einer Klinik. Es hat sich in der Praxis bewährt, ein Bündel von drei bis maximal sechs wirksamen Maßnahmen unter Berücksichtigung der lokalen Begebenheiten zu definieren und einzuführen sowie die Umsetzung mithilfe aktiver Surveillance sicherzustellen und die Wirksamkeit anhand eines Benchmarks zu evaluieren.
[1] Klompas MD et al. Strategies to prevent ventilator-associated pneumonia in acute-care hospitals: 2014 update. Infect Control Hosp Epidemiol 2014; 35: 915–936
[2] Klompas MD et al. Strategies to prevent ventilator-associated pneumonia, ventilator-associated events, and nonventilator hospital-acquired pneumonia in acute-care hospitals: 2022 update. Infect Control Hosp Epidemiol 2022; 43: 687–713
[3] Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut (RKI). Prävention der nosokomialen, beatmungsassoziierten Pneumonie. Bundesgesundheitsblatt 2013; 56: 1578–1590