Ein erstes fachliches Resümee zum intensivmedizinischen COVID-19-Management erschien kürzlich in der internationalen medizinischen Fachzeitschrift „The Lancet“. Das Autorenteam stammt aus China und anderen asiatischen Staaten, die als erste von der Pandemie betroffenen waren. Wichtige Aspekte dieser aufschlussreichen Arbeit im Überblick.
Mit dramatischer Geschwindigkeit hat sich SARS-CoV-2 weltweit ausgebreitet. Inzwischen sind mehr als eine halbe Million Todesfälle und mehr als 10,5 Millionen COVID-19-Infektionen weltweit zu beklagen. Die Mortalität wird weltweit auf rund 5 % geschätzt. Die Zahlen zur relativen Häufigkeit einzelner Krankheitsmanifestationen schwanken.
Aus China wurde berichtet, dass ca. 6 % aller Betroffenen so kritisch krank würden, dass sie einer intensivmedizinischen Versorgung bedürften; ca. 14 % hätten schwere Krankheitssymptome, die eine stationäre Behandlung notwendig machten. In Italien wurden in den Monaten Februar bis April 2020 etwa 12 % aller positiv getesteten Personen auf eine Intensivstation aufgenommen.
In der norditalienischen Lombardei, in der 20 % aller Erkrankten starben, standen für 4 Millionen Einwohner nur 850 Intensivbetten zur Verfügung, was sich angesichts der hohen Zahl der positiv getesteten Personen als zu wenig herausgestellt hat.
Bisherige Erfahrungen in der COVID-19-Therapie
Eine Expertengruppe aus den stark betroffenen asiatischen Staaten Singapur, China, Südkorea und Japan resümierte das bisherige intensivmedizinische COVID-19-Management in der medizinischen Fachzeitschrift „The Lancet Respiratory Medicine“ [1]. Die wichtigsten Aspekte daraus werden nachfolgend zusammengefasst und diskutiert.
COVID-19-positive Patientinnen und Patienten (im Folgenden: Patienten) werden meist wegen einer schweren Lungendysfunktion auf die Intensivstation aufgenommen. Dabei sind die klinischen Merkmale der Infektion unspezifisch. Der Verdacht auf COVID-19 beruhte in der Anfangsphase der Pandemie vor allem auf der Kombination von akut auftretenden Atemwegssymptomen wie Husten, Rachenschmerz, Heiserkeit und Luftnot mit anamnestischen Hinweisen auf einen Aufenthalt in Risikogebieten wie Norditalien, Tirol oder Frankreich.
Inzwischen sind weltweit so viele Staaten betroffen, dass die Benennung von Risikogebieten kaum noch Sinn macht. Somit muss ein Verdacht vor allem dann geäußert werden, wenn der Patient Kontakt zu anderen Patienten mit nachgewiesener COVID-19-Infektion hatte oder wenn mehr als zwei Pneumonien in Folge in einer relativ geschlossenen Einrichtung wie einem Pflegeheim auftreten.
Bei Verdachtsfällen sollte so schnell wie möglich eine Diagnostik aus einem Rachen-Nasen-Abstrich erfolgen. Zum Virusnachweis wird eine PCR-Untersuchung eingesetzt, die in 10–24 Stunden ein Ergebnis liefert. Die Proben müssen in geeigneter Weise für das Laborpersonal kenntlich gemacht werden, damit auch dieses sich beim Öffnen der Röhrchen mit FFP2-Maske und Schutzbrille schützen kann.
Wenn der Patient intensivpflichtig ist, sollte er jedoch zuvor in ein geeignetes Intensivzimmer, idealerweise ein Zimmer mit Luftunterdruck gegenüber dem Vorflurbereich, untergebracht werden. Wenn ein solches Zimmer nicht zur Verfügung steht, sollte zumindest ein Einzelzimmer möglichst mit Vorschleuse genutzt werden.
Die Sensitivität einer einmalig durchgeführten PCR wird nur mit ca. 60 % angegeben. Bei fortbestehendem Verdacht muss der Test wiederholt werden. Bei pulmonaler Symptomatik hilft das Computertomogramm der Lunge weiter, das das typische Muster von fleckig verteilten, meist beidseitigen Infiltraten zeigt. Ist dieses typische Muster vorhanden und der Rachen-Nasen-Abstrich negativ, kann versucht werden, das Virus aus den tieferen Abschnitten des Bronchialsystems mittels Lavage zu gewinnen und mittels PCR nachzuweisen. Die Autoren der Übersichtsarbeit raten jedoch aus Gründen des Infektionsschutzes von dieser Maßnahme eher ab.
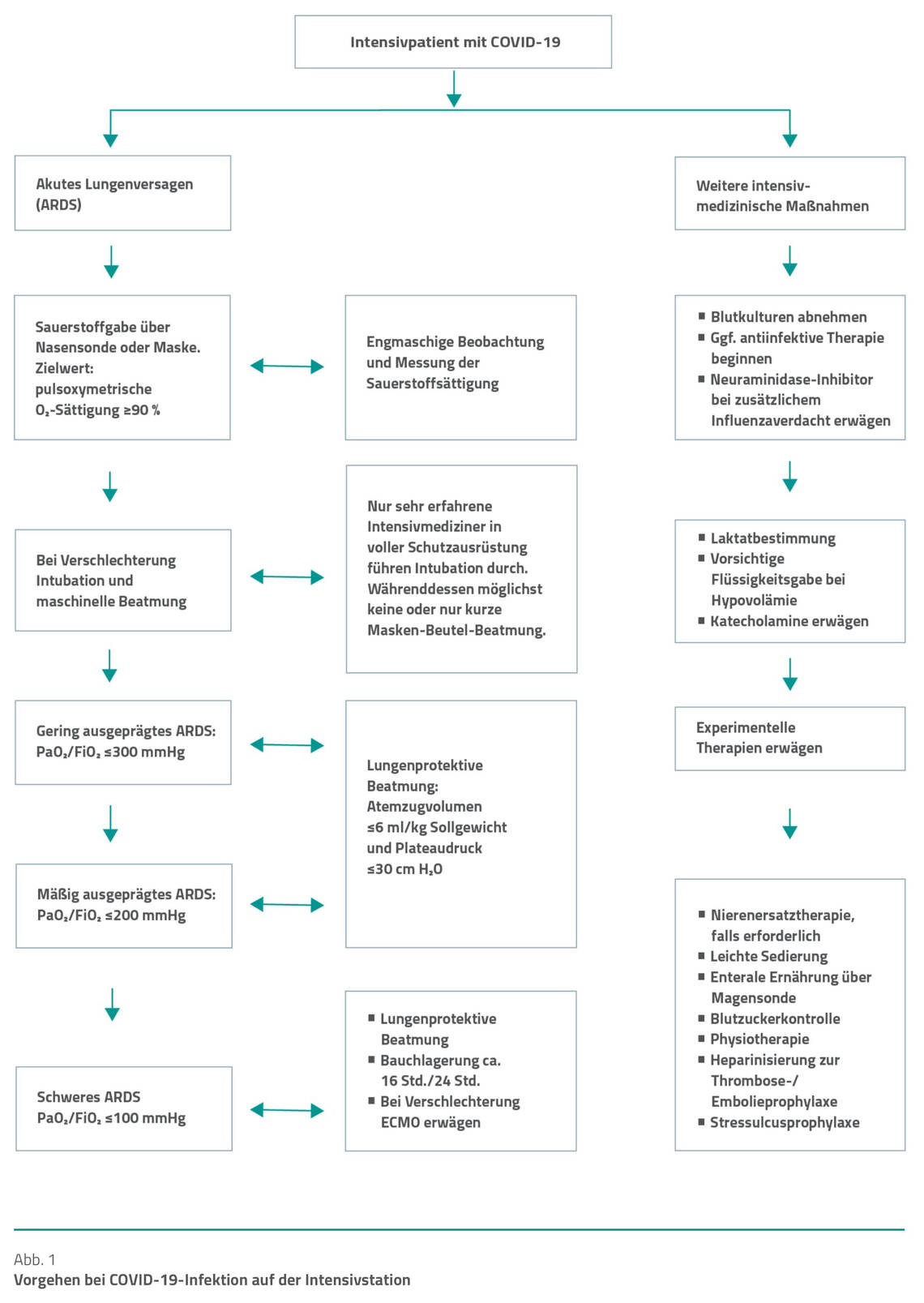
Die Empfehlungen der intensivmedizinischen Maßnahmen zur supportiven Organfunktionstherapie sind in Abbildung 1 zusammengefasst. Wichtige Hinweise zur Diagnostik und Intensivtherapie sind zudem der kürzlich aktualisierten S1-Leitlinie der Deutschen Gesellschaft für Internistische Intensivmedizin und Notfallmedizin (DGIIN) und der Deutschen Interdisziplinären Vereinigung für Intensiv- und Notfallmedizin (DIVI) zu entnehmen [2] (eine Zusammenfassung dieser Leitlinie finden Sie ab Seite 28, Anm. d. Red.).
Internationale Vernetzung notwendig
Die asiatische Autorengruppe kommt zu dem Schluss, dass viele Fragen zum konkreten klinischen Management unvollständig beantwortet bleiben, einschließlich der Bedeutung der myokardialen Funktionsstörung, der Rolle der nichtinvasiven Beatmung, des Einsatzes der High-Flow-Nasenkanüle sowie der Anwendung immunmodulierender Medikamente. Die Autoren empfehlen, derartige experimentelle Therapieansätze mit immunmodulierenden Substanzen nur im Rahmen klinischer Studien einzusetzen.
Die Expertengruppe empfiehlt auch, dass Entscheidungsträger aus Klinik, Verwaltung und Politik gemeinsam vorausschauend mit einer ganzheitlichen Sicht auf das Gesundheitssystem Lösungsansätze zur Bewältigung einer großen Anzahl von COVID-19-infizierten Patienten erarbeiten und etablieren, bevor die Pandemie das System kollabieren lässt.
Die intensivmedizinische Behandlung von Patienten mit schwerer COVID-19-Infektion erfordert besonders geschultes Intensivpersonal und hohe Belastbarkeit aller Beteiligten sowie entsprechende Ressourcen von Mitarbeitenden, (Intensiv-)Betten und -kapazitäten, Medizintechnik und Verbrauchsmaterial.
Von essenzieller Wichtigkeit ist auch der Schutz der Mitarbeitenden vor einer COVID-19-Infektion durch eine konsequente Infektionsprävention und Bereitstellung ausreichender Schutzausrüstung. Hierzu zählen Kopfhaube, Schutzbrille, Nasen-Mund-Schutz (FFP2-Maske), langärmelige Schutzkittel und Einmalhandschuhe.
Letztendlich bedarf es aber auch einer nationalen und internationalen Vernetzung in Bezug auf Forschung, Entwicklung und Innovation zur Therapie und Eindämmung der weltweiten COVID-19-Pandemie und ihrer Folgen.
Seit Beginn der Krise lässt die Wissenschaft keinen Zweifel darüber aufkommen, dass es noch Monate dauern wird, bis ein Impfstoff zur Verfügung steht. Vermutlich wird die medikamentöse Behandlung der COVID-19-Infektion erst 2021 möglich sein. Bis dahin müssen hygienische Maßnahmen zur Prävention getroffen werden, um eine massenhafte Ansteckung und die dann eintretende und für eine große Anzahl von Patienten tödliche Überlastung des Gesundheitssystems zu verhindern. In diesem Zusammenhang sind Alleingänge einzelner (Forschungs-)Gruppen und Staaten nicht hilfreich und zielführend.
[1] Phua J, Weng L, Ling L, et al. Intensive care management of coronavirus disease 2019 (COVID-19): challenges and recommendations. Lancet Respir Med 2020; 8: 506–517.
[2] Kluge S, Janssens U, Welte T, et al. Empfehlungen zur intensivmedizinischen Therapie von Patienten mit COVID-19 (S1-Leitlinie). AWMF online, erschienen 19.06.2020, www.awmf.org/leitlinien/detail/ll/113–001.html