In der Hochphase der Pandemie stieg die Zahl der Patienten, die zur besseren Oxygenierung auf den Bauch positioniert werden. Um ein sicheres Vorgehen zu gewährleisten, bildete das Universitätsspital Basel ein interprofessionelles Mobilitätsteam. Als hilfreich erwies sich zudem die konsequente Anwendung des Bewegungskonzepts der Kinästhetik.
In der Schweiz tauchte am 25. Februar 2020 die durch das neuartige Coronavirus SARS-CoV-2 verursachte Infektionskrankheit Corona Virus Disease (COVID-19) erstmals auf. COVID-19 manifestiert sich in der Regel als Infektion der Atemwege mit den Leitsymptomen Husten (89 %) und Fieber (44 %). Circa 5 % der Betroffenen erleiden einen schweren Verlauf, der die Aufnahme auf eine Intensivstation und eine mechanische Beatmung aufgrund von schwerem hypoxischen respiratorischen Versagen notwendig macht. Die Erkrankung erfüllt in dieser Verlaufsform die Berlin-Kriterien [1] des Acute Respiratory Distress Syndrome (ARDS).
Bauchlage als Maßnahme bei schwerem ARDS
Die Positionierung in Bauchlage (im Folgenden als Bauchlage bezeichnet) wird bei ARDS mit einem Horowitz-Quotienten (PaO₂/FiO₂) von < 150 mmHg empfohlen [2–6].
Die Maßnahme führt zu einer Homogenisierung von Ventilation und Perfusion sowie zur Compliance der Thoraxwand, sodass sich eine gleichmäßige Verteilung der Kräfte ergibt, die mit der mechanischen Beatmung auf das Lungenparenchym wirken. Diese Effekte führen zu einer Verbesserung der Oxygenierung sowie zu einer Reduktion der Mortalität, Letzteres wahrscheinlich durch eine Reduktion des beatmungsinduzierten Lungenschadens [7].
Die Bauchlage erlangt ihre positiven Effekte nur bei früher und prolongierter Anwendung (≥ 16 Stunden pro Tag) [8, 9].
Die Maßnahme geht mit Risiken wie Dekubitus und Dislokation von Tubus und Kathetern einher [10].
Patienten, bei denen sich die Oxygenierung nicht um mindestens 20 % verbessert, gelten als sogenannte Non-Responder [2].
Situation am Universitätsspital Basel
Das Universitätsspital Basel (USB) ist das größte Gesundheitszentrum der Nordwestschweiz mit fast 800 Betten für stationäre Patientinnen und Patienten (im Folgenden: Patienten) aus der gesamten Schweiz sowie aus den Grenzregionen Deutschlands und Frankreichs. Die interdisziplinäre Intensivstation (im Folgenden: Intensiv) am USB betreibt 42 Betten.
Die Pflegefachpersonen und Ärztinnen und Ärzte (im Folgenden: Ärzte) der Intensiv führen die 16-Stunden-Bauchlage bei ARDS gemäß einer interprofessionellen Richtlinie durch. Darin werden u. a. die Grundlagen, die möglichen Komplikationen und Präventionsmaßnahmen (Tab. 1) und die Durchführung der Bauchlage (Tab. 2) beschrieben.
Tab. 2 Durchführung der Bauchlage am Universitätsspitals Basel | |
Leitidee | Die Bauchlage unter Anwendung von Kinästhetik fördert ein kontrolliertes und schonendes Vorgehen. Das Gewicht der Patienten wird verlagert statt gehoben. Die „Massen“ (Kopf, Brustkorb, Becken, Arme und Beine) werden einzeln nacheinander bewegt. |
Rollen | Wichtig ist die gute Vorbereitung von Patient und Material gemäß der Richtlinie des USB. Je zwei Personen stehen an den Seiten des Patienten, der Arzt am Kopf. Die Kinästhetik-Fachperson leitet das Vorgehen des Positionswechsels an. Die zuständige Pflegefachperson ist verantwortlich für Zugänge, Überwachung und Medikamentengaben. Der Arzt ist verantwortlich für die Sicherung des Atemwegs und die schnelle Reaktion auf unerwartete Veränderungen. Die Physiotherapie und Lagerungspflegenden achten auf die spannungsfreie Positionierung des Patienten. |
Schritt 1 | Beine, Becken, Brustkorb mit Armen nacheinander durch Gewichtsverlagerung ganz auf eine Bett- seite verschieben. Das äußere Bein aufstellen und den Patienten in 90-Grad-Seitenlage drehen. Die einzelnen „Massen“ nacheinander weiter zum selben Bettrand verschieben. |
Schritt 2 | Den unteren Arm mit der Handfläche zum Körper hin unter den Patienten legen. Spezielle Kissen zur Unterstützung von Becken und Brustkorb in passender Höhe möglichst weit unter den Körper schieben, indem der Patient leicht nach hinten Richtung Rücken gekippt wird. Patient dabei gut stützen. |
Schritt 3 | Patient langsam vom Bein ausgehend „Masse für Masse“ auf die Kissen auf den Bauch drehen. Den unteren Arm herausziehen. Durch kleinere Gewichtsverlagerung die Position optimieren, u. a. die Brüste und Geschlechtsteile. |
Schritt 4 | Kopf auf ein ring- oder u-förmiges Gel- oder Schaumstoffkissen positionieren – je nach Anatomie (z. B. kurzer Hals) ist das eine Herausforderung. Wichtig ist eine möglichst große Auflagefläche zur Druckverteilung. Die Augen müssen freiliegen und die Ohrmuschel darf nicht abknicken. Aus den oberen drei Kammern der Wechseldruckmatratze Luft zur möglichst druckarmen Positionierung des Kopfes ablassen. |
Während Bauchlage | Ein- bis zweistündliche Mikrolagerung zur Prävention von Dekubitus ist wichtig. Patient bei Bedarf Richtung Kopfteil hochbewegen. |
Rückpositionierung | In gleicher Weise vorgehen. Kissen zur Gewichtsverlagerung nutzen. |
Bei der Bauchlage müssen Installationen wie Tubus und zentrale Leitungen sicher positioniert sein. Die Augen und das Abdomen werden durch Freilagerung vor Druck geschützt. Die Intensiv verfügt über vier spezielle Wechseldruckmatratzen, bei denen einzelne Kammern im Kopf- und Abdominalbereich entlüftet werden können.
Das Bewegungs- und Interaktionskonzept Kinästhetik in der Pflege [11] hat seit vielen Jahren eine große Bedeutung für die Pflege der Intensiv. So haben nahezu alle Pflegenden einen Kinästhetik-Grundkurs oder zusätzlich einen Aufbaukurs absolviert. Kinästhetik-Fachpersonen (zwei Trainerinnen, sechs Peer- Tutorinnen) begleiten das Team regelmäßig im Alltag Im Hinblick auf das befürchtete Szenario eines Massenanfalls von Patienten, die in Bauchlage positioniert werden müssen, ergaben sich folgende Probleme:
- Neben den vier Spezialmatratzen standen nur herkömmliche Wechseldruckmatratzen bereit, bei denen zwar der Kopfbereich, nicht aber der mittlere Bereich für das Abdomen durch Luftablassen entlastet werden kann.
- Das Team der Intensiv befürchtete, dass große Positionswechsel aufgrund situativer Personalknappheit schwierig machbar sein würden.
- Durch die bisher relativ seltene Anwendung fühlten sich viele Pflegende und Ärzte unsicher bei der Umsetzung der Bauchlage.
- Durch die Tendenz, im Zeitdruck in alte Muster zurückzufallen („Hauruck-Methode“), bestand das Risiko für unnötig große Anstrengung und Belastung der Mitarbeitenden.
Lösung: das interprofessionelle Mobilitätsteam
Im USB steuert eine interprofessionelle Taskforce aus Chefärzten und Führungsverantwortlichen aus der Pflege, Personalabteilung und Logistik das Vorgehen während der SARS-CoV-2-Pandemie. Sie kann über Abteilungen hinweg Personal verschieben und Anschaffungen tätigen.
Die Taskforce beauftragte die Führung der Intensiv, ein interprofessionelles Mobilitätsteam (IMT) zur Umsetzung großer Positionswechsel zu bilden. Damit sollten Sicherheit und Entlastung für alle betroffenen Patienten und das Behandlungsteam durch planvolles Vorgehen, eingespielte Zusammenarbeit und Anwendung von Kinästhetik erreicht werden.
Aufgrund von Einschränkungen im Operationsprogramm und bei ambulanten Behandlungen stehen zusätzlich zu den Kinästhetik-Fachpersonen Mitarbeitende der Lagerungspflege des Operationszentrums (OPZ) und der Physiotherapie für das IMT zur Verfügung. Das IMT besteht aus je einem bis zwei Mitarbeitenden der drei genannten Berufsgruppen. Ein Arzt unterstützt das IMT jeweils ad hoc und wird bei höherem Bedarf fest zugeteilt.
Die Pflegeexpertinnen und -experten der Intensiv erarbeiteten ein Konzept, informierten die Teams und koordinierten die Umsetzung. Initial führten sie alle Beteiligten anhand einer Checkliste kurz in Räumlichkeiten, Abläufe, Hygienemaßnahmen und Richtlinien ein. Die Teamleitungen erstellen die Dienstpläne für die nächsten Wochen.
Das erste IMT erarbeitete eine Variante zur Bauchlage auf normalen Wechseldruckmatratzen unter Berücksichtigung der Kinästhetik-Konzepte. Sie erstellten eine Fotoserie und einen kurzen Film.
Innerhalb von drei Tagen konnte so die Vorgehensweise in den Alltag integriert und die meisten Mitarbeitenden der Physiotherapie und der Lagerungspflege geschult werden.
Das IMT arbeitet seit dem 24. März 2020 täglich von 8.30 bis 17.30 Uhr. Bei Bedarf kann innerhalb von zwölf Stunden ein weiteres IMT einberufen werden. Die Kinästhetik-Fachperson leitet und organisiert den aktuellen Tagesablauf und die Einsätze der Beteiligten. Am Vormittag positioniert das IMT auf ärztliche Verordnung jene Patienten, die über Nacht in Bauchlage lagen, in die Rückenlage um und am Nachmittag wieder in die Bauchlage. Dazwischen unterstützt das IMT bei anderen Positionswechseln. Das konkrete Vorgehen ist in Tabelle 2 dargestellt.
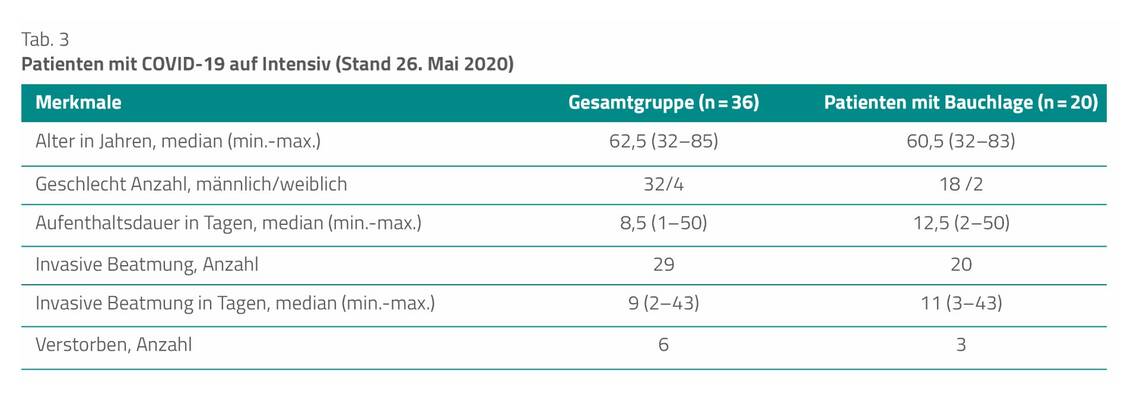
Innerhalb von zwei Monaten betreute die Intensiv 36 Patienten mit COVID-19 (Tab. 3). Davon positionierte das IMT 20 Patienten insgesamt 81 Mal in die Bauchlage.
Die Maßnahme erfolgte einmal bis maximal zwölfmal pro Patient (im Durchschnitt dreimal pro Patient). Die durchschnittliche Dauer betrug 14,85 Stunden (die kürzeste Dauer betrug drei Stunden, die längste 24 Stunden). Bei 52 der 81 Bauchlagerungen zeigte sich eine deutliche Verbesserung der Sättigung und/oder eine Reduktion des FiO₂-Bedarfs. Zwei Patienten waren potenzielle Non-Responder.
Durch die Bauchlage erlitten acht Patienten einen Dekubitus (max. Kategorie 2). Es kam zu keiner unbeabsichtigten Extubation und Katheterdislokation.
Im beschriebenen Zeitraum arbeiteten insgesamt 20 Beteiligte in Teams aus zwei bis vier Personen an 60 Tagen inklusive Wochenenden und Feiertagen.
IMT wird als entlastend erlebt
In einer schriftlichen Befragung mit halboffenen Fragen äußerten sechs Oberärzte und zwölf Intensivpflegende Dankbarkeit für die große Entlastung durch das IMT. Alle Befragten hoben die gute Zeitplanung, Zuverlässigkeit, Motivation und Sorgfalt bei den unterschiedlichen Positionswechseln positiv hervor. Die Mitarbeitenden äußerten, das IMT als gut eingespieltes Team erlebt zu haben, das die Sicherheit für alle Beteiligten erhöht und eine deutliche Lernkurve ermöglicht habe.
Vereinzelt sei durch den festen Plan des IMT Zeitdruck entstanden. Zudem hätten nicht alle Mitarbeitenden die relevanten Informationen gelesen. So sei u. a. nicht immer allen klar gewesen, dass nicht wie üblich der Arzt oder die zuständige Pflegefachperson den Lead innehatte.
Während die meisten Befragten positiv bewerteten, dass das IMT die Verantwortung für das Vorgehen übernahm, wären Einzelne gerne mehr darin einbezogen worden.
Die beteiligten Physiotherapeutinnen fühlten sich sowohl im IMT als auch auf der Intensiv willkommen und sie schätzten das produktive Arbeitsklima. Rasch habe sich gezeigt, wie wichtig ein klarer Lead für ein koordiniertes Vorgehen sei. Einige Befragte hoben hervor, dass die initiale Schulung eine kräfteschonende und patientenfreundliche Positionierung gefördert habe. Die Einbindung der Physiotherapie (und der Lagerungspflege) sei sinnvoll gewesen, da auch diese Mitarbeitenden viel Wert auf eine schonende, physiologische Positionierung gelegt hätten.
Die Physiotherapeutinnen gaben an, dass vereinzelt Wartezeiten für das ITM, Isolationsmaßnahmen und Situationen, in denen der Lead nicht genügend respektiert wurde, herausfordernd gewesen seien.
Das IMT bewährt sich bei hoher Frequenz an Bauchlagen sehr. Das Vorgehen wurde mit ausreichenden Ressourcen vom USB unterstützt und sehr schnell implementiert. Die betroffenen Patienten können dadurch zeitnah und sicher von dieser Therapie profitieren, in einigen Fällen bereits 30 Minuten nach Aufnahme. Die zusätzlichen Arbeitskräfte beugen einer Unterversorgung anderer Patienten vor. Das Behandlungsteam wird effektiv und routiniert unterstützt. Das IMT ist insofern ein positives Beispiel für Funktionspflege in einer außergewöhnlichen Situation. Nach der Krise wird es nicht weiter bestehen, weil ein bezugsorientiertes Betreuungsmodell die Verantwortung der Pflegenden für den Pflegeprozess wirkungsvoller stärkt. Langfristig könnte die Übernahme der Verantwortung des IMT dazu führen, dass die zuständigen Fachpersonen große Positionswechsel nicht mehr sicher und schonend durchführen können. Dies zeigt sich bei uns möglicherweise darin, dass Mikrolagerungen zur Druckentlastung im Verlauf der Schicht nicht immer ausreichend durchgeführt wurden und dass die Vorbereitungen manchmal ungenügend waren. Das IMT bietet daher nun täglich ein Walk-in an, damit die Bauchlage auch nach der Krise sicher angewendet wird.
Die Vorgehensweise auf Basis von Kinästhetik ermöglicht einen schrittweisen Positionswechsel, der für alle nachvollziehbar und kontrollierbar ist. Es kann jederzeit gestoppt, angepasst und auf Ereignisse reagiert werden. Bisher war Kinästhetik auf Intensiv nur Thema der Pflege. Die Erfahrung des IMT sind eine Chance, dass auch Ärzte und andere Fachpersonen Kinästhetik besser kennenlernen und deren Vorteil auch im Alltag nutzen.
Das IMT ist ein positives Beispiel für gute interprofessionelle Zusammenarbeit in einer Krisensituation. Gegenseitiges Rollenverständnis, Respekt und die Fähigkeit, eigene Perspektiven verständlich einzubringen, sind wichtige Voraussetzungen [12, 13] und haben bei uns zur positiven Erfahrung beigetragen. Durch koordinative Führung der Fachpersonen Kinästhetik im IMT konnten praktikable Varianten (z. B. Gewichtsverlagerung „Masse für Masse“) allen beteiligten Berufsgruppen nähergebracht und Vorbehalte abgebaut werden. Die individuelle Umsetzung und die Patientensicherheit leben zusätzlich von der Expertise der einzelnen Fachperson, z. B. spannungsfreie Positionierung durch Physiotherapie und Lagerungspflege, gute Vor- und Nachbereitung durch zuständige Pflegende sowie adäquate medizinische Behandlung durch den Arzt.
Empfehlungen
Auf Grundlage der gemachten Erfahrungen lassen sich folgende Empfehlungen aussprechen:
- Für ein IMT sind ausreichende Ressourcen an allen Wochentagen sowie eine gute interprofessionelle Planung und Zusammenarbeit notwendig.
- Die Vorgehensweise nach Kinästhetik eignet sich für jede Bauchlage und sollte fest in Richtlinien integriert werden. Kinästhetik soll von allen Fachpersonen auf Intensiv angewendet werden.
- Das IMT eignet sich für entsprechende Ausnahmesituationen, in „normalen Zeiten“ sollte das zuständige Team die Bauchlage sicher durchführen können und durch Kinästhetik-Fachpersonen geschult und unterstützt werden. Denkbar wäre auch eine interprofessionelle Expertengruppe auf Intensiv, die sich sehr gut mit Bauchlage auskennt, das Team im Alltag unterstützt und die Richtlinien weiterentwickelt.
[1] Force ADT, Ranieri V, Rubenfeld G, Thompson B, Ferguson N, Caldwell E. Acute respiratory distress syndrome. JAMA 2012; 307 (23): 2526–2533
[2] Bein T, Bischoff M, Brückner U, Gebhardt K, Henzler D, Hermes C et al. S2e-Leitlinie „Lagerungstherapie und Frühmobilisation zur Prophylaxe oder Therapie von pulmonalen Funktionsstörungen“. Anästh Intensivmed 2015; 56: 428–458
[3] Fan E, Del Sorbo L, Goligher EC, Hodgson CL, Munshi L, Walkey AJ et al. An Official American Thoracic Society/European Society of Intensive Care Medicine/Society of Critical Care Medicine Clinical Practice Guide-line: Mechanical Ventilation in Adult Patients with Acute Respiratory Distress Syndrome. Am J Respir Crit Care Med 2017; 195 (9): 1253–1263
[4] Kluge S, Janssens U, Welte T, Weber-Carstens S, Marx G, Karagiannidis C. Empfehlungen zur intensivmedizinischen Therapie von Patienten mit COVID-19. Medizinische Klinik-Intensivmedizin und Notfallmedizin 2020: 1–3
[5] Alhazzani W, Møller MH, Arabi YM, Loeb M, Gong MN, Fan E et al. Surviving Sepsis Campaign: guidelines on the management of critically ill adults with Coronavirus Disease 2019 (COVID-19). Intensive care medicine. 2020: 1–34
[6] Phua J, Weng L, Ling L, Egi M, Lim C-M, Divatia JV et al. Intensive care management of coronavirus disease 2019 (COVID-19): challenges and recommendations. The Lancet Respiratory Medicine 2020.
[7] Gattinoni L, Busana M, Giosa L, Macrì MM, Quintel M. Prone Positioning in Acute Respiratory Distress Syndrome. Semin Respir Crit Care Med 2019; 40 (1): 94–100
[8] Bloomfield R, Noble DW, Sudlow A. Prone position for acute respiratory failure in adults. Cochrane Database Syst Rev 2015; 2015 (11): CD008095
[9] Munshi L, Del Sorbo L, Adhikari NK, Hodgson CL, Wunsch H, Meade MO et al. Prone position for acute respiratory distress syndrome. A systematic review and meta-analysis. Ann Am Thorac Soc. 2017; 14 (Supplement 4): S280-S288
[10] Girard R, Baboi L, Ayzac L, Richard JC, Guérin C. The impact of patient positioning on pressure ulcers in patients with severe ARDS: results from a multicentre randomised controlled trial on prone positioning. Intensive Care Med 2014; 40 (3): 397–403
[11] Asmussen-Clausen M. Praxisbuch Kinaesthetics: Erfahrungen zur individuellen Bewegungsunterstützung auf Basis von Kinästhetik. München: Elsevier; 2006
[12] Suter E, Arndt J, Arthur N, Parboosingh J, Taylor E, Deutschlander S. Role understanding and effective communication as core competencies for collaborative practice. Journal of interprofessional care 2009; 23 (1): 41–51
[13] Foronda C, MacWilliams B, McArthur E. Interprofessional communication in healthcare: An integrative review. Nurse education in practice 2016; 19: 36–40