Auf Intensiv- und IMC-Stationen sowie in Notaufnahmen werden die Herzaktionen der Patienten mithilfe eines Monitors überwacht. Die Interpretation des EKG obliegt hauptsächlich Pflegefachpersonen – insbesondere für Berufsanfänger eine enorme Herausforderung. Der Autor beschreibt eine einfache und strukturierte Herangehensweise, mit der nahezu jede Herzrhythmusstörung zu erkennen ist.
Um EKG-Veränderungen am Monitor zu erkennen, ist es unerlässlich, sich mit der physiologischen Reizbildung und -leitung des Herzens zu befassen. Zwischen dem negativ geladenen Inneren der Herzmuskelzellen und dem positiv geladenen Intrazellulärraum besteht im Ruhezustand eine Spannungsdifferenz von 90 mV. Durch einen elektrischen Reiz kommt es durch plötzliche Verschiebung von Ionen zur Depolarisation der Herzmuskelzellen, die eine Kontraktion verursacht. Neben dem normalen Reizleitungssystem ist jede einzelne Zelle des Herzens in der Lage, elektrische Impulse zu generieren und elektrische Reize weiterzuleiten.
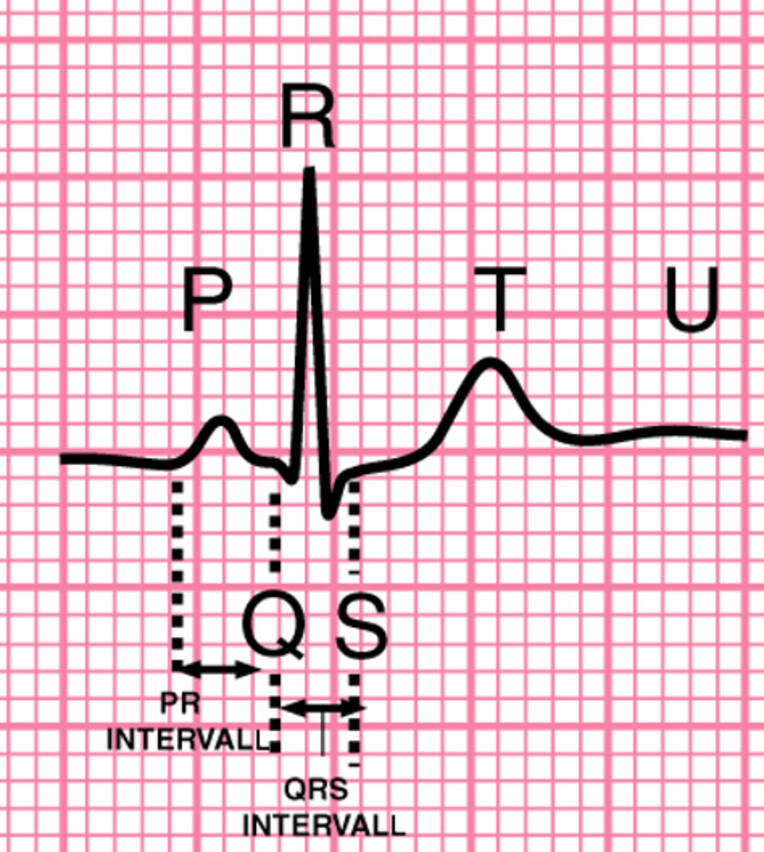
Der elektrische Impuls entsteht im Sinusknoten. Von dort werden zunächst die Vorhöfe depolarisiert, im EKG als P-Welle zu sehen. Zeitgleich wird der Impuls schnell über drei internodale Bahnen an den AV-Knoten weitergeleitet, wo die Weiterleitung kurz verzögert wird. Diese Verzögerung ist als isoelektrische Strecke zwischen P-Welle und QRS-Komplex erkennbar. Sodann wird der Impuls schnell über das His-Bündel und die zwei Tawara-Schenkel an die Purkinje-Fasern geleitet, über die die Kammerdepolarisation erfolgt, im EKG sichtbar als QRS-Komplex. Um für die nächste Kontraktion bereit zu sein, müssen die Herzmuskelzellen der Kammern repolarisiert, also in ihren elektrischen Ruhezustand versetzt werden. Diese Repolarisation ist im EKG als T-Welle zu sehen (Abb. 1). Läuft die Reizleitung physiologisch, nennt man den normalen Herzrhythmus Sinusrhythmus.
Technik der EKG-Ableitung
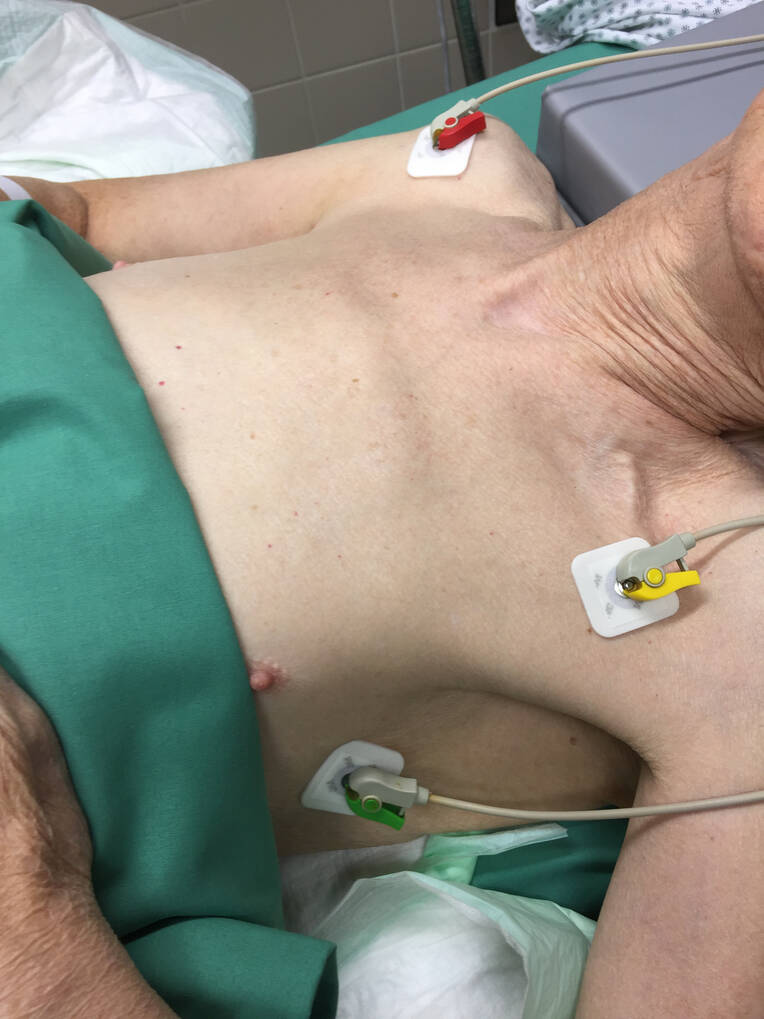
Um eine artefaktfreie EKG-Ableitung zu erzielen, sollten die Ableitungselektroden eher über knöcherne Strukturen als über Muskeln geklebt werden. Die Ableitungskabel des Monitors sind farbcodiert. Die rote Ableitung wird an eine Elektrode an der rechten Schulter angeschlossen, die gelbe Ableitung an eine Elektrode an der linken Schulter und die grüne Ableitung an eine Elektrode im Bereich des linken lateralen Thorax (Abb. 2). Sollte noch ein schwarzes Ableitungskabel vorhanden sein, wird dieses mit einer Elektrode am rechten lateralen Thorax verbunden. Am Monitor wird die Ableitung II gewählt, in der die R-Zacke in der Regel aufwärts gerichtet ist. Die Ableitung II im Monitor-EKG entspricht der bipolaren Ableitung II nach Einthoven im 12-Kanal-EKG. Im Notfall kann das Monitor-EKG auch über die Klebeelektroden eines Defibrillators abgeleitet werden. Im Gegensatz zum 12-Kanal-EKG (50 mm/s) wird das Monitor-EKG mit einer Geschwindigkeit von 25 mm/s abgeleitet.
Viele Monitore bieten die Möglichkeit, einen Rhythmusstreifen auszudrucken. Dies ist besonders bei intermittierend auftretenden Rhythmusstörungen zu Dokumentationszwecken sinnvoll. Auf dem Rhythmusstreifen finden sich kleine Quadrate, bei dem sich alle 5 mm eine fetter gedruckte Linie befindet. Fünf große Quadrate (oder 25 kleine) stellen auf dem Streifen eine Sekunde dar.
Den Patienten behandeln, nicht nur sein EKG
Die zentrale Frage bei der Interpretation eines Monitor-EKGs lautet: Wie geht es Patientinnen und Patienten (im Folgenden: Patienten) mit der Rhythmusstörung? Zur Beurteilung der hämodynamischen Konsequenzen einer Rhythmusstörung sollten eine nichtinvasive Blutdruckmessung und ein Pulsoxymeter zur Anwendung kommen. Kritische Patienten benötigen eine schnelle, meist elektrische Behandlung. Nichtkritische Patienten können zunächst beobachtet und eher medikamentös behandelt werden.
Instabilitätskriterien sind Schock, Synkope, thorakale Schmerzen und Herzinsuffizienz. In jedem Fall benötigt der Patient einen intravenösen Zugang. Wenn die Zeit es erlaubt, sollte die Rhythmusstörung zur genaueren Beurteilung mit einem 12-Kanal-EKG dokumentiert werden. Potenziell reversible Ursachen einer Rhythmusstörung können Hypoxie, Hypovo- lämie und Elektrolytstörungen sein.
Ist elektrische Aktivität erkennbar?
Zur einfachen Interpretation des Monitor-EKGs wird der Herzrhythmus unter sechs Aspekten betrachtet:
- Ist überhaupt elektrische Aktivität erkennbar?
- Wie schnell ist die QRS-Frequenz?
- Sind die QRS-Komplexe breit oder schmal?
- Ist der QRS-Rhythmus regelmäßig oder unregelmäßig?
- Sind P-Wellen erkennbar?
- In welcher Beziehung stehen die P-Wellen zu den QRS-Komplexen?
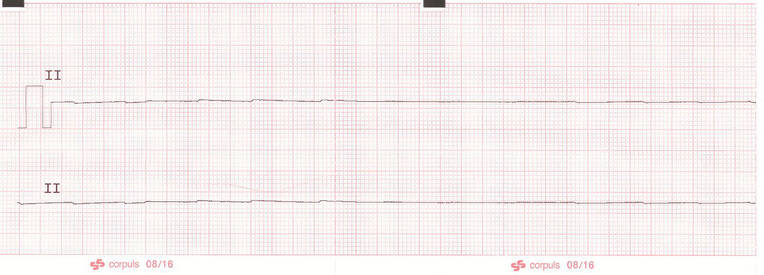
Eine Linie ohne erkennbare elektrische Aktivität, die wie mit dem Lineal gezeichnet aussieht, ist hochverdächtig auf einen Ableitungsfehler. In diesem Fall sind Bewusstsein, Atmung und Puls des Patienten zu kontrollieren. Zudem sind die Klebeelektroden, alle Anschlüsse sowie die Ableitungskabel im Hinblick auf Kabelbruch zu prüfen. Ist ein Amplitudenregler des Monitors vorhanden, ist auch dieser zu kontrollieren.
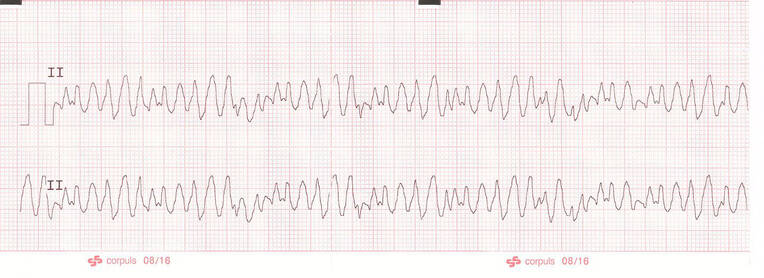
Eine echte Asystolie (Abb. 3) zeigt sich meist als leicht schwankende isoelektrische Linie. Der Patient ist bewusstlos, atmet nicht normal und hat keinen tastbaren Puls. In diesem Fall ist eine unverzügliche Reanimation erforderlich. Zeigen sich auf dem Monitor chaotische Zacken von hoher Frequenz ohne erkennbare QRS-Komplexe, handelt es sich bei einem reaktionslosen Patienten mit hoher Wahrscheinlichkeit um Kammerflimmern (Abb. 4). Der Patient muss dann sofort defibrilliert werden.
Wie schnell ist die QRS-Frequenz?
Im Normalfall zeigt der Monitor die Herzfrequenz digital an. Er zählt dabei die jeweils höchsten Ausschläge der einzelnen Herzaktionen. Dies sind in der Regel die R-Zacken. Ableitungsbedingt können die T-Wellen die gleiche Amplitude wie die R-Zacken haben; dann zeigt der Monitor das Doppelte der wahren QRS-Frequenz an. Um die reale Herzfrequenz zu ermitteln, ist die Kurve des Pulsoxymeters zurate zu ziehen. Alternativ ist ein Rhythmusstreifen auszudrucken, die QRS-Komplexe aus 6 s (30 große Quadrate) zu zählen und die Zahl mit 10 zu multiplizieren.
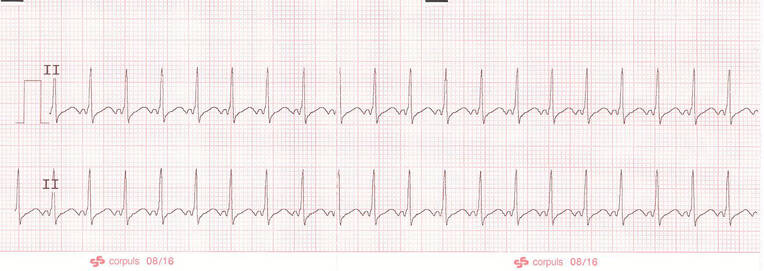
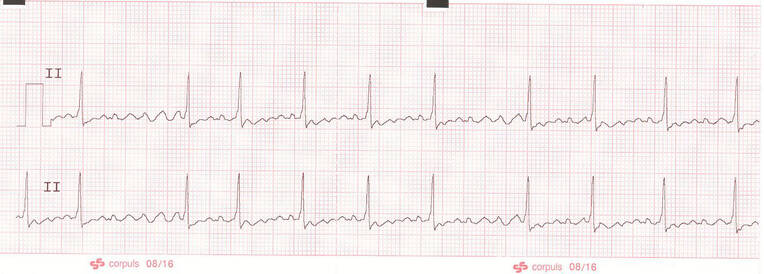
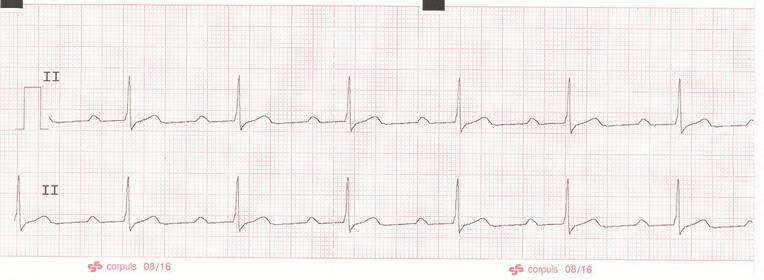
Tachykardie ist definiert als Herzfrequenz größer als 100/min, Bradykardie als Herzfrequenz unter 60/min. Beides ist nicht immer von Krankheitswert. Die Herzfrequenz kann unter Belastung leicht über 100/min ansteigen; eine Sinusbradykardie ist bei Ausdauersportlern und nach Narkosen nicht ungewöhnlich. Erst eine dabei vorherrschende Hypotonie ist besorgnisserregend. Wichtig: Eine Sinustachykardie (Abb. 5) ist niemals eine Herzrhythmusstörung, die mit Medikamenten zu behandeln ist, sondern immer eine physiologische Reaktion auf Ursachen wie Hypoxie, Hypovolämie, Fieber oder Schmerzen.
Sind die QRS-Komplexe breit oder schmal?
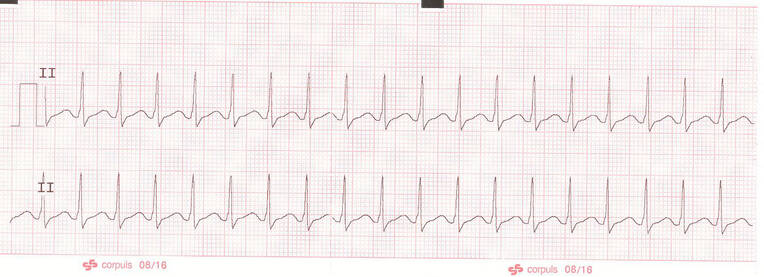
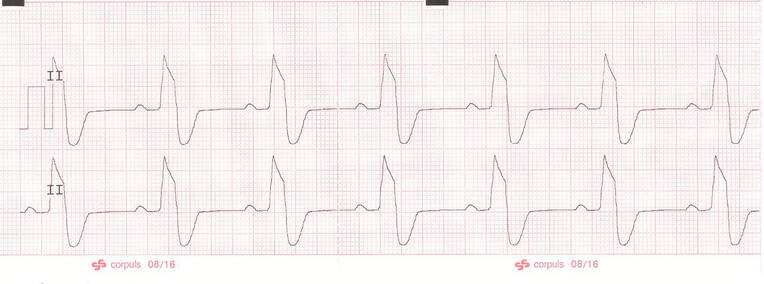
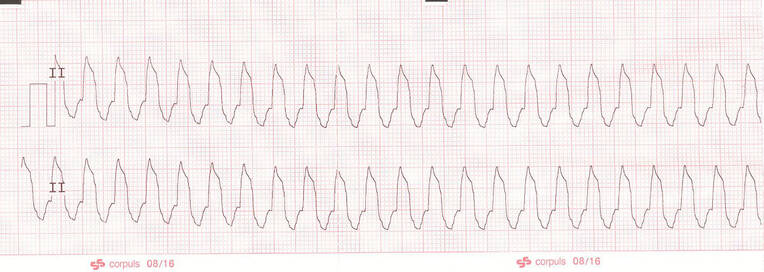
Ein normaler, schmaler QRS-Komplex dauert nicht länger als 0,12 s, dies entspricht drei kleinen Quadraten auf dem Rhythmusstreifen. Rhythmusstörungen mit schmalen QRS-Komplexen entstehen oberhalb der Bifurkation des His-Bündels in die zwei Tawara-Schenkel und werden als supraventrikulär bezeichnet (Abb. 6). Breite QRS-Komplexe entstehen unterhalb der Bifurkation des His-Bündels und werden Ventrikulär genannt. Eine Ausnahme von dieser Regel stellt der Schenkelblock (Abb. 7) dar. Fällt einer der beiden Tawara-Schenkel für die Reizleitung aus, werden die nachgeordneten Herzmuskelzellen durch die benachbarten Zellen der Kammer depolarisiert. Da dieser Vorgang länger dauert als bei normaler Reizleitung, erscheint der QRS-Komplex im EKG verbreitert. Eine ventrikuläre Tachykardie (Abb. 8) kann mit Bewusstsein, Atmung und Kreislauf einhergehen. Bei zunehmender Frequenz verkürzt sich die Diastole und damit die Zeit, in der sich das Herz mit Blut füllen kann. Daraus kann ein funktioneller Kreislaufstillstand entstehen; der Patient muss sofort defibrilliert werden.
Ist der QRS-Rhythmus regelmäßig?
Insbesondere bei hohen Herzfrequenzen ist es häufig schwierig zu beurteilen, ob der QRS-Rhythmus regelmäßig oder unregelmäßig ist. Hilfreich ist es in diesen Fällen, einen Rhythmusstreifen auszudrucken und auf einem Blatt Papier zwei benachbarte R-Zacken zu markieren und den Abstand der Markierungen mit anderen R-R-Abständen auf dem Rhythmusstreifen zu vergleichen. Bei einem regelmäßigen QRS-Rhythmus sind die R-R-Abstände identisch.
Manchmal lassen supraventrikuläre (schmaler QRS-Komplex) oder ventrikuläre (breiter QRS-Komplex) Extrasystolen einen eigentlich regelmäßigen QRS-Rhythmus unregelmäßig erscheinen.
Sind die R-R-Abstände auf einem Rhythmusstreifen absolut unregelmäßig, handelt es sich um eine absolute Arrhythmie bei Vorhofflimmern (Abb. 9), was eine häufige Rhythmusstörung darstellt. Die Vorhöfe arbeiten mit einer Frequenz von 300–600/min, es wird jedoch nicht jeder Impuls auf die Kammern übertragen. Ein frisch aufgetretenes Vorhofflimmern ist wegen der Gefahr der Thrombenbildung im Herzen zügig zu behandeln.
Sind P-Wellen erkennbar?
Auch unter diesem Aspekt ist die Beurteilung bei Tachykardien gelegentlich schwierig, weil die P-Welle von der T-Welle überlagert sein kann. Mit vagalen Manövern oder Injektion von Adenosin (bewirkt einen ganz kurzen totalen AV-Block) kann der Herzrhythmus verlangsamt werden. So kann diagnostiziert werden, ob es sich um eine Sinustachykardie (P-Wellen vor jedem QRS-Komplex) oder um eine supraventrikuläre Tachykardie (P-Wellen nicht erkennbar) handelt.
In seltenen Fällen sind nur P-Wellen im EKG zu sehen. Der Patient hat einen Herzstillstand, weil die Kammern nicht depolarisiert werden. Diese sog. P-Wellen-Asystolie spricht sehr gut auf eine Behandlung mit einem transkutanen externen Herzschrittmacher an.
In welcher Beziehung stehen die P-Wellen zu den QRS-Komplexen?
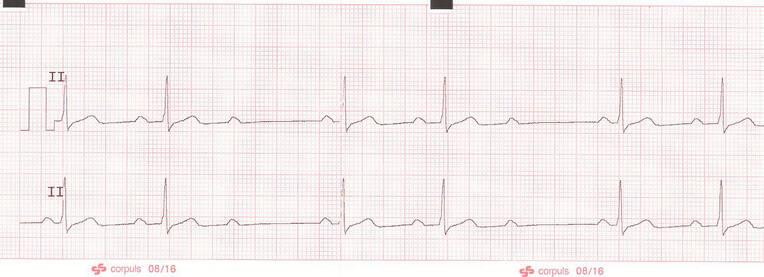
Die Beziehung zwischen P-Wellen und QRS-Komplexen ist besonders bei der Beurteilung von Bradykardien von Bedeutung. Hat die P-Welle einen Abstand von mehr als 0,2 s, spricht man von einem AV-Block 1. Grades. Dieser ist frequenzabhängig, eher harmlos und nicht selten die Folge einer Betablocker-Überdosierung. Sollte dieser hämodynamisch wirksam sein, kann die Herzfrequenz mit Atropin angehoben werden.
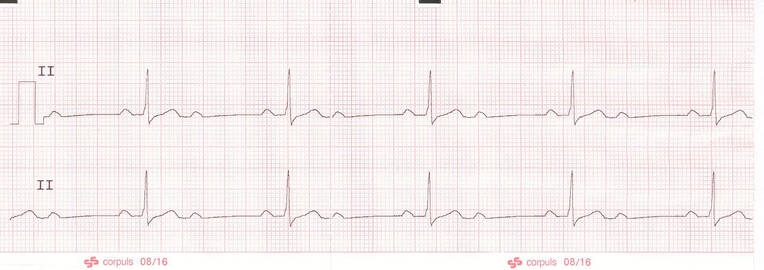
Wird der Abstand zwischen P-Wellen und Q-Zacken mit jedem Herzschlag länger, bis schließlich auf eine P-Welle kein QRS-Komplex folgt, handelt es sich um einen AV-Block 2. Grades vom Typ Mobitz 1 (Abb. 10). Auch dieser AV-Block spricht gut auf Atropin an. Fallen regelmäßig QRS-Komplexe nach P-Wellen aus, z. B. jeder zweite oder jeder dritte, ist dies ein AV-Block 2. Grades vom Typ Mobitz 2 (Abb. 11). Dieser spricht nicht auf Atropin an und ist schrittmacherpflichtig. Überbrückend kann ein transkutaner externer Schrittmacher verwendet oder 2–10 μg Adrenalin pro Minute appliziert werden, um die Herzfrequenz anzuheben.
Stehen P-Wellen und QRS-Komplexe in keinerlei Beziehung zueinander, schlagen auch die Vorhöfe und die Kammern völlig unabhängig voneinander. Diesen Rhythmus nennt man AV-Block 3. Grades (Abb. 12). Auch er spricht nicht auf Atropin an und ist schrittmacherpflichtig. Überbrückend werden dieselben Maßnahmen wie beim AV-Block 2. Grades vom Typ Mobitz 2 eingesetzt.
Fazit: Durch die Anwendung der sechs Schritte bei der Interpretation des Monitor-EKGs lassen sich auch für Berufsanfänger die meisten Herzrythmusstörungen präzise erkennen und beschreiben. Zusammen mit der Beurteilung des Patientenzustands führt dies zu einer adäquaten Behandlung von Herzrhythmusstörungen.
Lott C. Erweiterte lebensrettende Maßnahmen: Anwender Manual, ALS; deutsche Übersetzung.