Verschiedene Faktoren können dazu führen, dass Patienten ihre Harnblase nach einer Operation nicht eigenständig entleeren können. Was sind die Ursachen und wie kann Betroffenen geholfen werden? Eine Übersicht auf Grundlage der aktuellen Literatur.
Als Harnverhalt (Harnretention, Ischurie) bezeichnet man das herabgesetzte Miktionsvolumen bei normaler Harnproduktion infolge einer gestörten Harnblasenentleerung. Ein Harnverhalt kann organisch oder funktionell bedingt sein. Bei ausreichender Blasen- kapazität und dem Gefühl für Harndrang entleert sich die Harnblase willkürlich und restharnfrei. Dies geschieht durch neurogene Steuerung. Die geistige Kontrolle und ein intakter Detrusorreflex sind für die normale Blasenentleerung Voraussetzung. Die Blasenentleerung ist ein aktiver Vorgang in drei Phasen: Eröffnungsphase, Entleerungsphase und Verschlussphase.
Man unterscheidet den akuten und chronischen Harnverhalt. Als akuter Harnverhalt ist die plötzlich auftretende Unfähigkeit, spontan Urin aus der gefüllten Harnblase zu entleeren, definiert. Dies ist meist extrem schmerzhaft. Es handelt sich stets um einen urologischen Notfall.
Im Gegensatz dazu ist der chronische Harnverhalt als fortbestehende Unfähigkeit definiert, die Blase komplett zu entleeren. Die Blase bleibt tastbar oder perkutierbar, nachdem der Patient Urin gelassen hat. Eine genauere Messung des Restharnvolumens gelingt mittels perkutaner Ultraschalluntersuchung.
Während ein akuter Harnverhalt in der Allgemeinbevölkerung mit einer Häufigkeit von 0,2–0,6 Fällen pro 100 Einwohner und Jahr auftritt, ist die Inzidenz mit 2,0–3,6 Fällen pro 100 Patienten bei Personen in der postoperativen Phase ungleich höher. Bei Operationen mit Implantation großer Endoprothesen, z. B. Hüft- oder Knie-Totalendoprothese, und nach Operationen im Mastdarm- und Beckenbereich ist das Risiko mit 20–48 Ereignissen pro 100 Operationen wesentlich höher [1, 2].
Ein wesentlicher Bestandteil einer wirksamen Prävention ist eine genaue Kenntnis der physiologischen Mechanismen einer normalen Blasenentleerung [1, 2]. Der Dehnungszustand der Blase wird über sensible Nervenendigungen in der Harnblasenwand an das Rückenmark gemeldet. Von dort wird der Hirnstamm informiert. Wird die Entleerung vom Gehirn „freigegeben“, verläuft der Impuls zur Kontraktion der Harnblasenmuskulatur über parasympathische Nervenbahnen. Zwischengeschaltet sind parasympathische Ganglien (Nervenknoten). Parallel dazu müssen aber auch der innere und der äußere Harnröhrensphinkter geöffnet werden. Während der äußere aktiv geöffnet oder zugehalten werden kann („Harnöffnung zukneifen!“), setzt die Öffnung des inneren Sphinkters die Innervation des Sympathikus voraus. Der aktive Verschluss des äußeren Sphinkters kann trainiert werden.
- Ursachen des postoperativen Harnverhalts [1, 2]
- Operation im Unterbauch, Becken oder Rektum
- Narkosenachwirkung
- intraoperative Flüssigkeitszufuhr (Überdehnung der Blase durch hohe Diurese)
- Vorerkrankungen des Urogenitalsystems (z. B. Prostataadenom)
- Störungen des vegetativen Gleichgewichtes
- durch Wundschmerz bedingte Unfähigkeit, den Beckenboden zu entspannen
- psychogene Miktionshemmung (Urinieren im Liegen)
- neurogene Blasenentleerungsstörung
Harnverhalt häufig medikamentös bedingt
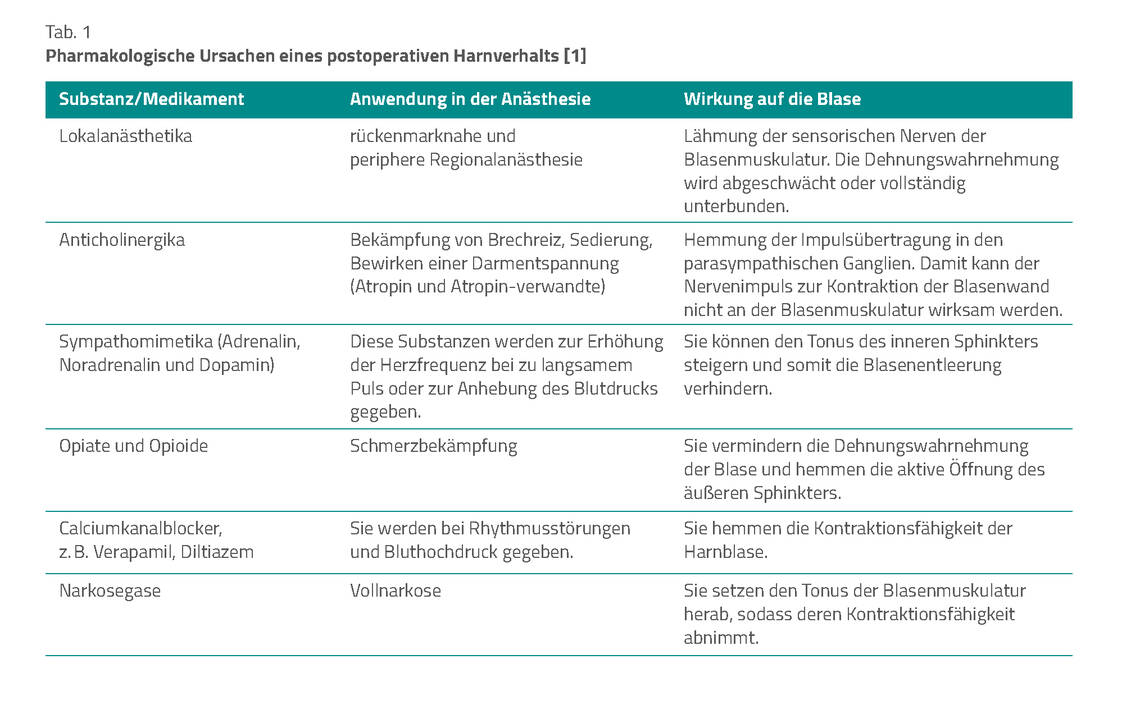
Die Ursachen für Harnverhalt sind häufig perioperative Medikamentengaben. So können Medikamente, die gegen den Sympathikus wirken (Sympatholytika, z. B. Betablocker) den inneren Sphinkter entblocken, während umgekehrt Betasympathomimetika, wie das blutdrucksteigernde Mittel Dopamin, die Spannung des inneren Sphinkters erhöhen. Umgekehrt können Parasympatholytika wie Atropin die Kontraktion der Blasenmuskulatur hemmen. Atropin und Atropin-Verwandte werden bei großen Bauchoperationen häufig eingesetzt, wodurch die Darmtätigkeit gehemmt wird.
In der Induktionsphase der Opioidtherapie kann es aufgrund einer Druckerhöhung am Blasenauslass häufig zu einem Harnverhalt kommen. Bei Patienten, die solche Analgetika erhalten, ist auf die Miktion besonders zu achten. Tabelle 1 führt eine Auswahl der häufig bei Narkosen und in der postoperativen Phase eingesetzten Pharmaka mit ihren Effekten auf die Harnblasen-Innervation und die Blasenmuskulatur auf.
Die gestörte Miktion nach chirurgischen Eingriffen wird auch einer Nebenwirkung anästhesiologischer Pharmaka zugeordnet. In den 1960er-Jahren haben japanische Forscher tierexperimentell im verlängerten Mark sowie zwischen Medulla oblongata und der Verbindung zwischen Groß- und Kleinhirn, Relaxationszentren nachgewiesen. Wenn diese ausgeschaltet oder zerstört werden, entfällt der zentrale Impuls zur Einleitung der Miktion [7].
Ein weiterer Grund für die Miktionsstörung ist der erschlaffte Beckenboden (z. B. bei abdominalen Eingriffen durch Schmerzen), die bei manchen Menschen für die Miktion eingesetzt wird. Bei der genannten Aktion des Bauchbeckenbodens zum Einleiten der Miktion spricht man auch von einem erworbenen abdominopelvischen Reflex. Eine Rückenlage im Bett nach operativen Eingriffen kann auch eine Miktion inhibieren. Vorbestehende Verlegungen des Urogenitaltraktes, wie das Prostataadenom, Sphinktersklerose, Prostatitis, Harnröhrenstriktur, Harnröhrenentzündungen, können ebenfalls die Miktion nach operativen Eingriffen verhindern.
Eine groß angelegte Metaanalyse, in der mehr als 500 klinische Studien ausgewertet wurden, konnte nachweisen, dass das Risiko eines postoperativen Harnverhalts bei älteren Männern mit einer vorbestehenden Prostatahyperplasie signifikant erhöht ist. Der relative Risikofaktor wurde mit 2,83 angegeben. In diesem Zusammenhang ist auch die Beobachtung von Bedeutung, dass bei knapp der Hälfte der Männer mit benigner Prostatavergrößerung diese überhaupt erst klinisch auffällt, wenn es im Rahmen einer Vollnarkose zum postoperativen Harnverhalt kommt.
Harnverhalt bei Prostatahyperplasie kann günstig beeinflusst werden, wenn der Tonus des inneren Blasensphinkters durch Alphasympatholytika unterbrochen wird. Häufig hierfür eingesetzte Medikamente sind z. B. Tamsulosin oder Terazosin, die unter ihrem Generikanamen auch als Handelspräparate erhältlich sind. Diese Substanzen können oral gegeben werden und wirken relativ schnell innerhalb weniger Tage.
Bei Frauen kann eine vorbestehende Gebärmuttersenkung nach Geburten das Risiko für einen postoperativen Harnverhalt erhöhen. Unmittelbare pharmakologische Behandlungsmöglichkeiten dafür existieren jedoch nicht.
Risiko steigt bei langer OP-Dauer
Klinische Studien haben gezeigt, dass das Auftreten eines Harnverhalts mit der OP-Dauer korreliert. Bei großen Operationen kommt es pro zehn Minuten OP-Zeit zu einem Anstieg der Inzidenz postoperativer Harnverhalte von 11 %. Eine Faustregel besagt deshalb, dass ab einer voraussehbaren OP-Dauer von drei Stunden präoperativ ein transurethraler Katheter gelegt werden sollte. Die Ursache für das vermehrte Auftreten von Harnverhalten bei langer OP-Dauer liegt – neben der vermehrten Gabe der in Tabelle 1 aufgeführten Medikamente – auch darin, dass über eine Venenverweil-kanüle oder über einen zentralen Venenkatheter Flüssigkeit gegeben wird. Die Flüssigkeit dient zum Volumenersatz bei Blutverlusten, zur Verbesserung der peripheren Zirkulation und zur Aufrechterhaltung der Nierenfunktion. Durch die Flüssigkeitsgaben kommt es zu einer Überfüllung der Harnblase, während gleichzeitig die Dehnungswahrnehmung durch die Sedierung unterdrückt wird. Blasenentleerungsstörungen nach Operationen am Rektum und am Darm (pelviner Colon) sind sehr häufig, besonders bei männlichen Patienten, da die Harnblase in die Kreuzbeinhöhle sinkt. Die Ursachen sind die Unterbrechung der nervalen Bahnen durch die Operation und der Schmerzreaktion. Diese Blasenentleerungsstörungen können einige Tage bis über mehrere Wochen andauern. Besonders bei radikalen Eingriffen im Becken tritt eine neurogene Blasenentleerungsstörung bedingt durch Verletzung des hinter der Fascia liegenden Ganglion pelvinum und des Plexus pelvinus auf. Bei Rektumamputationen (Operationen nach Miles) bei Männern sinkt die Blase in die Kreuzbeinhöhle, hier kann es zu einer mechanischen Entleerungsbehinderung kommen. Patientinnen leiden aufgrund der größeren Beckenweite und einer gewissen Schutzfunktion des inneren Genitalapparats bei Rektumamputationen seltener an neurogenen Miktionsstörungen. Harnwegsinfekte, verursacht durch präoperativ gelegte Blasenkatheter, sind ebenfalls für Miktionsstörungen verantwortlich. Bei Patienten, die nach einer Tumorektomie intraoperativ eine Afterloading-Bestrahlung erhalten, kann es einige Monate dauern, bis sie wieder spontan Urin lassen können. Prädisponierende Erkrankungen sind Blasenentleerungsstörungen, Obstruktion der Harnwege (z. B. Prostataadenom), neurologische Ausfallerscheinungen (z. B. Schlaganfallpatienten), Encephalomyelitis disseminata und andere. Blasenentleerungsstörungen bei neurochirurgischen Krankheitsbildern sind besonders bei Hirntumoren häufig. Bei Stirnhirngeschwülsten beobachtet man diese Störung oft. Tumore im Bereich der Mantelkante, nahe dem motorischen Zentrum für das Bein oder Becken, verursachen oft eine vorübergehende Störung der Blasenfunktion. Bei beiderseitiger Mantelkantenschädigung, z. B. durch Falxmeningiome, können bleibende Störungen der Blasenentleerung entstehen. Diese Funktionsstörungen äußern sich zuerst als Harnverhalt, es folgt eine Schädigung des übrigen motorischen Systems. Bei parasagittalen Tumoren treten sehr häufig Störungen der Harnentleerung auf. Tumore im dritten Ventrikel führen sehr häufig zu einer Blasenentleerungsstörung und werden von einer intrakraniellen Drucksteigerung begleitet. Besonders hoch ist der Anteil der Patienten, die erhöhten Hirndruck haben. Wenn der Hirndruck sinkt, bildet sich die Blasenentleerungsstörung wieder zurück. Bei Schädigung des Hirnstamms, der Zentren und langen Bahnen wird die Ursache für Blasenentleerungsstörungen den neurochirurgischen Erkrankungen zugeordnet. Bei allen Patienten, die sich einer neurochirurgischen Operation unterziehen, muss der Blasenentleerung große Aufmerksamkeit gewidmet werden. In den meisten neurochirurgischen Kliniken erhalten diese Patienten präoperativ eine instrumentelle Harnableitung, um intraoperativ einer Blasenüberdehnung prophylaktisch entgegenzuwirken. In der postoperativen Phase ist der Nierenfunktion (Ausfuhrkontrolle) große Aufmerksamkeit zu schenken, da häufig osmotisch wirkende Medikamente eingesetzt werden müssen (Hirnödemprophylaxe).Vorgehen bei postoperativer Miktionsstörung
Eine normale Urinausscheidung sollte 0,5–1 ml/ kg Körpergewicht/h Urin betragen. Weist der Patient diese Harnausscheidung auf, so sind der Flüssigkeits- und Blutersatz sowie das Herzzeitvolumen als stabil zu betrachten. Nach allen operativen Eingriffen ist der Harnausscheidung große Aufmerksamkeit zu schenken. Schmerzfreie Patienten weisen gegenüber schmerzbelasteten Patienten weniger postoperative Harnverhalte auf! Eine angemessene Analgesie nach chirurgischen Eingriffen ist nach ärztlicher Anordnung notwendig! Störungen der Harnausscheidung nach operativen Eingriffen, wie z. B. durch Hypotonie, Exsikkose, Flüssigkeitsverlust in den Extravasalraum, sind vom Pflegepersonal anhand klinischer Beobachtung und der Vitalwertkontrolle (RR, Puls, ZVD, Hautturgor) auszuschließen. Eine Studie hat gezeigt, dass bei kleinen Eingriffen in Vollnarkose die Rate postoperativer Harnverhalte sinkt, wenn die Patienten vor der OP nochmals zur kompletten Entleerung der Blase angehalten werden [1]. Gleiches gilt für die sofortige Mobilisierung nach dem Eingriff. Die Patienten sollten zur Toilette geführt und daran erinnert werden, sofort einen Versuch der Blasenentleerung zu unternehmen. Bei immobilen Patienten ist es schwieriger, eine Verspannung der Beckenmuskulatur bei untergeschobenem Steckbecken bzw. vorgelegter Urinflasche zu vermeiden. Hier spielt auch der für die Patienten ungewohnte Eingriff in die Intimsphäre eine Rolle. Wichtig ist es deshalb, das Patientenzimmer für einige Zeit zu verlassen und den Patienten erst wieder aufzusuchen, wenn er sich durch Klingelsignal meldet. Kommt es durch die oben genannten Maßnahmen nicht zu einer Entleerung, sollte zunächst versucht werden, durch Auflegen einer lauwarmen Gazekompresse die Verspannung der Sphinktermuskulatur zu lösen. Sowohl eine heiße Wärmflasche als auch mehrere mit lauwarmem Wasser getränkte Gaze-kompressen oder Tücher haben sich in einer randomisierten Studie als wirksam erwiesen. Hierdurch kann in 59–71 % ein Erfolg erzielt werden. Löst sich die Verspannung nicht und der Patient äußert Schmerzen wegen beginnender Blasenüberdehnung, so muss ein transurethraler Katheter gelegt werden. Die Indikation hierfür sollte jedoch sehr sorgfältig gestellt werden. Harte Indikationen sind:- oberhalb der Symphyse tastbar gefüllte, schmerzhafte Harnblase
- bei sonographischer Untersuchung: Harnblasenvolumen >600 ml bei Erwachsenen
Einmal- oder Dauerkatheter?
Die Diskussion über die Frage, ob ein Einmal- oder Dauerkatheter einzusetzen ist, ist noch nicht abgeschlossen. Eine Einmalkatheterisierung ist unter Umständen nicht ausreichend, da der Harnverhalt bei noch nicht vollständig abgeklungener Medikamentenwirkung nach Narkose („Überhang“) erneut auftreten kann. Jede Katheterisierung bringt aber wieder ein Traumatisierungsrisiko der Harnröhre mit sich. In der Regel wird daher ein transurethraler Dauerkatheter gelegt. Dieser sollte jedoch am zweiten postoperativen Tag wieder gezogen werden. Eine Studie zeigte, dass der Harnverhalt in 21,6 % der Fälle wieder auftrat, wenn der Katheter bereits am ersten postoperativen Tag gezogen wurde. Dieses Risiko lag nur bei 7,8 %, wenn er am zweiten postoperativen Tag entfernt wurde [1]. Mit jedem Tag, den ein transurethraler Katheter länger liegt, steigt das Risiko einer aszendierenden Harnröhren- und Harnblaseninfektion um 5 % [1, 2]. Bei fast allen großen, langdauernden operativen Eingriffen – mehr als drei Stunden – wird heute in den meisten chirurgischen Kliniken eine instrumentelle Harnableitung gelegt, um einer intraoperativen Blasenüberdehnung vorzubeugen [1, 2]. Häufig wird dieser Katheter nach dem operativen Eingriff wieder entfernt. Bei Entfernung des Katheters kann es zu einer passageren Urinretention kommen. Wichtig zu wissen: Eine Spontanmiktion setzt durch die Schwellung der Urethralschleimhaut erst verspätet ein.Suprapubische Drainage bietet viele Vorteile
Ein transurethraler Blasenverweilkatheter ist in ca. 80 % aller Fälle der dominierende Risikofaktor für das Entstehen einer nosokomialen Harnwegsinfektion. Ferner stellen nosokomiale katheterassoziierte Harnwegsinfektionen – mit steigendem Anteil multiresistenter Keime – die Hauptgefahrenquellen für schwere systemische Infektionen hospitalisierter Patienten dar [1–5]. Festgestellt wurde auch, dass die transurethrale Harnableitung langfristig risikoreicher und medizinisch und ökonomisch nachteiliger ist, als der suprapubische Blasenkatheter. Der Zeitpunkt des Auftretens einer Bakteriurie im Vergleich zu transurethralen Kathetern lässt sich bei der suprapubischen Harnableitung deutlich hinausschieben. Studien zeigten, dass suprapubische Katheter Vorteile gegenüber transurethralen Kathetern im Hinblick auf eine geringere Harnwegsinfektionsrate bzw. Bakteriurierate und größere Patientenakzeptanz bieten [6]. In über 95 % der Fälle kann anstelle eines transurethralen Dauerkatheters die suprapubische Drainage mit ihren Vorteilen zum Einsatz kommen, wobei natürlich Kontraindikationen berücksichtigt werden müssen. Die Erfahrung zeigt, dass viele transurethrale Katheter länger belassen werden, als dies bei täglicher Überprüfung der Indikation erforderlich wäre. Die Folge ist eine unnötig hohe Rate an katheterassoziierten Harnwegsinfektionen. Das Risiko einer Harnwegsinfektion ist bei dem suprapubischen Ableitungsverfahren deutlich geringer. Dies liegt zum einen daran, dass die Austrittsstelle des Katheters aus dem Körper durch einen regelmäßigen Verbandwechsel und sorgfältige Hautdesinfektion relativ keimarm gehalten werden kann. Zum anderen besteht aufgrund der Lokalisation der Austrittsstelle ein deutlich geringeres Risiko, dass der Katheter durch Stuhlkontamination mit Bakterien oder Pilzen aus dem Darm in Kontakt kommt. Suprapubische Katheter können daher bei sorgfältiger Pflege über lange Zeiträume liegen, ohne dass eine Zystitis oder Urethritis auftritt. Unabhängig von den Überlegungen zum Infektionsrisiko gibt es auch eigenständige Indikationen für eine suprapubische Harnableitung (Tab. 2). Beispielsweise kann es bei Strikturen der Urethra, die mit einem transurethralen Katheter nicht passierbar sind, medizinisch erforderlich sein, eine perkutane Harnableitung vorzunehmen. Als Kontraindikationen sind bei der suprapubischen Katheterisierung einige anatomische oder funktionelle Besonderheiten zu beachten (Tab. 3). Der Cross-over-Bypass ist eine gefäßchirurgische Maßnahme, bei der ein Venentransplantat oder eine Gefäßprothese von einer Leistenarterie quer durch die Unterhaut in die Leistenarterie der anderen Seite inseriert wird. Der Verlauf derartiger Gefäßbypässe liegt meist genau oberhalb der Symphyse, wo die Punktion für eine suprapubische Katheterisierung durchgeführt werden muss. Durch punktionsbedingte Verletzung eines solchen Bypasses sind schwere Blutungskomplikationen vorgekommen. Eine vorangegangene Gefäß-OP an den Leistenarterien sollte durch sorgfältige Inspektion der Leistengegend beidseits und durch anamnestische Befragung, soweit möglich, abgeklärt werden. Frühere viszeralchirurgische oder gynäkologische Eingriffe im Unterbauch, z. B. bei Frauen eine perkutane Hysterektomie, sind eine relative Kontraindikation. In diesen Fällen muss zwingend vor der Punktion eine Ultraschalluntersuchung erfolgen. Durch die heute von verschiedenen Herstellerfirmen zur Verfügung stehenden Sets ist die suprapubische Punktion relativ einfach geworden. Die Systeme enthalten entweder einen Trokar, der über eine innenliegende, solide Nadel in die Harnblase eingeführt wird. Nach Erreichen der Blase wird die solide Nadel zurückgezogen und stattdessen ein Harnwegskatheter in die Blase vorgeschoben. Andere Systeme enthalten eine aufspaltbare Punktionshohlnadel, in welcher der Katheter in die Harnblase vorgeschoben werden kann. Diese Nadel wird nach der Punktion über den Katheter zurückgezogen, durch Aufspalten geöffnet und vom Katheter entfernt. Außer einer lokalen oder generalisierten Peritonitis, die durch eine akzidentelle Darmperforation entstehen kann, sind weitere Komplikationen möglich (Tab. 4). Diese erfordern ein differenziertes Management und die Hinzuziehung eines Urologen und/oder Viszeralchirurgen.Harnwegsinfektionen gezielt vorbeugen
Die Kommission für Krankenhaushygiene und Infektionsprävention des Robert Koch-Instituts (KRINKO) hat 1999 eine Empfehlung zur Prävention nosokomialer Harnwegsinfektionen herausgegeben [4]. In dieser Empfehlung wurde aufgrund der damals vorliegenden Literatur der Hinweis gegeben, dass bei einer absehbaren Katheterisierungsdauer von mehr als fünf Tagen bevorzugt ein suprapubischer Katheter gelegt werden sollte. Die Empfehlung beruhte auf mehreren Studien, in denen eine eindeutig geringere Rate von Katheter-assoziierten Harnwegsinfektionen festgestellt wurde, wenn statt eines transurethralen ein suprapubischer Katheter verwendet wurde. Darüber hinaus sprachen folgende rationale Überlegungen für eine suprapubische Katheterisierung:- Die Eintrittsstelle kann gut desinfiziert und durch einen transparenten Verband abgedichtet werden.
- Der Katheter kann sicher fixiert werden.
- Der Außenanteil des Katheters kann besser von potenziell infektionsträchtigen Arealen wie der Perineal- und Analregion ferngehalten werden, indem er z. B. über die Flanke abgeleitet wird.
- Der Patient verspürt keine Reizung in der Urethra, die Urethra wird nicht traumatisiert.
- Die Fähigkeit zur Spontanmiktion bleibt erhalten.
- vor jeder Anwendung eines Blasenverweilkatheters zu überprüfen, ob alternativ ein intermittierender Einmalkatheterismus infrage kommt,
- eine Schulung des Patienten bzw. der Pflegenden vorzunehmen und möglichst durch geeignetes Informationsmaterial zu ergänzen sowie
- eine suprapubische Katheterdrainage zur Umgehung und Schonung der Harnröhre bei längerfristig Katheterisierten und nach größeren operativen Eingriffen, insbesondere im kleinen Becken und am Genitale, in Betracht zu ziehen.
Pflegerische Interventionen
Es sollte aktuell nicht mehr folgende Pauschalisierung gelten: Hat der Patient postoperativ nach 6–8 Stunden keine Spontanmiktion, so ist die Blase durch einen Einmalkatheter zu entleeren. Man muss die operativen und anästhesiologischen Parameter berücksichtigen – hierzu zählen die Wirkungsdauer von Anästhetika, Anästhesietechnik und Operationsdauer. Man kann erst mit einer Spontanmiktion rechnen, wenn die Maximalkraft des Detrusors durch Abbau des Narkotikums wieder einsetzt. Wichtig zu wissen: Zeigt ein Patient postoperativ Schwitzen, Unruhe und allgemeines Unwohlsein –, dann sollte als diagnostische Überlegung immer an eine überdehnte Blase gedacht werden. Manche Patienten haben infolge des Narkotikums kein Gefühl für eine gefüllte Harnblase. Patienten, die nach sechs bis acht Stunden keine Spontanmiktion hatten, sollten, sofern sie in der Lage sind, mit Hilfe zur Toilette geführt werden und dort versuchen, Wasser zu lassen. Die Patienten können alleine gelassen werden, sofern dies der Zustand erlaubt. Kann der Patient trotzdem kein Urin lassen, kann man durch Aufdrehen des Wasserhahns versuchen, ihn zu einer Miktion zu stimulieren. Eine Fußsohlenreflexionsmassage hat eine Erfolgsrate von 50 %. Kann der Patient trotz all dieser Maßnahmen die Blase nicht entleeren, wird zu Medikamenten nach ärztlicher Absprache gegriffen. Dafür können Cholinergika und Sympathikolytika in Erwägung gezogen werden. Carbachol wirkt kontrahierend auf die Harnblase. Kontraindiziert ist Doryl® bei Ulcus duodeni, dekompensierter Herzinsuffizienz, Myokardinfarkt, Asthma bronchiale, Erbrechen. Die Nebenwirkungen können Schweißausbruch, Übelkeit, Erbrechen, Bradykardie, Speichelfluss, verstärkter Harndrang sein. Der Patient ist auf diese Nebenwirkungen nach Applikation zu beobachten. Doryl® wirkt bei erschwerter, aber nicht bei unmöglicher Miktion. Gelingt auch dieser Versuch nicht und klagt der Patient weiter über Harndrang, muss einmalkatheterisiert werden, wenn die Blase deutlich gefüllt und tastbar ist. Bei der Spontanmiktion werden meistens 300 ml Urin gelassen, durch Einmalkatheteranwendung bei Harnverhalt sind es in der Regel 700 ml und mehr. Weist ein Patient mehr als 500 ml Harn auf, ist dies weit über dem physiologischen Füllungsvolumen. Man sollte grundsätzlich hierzu kleine Katheter benutzen. Einmalkatheter CH 12–14 reichen in den meisten Fällen völlig aus. Der Patient ist sachlich über diese Maßnahme aufzuklären, um die Angst abzubauen. Der Patient sollte entspannt sein. Ein adäquat durchgeführter, aseptischer und atraumatischer Einmalkatheterismus ist nicht schmerzhaft. Eine präoperative gesunde Blase verträgt ohne Weiteres den temporären Katheterismus, eine präoperativ kranke Blase wird durch den Katheter nicht verschlechtert. Wichtig: Die Anwendung des Einmalkatheterismus erfolgt bei voller Blase, Harndrang und unmöglicher Harnblasenentleerung. Die Infektionsrate nach einer Einmalkatheterisierung wird in der Literatur mit 0,46–28 % angegeben [1–5]. Bei diesen Patienten ist auf die weitere Miktionsfrequenz und Restharnmenge zu achten. Kann ein Patient trotz einmaligen Katheterismus weiterhin kein Wasser spontan lassen, sollte dieser wieder unter den gleichen Umständen intermittierend katheterisiert werden. Dies ist in der Regel sehr selten. Bei Katheterisierungen ist der behandelnde Arzt zu befragen. Man sollte den Patienten nach der Katheterisierung mitteilen, dass die erste Miktion ggf. ein wenig brennen kann, was aber nach häufigem Urinieren wieder verschwindet. Der Patient ist nach dem Einmalkatheterismus auf Zeichen einer Harnwegsinfektion zu beobachten.
[1] Kowalik U, Plante MK. Urinary retention in surgical patients. Surg Clin North Amer 2016; 98: 453–467
[2] Panknin HT. Aspekte der postoperativen Harnverhaltung aus der Sicht der Krankenpflege. Intensiv 1994; 2: 6–10
[3] Panknin HT. Der Kummer mit dem Katheter. Ärzte Woche Nr. 29/34, 23. August 2018
[4] Empfehlungen zur Prävention nosokomialer Harnwegsinfektionen. Mitteilung der Kommission für Krankenhaushygiene und Infektionsprävention am Robert Koch-Institut. Bundesgesundheitsbl 1999; 42–809
[5] Empfehlungen zur Prävention nosokomialer Harnwegsinfektionen. Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut. Bundesgesundheitsbl 2015; 58: 641–650
[6] McPhail MJW, Abu-Hilal M, Johnson CD. A meta-analysis comparing suprapubic and transurethral catheterization for bladder drainage after abdominal surgery. British Journal of Surgery 2006; 93: 1038–1044
[7] Kuru M, Koyama Y, Ozaki H. Proc. Japan, Acal 1963; 39: 530