Die mit der Anwendung der Extrakorporalen Membranoxygenierung ECMO) verbundene Rate nosokomialer Infektionen ist hoch. In einer aktuellen Studie wurde nun untersucht, welche Infektionen bei Patienten mit ECMO am häufigsten sind und wie sie sich auf die Prognose auswirken.
Die Extrakorporale Membranoxygenierung (ECMO) ist eine auf hochspezialisierten Intensivstationen verfügbare Methode, um ein schweres akutes Lungenversagen zeitweise zu überbrücken. Das Prinzip beruht darauf, dass venöses Blut über einen großlumigen Katheter aus dem rechten Vorhof des Patienten abgepumpt und über Membranen geleitet wird, über die es mit Sauerstoff angereichert wird. Das oxygenierte Blut wird beim veno-arteriellen Verfahren in den linken Vorhof oder die Aorta ascendens zurückgeleitet, sodass es dem arteriellen System direkt zur Verfügung steht. Alternativ existiert auch ein veno-venöses Verfahren, bei dem das oxygenierte Blut in die Vena cava zurückgeführt wird.
Die mit der Anwendung dieser Methode verbundene Rate nosokomialer Infektionen ist allerdings hoch. Die betroffenen Patienten sind oft multimorbide, haben zahlreiche Katheterzugänge und wurden meist bereits im Vorfeld über längere Zeit maschinell beatmet. In vielen Fällen besteht gleichzeitig ein akutes Nierenversagen mit Dialysepflicht.
Methodik der Studie
Wie häufig treten nosokomiale Infektionen unter ECMO-Therapie auf? Welche Infektionen treten am häufigsten auf? Wie wirken sie sich auf die Prognose aus? Diese Fragen standen im Fokus einer retrospektiven Analyse prospektiv gesammelter Daten [1].
Die Studie erfolgte im San-Gerardo-Krankenhaus in Monza/Italien, ein Krankenhaus der Maximalversorgung mit 1 200 Betten und akademisches Lehrkrankenhaus der Universität Mailand. Aus dem Zeitraum zwischen 2010 und 2015 wurden die Daten von Patienten analysiert, die über mehr als 24 Stunden an die ECMO angeschlossen waren. Ausgeschlossen wurden Patienten, bei denen bereits vor Anschluss an die ECMO eine nosokomiale Infektion bestand.
Aus den Patientenakten wurden demografische Daten, Krankheitsdiagnosen, ECMO-Konfiguration (veno-arteriell, veno-venös), Kanülierungsart (femoro-femoral, femoro-jugulär, jugulär-femoral) und die Dauer der vorangegangenen maschinellen Beatmung entnommen.
Folgende nosokomiale Infektionen wurden nach den Kriterien der Centers for Disease Control and Prevention (CDC) erfasst:
- beatmungsassoziierte Pneumonie,
- harnwegskatheterassoziierte Harnwegsinfektion,
- Blutstrominfektion,
- katheterassoziierte Blutstrominfektion,
- Clostridium-difficile-Infektion,
- pulmonale Aspergillose,
- Infektion an der Insertionsstelle der Kanülen.
Ergebnisse der Studie
Im Untersuchungszeitraum wurden 105 Patienten mittels ECMO behandelt. 13 Patienten wurden wegen fehlender Daten, Tod innerhalb von 24 Stunden nach ECMO-Beginn oder vorbestehender nosokomialer Infektion ausgeschlossen. Bei den verbleibenden 92 Patienten handelte es sich in 58 Fällen um Männer (63 %), das mittlere Alter der eingeschlossenen Patienten lag bei 48,5 Jahren.
Die Grunddiagnosen waren breit gestreut und von immunsuppressiver Therapie (24 %) über hämatologische Grundkrankheiten (14 %) bis hin zu chronischer obstruktiver Lungenerkrankung (11 %), Hepatopathien (11 %), koronarer Herzkrankheit (10 %), Diabetes mellitus (8 %) bis hin zu AIDS (3 %).
Die Indikationen für die ECMO-Behandlung waren ein akutes Lungenversagen (78 %), ein kardiogener Schock (7 %), ein septischer Schock (4 %) oder ein exazerbiertes Asthma bronchiale bzw. eine chronisch-obstruktive Lungenerkrankung (je 4 %). Eine Besonderheit war, dass insgesamt 17 Patienten behandelt wurden, bei denen wegen einer schweren viralen Pneumonie durch das Influenzavirus H1N1 ein Lungenversagen aufgetreten war.
Die mittlere Behandlungsdauer mit ECMO lag bei 14 (8–27) Tagen. 80 (87 %) Patienten erhielten eine veno-venöse ECMO, die Mehrzahl (83 %) mittels femoro-femoraler Kanülierung. 76 %der Patienten waren von anderen Krankenhäusern hinzuverlegt worden. 52 Patienten (55 %) entwickelten während der ECMO-Behandlung eine nosokomiale Infektion.
Im Einzelnen handelte es sich um 32 Beatmungspneumonien, 8 Harnwegsinfektionen, 5 Blutstrominfektionen und 3 katheterassoziierte Blutstrominfektionen. Als gramnegative Erreger wurden bei den am häufigsten auftretenden Beatmungs-pneumonien (n = 52) Acinetobacter baumannii (7 Fälle), Pseudomonas spp. (4 Fälle), Enterobacteriaceae (4 Fälle) und Klebsiella pneumoniae (3 Fälle), als grampositive Erreger in 5 Fällen Staphylococcus aureus nachgewiesen. Eine pulmonale Aspergillose trat in 6 Fällen auf. Die Anzahl der extrapulmonalen nosokomialen Infektionen war zu gering, um relevante Aussagen über das Erregerspektrum machen zu können. Angaben zur Häufigkeit von Clostridium difficile und Lokalinfektionen an den Kanülen-insertionsstellen finden sich leider weder im Ergebnisteil noch in dem zusätzlich angegebenen Link zum Online-Supplement-Material.
Mortalität bei Patienten mit noso- komialer Infektion doppelt so hoch
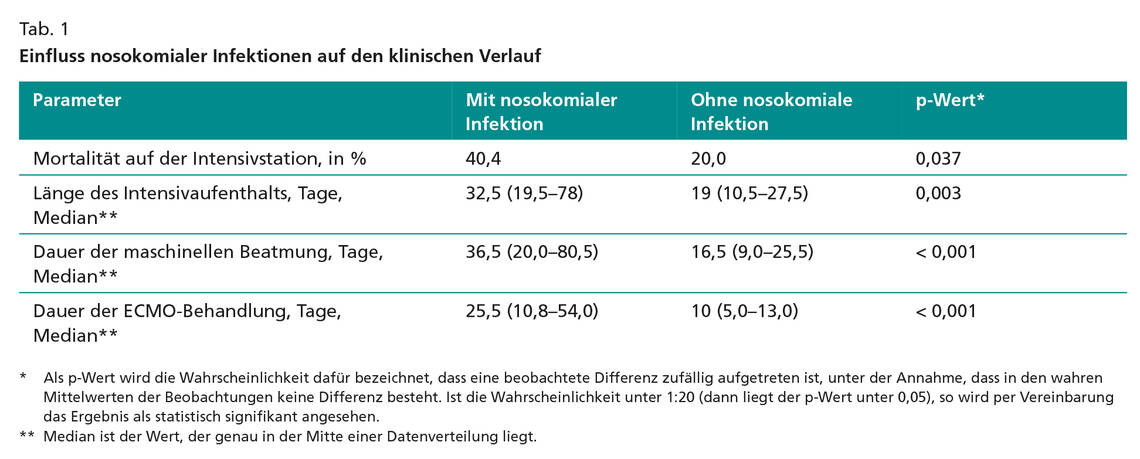
Die Gesamtmortalität bis zum Ende der Intensivbehandlung lag bei 31,5 % (n = 29). Daraus errechnete sich eine Inzidenz von 13 Todesfällen pro 1 000 ECMO-Tage. Die Mortalität bei Patienten mit nosokomialer Infektion war doppelt so hoch wie diejenige von Patienten ohne Infektion (40,4 % versus 20 %, p = 0,037).
Weitere Einflussparameter einer Infektion auf den klinischen Verlauf sind Tabelle 1 zu entnehmen. Eine Infektion mit multiresistenten Bakterien war mit einem 2,99-fach signifikant erhöhten Mortalitätsrisko assoziiert (95-%-Konfidenzintervall 1,06 – 8,42). Dies war vor allem bei den pulmonalen Infektionen durch Acinetobacter baumannii (alle Isolate multiresistent), Klebsiella pneumoniae und Pseudomonas spp. der Fall (jeweils ca. 70 % der Isolate multiresistent).
Schlussfolgerung
Die vorliegende retrospektive Untersuchung zeigt, dass mehr als die Hälfte (55 %) der Patienten während einer ECMO-Behandlung eine neue nosokomiale Infektion erwirbt. Das Auftreten einer Infektion verschlechtert die Prognose signifikant. Am häufigsten (32 Fälle) handelte es sich um Beatmungspneumonien, die wiederum mit einem hohen Anteil resistenter Erreger einhergingen. Die Prävention von Beatmungspneumonien ist bei dieser Patientengruppe besonders schwierig, weil Lagerungs- und atemtherapeutische Maßnahmen kaum möglich sind.
[1] Grasselli G. et al. Nosocomial infections during extracorporeal membrane oxygenation: incidence, etology, and impact on patients’ outcome. Crit Care Med 2017; 45: 1726–1733