Viele Intensivpatienten schlafen schlecht. Dies kann schwerwiegende Folgen haben: Neben der emotionalen Belastung kann Schlafentzug ein Delir begünstigen, zu einer längeren maschinellen Beatmung führen, die Immunfunktion beeinträchtigen und neurokognitive Störungen begünstigen.
Bereits in der S3-Leitlinie „Analgesie, Sedierung und Delirmanagement in der Intensivmedizin“ (DAS-Leitlinie) aus dem Jahr 2015 wurde aufgezeigt, dass Schlaflosigkeit neben Schmerzen und Stress ein typisches Symptom bei Intensivpatienten sei, das Delirien verursachen und das Behandlungsergebnis verschlechtern könne (1). Laut Chahraoui et al. (2015) leiden mehr als die Hälfte aller Intensivpatienten auch Monate nach der Behandlung unter Verwirrtheitszuständen und Desorientierung (2). Ebenso bestünden negative Erinnerungen an den Aufenthalt auf der Intensivstation. Diese bezögen sich neben Schmerzen, Stress, Lärm, Angst und Hilflosigkeit auf eine erlebte Schlaflosigkeit. In der PADIS-Leitlinie wurde die Bedeutung des Schlafs unterstrichen und erstmals im Zusammenhang mit Analgesie, Sedierung, Delirmanagement und Immobilität behandelt (3).
Was ist ein gesunder Schlaf?
Sowohl in der DAS- als auch PADIS-Leitlinie fehlt eine genauere Definition des physiologischen Schlafs. Dies ist problematisch, da Fachpersonen auf der Intensivstation über ein Bewusstsein für die Bedeutung des Schlafs für Patienten verfügen müssen. Es muss deutlich darauf hingewiesen werden, dass – anders als häufig angenommen – Bewusstlosigkeit nicht gleichzusetzen ist mit einem erholsamen Schlaf. Eine reine Bewusstlosigkeit und somit auch eine tiefe Sedierung ersetzen nicht die physiologisch notwendigen und positiven Effekte eines gesunden Schlafs. Beim Themenkomplex Schlaf fällt auf, dass die dazugehörigen Begrifflichkeiten, wie Schlafgesundheit, selten verwendet werden und noch seltener definiert sind (4).
Der physiologische Schlaf ist nach Nicolau et al. 2000) gekenneichnet als leicht reversibler Zustand, bei dem eine gewisse motorische Ruhe, weitestgehend geschlossene Augen und erhöhte sensorische Schwellenwerte eintreten. Weitere Merkmale des gesunden Schlafs sind ein zirkadianer Rhythmus sowie ein ausgewogenes Verhältnis zwischen Schlafmangel und ausreichendem Schlaf. Zum gesunden Schlaf zählt zudem das Einhalten von bestimmten Rast- und Ruheorten. Der Schlaf des kritisch kranken Patienten unterscheidet sich vom Schlaf gesunder Menschen insofern, als dass der Schlaf von einer stärkeren Fragmentierung und einem höheren zeitlichen Anteil von Lichteinfluss geprägt ist. Zudem sind die Tiefschlafphasen kürzer und die Schlafzeit am Tag länger. Ebenso berichteten die Patienten von einer subjektiv reduzierten Schlafqualität. (5)
In der PADIS-Leitlinie wird der Schlaf in zwei Haupttypen unterteilt: Rapid-Eye-Movement (REM) und Non-Rapid-Eye-Movement (Non-REM). Der REM-Schlaf zeigt sich im EEG durch niedrige Amplituden, hochfrequente EEG-Wellen und schnelle ruckartige Augenbewegungen. Die willkürlichen Muskelgruppen im Körper sind gelähmt und Bewegung damit annähernd unmöglich. Herzfrequenz und Atmung werden unregelmäßiger, der Blutdruck steigt an. Über die Funktion des REM-Schlafs wird vermutet, dass während dieser Phase erlebte Situationen verarbeitet und aufgenommene Informationen zum Teil im Langzeitgedächtnis gespeichert werden. Lange wurde vermutet, dass nur in der REM-Phase geträumt wird. Allerdings gibt es Anzeichen, dass in allen Schlafphasen geträumt wird, dann allerdings eher kurze und rationale, also gedankenähnliche Episoden.
Der Non-REM-Schlaf kann in drei verschiedene Stufen unterteilt werden: N1, N2 und N3. Beim Durchlaufen dieser drei Stufen werden die EEG-Wellen zunehmend langsam und synchron – der Schlaf wird „tiefer“, die Reizschwelle für Erregung erhöht sich (was das Aufwachen erschwert) und die Augen bleiben ruhig. Im Schlafstadium N3, dem sogenannten Slow-Wave-Schlaf, weisen die EEG-Wellen eine hohe Amplitude und eine niedrige Frequenz mit Spindeln auf.
Während der physiologischen achtstündigen Schlafphase durchlaufen gesunde Erwachsene verschiedene Schlafphasen. In der Regel beginnt der Schlaf mit einem Übergang vom Wachzustand zur Schlafphase N1. Diese ist die „leichteste“ Schlafphase und dauert eine Minute bis 7 Minuten. Sie geht dann in den N2-Schlaf über, der etwa 10 bis 25 Minuten dauert. Ohne Unterbrechung folgt nach dem N2-Schlaf der N3-Schlaf – das tiefste Non-REM-Schlafstadium, das 20 bis 40 Minuten dauert. Nach dem N3-Schlaf kommt es vor der ersten REM-Schlafepisode häufig zu einer Rückkehr zu leichteren Non-REM-Schlafstadien, beispielsweise einer N2-Periode von 5 bis 10 Minuten. Die erste REM-Periode kann unter Umständen nur eine Minute bis 5 Minuten dauern.
Die durchschnittliche Länge des ersten vollständigen Schlafzyklus beträgt typischerweise zwischen 70 und 100 Minuten, während spätere Zyklen 90 bis 120 Minuten dauern. Der Großteil des N3-Schlafs tritt im ersten Teil der Nacht auf, wobei spätere Zyklen kürzere oder keine N3-Perioden zeigen.
Zur Bewertung der Schlafphysiologie und des Tag-Nacht-Rhythmus ist wichtig zu wissen, dass der Langzeitschlaf (N3) bei jungen Kindern am längsten dauert. Dieser nimmt mit dem Alter stetig ab, sodass ältere Erwachsene mit „normalem“ Schlaf keinen N3-Schlaf mehr aufweisen.
Auswirkungen eines gestörten Schlafs
Intensivpatienten klagen häufig über schlechten Schlaf und bezeichnen diesen als belastend. Auswirkungen von Schlafstörungen bei kritisch kranken Menschen können schwerwiegend sein: Sie äußern sich durch eine Fragmentierung des Schlafs, durch eine Störung des zirkadianen Rhythmus, durch vermehrten leichten Schlaf (Stadium N1) sowie durch verringerten Slow-Wave- und REM-Schlaf. Schlafstörungen können dazu führen, dass die für die Genesung notwendige ausreichende Erholung fehlt. Neben der emotionalen Belastung kann Schlafentzug ein Delir begünstigen, zu einer längeren maschinellen Beatmung führen, die Immunfunktion beeinträchtigen und neurokognitive Störungen begünstigen.
Medikamentöse Schlafförderung
Sedierung und insbesondere Bewusstlosigkeit haben nichts mit Schlaf und seinen positiven Eigenschaften zu tun. So wurde bereits in der DAS-Leitlinie festgehalten, dass der durch Sedativa induzierte Zustand die ohnehin schlechte Schlafarchitektur von intensivmedizinisch behandelten Patienten weiter verschlechtert. Dennoch werden bestimmte Medikamente wie Propofol immer wieder verabreicht, um den Schlaf von Intensivpatienten zu fördern. Die Empfehlungen aus der aktuellen PADIS-Leitlinie zu der Fragestellung „Sollte eine schlaffördernde Medikation verabreicht werden, um den Schlaf kritisch Kranker erwachsener zu fördern“ sind in der Tabelle 1 zu finden.
Melatonin: Laut DAS-Leitlinie kann die nächtliche Gabe von Melatonin erwogen werden, um bei älteren Intensivpatienten präventiv zu helfen, den Tag-Nacht-Rhythmus zu erhalten bzw. wiederherzustellen. In der PADIS-Leitlinie wird die Gabe von Melatonin nicht empfohlen. Zwar werden Studien erwähnt, die eine geringfügige Verbesserung der Schlafqualität nahelegen; diese Daten reichen, so die Ansicht der Autoren, jedoch nicht aus, um eine generelle Empfehlung zu rechtfertigen. Erwähnenswert ist, dass den medizinischen Studien Veröffentlichungen aus der Sportwissenschaft gegenüberstehen. In diesen wird berichtet, dass Leistungssportler, aber auch Schichtarbeiter, von der Einnahme hinsichtlich einer verbesserten Schlafqualität profitieren.
Dexmedetomidin: Auf Intensivstationen in Deutschland werden sowohl Clonidin als auch Dexmedetomidin in jeder Phase der Sedierung und Analgesie verabreicht. Sowohl in der DAS- als auch PADIS-Leitlinie wird darauf hingewiesen, dass unter Beachtung der Kontraindikationen und Nebenwirkungen bei der Verwendung von Dexmedetomidin das EEG einem Schlaf der Stadien 1 und 2 ähnelt, zumal die Patienten bei einer alleinigen Verwendung erweckbar bleiben. Erklärbar ist dies durch die Hemmung der Noradrenalinausschüttung im Locus coeruleus, wodurch das EEG einem Non-REM-Schlaf ähnelt. Eine weitere Analyse zeigte, dass die Aufrechterhaltung des Tag-Nacht-Zyklus bei der nächtlichen Verabreichung von Dexmedetomidin an maschinell beatmete Intensivpatienten erhalten bleibt. Obwohl seit der Veröffentlichung der DAS-Leitlinie der Wirkstoff Dexmedetomidin eine immer größere Verbreitung erfährt und es immer mehr Publikationen gibt, konnten sich die Autoren der PADIS-Leitlinie nicht zu einer Empfehlung durchringen. Es muss festgehalten werden, dass durch die Gabe von Dexmedetomidin bewirkte EEG-Veränderungen zwar dem Schlaf ähneln, jedoch keine Abnahme der Schlaffragmentierung und keine Zunahme des Tief- oder REM-Schlafs ermittelt wurde. Auch Dexmedetomidin ist und bleibt ein Sedativum und ist entsprechend zurückhaltend einzusetzen. Es ersetzt in keiner Weise die notwendigen schlaffördernden Protokolle und prophylaktischen Maßnahmen.
Propofol: Sowohl die DAS- als auch PADIS-Leitlinie raten davon ab, Propofol zur Verbesserung der Schlafqualität zu verabreichen.
Prävention von Schlafstörungen
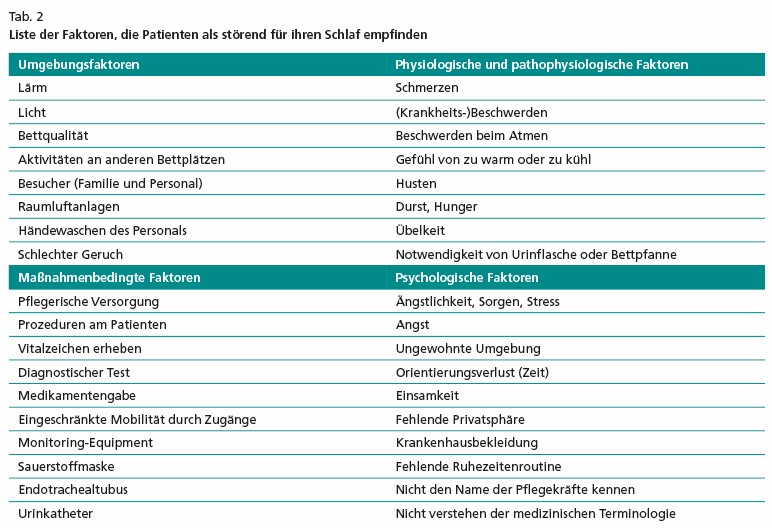
Laut DAS- und PADIS-Leitlinie können nichtmedikamentöse schlaffördernde Maßnahmen das Risiko eines Delirs reduzieren. Interessant sind die in der PADIS-Leitlinie von Patienten berichteten Faktoren, die ihren Schlaf stören (Tab. 2). Diesen Faktoren können Pflegende mit präventiven Maßnahmen begegnen.
Aus der Liste der Faktoren lässt sich leider nicht ableiten, welche der Einzelmaßnahmen oder Maßnahmenkombinationen für alle Patienten eine wirksame Verbesserung des Schlafs und, damit verbunden, eine Reduzierung des Delirrisikos erreichen. Die schlaffördernden Protokolle unterschieden sich in ihrer Zusammensetzung und nennen als Maßnahmenbündel:
- Lichtreduktion
- Lärmreduktion
- Ohrstöpsel
- Schlafmasken
- entspannende Musik
- Integration naher Angehörige/Familie
- Vermeidung sedierender Arzneimittel
Dabei sollen tagsüber stimulierende Maßnahmen und nachts schlaffördernde Maßnahmen im Vordergrund stehen. Als eine stimulierende Maßnahme wird insbesondere die Mobilisation genannt. Hinweise, dass eine Mobilisation des Intensivpatienten auch im Nachtdienst möglich und förderlich ist, soll Gegenstand zukünftiger Untersuchungen sein. Auch die Art der Beatmung des Intensivpatienten kann Auswirkungen auf die Schlafqualität haben. In der PADIS wird zumindest erwähnt, dass assistierte Beatmung im Vergleich zu druckkontrollierter Beatmung zur Nachtzeit den Schlaf des schwerkranken Erwachsenen verbessern kann (Empfehlung Conditional/Evidenz gering).
Bei allen Maßnahmen, insbesondere aber bei Ohrstöpseln, Schlafmasken und der Musikauswahl müssen die individuellen Wünsche des Patienten berücksichtigt werden. Die Musikempfehlung ist ausdrücklich nur als zusätzliche Entspannung zu verstehen und als nächtliche Maßnahme, nur auf ausdrücklichen Wunsch der Familien und/oder des Pateinten zu verwenden. Die PADIS-Kommission spricht sich angesichts des geringen Evidenzgrads (engl.: level of evidence) gegen diese Intervention aus und noch stärker gegen die Verwendung von einer Aromatherapie und Akupressur. Es muss erwähnt werden, dass diese „Abwertung“ gängiger Praktiken sich nur auf den Schlaf und nicht auf eine Schmerztherapie beziehen. Interessant ist in diesem Zusammenhang ein Blick in die S3-Leitlinie „Nicht erholsamer Schlaf/Schlafstörungen – Insomnie bei Erwachsenen“ (6). Es werden hier folgende Substanzen genannt, deren Einnahme zu einer Insomnie führen kann:
- Alkohol
- andere Rauschmittel
- Antibiotika (z. B. Gyrasehemmer)
- Antidementiva (z. B. Piracetam)
- Antriebssteigernde Antidepressiva (z. B. SSRIs)
- Blutdruckmittel (z. B. βBeta-Blocker)
- Asthmamedikamente (z. B. Theophyllin, β Beta-Sympathomimetika)
- Diuretika
- Hormonpräparate (z. B. Thyroxin, Steroide)
- stimulierende, synthetische Substanzen (z. B. Amphetamine, Ecstasy)
Zwar wird die eine Insomnie beschrieben als eine Schlafstörung, die dadurch gekennzeichnet ist, dass Betroffene über den Zeitraum von mindestens einem Monat Ein- und/oder Durchschlafstörungen haben. Diese mit einer Beeinträchtigung der Tagesbefindlichkeit oder der Leistungsfähigkeit am Tag einhergehen, wobei die Symptomatik nicht durch eine andere körperliche oder psychiatrische Störung bedingt ist. Die Liste dieser Substanzen ist sowohl für die Anamnese als auch für den klinischen Alltag ein zusätzlicher Denkanstoss bei der Bewertung der Ursachen für eine Schlafstörung.
Fazit
Insbesondere bei der Verbesserung der Schlafqualität von Intensivpatienten zeigt sich, dass die Prävention und die nichtpharmakologischen Aspekte von größter Bedeutung in der modernen Intensivbehandlung sind. Das Thema Schlaf und Schlafqualität zeigt auch – und das muss betont werden –, dass Bewusstlosigkeit nicht mit Schlaf gleichzusetzen ist. Das ist gerade vor dem Hintergrund wichtig zu wissen, dass die pharmakologische Therapie in die Prozesse von Rezeptoren, Gehirn, Hormonen und Transmittern derart eingreift, dass es zu einer Beeinträchtigung des Bewusstseins kommt. Die pharmakologische Therapie sollte daher immer die „Ultima ratio“ darstellen und streng symptomorientiert, zielorientiert und zeitlich begrenzt eingesetzt werden. Im Vordergrund bei allen Maßnahmen sollten wir die Wünsche und individuelle Situation der Patienten berücksichtigen. Würden wir dies allerdings konsequent umsetzen, würde die notwendige Rationale sein, dass wir neben Tätigkeiten auch Tagesabläufe an den Patienten und seine Bedürfnisse anpassen müssten. Vor dem Hintergrund des positiven Nutzens müsste dies zumindest mal diskutiert werden.
Abschließend lässt sich zusammenfassend sagen, dass die PADIS sowohl gegenüber der DAS-Leitlinie als auch gegenüber der bestehenden PAD-Leitlinie in einer Vielzahl von Punkten zu konservativeren Empfehlungen neigt, dies geschuldet einer viel kritischeren Bewertung der Evidenzlage.
Richtungsweisend erscheint uns im Zusammenhang mit der PADIS zum einen die Namensgebung: Immobilität (engl.: immobility) und Schlafstörung (engl.: sleep disruption) sind nicht mehr als Einzelaspekte in einem Gesamtpaket inkludiert, sondern tatsächlich integrale Bestandteile des vorgelegten Konzepts, und werden entsprechend stilbildende Auswirkungen auf die Praxis haben.
Zum anderen wurden – und das ist ausdrücklich zu begrüßen –, erstmals bei der Entwicklung einer Leitlinie zum Thema Betroffene eingebunden. Ein Rückschritt von diesem Niveau scheint für die Zukunft schwer vorstellbar.
(1) Baron R, Binder A, Biniek R. S3-Leitlinie Analgesie, Sedierung und Delirmanagement in der Intensivmedizin. Revision 2015 (DAS-Leitlinie 2015). Evidence and consensus based Leitlinie for the management of delirium, analgesia, and sedation in intensive care medicine. Revision 2015 (DAS-Leitlinie 2015). Ger Med Sci 2015; 13: Doc19.
(2) Chahraoui K, Laurent A, Bioy A, Quenot JP. Psychological experience of patients 3 months after a stay in the intensive care unit: A descriptive and qualitative study. Journal of critical care (2015)
(3) Devlin JW et al. Clinical practice guidelines for the prevention and management of pain, agitation/sedation, delirium, immobility, and sleep disruption in adult patients in the ICU. Critical care medicine 2018; 46.9: e825–e873.
(4) Buysse DJ. Sleep health: can we define it? Does it matter? SLEEP 2014; 37(1): 9–17.
(5) Nicolau M C, Akaârir M, Gamundí A, et al. Why we sleep: the evolutionary pathway to the mammalian sleep. Prog Neurobiol 2000; 62(4): 379–406.
(6) S3-Leitlinie Nicht erholsamer Schlaf/Schlafstörungen. Kapitel „Insomnie bei Erwachsenen“, Update 2016, www.awmf.org/uploads/tx_szleitlinien/063–003l_S3_Insomnie-Erwachsene_2018–02.pdf, Zugriff: 17.12.2018