Um kritisch kranke und verletzte Patienten prioritätenorientiert zu behandeln, hat sich das ABCDE-Schema international bewährt. Es ist nach dem traumatologischen Grundsatz „Treat first what kills first“ aufgebaut und grundsätzlich bei allen Patienten anwendbar, die Lebenszeichen aufweisen.
Das ABCDE-Vorgehen bietet einen strukturierten und prioritätenorientierten Ansatz, wodurch es im Rahmen des Notfallmanagements sehr zu empfehlen ist.
Bestandteil mehrerer Notfall-Algorithmen
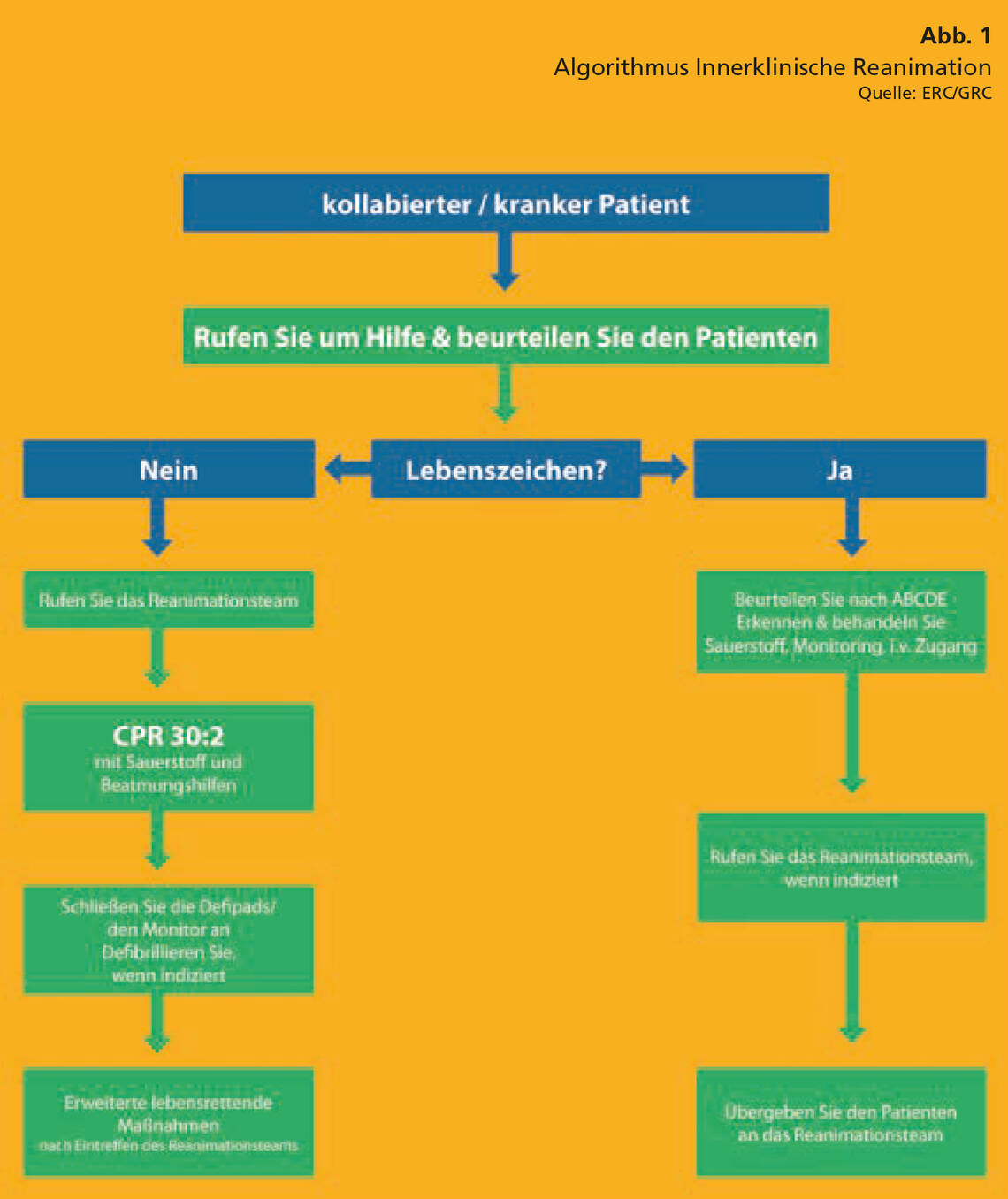
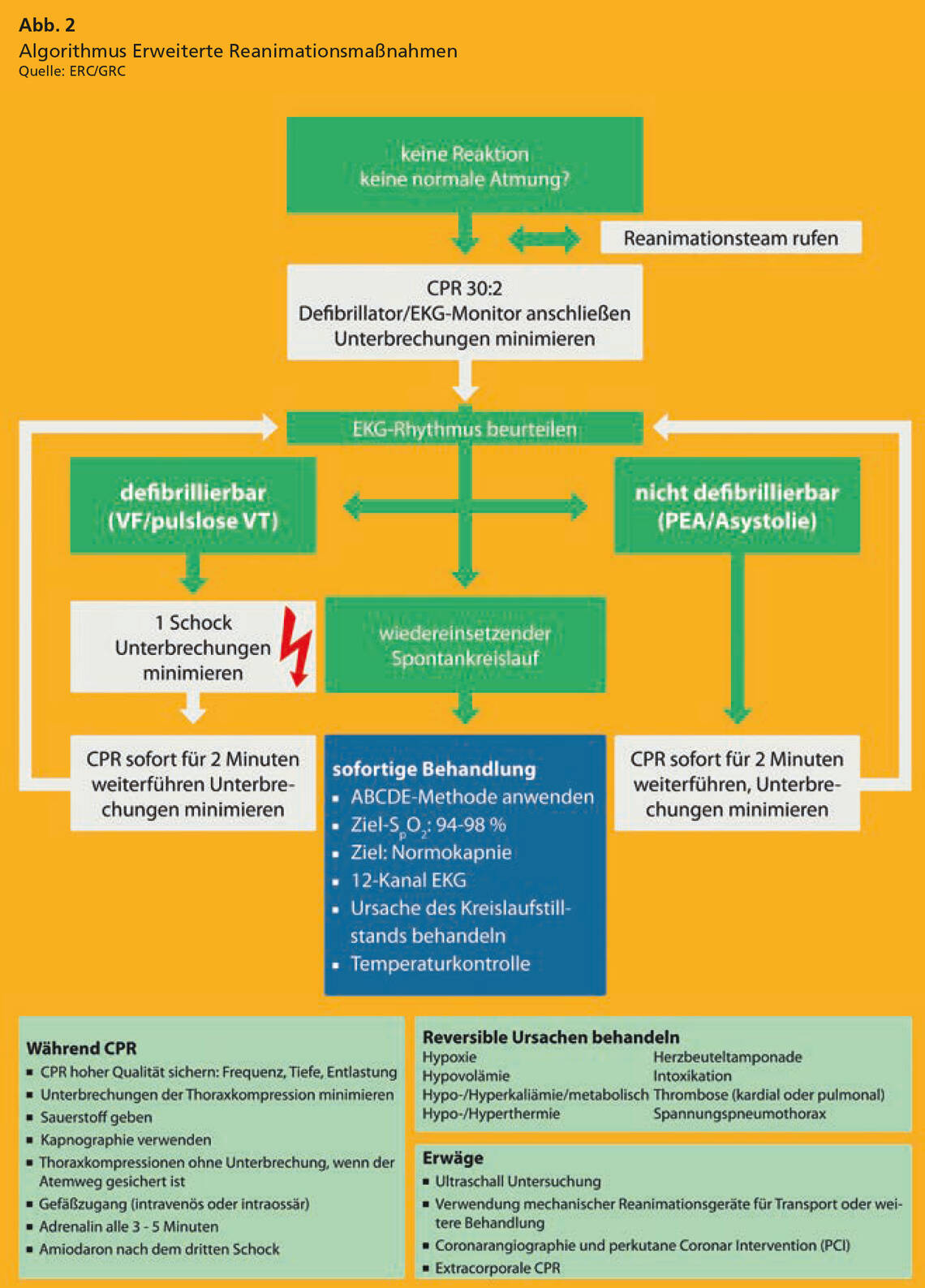
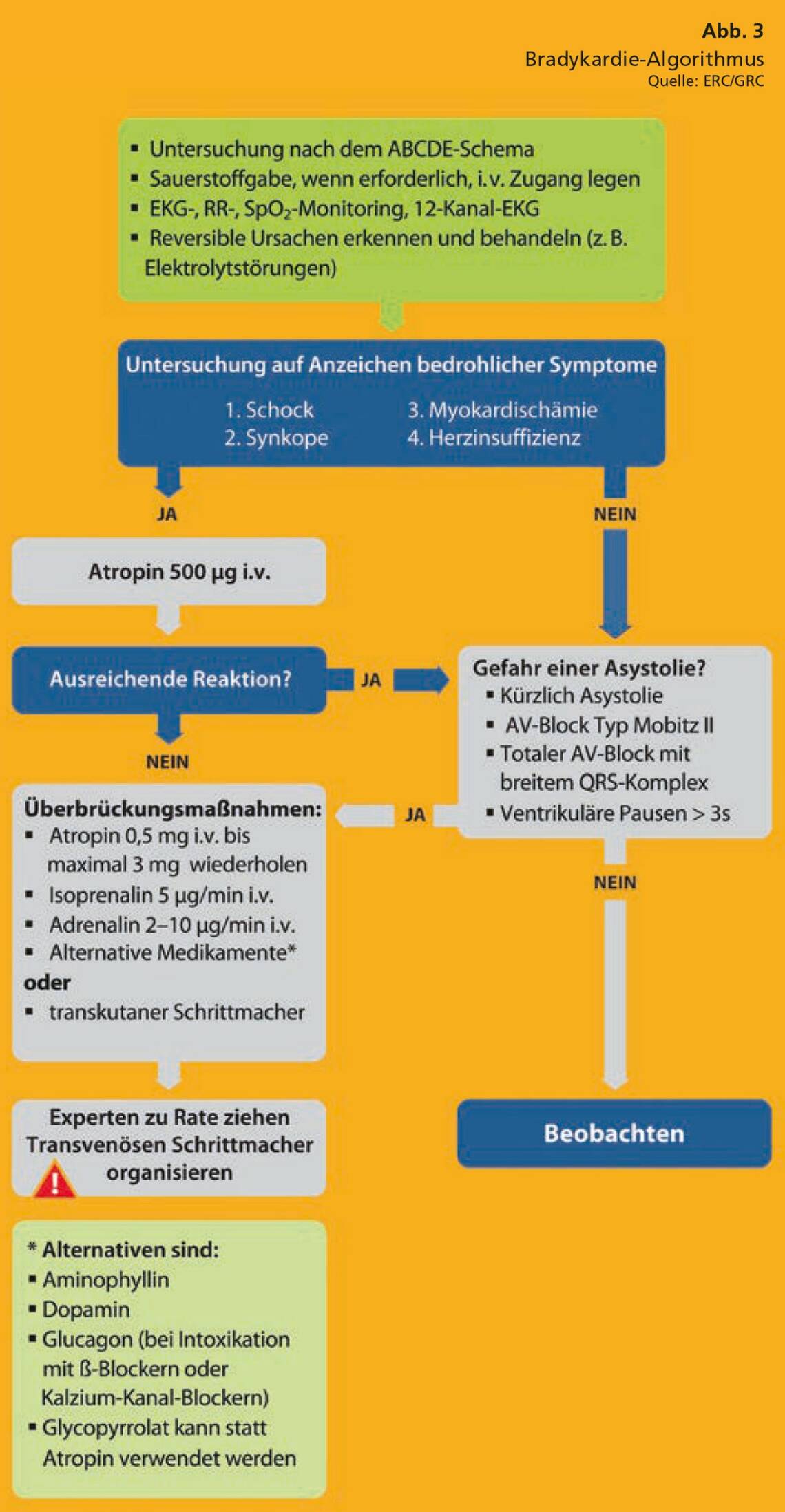
Folgerichtig ist das ABCDE-Schema fester Bestandteil mehrerer Algorithmen des Europäischen Rats für Wiederbelebung (European Resuscitation Council, ERC) und des Deutschen Rats für Wiederbelebung (German Resuscitation Council, GRC). Hierzu zählen beispielsweise die Algorithmen zur Innerklinischen Reanimation (Abb. 1), zu den Erweiterten Reanimationsmaßnahmen (Abb. 2) und zum Vorgehen bei Bradykardie (Abb. 3).
Das ABCDE-Schema ist ebenfalls integraler Bestandteil des universellen Algorithmus zur Reanimation Erwachsener; hier ist die Abfolge nach Einsetzen eines Spontankreislaufs zur ersten Einschätzung vorgesehen (6, 7).
Das ABCDE-Vorgehen ist darüber hinaus Bestandteil vieler international zertifizierter Kurssysteme für die Notfallversorgung. Beispiele sind Advanced Trauma Life Support (ATLS), Advanced Trauma Care for Nurses (ATCN), Prehospital Trauma Life Support (PHTLS) und Advanced Medical Life Support (AMLS) (1, 3, 9, 10, 11, 12, 13, 14).
Schritt für Schritt
Die weite Verbreitung zeigt, dass sich das ABCDE-Schema als universelle Sprache in der Notfallversorgung etabliert hat, der jede in dieser Disziplin tätige Fachkraft mächtig sein sollte.
Doch was bedeuten die Buchstaben überhaupt? Das Schema stammt ursprünglich aus dem angloamerikanischen Raum. Die Buchstaben stehen für (1, 2):
- A – Airway/C-Spine-Protection (Atemweg/HWS-Schutz)
- B – Breathing/Ventilation (Atmungstätigkeit)
- C- Circulation (Kreislauf)
- D – Disability (neurologisches Defizit)
- E – Exposure/Environment (Entkleiden/Wärmeerhalt)
Schritt A: Freie Atemwege sind zum Überleben das Wichtigste und daher das Erste, das sichergestellt sein muss. Liegt eine teilweise oder vollständige Atemwegsobstruktion vor, führt dies zur Hypoxie. Diese geht mit der Gefahr von rasch eintretenden Schäden an lebenswichtigen Organen einher, zum Beispiel dem Gehirn. Bei gefährdetem Atemweg sollten zunächst einfache Hilfsmittel eingesetzt werden, beispielsweise der Esmarch-Handgriff, die Absaugung oder ein Wendl- beziehungsweise Guedel-Tubus. Im Bedarfsfall wird das Airwaymanagement ausgebaut, etwa durch eine Beutel-Masken-Beatmung, eine nicht-invasive Beatmung (NIV), das Einlegen einer supraglottischen Atemweghilfe (Larynxmaske, Larynx-Tubus) oder durch endotracheale Intubation. Der Patient sollte bei Bedarf Sauerstoff über eine Inhalationsmaske mit Reservoir- und Nichtrückatemventil und einem Flow von 15 Litern pro Minute erhalten.
Schritt B: Ein lebensbedrohliches „B-Problem“ ist das akute schwere Asthma, ein Lungenödem oder ein Spannungspneumothorax. Bei der Inspektion des Patienten sollte auf Hinweise für ein A-Problem geachtet werden, wie Zyanose, Schwitzen, paradoxe Atmung oder Einsatz der Atemhilfsmuskulatur. Wichtig ist auch die Ermittlung der Atemfrequenz und Einschätzung der Tiefe der Atemzüge. Beim B-Schritt soll frühzeitig eine Pulsoxymetrie angelegt werden. Sie kann im Verlauf verwendet werden, um die Sauerstofftherapie zu steuern – sofern die Messung zuverlässig ist, was an einer „guten Kurve“ erkennbar ist. Die Auskultation des Thorax dient dem Erkennen von pathologischen Atemgeräuschen, außerdem lässt sich so ein Pneumothorax beziehungsweise Spannungspneumothorax erkennen (über ein fehlendes oder abgeschwächtes Atemgeräusch). Bei jeder maschinellen Beatmung ist zudem die endtidale Kohlendioxidmessung als unverzichtbar anzusehen. Sie erlaubt eine sichere Lageverifizierung bei der endotrachealen Intubation und darüber hinaus auch eine Überwachung, die eine Dislokation des Tubus oder Ausfall des Beatmungsgerätes anzeigt. Zudem erlaubt die endtidale CO2-Messung Rückschlüsse auf die Kreislauffunktion.
Schritt C: Der C-Schritt dient der Beurteilung von Kreislauf und Gewebeperfusion. Beim Tasten des Pulses (Frequenz, Qualität und Regelmäßigkeit) achtet man auf die Temperatur und Feuchtigkeit der Haut, auf die Hautfarbe und misst die Rekapillarisierungszeit. Diese liegt normalerweise bei zwei Sekunden. Ist die Rekapillarisierungszeit verlängert, deutet dies auf ein Problem der peripheren Durchblutung hin. Zum C-Schritt gehört auch die Blutdruckmessung und die Anlage eines periphervenösen Zugangs, oft auch die EKG-Überwachung. Je nach Notfallereignis besteht ein wichtiger Schritt in der Suche nach äußeren Blutungen. Diese müssen schnell gestoppt werden. Äußert der Patient Brustschmerz oder liegt ein Verdacht auf akutes Koronarsyndrom (ACS) vor, muss rasch ein Zwölf-Kanal-EKG geschrieben werden.
Schritt D: Hierzu gehört die Einschätzung der neurologischen Funktion anhand der Glasgow Coma Scale (GCS) (Abb. 4). Dies umfasst die Kriterien „Augen öffnen“, „beste verbale Reaktion“ und „beste motorische Reaktion“. Die GCS ist für Patienten mit Schädel-Hirn-Trauma entwickelt worden. Dennoch ist es üblich, sie allgemein zur Beschreibung von Bewusstseinsstörungen zu verwenden. Ergänzt wird dies durch eine Prüfung des Pupillenstatus (Größe, Gleichheit, Lichtreaktion), was eventuell Hinweise auf ZNS-Pathophysiologien liefert. Bei einer Bewusstseinstrübung oder Bewusstlosigkeit ist immer der Blutzucker zu messen. Werte unterhalb von etwa 70 mg/dl (3 mmol/l) werden mittels intra- venöser Glukosegabe therapiert. Typische Ursachen für einen eingeschränkten Bewusstseinszustand sind eine verminderte zerebrale Oxygenierung, ZNS-Trauma, Drogen- oder Alkoholüberdosierung oder eine metabolische Entgleisung (12).
Schritt E: Je nach Situation sollte der Patient teilweise oder vollständig entkleidet werden; zumindest sollte unter die Bettdecke geschaut werden. Somit werden keine relevanten Verletzungen oder andere wichtige Dinge übersehen, wie ein oder mehrere Fentanyl-Pflaster, Einstichstellen und Drainagen. Der Patient sollte auch vor Kälte geschützt werden. Dies sind gegensätzliche Anforderungen, und es hängt von der Situation und den Umgebungsbedingungen ab, wie dies erfolgt. Eine Rolle spielt etwa, ob der Einsatzort sich im Freien befindet oder in geschlossenen Räumen.
Auch für internistische Patienten geeignet
Auch internistische Patienten sollten mit der ABCDE-Vorgehensweise untersucht und behandelt werden. Der Europäische Rat für Wiederbelebung (ERC, European Resuscitation Council) propagiert dies seit vielen Jahren. Laut des Anwendermanuals des ERC zum Advanced Life Support (ALS) gelten für die ABCDE-Vorgehensweise beim kritisch-kranken Patienten folgende Grundsätze (5):
- Eine komplette ABCDE-Untersuchung und regelmäßige Neubeurteilungen durchführen.
- Zuerst lebensbedrohliche Probleme behandeln, bevor der nächste Untersuchungsschritt erfolgt.
- Überprüfen, ob die Behandlung Erfolg zeigt.
- Überlegen, ob zusätzliche Hilfe erforderlich ist; wenn ja, frühzeitig geeignete Hilfe anfordern.
- Alle Teammitglieder einsetzen; dadurch können verschiedene Maßnahmen, wie Untersuchungen, das Anschließen des Monitors und die Anlage eines intravenösen Zugangs, parallel durchgeführt werden.
- Das Ziel der ersten Behandlungsschritte ist es, den Patienten am Leben zu halten und eine klinische Verbesserung des Allgemeinzustands zu erreichen. Dadurch wird Zeit gewonnen, um weitere Maßnahmen durchzuführen und Diagnosen zu stellen.
- Sich vor Augen halten, dass es einige Minuten dauern kann, bis die Behandlung Wirkung zeigt.
Erster Eindruck entscheidend
Das ABCDE-Schema ist ausschließlich bei Patienten anzuwenden, die noch – oder wieder – Lebenszeichen aufweisen. Dies liegt daran, dass bei der Feststellung eines Kreislaufstillstands im Erwachsenenalter umgehend mit Thoraxkompressionen begonnen wird. Das ABCDE-Schema entspricht hingegen nicht dem Ablauf des Algorithmus für einfache (BLS) oder erweiterte lebensrettende Maßnahmen (ALS). Folgender Merksatz ist wichtig: „Es werden nur lebende Patienten nach der ABCDE-Vorgehensweise untersucht und behandelt.“ Dem ABCDE-Ablauf geht daher immer der sogenannte Erste Eindruck (initial assessment) voraus. Der Erste Eindruck dient einer zügigen Einschätzung von Atmung, Kreislauf und Neurologie. Er sollte innerhalb von zehn bis 15 Sekunden abgeschlossen sein. Praktisch bedeutet das: Man geht auf den Patienten zu und fragt beispielsweise: „Hallo, wie geht es Ihnen?“ Mögliche Reaktionen, Befunde und Schlussfolgerungen daraus sind:
- Der Patient kann noch normal in ganzen Sätzen sprechen. Das bedeutet, er hat freie Atemwege und eine ungehinderte Atmung. Außerdem besteht offenbar noch ein ausreichendes Maß an zerebraler Perfusion.
- Der Patient kann nur abgehackt oder in kurzen Sätzen sprechen. Es besteht ein Problem der Atmung.
- Der Patient reagiert gar nicht auf die Ansprache (und Berühren). Es besteht eine bedrohliche Situation!
- Außerdem wird die Kreislaufsituation durch Tasten des Pulses eingeschätzt. Zählen Sie dabei die Frequenz nicht exakt aus. Während des ersten Eindrucks geht es nur um eine rasche Klärung folgender Fragen: Ist der Puls langsam, normal, schnell oder sehr schnell? Lässt sich der Puls gut, schlecht oder gar nicht tasten?
- Sozusagen „nebenher“ wird registriert wie sich die Haut anfühlt und aussieht. Kühl oder warm? Trocken oder feucht? Hautfarbe?
Wie eine Checkliste
Oftmals finden bei der Versorgung von Notfallpatienten mehrere Dinge zeitgleich statt. So kann es sein, dass sich Teammitglieder um die Atemwegssicherung kümmern, während andere Mitarbeiter einen periphervenösen Zugang legen oder den Blutzucker messen. Zudem stellt sich die Frage, ob ein im Rahmen des ersten Eindrucks getasteter Puls beim Schritt C erneut getastet werden muss? Oder wenn der Patient die Frage „Wie geht es Ihnen?“ beantworten kann, ist klar, dass er freie Atemwege hat. Man kann sich ABCDE daher wie eine Checkliste vorstellen. Im Rahmen von Trainings und Kursen wird das Schema „stur“ abgearbeitet, um es zu verinnerlichen und nichts zu vergessen. Dies ist ein sinnvolles didaktisches Konzept. Mit zunehmender Routine kann das Team dann mehr und mehr simultan untersuchen und behandeln (12).
(1) American College of Surgeons (Hrsg.) (2014): Advanced Trauma Life Support® (ATLS®). 9. Auflage, München: Elsevier
(2) Semmel, T. (2016): ABCDE – Die Beurteilung von Notfallpatienten. 2. Auflage, München: Elsevier
(3) Münzberg, M. et al. (2010): Sechs Jahre Advanced Trauma Life Support (ATLS) in Deutschland. Unfallchirurg 2010; 113: 561–567
(4) Wolfschmidt, F. et al. (2014): Innerklinisches Traumamanagement. Anästhesiol Intensivmed Notfallmed Schmerzther 2014; 49: 536–542
(5) European Resuscitation Council (Hrsg.) (2015): Erweiterte lebensrettende Maßnahmen. ERC Leitlinien 2015. Anwendermanual, 7. Auflage
(6) GRC-Poster zu den Leitlinien 2015 in deutscher Sprache. www.grc-org.de/leitlinien2015/cat_view/6-wissenschaft/1-leitlinien/43-leitlinien-2015/47-poster-leitlinien-2015
(7) Soar, J. et al. (2015): Erweiterte Reanimationsmaßnahmen für Erwachsene („adult advanced life support“). Kapitel 3 der Leitlinien zur Reanimation 2015 des European Resuscitation Council. Notfall Rettungsmed (2015) 18: 770. doi: 10.1007/s10049–015–0085-x
(8) Luxem, J. et al. (Hrsg.) (2016): Notfallsanitäter heute. 6. Auflage, München: Elsevier
(9) Advanced Trauma Care for Nurses (ATCN). www.dgu-online.de/bildung/fortbildung-pflegepersonal/atcn.html
(10) Advanced Trauma Care for Nurses (ATCN). www.atcn-kurs.de/de/startseite_atcn.html
(11) Website von Prehospital Trauma Life Support (PHTLS) Deutschland. www.phtls.de
(12) NAEMT (Hrsg.) (2016): Präklinisches Traumamanagement: Prehospital Trauma Life Support (PHTLS). 3. Auflage, München: Elsevier
(13) Advanced Medical Life Support (2014): Präklinisches und klinisches Notfallmanagement. Korrigierter Nachdruck, München: Elsevier
(14) Website von Advanced Medical Life Support Deutschland. www.amls.de